الخلاصة الطبية: تُعد إصابات العمود الفقري وأمراضه التنكسية حالات تؤثر على سلامة ووظيفة العمود الفقري، مسببة آلامًا حادة أو مزمنة وضعفًا عصبيًا. يتطلب التشخيص الدقيق عبر الفحص السريري والتصوير، والعلاج يشمل التحفظي أو الجراحي لاستعادة الحركة وتخفيف الألم.
1. مقدمة شاملة حول إصابات العمود الفقري وأمراضه التنكسية
يُعتبر العمود الفقري محور الجسم ومركزه، فهو ليس مجرد مجموعة من العظام المتراصة، بل هو هيكل معقد وحيوي يوفر الدعم والحماية للحبل الشوكي والأعصاب التي تتفرع منه لتصل إلى جميع أجزاء الجسم. إن سلامة العمود الفقري ضرورية للحركة، التوازن، وحتى لوظائف الأعضاء الداخلية. عندما يتعرض هذا الهيكل المعقد للإصابة أو التدهور، فإن النتائج قد تكون مدمرة، تتراوح من آلام مزمنة وموهنة إلى فقدان دائم للوظيفة العصبية، مما يؤثر بشكل جذري على جودة حياة الفرد وقدرته على أداء أبسط المهام اليومية. إن فهم طبيعة إصابات العمود الفقري وأمراضه التنكسية هو الخطوة الأولى نحو التعامل الفعال مع هذه الحالات المعقدة، والتي تتطلب غالبًا نهجًا علاجيًا متعدد التخصصات وخبرة طبية متخصصة.
تُصنف مشاكل العمود الفقري بشكل عام إلى فئتين رئيسيتين: إصابات العمود الفقري والأمراض التنكسية. تشير إصابات العمود الفقري إلى أي ضرر مفاجئ يلحق بالفقرات، الأربطة، الأقراص الفقرية، أو الحبل الشوكي نتيجة لقوة خارجية، مثل حوادث السيارات، السقوط من ارتفاع، الإصابات الرياضية، أو أعمال العنف. هذه الإصابات يمكن أن تتراوح في شدتها من كسور بسيطة أو التواءات إلى إصابات خطيرة في الحبل الشوكي قد تؤدي إلى الشلل. من ناحية أخرى، تُعرف الأمراض التنكسية للعمود الفقري بأنها حالات تتطور ببطء مع مرور الوقت نتيجة للتآكل الطبيعي المرتبط بالشيخوخة، أو عوامل أخرى مثل الوراثة، نمط الحياة، والإجهاد المتكرر. تشمل هذه الأمراض حالات مثل الفتق القرصي، تضيق القناة الشوكية، التهاب المفاصل التنكسي (الفُصال العظمي)، وانزلاق الفقرات. كلا النوعين من المشاكل يمكن أن يسببا آلامًا شديدة، ضعفًا عضليًا، خدرًا، ووخزًا، وفي الحالات المتقدمة، قد يؤثران على وظائف المثانة والأمعاء.
تؤثر هذه الحالات على شريحة واسعة من السكان، فإصابات العمود الفقري لا تفرق بين الأعمار، ويمكن أن تصيب الأطفال والشباب والبالغين على حد سواء، غالبًا ما تكون مرتبطة بالأنشطة عالية المخاطر أو الحوادث غير المتوقعة. أما الأمراض التنكسية، فهي أكثر شيوعًا بين كبار السن، حيث تبدأ علامات التآكل في الظهور مع تقدم العمر، ولكنها قد تظهر أيضًا في سن مبكرة لدى الأفراد الذين لديهم استعداد وراثي أو يعانون من عوامل خطر معينة مثل السمنة أو المهن التي تتطلب إجهادًا بدنيًا متكررًا. إن الوعي بهذه الفروقات وأوجه التشابه بين الفئتين أمر بالغ الأهمية لتحديد النهج التشخيصي والعلاجي الأمثل.
إن التشخيص المبكر والدقيق لهذه الحالات يحمل أهمية قصوى، فهو ليس مجرد خطوة إجرائية، بل هو مفتاح الوقاية من تفاقم المشكلة وتطور المضاعفات الخطيرة التي قد تكون دائمة. ففي حالات الإصابات الحادة، يمكن للتدخل السريع أن يحد من الضرر الذي يلحق بالحبل الشوكي ويحسن من فرص التعافي. وفي الأمراض التنكسية، يمكن للتشخيص المبكر أن يسمح ببدء العلاج التحفظي في الوقت المناسب، مما يؤخر الحاجة إلى الجراحة أو يمنعها تمامًا، ويحافظ على جودة حياة المريض. إن إهمال الأعراض أو تأخير طلب المساعدة الطبية قد يؤدي إلى تفاقم الضغط على الأعصاب، تلف دائم في الأنسجة، وزيادة في الألم والعجز. لهذا السبب، يُشدد الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء، على أهمية الفحص الدوري والتوجه الفوري للطبيب عند ظهور أي علامات تحذيرية، مؤكدًا أن خبرته الواسعة وفريقه المتخصص يمثلان ركيزة أساسية في تقديم الرعاية الشاملة والدقيقة لمرضى العمود الفقري في اليمن، بدءًا من التشخيص وحتى مرحلة التعافي الكامل.
2. التشريح المبسط لفهم المشكلة
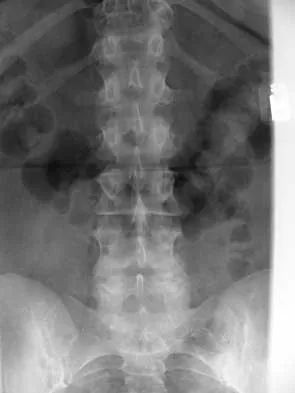
لفهم طبيعة إصابات العمود الفقري وأمراضه التنكسية، من الضروري أن نلقي نظرة مبسطة على التركيب التشريحي لهذا الجزء الحيوي من الجسم. يمكن تخيل العمود الفقري كبرج مرن وقوي يتكون من سلسلة من العظام المتراصة، تُسمى الفقرات، والتي تعمل معًا لتوفير الدعم للجسم وحماية الحبل الشوكي الحساس. هذا البرج ليس صلبًا تمامًا، بل هو مصمم ليسمح بالحركة والمرونة، مما يمكننا من الانحناء، الالتفاف، والقيام بمجموعة واسعة من الحركات.
يتكون العمود الفقري البشري من 33 فقرة، مقسمة إلى خمس مناطق رئيسية، كل منها يؤدي وظيفة محددة ويتميز بخصائص تشريحية فريدة. تبدأ هذه المناطق بالفقرات العنقية (Cervical Vertebrae) في الرقبة، وعددها سبع فقرات، وهي الأصغر والأكثر مرونة، وتسمح بحركة الرأس الواسعة. تليها الفقرات الصدرية (Thoracic Vertebrae)، وعددها اثنتا عشرة فقرة، والتي تتصل بالأضلاع وتوفر الاستقرار للجزء العلوي من الجسم وتحمي الأعضاء الداخلية. ثم تأتي الفقرات القطنية (Lumbar Vertebrae)، وعددها خمس فقرات، وهي الأكبر والأقوى، وتحمل معظم وزن الجسم وتتحمل أكبر قدر من الضغط، مما يجعلها عرضة بشكل خاص للإصابات والأمراض التنكسية. بعد ذلك، توجد الفقرات العجزية (Sacral Vertebrae)، وهي خمس فقرات ملتحمة لتشكل عظم العجز الذي يتصل بالحوض. وأخيرًا، الفقرات العصعصية (Coccygeal Vertebrae)، وهي أربع فقرات صغيرة وملتحمة تشكل عظم العصعص في قاعدة العمود الفقري.
بين كل فقرتين متجاورتين (باستثناء الفقرات العجزية والعصعصية)، توجد وسائد مرنة تُعرف باسم الأقراص الفقرية (Intervertebral Discs). يمكن تشبيه هذه الأقراص بالوسائد الهلامية أو الممتصات للصدمات، وهي تتكون من جزأين رئيسيين: نواة لبية داخلية (Nucleus Pulposus) شبيهة بالهلام، وحلقة ليفية خارجية قوية (Annulus Fibrosus) تحيط بالنواة وتحتويها. وظيفة هذه الأقراص حيوية؛ فهي تسمح بمرونة العمود الفقري، وتوزع الضغط بالتساوي بين الفقرات، وتمتص الصدمات الناتجة عن الحركة والأنشطة اليومية. عندما تتضرر هذه الأقراص، سواء بسبب إصابة حادة أو تآكل مزمن، يمكن أن تفقد قدرتها على أداء وظيفتها، مما يؤدي إلى الألم والضغط على الأعصاب.
داخل القناة التي تشكلها الفقرات المتراصة، يمر الحبل الشوكي (Spinal Cord)، وهو امتداد للجهاز العصبي المركزي، ويمتد من الدماغ إلى أسفل الظهر. من الحبل الشوكي، تتفرع الأعصاب الشوكية (Spinal Nerves) عبر فتحات صغيرة بين الفقرات تُسمى الثقوب الفقرية (Foramina)، لتصل إلى جميع أجزاء الجسم، ناقلة الإشارات الحسية والحركية. أي ضغط أو إصابة للحبل الشوكي أو لهذه الأعصاب يمكن أن يؤدي إلى أعراض عصبية مثل الخدر، الوخز، الضعف، أو حتى الشلل، اعتمادًا على مستوى الإصابة وشدتها.
للحفاظ على استقرار العمود الفقري وتماسكه، توجد شبكة معقدة من الأربطة (Ligaments) القوية التي تربط الفقرات ببعضها البعض وتوفر الدعم الهيكلي. كما تحيط بالعمود الفقري مجموعة كبيرة من العضلات (Muscles) التي تساعد في الحركة، وتوفر الدعم الإضافي، وتحمي الهيكل العظمي. إن التوازن بين قوة العظام، مرونة الأقراص، حماية الحبل الشوكي، ودعم الأربطة والعضلات هو ما يجعل العمود الفقري قادرًا على أداء وظائفه المتعددة. عندما يختل هذا التوازن بسبب إصابة أو مرض تنكسي، تظهر المشاكل التي تتطلب التدخل الطبي. إن فهم هذه المكونات الأساسية يساعد المرضى على استيعاب طبيعة حالتهم وأهمية العلاج الذي يقدمه الأستاذ الدكتور محمد هطيف وفريقه المتخصص.
3. الأسباب وعوامل الخطر
تتعدد الأسباب والعوامل التي يمكن أن تؤدي إلى إصابات العمود الفقري أو تطور الأمراض التنكسية فيه، وهي تتراوح بين الحوادث المفاجئة والتأثيرات التراكمية لنمط الحياة والشيخوخة. إن فهم هذه الأسباب وعوامل الخطر ليس فقط ضروريًا للتشخيص والعلاج، بل هو حجر الزاوية في استراتيجيات الوقاية، مما يمكن الأفراد من اتخاذ خطوات استباقية للحفاظ على صحة عمودهم الفقري.
بالنسبة لإصابات العمود الفقري، فإن السبب الرئيسي هو التعرض لقوة خارجية مفاجئة وشديدة تتجاوز قدرة تحمل الهياكل العظمية والأربطة. تُعد حوادث السيارات من الأسباب الأكثر شيوعًا، حيث يمكن أن تتسبب قوة الاصطدام في كسور في الفقرات، أو خلع، أو تمزق في الأربطة، أو حتى إصابة مباشرة للحبل الشوكي. السقوط من ارتفاع، سواء كان ذلك من سلم، أو من مبنى، أو حتى مجرد تعثر وسقوط شديد، يمكن أن يؤدي إلى إصابات خطيرة في العمود الفقري، خاصة لدى كبار السن الذين قد تكون عظامهم أضعف بسبب هشاشة العظام. الإصابات الرياضية، خاصة في الرياضات عالية الاحتكاك مثل كرة القدم، الرغبي، أو الجمباز، يمكن أن تسبب كسورًا أو إصابات في الأقراص. أعمال العنف، مثل الطعن أو الطلقات النارية، يمكن أن تؤدي أيضًا إلى إصابات مباشرة ومدمرة للحبل الشوكي والفقرات. في بعض الحالات، قد تكون الإصابات ناتجة عن حركات مفاجئة وغير متوقعة أثناء الأنشطة اليومية، خاصة إذا كانت العضلات غير مدربة أو كانت هناك حالة كامنة تضعف العمود الفقري.
أما الأمراض التنكسية للعمود الفقري، فهي تتطور بشكل تدريجي على مدى سنوات، وغالبًا ما تكون نتيجة لمجموعة معقدة من العوامل. يُعد التقدم في العمر هو العامل الأكثر شيوعًا، حيث تبدأ الأقراص الفقرية في فقدان محتواها المائي ومرونتها، وتتآكل الغضاريف التي تغطي المفاصل الفقرية، مما يؤدي إلى تضيق المساحات العصبية وتكوين نتوءات عظمية (Osteophytes). تلعب الوراثة دورًا مهمًا أيضًا، حيث قد يكون لدى بعض الأفراد استعداد وراثي لتطور أمراض معينة مثل الفتق القرصي أو تضيق القناة الشوكية في سن مبكرة. نمط الحياة يلعب دورًا حاسمًا؛ فالسمنة تزيد من الحمل على العمود الفقري، خاصة في المنطقة القطنية، مما يسرع من تآكل الأقراص والمفاصل. التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يعيق قدرتها على التجديد ويجعلها أكثر عرضة للتلف. قلة النشاط البدني وضعف عضلات الظهر والبطن يؤديان إلى عدم كفاية الدعم للعمود الفقري، مما يزيد من الضغط عليه. الوضعيات الخاطئة، سواء أثناء الجلوس لفترات طويلة أو عند رفع الأثقال بطريقة غير صحيحة، يمكن أن تساهم في إجهاد العمود الفقري وتلف الأقراص. المهن التي تتطلب رفع أثقال متكرر، أو الانحناء، أو الالتفاف، أو التعرض للاهتزازات المستمرة (مثل سائقي الشاحنات أو عمال البناء) تزيد بشكل كبير من خطر الإصابة بالأمراض التنكسية. كما أن الإصابات السابقة، حتى لو كانت بسيطة، يمكن أن تترك أثرًا وتجعل العمود الفقري أكثر عرضة للتدهور في المستقبل. بعض الأمراض المزمنة مثل التهاب المفاصل الروماتويدي أو هشاشة العظام يمكن أن تؤثر أيضًا على صحة العمود الفقري وتزيد من خطر الإصابة بالكسور أو التلف. إن فهم هذه العوامل المتشابكة يسمح للأستاذ الدكتور محمد هطيف بتقديم تقييم شامل وتوصيات علاجية ووقائية مخصصة لكل مريض.
المائدة 1: مقارنة بين عوامل الخطر القابلة للتعديل وغير القابلة للتعديل
| عوامل الخطر القابلة للتعديل (Modifiable Risks) | عوامل الخطر غير القابلة للتعديل (Non-modifiable Risks) |
|---|---|
| السمنة وزيادة الوزن: تزيد الحمل على العمود الفقري، خاصة القطني، مما يسرع من تآكل الأقراص والمفاصل. يمكن التحكم بها عبر الحمية والرياضة. | العمر: التقدم في العمر يؤدي إلى تآكل طبيعي للأقراص والمفاصل، وهو عامل لا يمكن تغييره. |
| التدخين: يقلل من تدفق الدم إلى الأقراص الفقرية، مما يعيق تغذيتها ويضعفها. الإقلاع عن التدخين يحسن صحة العمود الفقري. | الوراثة: الاستعداد الوراثي لبعض أمراض العمود الفقري التنكسية أو ضعف الأنسجة الضامة. |
| قلة النشاط البدني وضعف العضلات: ضعف عضلات الجذع (الظهر والبطن) يقلل من دعم العمود الفقري ويزيد من تعرضه للإجهاد. يمكن تقويتها بالتمارين. | الجنس: بعض الحالات مثل هشاشة العظام أكثر شيوعًا لدى النساء بعد انقطاع الطمث. |
| الوضعيات الخاطئة: الجلوس أو الوقوف أو رفع الأثقال بطرق غير صحيحة يضع ضغطًا غير متساوٍ على العمود الفقري. يمكن تصحيحها بالوعي والتدريب. | الإصابات السابقة: إصابات العمود الفقري القديمة قد تزيد من خطر التدهور المستقبلي، حتى لو تم علاجها. |
| المهن التي تتطلب إجهادًا بدنيًا: الأعمال التي تتضمن رفع أثقال متكرر، الانحناء، الالتفاف، أو الاهتزازات. يمكن تعديل بيئة العمل أو تقنيات الرفع. | بعض الأمراض المزمنة: مثل التهاب المفاصل الروماتويدي أو التهاب الفقار اللاصق، والتي تؤثر بشكل مباشر على المفاصل والأربطة في العمود الفقري. |
| سوء التغذية: نقص الفيتامينات والمعادن الأساسية (مثل فيتامين د والكالسيوم) يؤثر على صحة العظام والأقراص. يمكن تحسينها بنظام غذائي متوازن. |
4. الأعراض والعلامات التحذيرية
تتنوع الأعراض والعلامات التحذيرية لإصابات العمود الفقري وأمراضه التنكسية بشكل كبير، وتعتمد على موقع المشكلة، شدتها، وما إذا كانت تؤثر على الحبل الشوكي أو الأعصاب المتفرعة منه. من المهم جدًا الانتباه لهذه الأعراض وعدم تجاهلها، حيث أن التشخيص المبكر والتدخل السريع يمكن أن يحدث فرقًا كبيرًا في مسار المرض ونتائج العلاج. يمكن أن تظهر الأعراض فجأة بعد إصابة حادة، أو تتطور ببطء وتتفاقم تدريجيًا مع مرور الوقت في الحالات التنكسية.
يُعد الألم هو العرض الأكثر شيوعًا، ويمكن أن يتخذ أشكالًا مختلفة. قد يكون الألم موضعيًا في منطقة معينة من العمود الفقري (مثل الرقبة، منتصف الظهر، أو أسفل الظهر)، وقد يكون حادًا ومفاجئًا بعد إصابة، أو مزمنًا ومستمرًا مع الأمراض التنكسية. غالبًا ما يوصف الألم بأنه وجع عميق، أو ألم حارق، أو ألم حاد يشبه الطعن. في بعض الحالات، يمكن أن يكون الألم إشعاعيًا (Radiating Pain)، مما يعني أنه ينتشر من العمود الفقري إلى أجزاء أخرى من الجسم. على سبيل المثال، قد ينتشر الألم من أسفل الظهر إلى الأرداف والساقين والقدمين، وهو ما يُعرف بعرق النسا (Sciatica)، ويحدث عادة بسبب انضغاط العصب الوركي. أما إذا كانت المشكلة في الفقرات العنقية، فقد ينتشر الألم إلى الكتفين، الذراعين، اليدين، والأصابع. هذا الألم الإشعاعي غالبًا ما يكون مصحوبًا بإحساس بالخدر أو الوخز.
الخدر (Numbness) والوخز (Tingling) هما علامتان تحذيريتان مهمتان تشيران إلى احتمال وجود ضغط على الأعصاب. قد يشعر المريض بفقدان الإحساس في منطقة معينة من الجلد، أو بإحساس "الدبابيس والإبر" الذي ينتشر على طول مسار العصب. هذا الخدر والوخز يمكن أن يؤثر على القدرة على الإحساس باللمس، الحرارة، أو الألم، مما قد يجعل المهام اليومية مثل الإمساك بالأشياء أو المشي أمرًا صعبًا وخطيرًا.
الضعف العضلي (Muscle Weakness) هو عرض آخر يشير إلى تلف عصبي. قد يجد المريض صعوبة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.