نقص عظم الشظية عند الأطفال: دليل شامل لخيارات العلاج المتقدمة مع الأستاذ الدكتور محمد هطيف
نقص عظم الشظية (Congenital Fibular Deficiency)، المعروف طبياً أيضاً باسم انعدام الشظية الخلقي (Fibular Aplasia) أو نقص الشظية الشقي، هو حالة خلقية نادرة ولكنها الأكثر شيوعاً بين التشوهات الطولية للعظام الطويلة، وتؤثر بشكل مباشر على نمو وتطور عظم الشظية في الساق. يتراوح هذا النقص من قصور جزئي في العظم إلى غياب كامل له منذ الولادة. يمكن أن يؤثر نقص عظم الشظية على ساق واحدة (أحادي الجانب) أو كلتا الساقين (ثنائي الجانب)، ويؤدي إلى مجموعة واسعة من المشاكل الوظيفية والجمالية التي تتطلب تدخلاً طبياً متخصصاً.
تتسم هذه الحالة بتعقيداتها المتعددة، حيث لا يقتصر تأثيرها على طول الطرف فحسب، بل يمتد ليشمل تشوهات القدم والكاحل، وعدم استقرار المفصل، وفي بعض الحالات النادرة، قد يصاحبه تشوهات أخرى في الأطراف العلوية أو أجزاء أخرى من الجسم. يواجه الآباء والأمهات الذين يُرزقون بطفل مصاب بهذه الحالة تحديات كبيرة وقلقاً حول مستقبل أطفالهم وقدرتهم على المشي والحركة بشكل طبيعي.
في هذا الدليل الشامل، نغوص بعمق في تفاصيل نقص عظم الشظية عند الأطفال، مستعرضين أسبابه، علاماته، خيارات التشخيص، والأهم من ذلك، أحدث وأنجع أساليب العلاج المتاحة. في مستشفى (اسم المستشفى المقترح أو عيادة الأستاذ الدكتور محمد هطيف)، وبقيادة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الأول في اليمن، وأستاذ جراحة العظام في جامعة صنعاء ، نلتزم بتقديم رعاية طبية استثنائية تعتمد على أكثر من 20 عاماً من الخبرة السريرية والأكاديمية ، باستخدام أحدث التقنيات الجراحية مثل الجراحة المجهرية، تنظير المفاصل 4K، وتقويم المفاصل ، مع التزام صارم بـ الأمانة الطبية لضمان أفضل النتائج الممكنة لأطفالكم. يهدف هذا المقال إلى توفير فهم شامل ومفصل لهذه الحالة، وتقديم بصيص أمل وإرشاد للأسر التي تبحث عن الرعاية الأفضل لأطفالها.
فهم عميق لتشريح الساق ودور عظم الشظية
لفهم تبعات نقص عظم الشظية، من الضروري استيعاب الدور الحيوي لهذا العظم في تشريح الساق ووظيفتها. تتكون الساق السفلية من عظمتين رئيسيتين:
- عظم الظنبوب (Tibia): وهو العظم الأكبر والأكثر سمكاً، ويحمل معظم وزن الجسم. يمتد من الركبة إلى الكاحل ويشكل الجزء الداخلي من الساق.
- عظم الشظية (Fibula): وهو العظم الأصغر والأكثر نحافة، ويقع بالتوازي مع عظم الظنبوب على الجانب الخارجي من الساق. على الرغم من أن الشظية لا تحمل وزناً كبيراً، إلا أن دورها لا يقل أهمية.
الدور الحيوي لعظم الشظية يشمل:
- استقرار مفصل الكاحل: تشكل النهاية السفلية للشظية (الكعب الوحشي) جزءاً أساسياً من مفصل الكاحل، وتعمل كنقطة ارتكاز للأربطة التي تثبت المفصل وتمنع حركته المفرطة. بدون شظية سليمة، يصبح الكاحل غير مستقر وعرضة للإصابات والتشوهات.
- دعم عضلات الساق: توفر الشظية نقاط ارتباط للعديد من عضلات الساق السفلية المسؤولة عن حركة القدم والكاحل، بما في ذلك عضلات الشظية التي تساعد في ثني القدم للخارج (eversion) وثنيها للأسفل (plantarflexion).
- نمو الطرف: تلعب الشظية دوراً في توجيه النمو الطولي لعظم الظنبوب، ونقصها يمكن أن يؤثر على طول الظنبوب نفسه.
عندما يكون هناك نقص في عظم الشظية، فإن هذه الوظائف الحيوية تتأثر بشكل كبير، مما يؤدي إلى عدم التوازن في الساق والقدم، وتفاوت في طول الطرفين، وتشوهات هيكلية ووظيفية معقدة.
الأسباب وعوامل الخطر لنقص عظم الشظية
نقص عظم الشظية هو حالة خلقية، مما يعني أنها موجودة منذ الولادة. الغالبية العظمى من الحالات تحدث بشكل متقطع (أي لا توجد لها تاريخ عائلي واضح) وتُصنف على أنها "غير معروفة السبب" (idiopathic). ومع ذلك، هناك بعض النظريات والعوامل المحتملة التي قد تساهم في تطورها:
- العوامل الوراثية: على الرغم من أن معظم الحالات ليست وراثية بشكل مباشر، إلا أنه قد تكون هناك قابلية وراثية في بعض الأسر. أظهرت بعض الدراسات ارتباطات محتملة ببعض الجينات، ولكن البحث لا يزال جارياً لتحديد هذه الروابط بشكل قاطع.
- العوامل البيئية: يُعتقد أن التعرض لبعض العوامل البيئية خلال فترة الحمل قد يزيد من خطر الإصابة، مثل التعرض لبعض الأدوية، السموم، أو العدوى الفيروسية. ومع ذلك، لم يتم تحديد سبب بيئي واحد ومباشر لهذه الحالة.
- مشاكل في الأوعية الدموية داخل الرحم: إحدى النظريات المقترحة هي وجود خلل في إمداد الدم إلى الطرف السفلي النامي أثناء الحمل، مما يؤثر على تطور عظم الشظية.
- متلازمات مصاحبة: في بعض الحالات، يمكن أن يكون نقص عظم الشظية جزءاً من متلازمة أوسع تؤثر على أجزاء متعددة من الجسم، مثل متلازمة آدمز-أوليفر (Adams-Oliver syndrome) أو متلازمة فلاندرز (Flanders syndrome)، على الرغم من أن هذه المتلازمات نادرة جداً.
من المهم التأكيد على أن نقص عظم الشظية لا يرجع إلى خطأ ارتكبته الأم أثناء الحمل، وفي معظم الحالات لا يمكن الوقاية منه.
علامات وأعراض نقص عظم الشظية والتشخيص الدقيق
غالباً ما يتم ملاحظة نقص عظم الشظية عند الولادة أو في الأشهر الأولى من حياة الطفل بسبب المظاهر السريرية الواضحة. الفحص الدقيق والتشخيص المبكر ضروريان لوضع خطة علاج فعالة.
العلامات والأعراض الرئيسية:
-
قصر الطرف المصاب (Limb Length Discrepancy - LLD):
- هذه هي السمة الأكثر شيوعاً. تكون الساق التي بها نقص في عظم الشظية أقصر من الساق الأخرى.
- يتفاقم هذا القصر مع نمو الطفل، وقد يصل إلى تفاوت كبير في الطول في مرحلة البلوغ إذا لم يتم علاجه.
- قد يؤثر القصر أيضاً على عظم الفخذ في بعض الحالات.
-
تشوهات القدم والكاحل:
- القدم المخلبية (Clubfoot or Talipes Equinovarus): القدم تتجه للداخل وللأسفل، وتكون جامدة.
- تشوه القدم المسطحة المعقد (Complex Flatfoot Deformity): في بعض الحالات، قد تكون القدم مسطحة بشكل شديد مع خلع في مفاصل القدم.
- غياب أو نقص أصابع القدم (Oligodactyly/Adactyly): قد يولد الطفل بأصابع قدم ناقصة أو غير مكتملة، وعادة ما تكون الأصابع الخارجية (الرابعة والخامسة).
- غياب وتر أخيل أو قصره (Absent/Short Achilles Tendon): مما يحد من حركة الكاحل.
- عدم استقرار الكاحل (Ankle Instability): بسبب عدم وجود الكعب الوحشي (جزء الشظية) الذي يوفر الدعم الهيكلي.
- التحام عظام الرصغ (Tarsal Coalition): التحام غير طبيعي بين عظام القدم.
-
انحناء عظم الظنبوب (Tibial Bowing):
- قد ينحني عظم الظنبوب (الساق الأكبر) إلى الأمام أو الجانب، مما يزيد من تشوه الساق.
- غالباً ما يكون مصحوباً بجلد مدمل (dimpling) فوق موقع الانحناء.
-
اضطرابات مفصل الركبة:
- في بعض الحالات، قد يصاحب نقص عظم الشظية تشوهات في مفصل الركبة، مثل عدم استقرار الرضفة (خلع الرضفة) أو تشوه عظم الفخذ.
التشخيص:
يعتمد تشخيص نقص عظم الشظية بشكل أساسي على:
- الفحص السريري الدقيق: يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للطرف المصاب، بما في ذلك قياس طول الطرف، فحص نطاق حركة المفاصل (الكاحل، الركبة)، وتقييم تشوهات القدم وأصابعها.
- التصوير بالأشعة السينية (X-rays): هي الأداة التشخيصية الأساسية. تظهر الأشعة السينية غياب أو قصور عظم الشظية، ودرجة قصور عظم الظنبوب، وتشوهات القدم والكاحل، ومدى التباين في طول الطرفين.
- التصوير بالرنين المغناطيسي (MRI): قد يستخدم لتقييم الأنسجة الرخوة، الغضاريف، والأربطة حول مفصل الكاحل والركبة، وللكشف عن أي تشوهات عصبية أو وعائية مصاحبة.
- التصوير المقطعي المحوسب (CT Scan): يمكن أن يكون مفيداً في حالات التخطيط الجراحي المعقدة لتقييم التركيب العظمي ثلاثي الأبعاد.
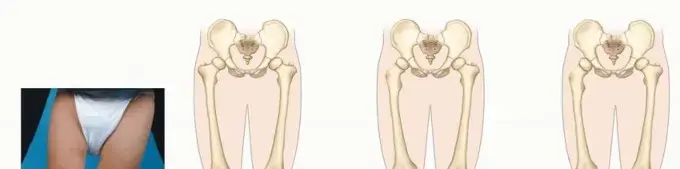
تصنيف نقص عظم الشظية (نظام Achterman-Kalamchi):
يُعد هذا التصنيف مهماً لتحديد شدة الحالة وتوجيه خيارات العلاج:
| النوع | وصف | المظهر السريري | نهج العلاج المحتمل |
|---|---|---|---|
| النوع الأول (Ia) | نقص جزئي في الشظية البعيدة (الطرف السفلي). | قصور طفيف في الشظية، قد يكون الكاحل مستقراً، قصر طفيف في الساق، تشوهات قدم خفيفة. | تمديد الطرف (إذا لزم الأمر)، تصحيح القدم، تدعيم الكاحل. |
| النوع الأول (Ib) | غياب كامل للجزء البعيد من الشظية مع وجود جزء قريب طبيعي أو شبه طبيعي. | الكاحل غير مستقر بشكل واضح، قصر معتدل إلى شديد في الساق، تشوهات قدم واضحة (قدم مخلبية/مسطحة). | تمديد الطرف، تثبيت الكاحل جراحياً، إعادة بناء القدم. |
| النوع الثاني | غياب كامل لعظم الشظية. | قصر شديد جداً في الطرف، انحناء واضح في الظنبوب، عدم استقرار شديد في الكاحل، تشوهات قدم شديدة وغياب أصابع. | تمديد الطرف المتعدد المراحل، أو البتر في الحالات الشديدة جداً مع تركيب طرف صناعي. |
خيارات العلاج الشاملة لنقص عظم الشظية
يهدف علاج نقص عظم الشظية إلى تحقيق ساق وظيفية بطول مناسب وقدم مستقرة ومتحركة قدر الإمكان، مما يمكن الطفل من المشي والركض والمشاركة في الأنشطة اليومية. تختلف خطة العلاج بشكل كبير بناءً على شدة الحالة، عمر الطفل، والتشوهات المصاحبة. يقدم الأستاذ الدكتور محمد هطيف تقييماً شاملاً لكل طفل لوضع خطة علاج فردية ومخصصة.
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي خياراً في الحالات الخفيفة جداً أو كجزء من التحضير للجراحة وبعدها.
-
الجبائر والأجهزة التعويضية (Orthotics and Prosthetics):
- الأجهزة التقويمية (Orthoses): تُستخدم لتوفير الدعم للكاحل والقدم المصابين، وتصحيح التشوهات الخفيفة، وتحسين الثبات والمحاذاة.
- الأحذية الخاصة ورافعات الأحذية (Shoe Lifts/Specialized Footwear): تُستخدم لتعويض القصر الطفيف في الطرف، خاصة في السنوات الأولى من العمر لتجنب الجراحة المبكرة أو كحل مؤقت.
- الأطراف الصناعية (Prostheses): في حالات القصر الشديد جداً التي لا يمكن تصحيحها بالجراحة أو عندما يكون هناك غياب كامل للقدم، قد يكون البتر والتركيب الصناعي هو الخيار الأكثر وظيفية.
-
العلاج الطبيعي والتأهيل (Physical Therapy):
- ضروري جداً لتعزيز قوة العضلات، زيادة نطاق الحركة، وتحسين المرونة، سواء قبل الجراحة أو بعدها.
2. التدخلات الجراحية:
العمليات الجراحية هي حجر الزاوية في علاج معظم حالات نقص عظم الشظية، وتهدف إلى تصحيح طول الطرف، تثبيت الكاحل، ومعالجة تشوهات القدم. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء هذه العمليات المعقدة، باستخدام أحدث التقنيات وأكثرها أماناً.
أ. جراحة إطالة العظام (Limb Lengthening Surgery):
هذه هي الجراحة الأكثر شيوعاً لتصحيح التفاوت في طول الطرف. تُجرى هذه الجراحة عادةً عندما يصل الطفل إلى عمر 5-7 سنوات فما فوق، ويمكن تكرارها على مراحل خلال فترة النمو. هناك طرق رئيسية لإطالة العظام:
-
جهاز إليزاروف والمثبتات الخارجية (Ilizarov and External Fixators):
- المبدأ: يتضمن قطع العظم (osteotomy) في عظم الظنبوب، ثم تثبيت جهاز خارجي (مثل جهاز إليزاروف) يسمح بفصل بطيء وتدريجي لقطع العظم بمليمتر واحد يومياً تقريباً. هذا يحفز الجسم على إنتاج عظم جديد في الفجوة (osteogenesis by distraction).
- المزايا: فعالية عالية في تحقيق إطالة كبيرة، يمكن تصحيح التشوهات المحورية في نفس الوقت.
- التحديات: فترة علاج طويلة (عدة أشهر)، تتطلب عناية فائقة بمواقع الدبابيس، خطر العدوى، الانزعاج والألم.
- دور الأستاذ الدكتور محمد هطيف: يمتلك الأستاذ الدكتور محمد هطيف مهارة فائقة في استخدام جهاز إليزاروف والمثبتات الخارجية، مع خبرة في التعامل مع الأطفال لضمان الراحة وتقليل المضاعفات، مستفيداً من تقنيات الجراحة المجهرية لتقليل الصدمة الجراحية.
-
المسامير الداخلية القابلة للإطالة (Internal Lengthening Nails):
- المبدأ: يتم زرع مسمار داخل نخاع العظم يمكن إطالته تدريجياً باستخدام جهاز مغناطيسي خارجي.
- المزايا: راحة أكبر للمريض، تقليل خطر العدوى مقارنة بالمثبتات الخارجية، لا توجد دبابيس خارجية.
- التحديات: لا يمكن استخدامها في الأعمار الصغيرة جداً، تكلفة أعلى، تتطلب عظم الظنبوب بجودة جيدة.
- اختيار الطريقة: يحدد الأستاذ الدكتور محمد هطيف الطريقة الأنسب بناءً على عمر الطفل، مقدار الإطالة المطلوبة، ونوعية العظم.
ب. جراحات إعادة بناء القدم والكاحل:
تهدف هذه الجراحات إلى تصحيح تشوهات القدم والكاحل لتحسين الوظيفة والثبات.
-
تثبيت الكاحل (Ankle Stabilization):
- في حالات غياب الشظية الجزئي، يمكن استخدام أساليب جراحية لإنشاء "كعب وحشي" وظيفي أو تثبيت الكاحل باستخدام أربطة صناعية أو ترقيع عظمي لزيادة الثبات.
-
جراحة تصحيح القدم المخلبية (Clubfoot Correction):
- تتضمن إطالة الأوتار المشدودة، وإعادة محاذاة العظام، وقد تتطلب عملية قطع العظم (osteotomy) لتصحيح التشوه الشديد.
-
إزالة أصابع القدم الزائدة أو المتشوهة (Toe Reconstruction/Amputation):
- في بعض الحالات، قد يتم إزالة أصابع القدم المشوهة أو غير الوظيفية لتحسين مظهر القدم وتسهيل ارتداء الأحذية.
-
جراحة ويليامز (Williams Procedure) أو إطالة الظنبوب المعوضة (Compensation Tibial Lengthening):
- تُستخدم في بعض حالات نقص الشظية الشديدة حيث تكون القدم متجهة للأعلى (equinus deformity) ويتم تصحيحها لتمكين القدم من الثني الطبيعي.
ج. البتر والتركيب الصناعي (Amputation and Prosthesis):
- متى يكون خياراً؟ في الحالات الشديدة جداً من نقص عظم الشظية، حيث يكون القصر كبيراً جداً (أكثر من 50% من طول الطرف المقابل) وتشوهات القدم والكاحل شديدة وغير قابلة للتصحيح الجراحي بشكل فعال، قد يكون البتر (عادة بتر تحت الركبة) ثم تركيب طرف صناعي هو الخيار الأفضل والأكثر وظيفية على المدى الطويل.
- الهدف: يهدف هذا الخيار إلى توفير طرف وظيفي ومستقر يمكن الطفل من المشي والجري واللعب بشكل طبيعي، مع تجنب سنوات من الجراحات المتعددة والمرهقة التي قد لا تحقق نتائج وظيفية مرضية.
- دور الأستاذ الدكتور محمد هطيف: يقدم الأستاذ الدكتور محمد هطيف استشارة شاملة للوالدين حول هذا الخيار، مع التركيز على جودة الحياة المستقبلية للطفل، ويتعاون مع أخصائيي الأطراف الصناعية لضمان توفير أفضل الأطراف المناسبة.
خطوات الإجراء الجراحي التفصيلي: مثال على إطالة الطرف باستخدام جهاز إليزاروف
عندما يقرر الأستاذ الدكتور محمد هطيف أن إطالة الطرف هي المسار الأنسب، فإن العملية تتضمن عدة مراحل دقيقة وحاسمة لضمان أفضل النتائج.
-
التقييم قبل الجراحة والتخطيط:
- يتم إجراء تقييم سريري وشعاعي شامل للطفل.
- يُجرى تصوير بالأشعة السينية بقياسات دقيقة لتحديد مقدار الإطالة المطلوبة وتحديد مواقع القطع العظمي وتثبيت الجهاز.
- يتم شرح الإجراء بالكامل للوالدين، بما في ذلك المخاطر والفوائد المتوقعة.
-
العملية الجراحية (تثبيت الجهاز وقطع العظم):
- يتم إجراء العملية تحت التخدير العام.
- تثبيت جهاز إليزاروف: يتم تثبيت حلقات الجهاز حول الساق باستخدام دبابيس معدنية رفيعة تخترق الجلد والعظم وتُربط بالحلقات. يتم وضع الدبابيس بعناية فائقة لتجنب الأوعية الدموية والأعصاب.
- قطع العظم (Osteotomy): بعد تثبيت الجهاز، يتم إجراء قطع جراحي دقيق (osteotomy) في عظم الظنبوب. يتم هذا القطع بطريقة تحافظ على الطبقة الخارجية للعظم (periosteum) لضمان قدرة العظم على التجدد.
- تصحيح التشوهات: إذا كان هناك انحناء في الظنبوب، يمكن للأستاذ الدكتور محمد هطيف تصحيحه خلال هذه المرحلة باستخدام تقنيات خاصة بجهاز إليزاروف.
-
مرحلة التشتيت/الإطالة (Distraction Phase):
- تبدأ هذه المرحلة بعد حوالي 5-7 أيام من الجراحة للسماح للعظم بالبدء في الشفاء الأولي.
- يقوم الوالدان، بتوجيه دقيق من الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي، بتدوير مسامير خاصة على الجهاز عدة مرات في اليوم (عادة 4 مرات) لإطالة العظم بمقدار 1 ملم يومياً.
- تُشكل هذه الإطالة البطيئة "فجوة" بين قطعتي العظم المقطوعة، والتي يملأها الجسم بنسيج عظمي جديد (regenerate bone).
- تستمر هذه المرحلة لعدة أسابيع أو أشهر، اعتماداً على مقدار الإطالة المطلوبة.
-
مرحلة التوطيد/التقوية (Consolidation Phase):
- بمجرد تحقيق الطول المطلوب، تتوقف عملية الإطالة.
- يبقى جهاز إليزاروف مثبتاً للسماح للعظم الجديد بالتقوي والتماسك. تستمر هذه المرحلة عادةً ضعف مدة مرحلة الإطالة.
- خلال هذه المرحلة، يشارك الطفل في برنامج مكثف للعلاج الطبيعي للحفاظ على قوة العضلات ونطاق الحركة.
-
إزالة الجهاز:
- بعد التأكد من التئام العظم الجديد وكثافته الكافية عبر الأشعة السينية، يقوم الأستاذ الدكتور محمد هطيف بإزالة الجهاز في عملية بسيطة تحت التخدير العام أو الموضعي.
- بعد الإزالة، قد يحتاج الطفل إلى ارتداء جبيرة أو دعامة لحماية الساق لبعض الوقت.
| خيار العلاج الرئيسي | المزايا | التحديات | الحالات المناسبة |
|---|---|---|---|
| التمديد الجراحي للطرف | تحقيق إطالة كبيرة في العظم، تصحيح التشوهات المحورية، تحسين الوظيفة والمظهر. | فترة علاج طويلة، خطر العدوى في مواقع الدبابيس، الألم، الحاجة لعدة عمليات في بعض الحالات. | تفاوت في طول الطرف يمكن تصحيحه، قصر معتدل إلى شديد، تشوهات عظمية قابلة للتصحيح. |
| إعادة بناء القدم والكاحل | تحسين استقرار الكاحل، تصحيح تشوهات القدم (القدم المخلبية، المسطحة)، تحسين المشي. | عمليات متعددة في بعض الأحيان، نتائج وظيفية قد لا تكون مثالية في الحالات الشديدة جداً. | تشوهات القدم والكاحل المختلفة، عدم استقرار الكاحل. |
| البتر والتركيب الصناعي | حل نهائي وظيفي في الحالات الشديدة، يقلل عدد العمليات، يسمح بحياة طبيعية ونشطة. | قرار صعب عاطفياً، الحاجة لتغيير الطرف الصناعي مع نمو الطفل، يتطلب تكييفاً نفسياً. | قصر شديد جداً لا يمكن علاجه، تشوهات قدم وكاحل غير قابلة للتصحيح، فشل الجراحات الأخرى. |
| العلاج التحفظي | غير جراحي، يقلل من التدخلات الطبية، دعم فوري. | لا يصحح القصر أو التشوهات الهيكلية بشكل جذري، قد يكون مؤقتاً، محدود الفعالية في الحالات الشديدة. | قصر طفيف جداً، كحل مؤقت قبل الجراحة، أو كجزء من التأهيل. |
دليل شامل لإعادة التأهيل بعد الجراحة
تُعد مرحلة ما بعد الجراحة وإعادة التأهيل جزءاً لا يتجزأ من نجاح علاج نقص عظم الشظية، وتتطلب التزاماً قوياً من الطفل والأسرة والفريق الطبي. يشرف الأستاذ الدكتور محمد هطيف على خطة تأهيل شاملة بالتعاون مع أخصائيي العلاج الطبيعي والوظيفي.
-
التحكم في الألم:
- يتم توفير مسكنات الألم المناسبة للطفل للتعامل مع أي انزعاج بعد الجراحة وخلال مرحلة الإطالة.
- قد يوصى بتقنيات التبريد أو الكمادات الدافئة لتخفيف الألم والتورم.
-
العناية بمواقع الدبابيس (في حال استخدام المثبتات الخارجية):
- التعليمات الدقيقة للعناية بمواقع الدبابيس ضرورية لمنع العدوى. يتضمن ذلك التنظيف المنتظم بمحلول مطهر وتغيير الضمادات.
- الأستاذ الدكتور محمد هطيف وفريقه يقدمون تدريباً مكثفاً للوالدين حول كيفية العناية بهذه المواقع.
-
العلاج الطبيعي (Physical Therapy):
- يبدأ العلاج الطبيعي مبكراً جداً بعد الجراحة، ويستمر طوال فترة الإطالة والتوطيد.
-
أهداف العلاج الطبيعي:
- الحفاظ على نطاق حركة المفاصل: خاصة الكاحل والركبة والورك، لمنع التيبس.
- تقوية العضلات: لمواجهة ضعف العضلات الناتج عن طول الطرف والتأهيل بعد الجراحة.
- تعليم المشي السليم: مع جهاز إليزاروف أو بعد إزالته، باستخدام العكازات أو المشاية حسب الحاجة.
- تمارين الإطالة: لمنع تقصير الأوتار والعضلات مع إطالة العظم.
- قد يستخدم أخصائيو العلاج الطبيعي تقنيات مثل العلاج اليدوي، الموجات فوق الصوتية، والتمارين العلاجية المخصصة.
-
العلاج الوظيفي (Occupational Therapy):
- يركز على مساعدة الطفل على التكيف مع التغيرات في قدراته الحركية والعودة إلى الأنشطة اليومية، مثل ارتداء الملابس، الاستحمام، والتعامل مع المدرسة واللعب.
- قد يوفر تعديلات منزلية أو معدات مساعدة لتحسين الاستقلالية.
-
الدعم النفسي والاجتماعي:
- يمكن أن تكون هذه الرحلة صعبة عاطفياً على الطفل والأسرة.
- تقديم الدعم النفسي، سواء من خلال الأطباء أو المرشدين النفسيين، أمر بالغ الأهمية لمساعدة الطفل على التكيف مع التحديات الجسدية والنفسية، وتعزيز الثقة بالنفس.
-
المتابعة الدورية:
- يتم إجراء فحوصات ومتابعات منتظمة مع الأستاذ الدكتور محمد هطيف لمراقبة تقدم الإطالة، تقييم التئام العظم، والتعامل مع أي مضاعفات محتملة. تشمل المتابعة صور الأشعة السينية للتأكد من التئام العظم بشكل سليم.
قصص نجاح ملهمة من عيادة الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف ، كل طفل هو قصة أمل تُروى، وكل خطوة تُخطى هي شهادة على الخبرة والإنسانية. نفخر بتقديم رعاية غيرت حياة العديد من الأطفال المصابين بنقص عظم الشظية، وتمكينهم من تحقيق أحلامهم.
قصة يوسف (7 سنوات): "الآن يمكنني الركض مع أصدقائي"
ولد يوسف بقصر واضح في ساقه اليمنى، وتشوه في قدمه وكاحله بسبب نقص عظم الشظية من النوع Ib. في البداية، كان يوسف يعاني من صعوبة بالغة في المشي، وكان يشعر بالخجل من ساقه المختلفة. بعد استشارة عدة أطباء، وصلت أسرته إلى الأستاذ الدكتور محمد هطيف، الذي أوضح لهم بخبرته الواسعة خطة علاج شاملة. خضع يوسف لعملية إطالة عظمتي الساق والظنبوب باستخدام جهاز إليزاروف، تلاها عملية تصحيح للقدم. كانت رحلة طويلة وتطلبت التزاماً كبيراً من يوسف وعائلته، لكن بفضل المتابعة الدقيقة والعناية الفائقة التي قدمها الدكتور هطيف وفريقه، تجاوز يوسف كل التحديات. بعد عامين من العلاج والتأهيل، أصبح يوسف قادراً على المشي بشكل طبيعي، بل والركض واللعب مع أصدقائه بثقة. تقول والدته: "كان الأستاذ الدكتور محمد هطيف ليس فقط طبيباً، بل كان سنداً وعوناً لنا. احترافيته وأمانته الطبية أعطتنا الأمل، وها هو يوسف اليوم طفل سعيد ونشيط."
قصة ليلى (12 سنة): "خطواتي الأولى نحو مستقبل مشرق"
ولدت ليلى بغياب كامل لعظم الشظية في ساقها اليسرى (النوع II)، مما أدى إلى قصر شديد في الساق وتصاقط شديد في القدم. كانت ليلى تعتمد بشكل كبير على الكراسي المتحركة وتشعر بالإحباط من عدم قدرتها على المشاركة في الأنشطة المدرسية كأقرانها. بعد تقييم دقيق من الأستاذ الدكتور محمد هطيف، والذي أوضح لأهلها أن محاولات الإطالة المتعددة قد لا تحقق وظيفة جيدة للساق مع قدم مشوهة، تم اتخاذ قرار صعب ولكن مدروس: بتر تحت الركبة وتركيب طرف صناعي متقدم. شرح الدكتور هطيف للأسرة كل التفاصيل بشفافية تامة، مؤكداً أن هذا الخيار سيمنح ليلى أفضل جودة حياة ووظيفة ممكنة. اليوم، تفتخر ليلى بطرفها الصناعي، وتشارك في دروس الرياضة، بل وتلعب كرة السلة. "الأستاذ الدكتور محمد هطيف منحني الفرصة لأعيش حياتي بالكامل،" تقول ليلى بابتسامة. "لقد وثقنا بخبرته وقراره الصائب، وكانت النتيجة مذهلة."
قصة أحمد (5 سنوات): "عودة الثقة إلى كل خطوة"
أحمد جاء إلى عيادة الأستاذ الدكتور محمد هطيف وهو يعاني من قصر بسيط في ساقه اليمنى، وانحناء في عظم الظنبوب، بالإضافة إلى عدم استقرار في الكاحل بسبب نقص جزئي في الشظية. كان أحمد يجد صعوبة في التوازن وكثيراً ما يتعثر ويسقط. قرر الدكتور هطيف إجراء عملية جراحية لتصحيح انحناء الظنبوب وتثبيت الكاحل، مع توقع الحاجة لعملية إطالة بسيطة في المستقبل. بفضل تقنيات الجراحة المتقدمة التي يتقنها الدكتور هطيف، والتي تشمل تنظير المفاصل 4K لتقييم دقيق للمفصل، تمكن أحمد من التعافي بسرعة. بعد أشهر قليلة من العلاج الطبيعي المكثف، استعاد أحمد توازنه وثقته. يقول والده: "لقد كان الدكتور هطيف صريحاً وواضحاً في شرح الحالة وخطة العلاج. احترافيته وأسلوبه في التعامل مع الأطفال جعل أحمد يشعر بالأمان، واليوم يمشي كأي طفل آخر، بفضل الله ثم بفضل الدكتور هطيف."
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بتقديم أرقى مستويات الرعاية الطبية، مع التركيز على التعافي الشامل والتمكين لكل طفل.
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأمثل لطفلك؟
عندما يتعلق الأمر بصحة أطفالنا، فإن اختيار الطبيب المناسب هو قرار مصيري. في علاج حالات معقدة مثل نقص عظم الشظية، فإن الخبرة، المعرفة المتعمقة، والتزام الطبيب بأعلى معايير الرعاية أمر لا غنى عنه. الأستاذ الدكتور محمد هطيف يمثل قمة التميز في جراحة العظام في اليمن والمنطقة، وهو الخيار الأفضل لطفلك لعدة أسباب جوهرية:
- الخبرة المتفردة والعميقة: مع أكثر من 20 عاماً من الخبرة السريرية والأكاديمية في جراحة العظام والعمود الفقري، اكتسب الأستاذ الدكتور محمد هطيف معرفة عميقة ومهارة فائقة في تشخيص وعلاج أندر وأعقد حالات العظام لدى الأطفال، بما في ذلك نقص عظم الشظية. هذه الخبرة الطويلة تمنحه بصيرة فريدة في تحديد أفضل مسار علاجي لكل طفل.
- المكانة الأكاديمية الرفيعة: بصفته أستاذاً لجراحة العظام في جامعة صنعاء ، يظل الدكتور هطيف في طليعة التطورات الطبية والتقنيات الحديثة، ويساهم في تدريب الأجيال القادمة من الأطباء. هذا يضمن أن تكون رعاية طفلك مبنية على أحدث الأبحاث وأفضل الممارسات العالمية.
- الريادة في التقنيات الجراحية الحديثة: يلتزم الدكتور هطيف بتوفير أحدث ما توصلت إليه التكنولوجيا الطبية لمرضاه. من خلال استخدامه لـ الجراحة المجهرية (Microsurgery) التي تسمح بإجراء عمليات دقيقة بأقل قدر من التدخل، و تنظير المفاصل 4K (Arthroscopy 4K) للتشخيص والعلاج الدقيق لمشاكل المفاصل، وتقنيات تقويم المفاصل (Arthroplasty) المتقدمة، يضمن الدكتور هطيف أن يتلقى طفلك العلاج الأكثر فعالية وأماناً.
- الأمانة الطبية والموثوقية: يتميز الأستاذ الدكتور محمد هطيف بسمعة طيبة مبنية على الأمانة الطبية والشفافية المطلقة. يقدم تقييماً صادقاً وواقعياً للحالة، ويشرح جميع الخيارات المتاحة، بما في ذلك المخاطر والفوائد المتوقعة، مما يمكّن الأسر من اتخاذ قرارات مستنيرة بثقة كاملة.
- الرعاية الشاملة والمتكاملة: لا تقتصر رعاية الأستاذ الدكتور محمد هطيف على الجراحة فحسب، بل تمتد لتشمل خطة علاج شاملة ومتكاملة من التشخيص إلى التأهيل الكامل. يتعاون مع فريق متعدد التخصصات لضمان حصول طفلك على أفضل دعم جسدي ونفسي طوال رحلة العلاج.
- التركيز على جودة الحياة: الهدف الأسمى للأستاذ الدكتور محمد هطيف هو تمكين الأطفال المصابين بنقص عظم الشظية من عيش حياة طبيعية ونشطة قدر الإمكان، مع التركيز على تحسين وظيفة الطرف المصاب، وتقليل الألم، وتعزيز الثقة بالنفس.
باختيار الأستاذ الدكتور محمد هطيف ، أنت تختار أعلى مستويات الخبرة، الأمانة، والالتزام بتقديم أفضل رعاية طبية لطفلك، مما يمهد الطريق لمستقبل مشرق وخطوات واثقة.
أسئلة شائعة حول نقص عظم الشظية عند الأطفال (FAQ)
نقدم هنا إجابات مفصلة لأكثر الأسئلة شيوعاً التي يطرحها الآباء حول نقص عظم الشظية، لتقديم فهم أعمق وتخفيف القلق.
1. هل نقص عظم الشظية حالة وراثية؟ وهل ستصيب أطفالي الآخرين؟
في معظم الحالات، لا يُعد نقص عظم الشظية حالة وراثية مباشرة، ويحدث بشكل متقطع دون تاريخ عائلي واضح. تُصنف غالبية الحالات على أنها "غير معروفة السبب" (idiopathic). ومع ذلك، في حالات نادرة جداً، قد يكون هناك نمط وراثي محتمل أو ارتباط بمتلازمات جينية معينة. إذا كان هناك تاريخ عائلي للحالة، يمكن إجراء استشارة وراثية لتقييم المخاطر. بشكل عام، فإن خطر إصابة الأشقاء الآخرين بنفس الحالة منخفض للغاية.
2. متى يجب أن نبدأ علاج طفلي المصاب بنقص عظم الشظية؟
التدخل المبكر مهم جداً، ولكن توقيت التدخل الجراحي يعتمد على شدة الحالة وعمر الطفل. غالباً ما يبدأ العلاج التحفظي (مثل الأجهزة التقويمية) في الأشهر الأولى من العمر. أما التدخلات الجراحية الكبرى مثل إطالة العظام، فغالباً ما تُجرى عندما يصل الطفل إلى عمر 5-7 سنوات فما فوق، أو في سن أصغر إذا كانت هناك تشوهات حادة في القدم تتطلب تصحيحاً مبكراً. يحدد الأستاذ الدكتور محمد هطيف التوقيت الأمثل لكل طفل بناءً على تقييم شامل.
3. ما هي نسبة النجاح المتوقعة لعمليات إطالة العظام؟
تُعد عمليات إطالة العظام ناجحة جداً في تحقيق زيادة في طول الطرف وتصحيح التشوهات المحورية. تختلف نسبة النجاح بناءً على مقدار الإطالة المطلوبة، وعمر الطفل، ومدى التزامه ببرنامج التأهيل. بشكل عام، يمكن تحقيق إطالة كبيرة (عدة سنتيمترات) بنتائج وظيفية وجمالية ممتازة. ومع ذلك، قد تتطلب بعض الحالات عمليات متعددة على مر السنين لتحقيق الطول النهائي المطلوب.
4. هل سيعاني طفلي من الألم بعد الجراحة؟ وكيف يمكن التحكم فيه؟
نعم، من الطبيعي أن يشعر الطفل ببعض الألم أو الانزعاج بعد الجراحة وخلال مرحلة الإطالة، خاصة مع استخدام المثبتات الخارجية. ومع ذلك، يلتزم فريق الأستاذ الدكتور محمد هطيف بتقديم خطة شاملة للتحكم في الألم باستخدام مسكنات الألم المناسبة، بالإضافة إلى تقنيات تخفيف الألم غير الدوائية. يتم تدريب الوالدين على كيفية التعرف على علامات الألم والتعامل معها بشكل فعال لضمان راحة الطفل.
5. كم تستغرق فترة التعافي بعد عمليات إطالة العظام؟
فترة التعافي طويلة وتتضمن عدة مراحل. تبدأ مرحلة الإطالة بعد أسبوع من الجراحة وتستمر لعدة أسابيع أو أشهر (بناءً على مقدار الإطالة). تتبعها مرحلة التوطيد/التقوية، والتي تستغرق ضعف مدة مرحلة الإطالة. بعد إزالة الجهاز، قد يحتاج الطفل إلى دعم إضافي (مثل جبيرة أو عكازات) لفترة. بشكل عام، يمكن أن تستغرق الرحلة العلاجية الكاملة من عدة أشهر إلى أكثر من عام، وتتطلب التزاماً مستمراً بالعلاج الطبيعي.
6. هل يمكن لطفلي ممارسة الرياضة بعد العلاج؟
يهدف العلاج إلى تمكين الطفل من عيش حياة طبيعية ونشطة قدر الإمكان. بعد اكتمال العلاج والتأهيل، يصبح معظم الأطفال قادرين على المشاركة في الأنشطة الرياضية الخفيفة إلى المتوسطة. في بعض الحالات، يمكنهم ممارسة رياضات تتطلب مهارة جسدية عالية. يعتمد ذلك على مدى شدة الحالة الأصلية، ومدى نجاح العلاج، ونوع الرياضة. سيقدم الأستاذ الدكتور محمد هطيف إرشادات محددة لطفلك بناءً على حالته.
7. ما هي المضاعفات المحتملة للعلاج؟
مثل أي إجراء جراحي، يمكن أن تحدث مضاعفات، على الرغم من أن الأستاذ الدكتور محمد هطيف يتخذ أقصى الاحتياطات لتقليلها. تشمل المضاعفات المحتملة: العدوى في مواقع الدبابيس (مع المثبتات الخارجية)، تيبس المفاصل، إصابة الأعصاب أو الأوعية الدموية، مشاكل في التئام العظم الجديد (مثل عدم الالتحام)، أو تقصير الأوتار والعضلات. المتابعة الدقيقة والعناية الشديدة خلال مرحلة التأهيل ضروريان للتعامل مع أي مضاعفات فور ظهورها.
8. هل سيتسبب نقص عظم الشظية في مشكلات صحية أخرى لطفلي في المستقبل؟
بخلاف التأثير على طول الطرف ووظيفته، فإن نقص عظم الشظية نفسه لا يرتبط عادة بمشكلات صحية نظامية أخرى. ومع ذلك، إذا لم يتم علاجه بشكل فعال، يمكن أن يؤدي إلى: آلام مزمنة في الظهر والورك بسبب عدم التوازن في المشي، التهاب المفاصل المبكر في الكاحل والركبة، وصعوبات في الأنشطة اليومية. الهدف من العلاج هو منع هذه المشكلات طويلة الأمد وتحسين جودة حياة الطفل.
9. هل يمكن اكتشاف نقص عظم الشظية قبل الولادة؟
في بعض الحالات، يمكن الكشف عن نقص عظم الشظية أثناء الحمل من خلال الفحص بالموجات فوق الصوتية التفصيلية في الثلث الثاني أو الثالث من الحمل. قد تُظهر الأشعة فوق الصوتية قصوراً في نمو عظم الشظية أو تشوهات في القدم. ومع ذلك، لا يكون التشخيص مؤكداً دائماً قبل الولادة، وقد تكون هناك حاجة لإجراء المزيد من الفحوصات بعد الولادة لتأكيد التشخيص وتحديد شدة الحالة.
10. ما هي المدة الزمنية التي يجب أن أقوم فيها بمتابعة طفلي مع الأستاذ الدكتور محمد هطيف؟
تعتبر المتابعة طويلة الأمد أمراً حيوياً للأطفال المصابين بنقص عظم الشظية، حتى بعد اكتمال العلاج الأساسي. يحتاج الطفل إلى متابعة منتظمة مع الأستاذ الدكتور محمد هطيف خلال سنوات النمو للتأكد من أن الطرف ينمو بشكل صحيح، وتقييم أي تفاوت متزايد في الطول، والتعامل مع أي مشكلات جديدة قد تظهر. قد تمتد هذه المتابعة حتى بلوغ الطفل، لضمان استمرارية النتائج الجيدة وتوفير التدخلات اللازمة في الوقت المناسب إذا لزم الأمر.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.