الخلاصة الطبية السريعة: مرض شاركو ماري توث هو اضطراب عصبي وراثي يؤدي إلى ضعف العضلات وضمورها، ويسبب تشوهاً يعرف بالقدم الجوفاء حيث يزداد تقوس باطن القدم مع ميلان الكعب للداخل. يتضمن العلاج استخدام الدعامات، وفي الحالات المتقدمة نلجأ للتدخل الجراحي لتصحيح العظام ونقل الأوتار لاستعادة وظيفة القدم.
مقدمة عن مرض شاركو ماري توث
يعد الجهاز العصبي المحيطي شبكة الاتصالات المعقدة التي تنقل الإشارات بين الدماغ والحبل الشوكي وبقية أجزاء الجسم. عندما تتعرض هذه الشبكة لخلل وراثي، تظهر مجموعة من الحالات الطبية المعروفة باسم الاعتلالات العصبية الحركية والحسية الوراثية. من بين هذه الحالات، يبرز مرض شاركو ماري توث كأكثر الاضطرابات العصبية الوراثية شيوعاً.
يؤثر هذا المرض بشكل مباشر على الأعصاب التي تتحكم في العضلات الإرادية والأعصاب التي تنقل الإحساس، مما يؤدي إلى ضعف تدريجي في الأطراف، وتحديداً في القدمين والساقين. أحد أبرز المضاعفات العظمية التي تصاحب هذا المرض هو تطور تشوه معقد يُعرف باسم "القدم الجوفاء الرتقاء" أو تقوس القدم الشديد مع ميلان الكعب للداخل. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم طبيعة هذا المرض، وكيف يؤثر على ميكانيكية القدم، والخيارات الجراحية الحديثة المتاحة لاستعادة شكل القدم ووظيفتها الطبيعية.
فهم الاعتلالات العصبية الوراثية
الاعتلالات العصبية الحركية والحسية الوراثية تشمل مجموعة واسعة وغير متجانسة من الاضطرابات التي تصيب الجهاز العصبي المحيطي. تاريخياً، تم تصنيف هذه الاعتلالات إلى سبعة أنواع رئيسية بناءً على الأعراض السريرية، وأنماط الوراثة، والنتائج الفسيولوجية العصبية. من المهم معرفة أن الأنواع الأول والثاني والثالث تظهر غالباً في مرحلة الطفولة، بينما تظهر الأنواع من الرابع إلى السابع عادة في مرحلة البلوغ.
أنواع الاعتلالات العصبية
لتوضيح الصورة بشكل أفضل، إليك التصنيف الطبي المعتمد لهذه الحالات:
| النوع | المسمى الطبي | نمط الوراثة |
|---|---|---|
| النوع الأول | ضمور العضلات الشظوية والنوع التضخمي من شاركو ماري توث | وراثة صبغية جسدية سائدة |
| النوع الثاني | الشكل العصبي من مرض شاركو ماري توث | وراثة متغيرة |
| النوع الثالث | مرض ديجيرين سوتاس | وراثة صبغية جسدية متنحية |
| النوع الرابع | مرض ريفسوم | وراثة صبغية جسدية متنحية |
| النوع الخامس | اعتلال عصبي مع شلل سفلي تشنجي | متغير |
| النوع السادس | ضمور العصب البصري مع ضمور العضلات الشظوية | متغير |
| النوع السابع | التهاب الشبكية الصباغي مع ضعف العضلات البعيدة | متغير |
التشريح والميكانيكا الحيوية للقدم الجوفاء
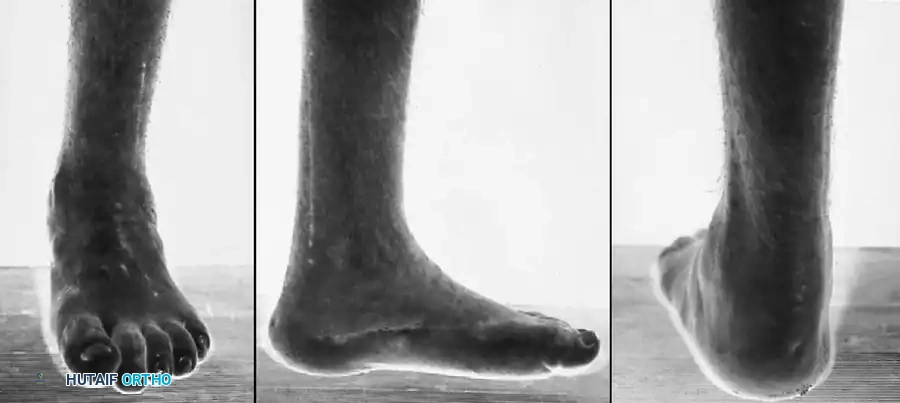
يُعد مرض شاركو ماري توث السبب العصبي العضلي الأكثر شيوعاً لتشوه القدم الجوفاء لدى الأطفال والمراهقين. هذا التشوه ليس مجرد زيادة بسيطة في تقوس القدم، بل هو تشوه معقد ومتعدد المستويات يشمل كلاً من مقدمة القدم ومؤخرتها.
كيف يحدث تشوه القدم
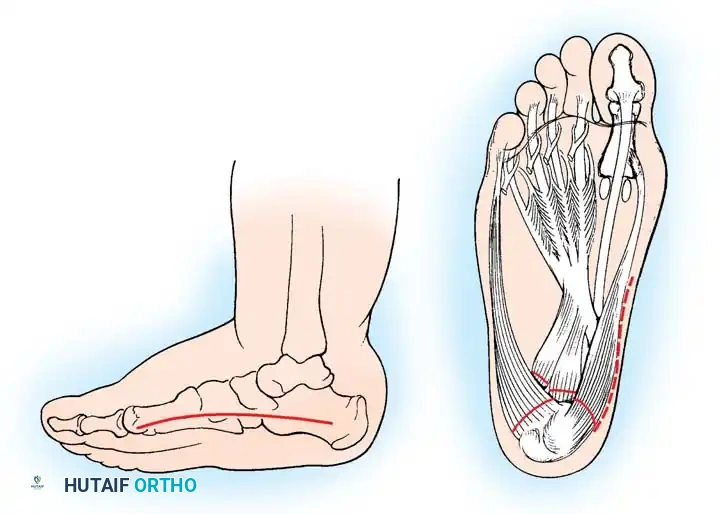
ينتج هذا التشوه عن نمط متوقع وتدريجي من اختلال التوازن العضلي. تبدأ المشكلة مع فقدان التعصيب (الإمداد العصبي) وضعف العضلات الداخلية للقدم والعضلة الظنبوبية الأمامية. في المقابل، تحتفظ العضلات المعاكسة، مثل العضلة الظنبوبية الخلفية والعضلة الشظوية الطويلة، بقوتها الطبيعية لفترة أطول. هذا التفاوت في القوة يخلق سلسلة من القوى المشوهة:
- انثناء المشط الأول تقوم العضلة الشظوية الطويلة القوية بسحب مشط القدم الأول بقوة نحو الأسفل.
- سقوط مقدمة القدم تُسحب مقدمة القدم للأسفل مقارنة بالكعب، وتصبح ملتوية بشكل صلب للخارج مع تقارب طفيف لعظام المشط.
- أصابع القدم المخلبية تحاول العضلات الباسطة الطويلة للأصابع مساعدة العضلة الظنبوبية الأمامية الضعيفة في رفع الكاحل. وبسبب ضعف العضلات الداخلية، يؤدي هذا الجهد إلى فرط تمدد المفاصل عند قاعدة الأصابع وانثناء المفاصل الوسطى، مما يخلق أصابع مخلبية صلبة ويضغط على رؤوس الأمشاط.
- ميلان الكعب للداخل في البداية، تظل القدم مرنة أثناء الوقوف. ولكن مع تصلب المشط الأول في وضعية الانثناء، فإنه يعمل كدعامة أو "مسند" يدفع الكعب للداخل تعويضياً أثناء المشي.
في النهاية، تتقلص مساحة تحمل الوزن لتصبح آلية "ثلاثية القوائم" مرضية، حيث يرتكز وزن الجسم بالكامل على الكعب، ورأس المشط الأول، ورأس المشط الخامس فقط.
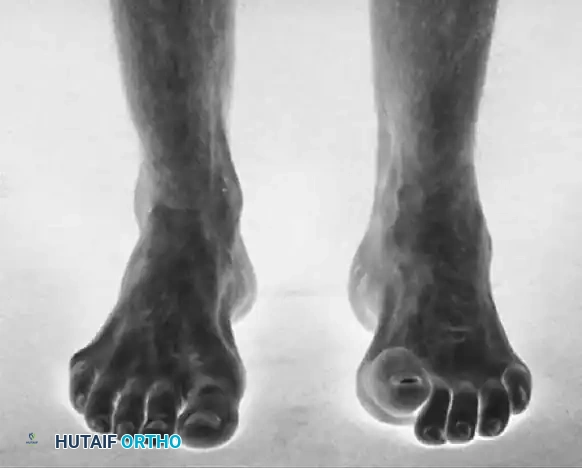
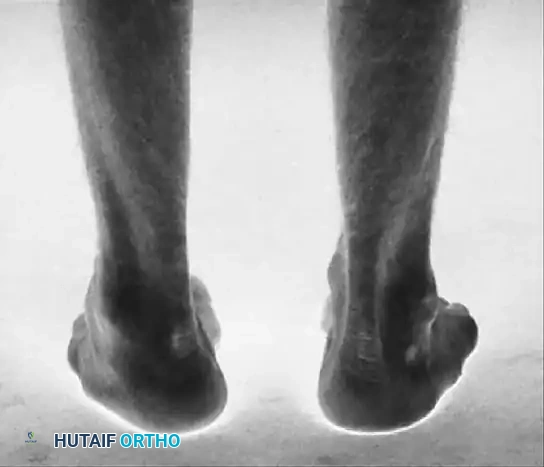
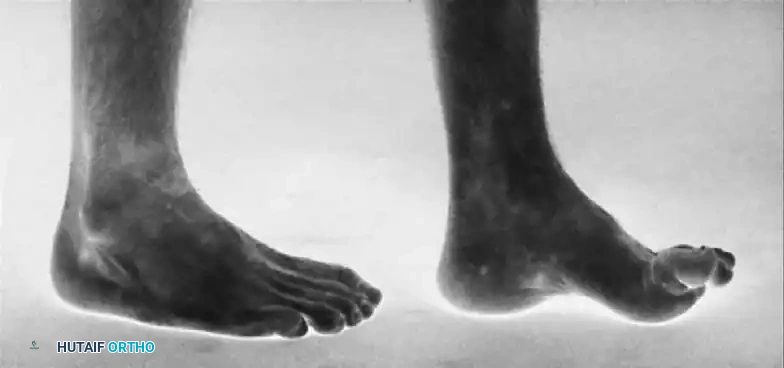
الأسباب وعوامل الخطر
مرض شاركو ماري توث هو مرض وراثي تنكسي تقدمي يصيب الجهاز العصبي المحيطي. تتراوح نسبة الإصابة الوبائية بأشكاله المختلفة بين 20 لكل 100 ألف إلى 1 لكل 2500 شخص.
في الشكل الكلاسيكي السائد، يكون ضمور العضلات تدريجياً ومستمراً. في حالات أقل شيوعاً، قد يتوقف المرض تماماً أو يظهر مساراً سريرياً متقطعاً. على العكس من ذلك، تتميز الأشكال المتنحية بظهور مبكر (عادة في العقد الأول أو الثاني من العمر) وتطور أسرع وأكثر شراسة.
أحدثت التطورات في البيولوجيا الجزيئية ثورة في الخوارزمية التشخيصية للمرض، مما سمح بالتمييز الدقيق بين المتغيرات الجينية. على سبيل المثال، ترتبط طفرة جين (كونيكسين 32) بقوة بالشكل الأكثر شيوعاً المرتبط بالكروموسوم إكس. علاوة على ذلك، يرتبط النوع الأول أ ارتباطاً مباشراً بتكرار أو حذف جين بروتين الميالين المحيطي 22. هذا الشذوذ الجيني موجود في حوالي 70٪ من المرضى المصابين بهذا النوع.
الأعراض والعلامات السريرية
تتمحور الشكاوى السريرية الأولية للمرضى عادة حول ضعف عام في القدم ومشية غير متزنة بشكل متزايد. غالباً ما يعاني المرضى من مجموعة من مشاكل القدم المزعجة التي تؤثر على جودة حياتهم.
الأعراض الشائعة للمرض
- ألم مستمر ومستعصٍ تحت رؤوس أمشاط القدم بسبب التوزيع غير الطبيعي للوزن.
- ظهور أصابع القدم المخلبية الصلبة التي تسبب احتكاكاً مؤلماً مع الأحذية.
- إرهاق سريع للقدمين عند المشي أو الوقوف.
- صعوبة كبيرة في ارتداء الأحذية القياسية بسبب التقوس العالي للقدم.
- فقدان الإحساس العميق (استقبال الحس العميق) في الأطراف البعيدة.
- ضعف التوازن والمشية غير المستقرة (مشية الخطو العالي حيث يرفع المريض ركبته عالياً لتجنب تعثر أصابع قدمه المتدلية).
- ضمور عضلات الساق السفلية مما يعطي الساق مظهراً رفيعاً يشبه "ساق اللقلق".
التشخيص والتقييم الطبي
يجب أن يكون مرض شاركو ماري توث على رأس قائمة التشخيص التفريقي لأي مريض يعاني من أصابع مخلبية ثنائية، وأقواس عالية للقدم، وسيقان رفيعة، وضعف في التوازن. يعتمد التأكيد التشخيصي على مزيج من الفحص البدني الدقيق، والتاريخ العائلي المفصل، والاختبارات المتخصصة.
الفحص السريري واختبار كولمان
يعد التقييم السريري لتشوه القدم الجوفاء أمراً بالغ الأهمية لتحديد مدى مرونة الكعب والسبب الرئيسي لميلانه للداخل. يتم تقييم ذلك بشكل قاطع باستخدام اختبار كتلة كولمان.
لإجراء هذا الاختبار، يقف المريض بحيث يكون الكعب والحافة الجانبية للقدم (الأمشاط من 2 إلى 5) على كتلة خشبية بارتفاع بوصة واحدة، مما يسمح لمشط القدم الأول المنثني بالتدلي عن الحافة الداخلية للكتلة في الفراغ.
* إذا تصحح ميلان الكعب للداخل وأصبح مستقيماً، يُعتبر الكعب "مرناً"، ويكون التشوه ناتجاً بشكل أساسي عن مقدمة القدم.
* إذا ظل الكعب مائلاً للداخل، فإن التشوه يُعتبر "ثابتاً"، مما يستلزم تدخلاً جراحياً إضافياً في عظمة الكعب.
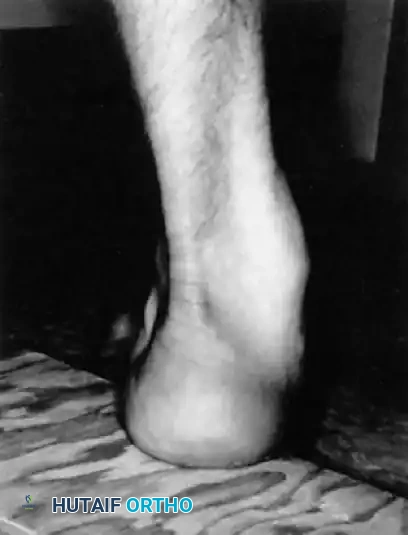
الفحوصات الشعاعية والمخبرية
- تخطيط كهربية العضل: يظهر عادة زيادة في سعة استجابة العضلات وبطء ملحوظ في سرعات التوصيل العصبي، وهو أمر مميز للأشكال المزيلة للميالين من المرض.
- التحليل الجيني: يمكن الآن تأكيد التشوهات الجينية بدقة، مما يتيح لجراحي العظام تقديم معلومات إنذارية محددة للغاية وتوصيات علاجية مخصصة.
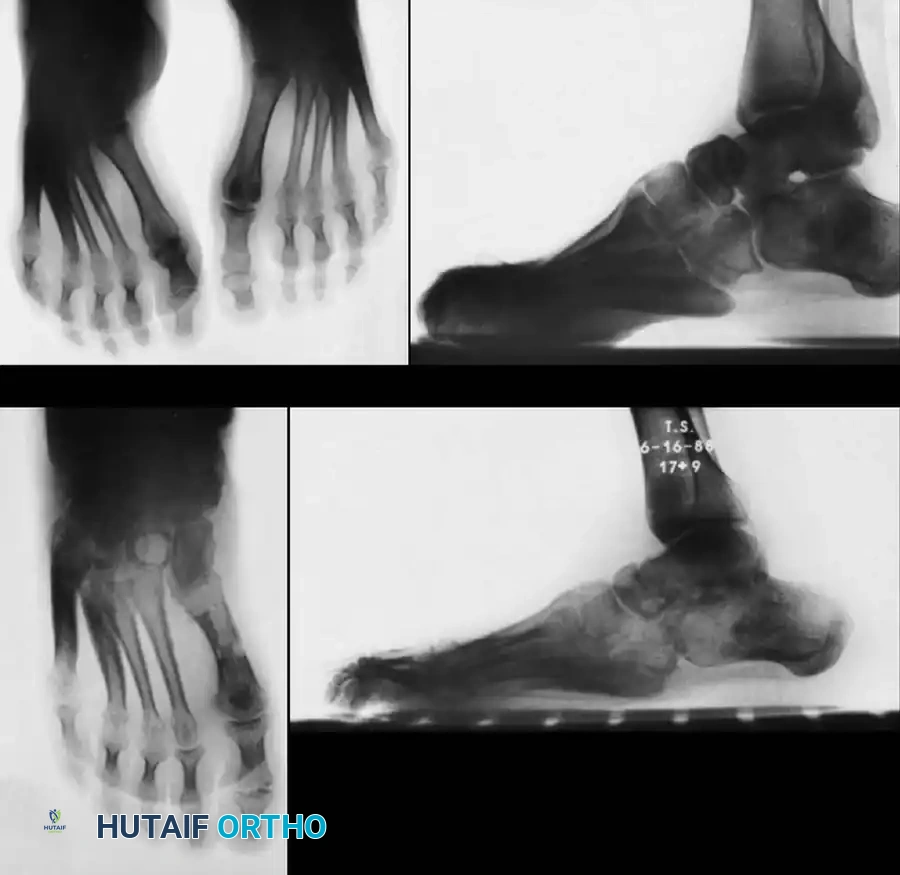
- الأشعة السينية أثناء الوقوف: تعتبر صور الأشعة السينية القياسية للقدم والكاحل أثناء تحمل الوزن إلزامية. الصور المأخوذة بدون تحمل الوزن لا تفيد تقريباً في تقييم العلاقات الهيكلية الحقيقية للقدم الجوفاء. يتم استخدام زاوية ميري لتقييم شدة التقوس.
خيارات العلاج المتاحة
يتطلب التعامل مع مرض شاركو ماري توث وتشوه القدم الجوفاء نهجاً متكاملاً. ورغم أن العلاجات غير الجراحية لها دور في إدارة الأعراض، إلا أن التدخل الجراحي غالباً ما يكون ضرورياً لوقف تقدم التشوه.
العلاج التحفظي غير الجراحي
العلاج غير الجراحي مثل تمارين الإطالة، وتقويم العظام، والأحذية المخصصة، غالباً ما يكون غير ناجح في وقف تقدم تشوه القدم الجوفاء. ومع ذلك، قد تساعد أجهزة تقويم كاحل القدم في التعامل مع مشكلة تدلي القدم وتوفير بعض الاستقرار أثناء المشي في المراحل المبكرة.
التدخل الجراحي لتصحيح القدم الجوفاء
كثيراً ما تكون الجراحة مطلوبة لتثبيت القدم، واستعادة سطح مستوٍ لتحمل الوزن، ومنع تنكس المفاصل على المدى الطويل. تُصنف الإجراءات الجراحية إلى ثلاثة أنواع رئيسية:
- إجراءات الأنسجة الرخوة: وتشمل تحرير اللفافة الأخمصية، وإطالة الأوتار، ونقل الأوتار.
- قطع العظام: مثل قطع مشط القدم الأول، وقطع عظام منتصف القدم، وقطع عظمة الكعب.
- إجراءات تثبيت المفاصل: مثل الإيثاق الثلاثي للمفاصل (والذي يُحتفظ به كإجراء إنقاذي للحالات المتقدمة).
تفاصيل العمليات الجراحية
يعتمد اختيار الإجراء الجراحي على عمر المريض ومرونة التشوه:
- الأطفال أقل من 8 سنوات: يستجيبون جيداً لتحرير الأنسجة الأخمصية الجذري وعمليات نقل الأوتار المناسبة.
- الأطفال أقل من 12 سنة: يحتاجون إلى تحرير أخمصي أنسي جذري مقترن بقطع عظم إسفيني ظهري لمشط القدم الأول.
- المراهقون والبالغون: يحتاجون إلى إجراءات مقدمة القدم المذكورة أعلاه مقترنة بقطع عظمة الكعب.
- التشوه الشديد أو التنكسي: يتم استخدام الإيثاق الثلاثي كإجراء إنقاذي.
تحرير الأنسجة الأخمصية وقطع العظم الإسفيني
هذا الإجراء هو حجر الزاوية لتصحيح التفاف مقدمة القدم الصلب والتقوس لدى مريض يعاني من كعب مرن. يتضمن الإجراء عمل شق جراحي على الجانب الداخلي للقدم، وتحرير العضلات واللفافة الأخمصية التي تسحب القدم للأسفل. إذا ظل مشط القدم الأول منثنياً بشدة، يتم إجراء قطع عظمي لتعديل زاويته وتثبيته بمسامير معدنية.
نقل الأوتار لعلاج أصابع القدم المخلبية
غالباً ما تُحل تشوهات الأصابع المخلبية المرنة تلقائياً بمجرد تصحيح تقوس منتصف ومقدمة القدم. ومع ذلك، يتطلب التخلب الصلب أو الضعف الشديد في العضلة الظنبوبية الأمامية عمليات نقل أوتار مخصصة.
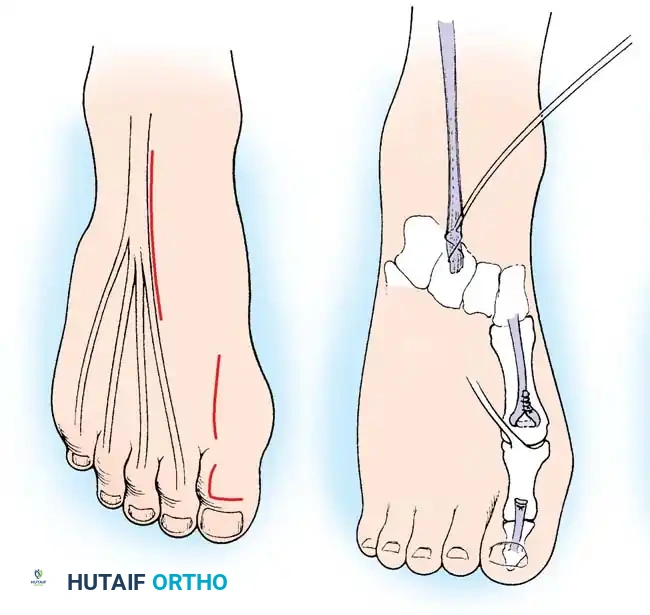
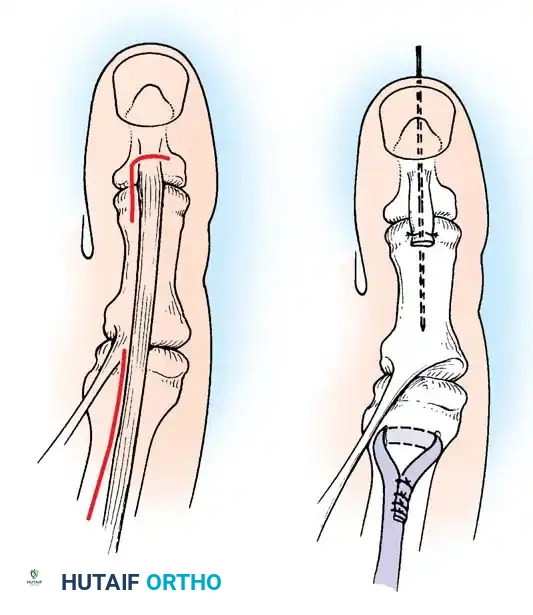
إجراء جونز
يُستخدم لعلاج التخلب الصلب في إصبع القدم الكبير وضعف رفع الكاحل. يتم نقل وتر العضلة الباسطة الطويلة لإصبع القدم الكبير وتثبيته في عنق مشط القدم الأول للمساعدة في رفع القدم بأكملها.
إجراء هيبس
بالنسبة للمراهقين الذين يعانون من ضعف عام شديد في العضلة الظنبوبية الأمامية وتخلب أصابع القدم الصغيرة، يُشار إلى إجراء هيبس. يتضمن ذلك نقل جميع الباسطات الطويلة للأصابع إلى العظم الإسفيني الأوسط لتعمل كرافعات أولية للكاحل.
إعادة البناء الإنقاذية الإيثاق الثلاثي
بسبب الطبيعة التقدمية لمرض شاركو ماري توث، غالباً ما يصاب المرضى ذوو التشوهات المهملة بتقوس كعب صلب وشديد مع تغيرات تنكسية (خشونة) مبكرة في مفاصل القدم الخلفية. في هذه السيناريوهات، ستفشل عمليات قطع العظام التي تحافظ على المفاصل، وتكون عملية الإيثاق الثلاثي (دمج ثلاثة مفاصل رئيسية في القدم) مطلوبة كإجراء إنقاذي نهائي.
لا يقتصر هذا الإجراء على دمج العظام فحسب، بل يجب أن يترافق مع تحرير الأنسجة الرخوة وموازنة العضلات (مثل نقل وتر العضلة الظنبوبية الخلفية القوية إلى مقدمة القدم) لمنع تكرار التشوه.
التعافي ومرحلة ما بعد الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لنجاح العلاج. عادةً ما يتم وضع القدم في جبيرة قصيرة مبطنة جيداً مع الحفاظ على القدم في وضعها المصحح والمستوي.
إذا كان هناك شد مفرط على حواف الجلد الطبية أثناء الإغلاق، فقد يتم تجبير القدم في وضع انثناء خفيف في البداية، ثم يتم تغيير الجبيرة بعد أسبوعين لجلب القدم إلى وضع مصحح بالكامل. تُزال المسامير والجبائر عادةً في غضون 6 إلى 8 أسابيع، يليها الانتقال إلى حذاء المشي الطبي والبدء في برنامج علاج طبيعي مكثف لاستعادة القوة والمرونة.
الأسئلة الشائعة
تعريف مرض شاركو ماري توث
هو اضطراب عصبي وراثي يؤثر على الأعصاب الطرفية، مما يؤدي إلى ضعف تدريجي وضمور في عضلات الأطراف، خاصة الساقين والقدمين، ويسبب تشوهات عظمية مثل القدم الجوفاء.
طبيعة انتقال المرض
المرض ليس معدياً بأي شكل من الأشكال. هو حالة وراثية تنتقل من الآباء إلى الأبناء عبر جينات معينة، وتختلف طريقة انتقاله (سائد أو متنحي) حسب نوع الطفرة الجينية.
إمكانية الشفاء التام
حتى الآن، لا يوجد علاج شافٍ تماماً لمرض شاركو ماري توث. العلاجات المتاحة، سواء كانت تحفظية أو جراحية، تهدف إلى إدارة الأعراض، تصحيح التشوهات، تحسين القدرة على المشي، ومنع تدهور حالة المفاصل.
العمر المتوقع لظهور الأعراض
يختلف وقت ظهور الأعراض حسب نوع المرض. الأنواع الأكثر شيوعاً تبدأ أعراضها في الظهور خلال مرحلة الطفولة أو المراهقة، بينما قد تظهر أنواع أخرى في مرحلة البلوغ أو منتصف العمر.
مفهوم القدم الجوفاء
القدم الجوفاء هي تشوه هيكلي يتميز بزيادة غير طبيعية في ارتفاع قوس القدم الداخلي، وغالباً ما يصاحبه ميلان الكعب للداخل وتخلب في أصابع القدم، مما يجعل المشي مؤلماً وصعباً.
طرق التشخيص المعتمدة
يعتمد التشخيص على الفحص السريري الدقيق، تحليل التاريخ العائلي، تخطيط كهربية العضل لقياس سرعة التوصيل العصبي، والاختبارات الجينية التي تؤكد وجود الطفرة المسببة للمرض.
مدى الحاجة للتدخل الجراحي
ليست كل الحالات تتطلب جراحة فورية. يتم اللجوء للجراحة عندما يصبح التشوه صلباً، أو يسبب ألماً شديداً لا يستجيب للأحذية الطبية، أو عندما يهدد بتلف المفاصل وفقدان القدرة على المشي.
أهمية اختبار كولمان
يعد هذا الاختبار السريري حاسماً لتحديد ما إذا كان ميلان الكعب للداخل مرناً (ناتجاً عن تشوه مقدمة القدم) أم صلباً (تشوه في عظمة الكعب نفسها). هذا يحدد بدقة نوع الإجراء الجراحي المطلوب.
مدة التعافي بعد الجراحة
تختلف مدة التعافي حسب نوع الجراحة المعقدة. عموماً، يحتاج المريض إلى وضع جبيرة لمدة 6 إلى 8 أسابيع، تليها فترة من استخدام حذاء المشي الطبي وجلسات العلاج الطبيعي التي قد تستمر لعدة أشهر لاستعادة الوظيفة الكاملة.
ممارسة الرياضة بعد العلاج
بعد التعافي التام من الجراحة واستكمال برنامج العلاج الطبيعي، يمكن للعديد من المرضى العودة لممارسة الأنشطة البدنية المعتدلة. ومع ذلك، يجب استشارة الطبيب المعالج لتحديد أنواع الرياضات الآمنة التي لا تضع ضغطاً مفرطاً على القدمين.
