إجابة سريعة (الخلاصة): متلازمة الشريط السلوي هي حالة خلقية غير وراثية تحدث عندما تلتف أشرطة من الغشاء الأمنيوسي حول أجزاء من جسم الجنين، مما يسبب انقباضات أو تشوهات. يتم علاجها جراحياً في غالب الأحيان لإطلاق الأشرطة وتحسين الوظيفة والمظهر، ويقدم الأستاذ الدكتور محمد هطيف رعاية متخصصة وشاملة لهذه الحالات.
متلازمة الشريط السلوي: فهم شامل ودليل الأمل للمرضى
تُعد متلازمة الشريط السلوي، المعروفة أيضاً بمتلازمة الانقباضات الخلقية، من الحالات النادرة التي قد تُصيب الأطفال حديثي الولادة، وتثير الكثير من التساؤلات والقلق لدى الأهل. في هذا الدليل الشامل، نهدف إلى تبسيط هذه المتلازمة المعقدة، وتقديم معلومات دقيقة ومطمئنة لجميع الآباء والأمهات في اليمن والخليج العربي، وذلك بالاستناد إلى الخبرة الواسعة والرعاية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف ، أحد أبرز الأطباء المتخصصين في جراحة العظام وتصحيح التشوهات الخلقية في المنطقة.
إن مهمتنا هي تزويدكم بالمعرفة اللازمة لفهم هذه الحالة، بداية من أسبابها وأعراضها، وصولاً إلى خيارات العلاج الحديثة والتعافي، مؤكدين أن التدخل الطبي المناسب يمكن أن يحدث فرقاً كبيراً في حياة الطفل المصاب. ندعوكم لمتابعة هذا الدليل الذي يُعد مرجعاً لكم، ومصدر أمل لمعالجة متلازمة الشريط السلوي بنجاح.
ما هي متلازمة الشريط السلوي؟ تعريف مبسط وشامل
متلازمة الشريط السلوي هي حالة خلقية، أي أنها موجودة منذ الولادة، ولكن من المهم جداً التأكيد على أنها غير وراثية . هذا يعني أنها لا تنتقل من الآباء إلى الأبناء عبر الجينات، ولا ترتبط بتاريخ عائلي للمرض. تحدث هذه المتلازمة عندما تلتف "أشرطة" دقيقة، أشبه بالخيوط الرفيعة أو الألياف، من الغشاء الأمنيوسي (الكيس الذي يحيط بالجنين داخل الرحم ويحتوي على السائل الأمنيوسي) حول أجزاء من جسم الجنين النامي.
تخيلوا الكيس الأمنيوسي كبالون رقيق مملوء بالماء، يحمي الجنين. في حالات نادرة جداً، قد يتعرض هذا الغشاء لتمزق غير مكتمل، مما يؤدي إلى تكوّن هذه الأشرطة الليفية. هذه الأشرطة، كونها عائمة داخل السائل الأمنيوسي، قد تلتف عن طريق الخطأ حول أطراف الجنين (مثل الذراعين، الساقين، الأصابع، أو القدمين)، أو في بعض الحالات، حول أجزاء أخرى من الجسم.
عندما تلتف هذه الأشرطة حول طرف ما، فإنها تعمل كـ "حزام ضاغط" أو "رباط ضيق"، مما يسبب:
*
انقباض جزئي أو كلي:
تضغط على الطرف مما يمنع نموه الطبيعي.
*
تشوه:
يمكن أن يتسبب الضغط المستمر في تشوهات شكلية.
*
بتر:
في الحالات الشديدة جداً والنادرة، إذا كان الضغط قوياً ومستمراً لفترة طويلة، فقد يؤدي إلى بتر جزئي أو كلي للطرف المصاب قبل الولادة.
يختلف كل طفل عن الآخر في كيفية تأثير هذه المتلازمة عليه. قد تكون الأشرطة خفيفة وتسبب مجرد "حلقة" بسيطة على الجلد، وقد تكون عميقة وتؤثر على الأنسجة الداخلية مثل العضلات والأعصاب والعظام، مسببة تحديات وظيفية كبيرة. الأستاذ الدكتور محمد هطيف يؤكد أن فهم هذه الطبيعة المتغيرة للحالة هو مفتاح وضع خطة علاجية مخصصة لكل طفل.
أسماء أخرى شائعة للحالة
قد تسمعون أحياناً مسميات أخرى لهذه المتلازمة، مثل:
* متلازمة الانقباضات الخلقية (Constriction Band Syndrome).
* خلل التنسج ستريتر (Streeter Dysplasia).
* تسلسل التمزق الأمنيوسي (Amniotic Disruption Sequence).
كل هذه المسميات تشير إلى نفس الحالة، ولكن "متلازمة الشريط السلوي" هو المصطلح الأكثر شيوعاً وتحديداً.
رحلة داخل الجسم: فهم مبسط لتشريح متلازمة الشريط السلوي
لفهم كيفية تأثير متلازمة الشريط السلوي، من المفيد أن نلقي نظرة مبسطة على الأجزاء التي يمكن أن تتأثر. تذكروا أن جسم الطفل يتكون من طبقات متعددة من الأنسجة، وكلما كانت الأشرطة السلوية أعمق وأكثر إحكاماً، كلما زاد تأثيرها على هذه الطبقات.
الطبقات المتأثرة بالأشرطة السلوية
يمكن للأشرطة السلوية أن تؤثر على واحد أو أكثر من المكونات التالية في الطرف المصاب:
*
الجلد (Skin):
هو الطبقة الخارجية، وقد تظهر الأشرطة كخطوط أو حلقات واضحة على سطحه.
*
الأنسجة تحت الجلد (Subcutaneous Tissue):
هي الطبقة الدهنية تحت الجلد، وتوفر الحماية وتساعد في مرونة الجلد. يمكن أن تضغط عليها الأشرطة مما يؤثر على الدورة الدموية اللمفاوية ويسبب تورماً.
*
الأوتار والعضلات (Tendons/Muscles):
هذه هي الأنسجة التي تمكننا من تحريك أطرافنا وأصابعنا. إذا ضغط الشريط بعمق على هذه الأنسجة، يمكن أن يؤثر على قوة ووظيفة الحركة.
*
الأعصاب (Nerves):
الأعصاب مسؤولة عن الإحساس والحركة. ضغط الأشرطة على الأعصاب يمكن أن يسبب تنميلاً، خدراناً، أو حتى ضعفاً في العضلات التي تغذيها الأعصاب.
*
العظام (Bone):
في الحالات الشديدة جداً، يمكن أن تصل الأشرطة إلى العظام وتعيق نموها الطبيعي، مما يؤدي إلى تشوهات في شكل العظام أو قِصر في الطرف.
أماكن الإصابة الشائعة
يمكن أن تلتف الأشرطة حول أي جزء من الأطراف العلوية (الذراعين واليدين والأصابع) أو السفلية (الساقين والقدمين وأصابع القدمين).
*
الإصابة القريبة (Proximal Involvement):
إذا حدث الانقباض في جزء قريب من الجسم (مثل أعلى الذراع أو الفخذ)، فقد يؤدي ذلك في حالات نادرة إلى فقدان الطرف بأكمله.
*
الإصابة البعيدة (Distal Involvement):
هذا النوع هو الأكثر شيوعاً، ويؤثر على الأصابع أو القدمين أو اليدين. تتراوح شدة الانقباضات من الخفيفة جداً إلى العميقة التي تتطلب تدخلاً جراحياً.
علامات تشخيصية مميزة
هناك بعض العلامات التي قد تشير بقوة إلى متلازمة الشريط السلوي:
*
الانقباضات الحلقية:
وهي خطوط أو حزوز واضحة حول الطرف، قد تكون سطحية أو عميقة.
*
الوذمة (التورم) البعيدة عن الشريط:
غالباً ما يتسبب الشريط في تضييق تدفق السوائل اللمفاوية والدموية، مما يؤدي إلى تورم الجزء الواقع بعد الشريط (باتجاه أطراف الأصابع أو القدم).
*
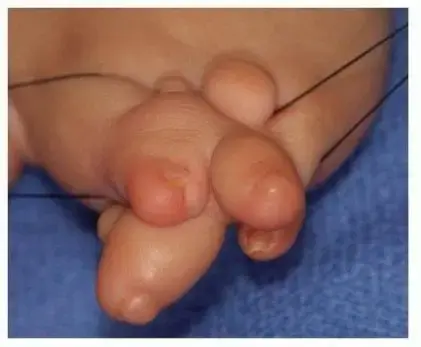
التحام الأصابع/القدم (Acrosyndactyly):
في بعض الحالات، قد يحدث التحام بين أطراف الأصابع (اليد أو القدم) مع وجود شق أو انخفاض بسيط خلف هذا الالتحام. يُعد هذا مؤشراً قوياً على المتلازمة، حيث يشير إلى نمو طبيعي للأصابع في البداية، ثم التصاقها بسبب الضغط والتندب من الأشرطة السلوية.
*
التشوهات العظمية:
مثل القدم الحنفاء أو تشوهات في شكل العظام.
كل حالة فريدة من نوعها، وتتطلب تقييماً دقيقاً وشاملاً من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف لتحديد مدى تأثير الأشرطة على الأنسجة المختلفة ووضع خطة علاجية مخصصة.
من أين تأتي الأشرطة؟ نظرة معمقة على الأسباب والأعراض
فهم السبب وراء متلازمة الشريط السلوي يمكن أن يقلل من قلق الأهل ويساعدهم على إدراك أنها ليست خطأ أحد. كما أن معرفة الأعراض يساعد في التشخيص المبكر والتدخل الفعال.
الأسباب: لماذا تحدث متلازمة الشريط السلوي؟
تعتمد النظرية الأكثر قبولاً وتفسيراً لمتلازمة الشريط السلوي على مبدأ "التمزق الأمنيوسي".
*
الغشاء الأمنيوسي:
هو الغشاء الداخلي الرقيق الذي يحيط بالجنين داخل الرحم، ويحتوي على السائل الأمنيوسي الذي يوفر بيئة واقية ومغذية للنمو.
*
التمزق التلقائي:
في بعض الحالات النادرة، يحدث تمزق تلقائي وغير مكتمل في هذا الغشاء الأمنيوسي، دون سبب واضح أو معروف. هذا التمزق قد يؤدي إلى تحرر ألياف أو أشرطة دقيقة من الغشاء. هذه الأشرطة تكون حرة الحركة داخل السائل الأمنيوسي.
*
الالتفاف العرضي:
بينما ينمو الجنين ويتحرك بحرية داخل الرحم، قد تلتف هذه الأشرطة الليفية حول أجزاء من جسمه بالصدفة. تخيلوا خيطاً رفيعاً عائماً في الماء يمكن أن يلتف حول أي شيء يتحرك بقربه.
*
الضغط والتضييق:
بمجرد أن يلتف الشريط حول جزء من الجسم (مثل إصبع أو ذراع)، فإنه يبدأ في الضغط عليه. ومع نمو الجنين، يزداد هذا الضغط، مما يعيق تدفق الدم، ونمو الأنسجة، وفي الحالات الشديدة قد يؤدي إلى تشوهات أو بتر.
نقاط مهمة يجب معرفتها:
*
ليست وراثية:
كما ذكرنا سابقاً، هذا لا علاقة له بالجينات أو الوراثة.
*
ليست بسبب خطأ الأم:
يجب طمأنة الأمهات بأنه لا يوجد أي شيء يمكن أن تكون الأم قد فعلته أو لم تفعله تسبب في هذه الحالة. هي حدث عرضي وغير متوقع.
*
لا توجد عوامل خطر معروفة ومحددة:
على عكس بعض الحالات الخلقية الأخرى، لا توجد عوامل خطر واضحة مثل الأدوية، التعرض للمواد الكيميائية، أو الأمراض الوراثية التي تزيد بشكل مؤكد من فرصة حدوث متلازمة الشريط السلوي. هي ظاهرة عشوائية.
*
قلة السائل الأمنيوسي (Oligohydramnios):
أحياناً، قد يؤدي تمزق الغشاء الأمنيوسي إلى نقص في كمية السائل الأمنيوسي، مما قد يزيد من خطر حدوث ضغط على الجنين أو تشوهات أخرى، ولكنه ليس السبب المباشر للأشرطة نفسها.
الأعراض: كيف تبدو متلازمة الشريط السلوي؟
تختلف أعراض متلازمة الشريط السلوي بشكل كبير من طفل لآخر، وتعتمد على مكان الشريط، عمقه، ومدى الضغط الذي يسببه. يمكن أن تتراوح من علامات خفيفة جداً إلى تشوهات معقدة.
أكثر الأعراض شيوعاً:
-
حلقات الانقباض (Constriction Rings):
- هي العلامة الأكثر وضوحاً. تبدو كخطوط أو حزوز دائرية حول الأطراف (الأصابع، القدمين، الذراعين، الساقين).
- قد تكون سطحية تؤثر على الجلد فقط، أو عميقة تؤثر على العضلات والأوتار والعظام.
- يمكن أن تسبب تشوهات في شكل الطرف.
-
التورم (Edema) أو الوذمة:
- غالباً ما يلاحظ تورم في الجزء الواقع بعد الشريط (مثل تورم الأصابع أو القدمين بعد الشريط الموجود على الرسغ أو الكاحل).
- يحدث هذا بسبب إعاقة التدفق الطبيعي للسوائل اللمفاوية والدموية.
-
تشوهات الأصابع واليدين والقدمين:
- التحام الأصابع (Syndactyly): قد تكون الأصابع ملتصقة ببعضها البعض جزئياً أو كلياً. في حالة متلازمة الشريط السلوي، غالباً ما يكون هذا الالتحام عند أطراف الأصابع (Acrosyndactyly) مع وجود شق أو فجوة خلف الالتحام، مما يميزها عن أنواع أخرى من التحام الأصابع.
- تشوهات القدم الحنفاء (Clubfoot Deformity): قد تتأثر القدم وتتخذ شكلاً غير طبيعي، يكون فيها القدم متجهة للداخل أو للأسفل.
- التشوهات العظمية: قِصر العظام، انحناء العظام، أو فقدان أجزاء من العظام.
-
فقدان جزء من الطرف (Amputation):
- في الحالات الشديدة، قد يؤدي الضغط الشديد للشريط إلى بتر تلقائي لجزء من الإصبع، اليد، القدم، أو حتى الطرف بأكمله قبل الولادة. هذا هو السيناريو الأسوأ ولكنه نادر.
-
مشاكل في الحركة والإحساس:
- إذا أثر الشريط على الأعصاب أو الأوتار، قد يلاحظ الوالدان ضعفاً في حركة الطرف، أو صعوبة في الإحساس (قلة استجابة للمس أو الألم).
جدول 1: تصنيف شدة متلازمة الشريط السلوي وأعراضها
| درجة الشدة | الوصف العام | الأعراض الشائعة | التأثير الوظيفي المحتمل |
|---|---|---|---|
| الخفيفة (الدرجة الأولى) | أشرطة جلدية سطحية فقط | حزوز أو خطوط انقباض واضحة على الجلد، قد تسبب فقط مشكلة جمالية. | قليل أو لا يوجد تأثير وظيفي. |
| المتوسطة (الدرجة الثانية) | أشرطة عميقة جزئياً تؤثر على الأنسجة تحت الجلد | حزوز عميقة، تورم (وذمة) في الجزء البعيد من الشريط، قد تؤثر على الدورة الدموية اللمفاوية. | قد تسبب ضعفاً طفيفاً في الإحساس أو الحركة، أو تحد من نمو الطرف جزئياً. |
| الشديدة (الدرجة الثالثة) | أشرطة عميقة تؤثر على الأوعية الدموية، الأعصاب، الأوتار، والعظام | انقباضات عميقة جداً، تورم شديد، ضعف أو فقدان الإحساس، صعوبة كبيرة في الحركة، تشوهات عظمية (مثل القدم الحنفاء). | تأثير وظيفي كبير، قد تتطلب جراحات معقدة متعددة. |
| الشديدة جداً (الدرجة الرابعة) | تؤدي إلى بتر جزئي أو كلي للطرف | فقدان جزء من الإصبع، اليد، القدم، أو الطرف بأكمله (بتر ذاتي). | فقدان كامل للوظيفة في الجزء المبتور، تتطلب جراحات ترميمية أو تركيب أطراف صناعية. |
التشخيص:
يتم تشخيص متلازمة الشريط السلوي عادة عند الولادة من خلال الفحص السريري. في بعض الحالات، يمكن اكتشافها قبل الولادة من خلال الموجات فوق الصوتية الروتينية، مما يتيح للأطباء والأهل الاستعداد لخيارات العلاج.
الأستاذ الدكتور محمد هطيف يؤكد على أهمية الفحص الدقيق والشامل لتحديد درجة الشدة وتخطيط أفضل مسار للعلاج، مشدداً على أن كل حالة تتطلب نهجاً فردياً.
نور الأمل: خيارات العلاج المتوفرة لمتلازمة الشريط السلوي
عندما يتم تشخيص متلازمة الشريط السلوي، يكون السؤال الأول الذي يطرحه الأهل هو "ماذا نفعل؟". الخبر السار هو أن هناك العديد من خيارات العلاج الفعالة التي يمكن أن تحسن بشكل كبير من وظيفة ومظهر الطرف المصاب. يتم تحديد العلاج المناسب بناءً على شدة الحالة، موقع الأشرطة، وعمر الطفل. غالباً ما يكون التدخل الجراحي هو الحل الأمثل، ويُعد الأستاذ الدكتور محمد هطيف رائداً في هذا المجال، مقدماً أحدث التقنيات وأكثرها أماناً.
1. العلاج غير الجراحي (للحالات الخفيفة جداً أو كجزء من الرعاية الشاملة)
في معظم حالات متلازمة الشريط السلوي، لا يكون العلاج غير الجراحي كافياً بمفرده، خاصة إذا كانت الأشرطة عميقة وتؤثر على الدورة الدموية أو الوظيفة. ومع ذلك، قد يكون له دور محدود في بعض السيناريوهات:
*
المراقبة النشطة:
في حالات نادرة جداً تكون فيها الأشرطة سطحية للغاية ولا تسبب أي مشاكل وظيفية أو تورماً، قد يوصي الطبيب بالمراقبة المنتظمة لمتابعة نمو الطفل والتأكد من عدم تفاقم الحالة.
*
العلاج الطبيعي والوظيفي:
بعد الجراحة، أو في بعض الحالات التي لا تحتاج إلى جراحة فورية، قد يُوصى بالعلاج الطبيعي لتحسين مدى الحركة، المرونة، وتقوية العضلات. قد يُستخدم أيضاً في حالات التشوه الطفيف لتحسين الوظيفة.
*
الجبائر أو الدعامات (Splinting/Casting):
في حالات معينة من تشوهات القدم الحنفاء المصاحبة، يمكن استخدام الجبائر أو الدعامات لتصحيح وضعية القدم تدريجياً. ومع ذلك، نادراً ما تكون هذه الطريقة فعالة في إطلاق الأشرطة الانقباضية نفسها.
الأستاذ الدكتور محمد هطيف يؤكد أن العلاج غير الجراحي يقتصر على حالات محدودة جداً، وأن معظم الأطفال المصابين بمتلازمة الشريط السلوي سيحتاجون إلى نوع من التدخل الجراحي لتحقيق أفضل النتائج.
2. العلاج الجراحي: حلول فعالة ونتائج مبهرة
الهدف الرئيسي من الجراحة هو إطلاق الأشرطة الانقباضية، استعادة الدورة الدموية الطبيعية، تحسين الوظيفة، وتقليل التشوه. يقوم الأستاذ الدكتور محمد هطيف بتطبيق أحدث التقنيات الجراحية لضمان أفضل النتائج بأقل مضاعفات ممكنة.
أنواع الإجراءات الجراحية الشائعة:
-
جراحة إطلاق الشريط (Band Release Surgery):
- الهدف: إزالة الضغط الذي يسببه الشريط على الأنسجة تحت الجلد.
- التقنية: تُعرف هذه الجراحة عادة باسم "Z-Plasty" أو "W-Plasty". يقوم الجراح بإجراء شق على شكل حرف Z أو W عبر الشريط الانقباضي. يسمح هذا الشق بإطالة الجلد والأنسجة تحت الجلد، مما يحرر الضغط. يتم بعد ذلك إعادة خياطة الجلد بطريقة تمنع تكون ندبة انقباضية جديدة.
- لماذا Z-Plasty؟ هذه التقنية لا تطلق الشريط فحسب، بل تساعد أيضاً في توزيع توتر الجلد بشكل أفضل على طول الطرف، مما يقلل من فرصة عودة الانقباض ويحسن من المظهر التجميلي للندبة.
- التوقيت: غالباً ما تُجرى هذه الجراحة في مرحلة مبكرة من حياة الطفل (خلال الأشهر القليلة الأولى أو السنة الأولى)، خاصة إذا كان هناك دليل على تورم، ضعف في الدورة الدموية، أو ضعف وظيفي.
- الجراحة على مراحل: إذا كان الشريط عميقاً جداً ومحيطياً بالكامل حول الطرف، فقد يفضل الجراح إجراء الجراحة على مرحلتين (على جانبين متقابلين من الطرف) بفارق عدة أشهر بينهما. هذا يقلل من خطر إعاقة الدورة الدموية للطرف بعد الجراحة.
-
جراحة فصل الأصابع الملتصقة (Syndactyly Release):
- الهدف: فصل الأصابع أو أصابع القدم الملتصقة بسبب الأشرطة السلوية.
- التقنية: تتضمن هذه الجراحة فصل الأنسجة التي تربط الأصابع. في بعض الحالات، قد تكون هناك حاجة إلى ترقيع جلدي (skin grafting) لسد الفجوات بعد الفصل، خاصة إذا كان الالتحام واسعاً أو عميقاً. يتم أخذ الرقعة الجلدية عادة من منطقة غير ظاهرة من جسم الطفل.
- التوقيت: عادة ما يتم تحديد موعد هذه الجراحة بناءً على عمر الطفل، ونمو اليد أو القدم، وشدة الالتحام.
-
الجراحة الترميمية وإعادة البناء (Reconstructive Surgery):
- الهدف: معالجة التشوهات الأكثر تعقيداً، مثل تشوهات العظام، الأطراف القصيرة، أو الأجزاء المبتورة.
-
التقنيات:
قد تتضمن:
- تطويل الأطراف (Limb Lengthening): باستخدام أجهزة خاصة (مثل جهاز إليزاروف) لتطويل العظام تدريجياً على مدى عدة أشهر، إذا كان الطرف قصيراً بشكل ملحوظ.
- إعادة بناء المفاصل: لتصحيح مشاكل الحركة في المفاصل المتأثرة.
- نقل الأوتار (Tendon Transfers): لتحسين وظيفة العضلات التي ضعفت بسبب الضغط العصبي أو العضلي.
- الجراحة المجهرية (Microsurgery): في بعض الحالات المعقدة، قد تُستخدم لإعادة بناء الأوعية الدموية أو الأعصاب الدقيقة.
التحضير للجراحة:
قبل الجراحة، سيقوم
الأستاذ الدكتور محمد هطيف
بإجراء تقييم شامل، والذي قد يتضمن:
*
الفحص السريري الدقيق:
لتقييم مدى عمق الأشرطة وتأثيرها.
*
التصوير بالأشعة السينية (X-rays):
لتقييم أي تشوهات عظمية.
*
التصوير بالرنين المغناطيسي (MRI) أو الموجات فوق الصوتية (Ultrasound):
لتقييم الأنسجة الرخوة والأوعية الدموية والأعصاب بشكل أكثر تفصيلاً.
*
استشارة فريق متعدد التخصصات:
قد يتطلب الأمر استشارة أطباء تخدير أطفال، أخصائيي علاج طبيعي، وأخصائيي علاج وظيفي.
الأستاذ الدكتور محمد هطيف وفريقه ملتزمون بتوفير الرعاية الشاملة بدءاً من التشخيص وحتى التعافي الكامل، مع التركيز على التواصل الواضح والصريح مع الأهل لضمان راحتهم وثقتهم في رحلة العلاج.
طريق التعافي: دليل شامل لإعادة التأهيل والعلاج الطبيعي
الجراحة هي الخطوة الأولى في طريق التعافي من متلازمة الشريط السلوي، لكن رحلة الشفاء لا تتوقف عند هذا الحد. إعادة التأهيل والعلاج الطبيعي هما مكونان حيويان لضمان أفضل النتائج الوظيفية والتجميلية للطفل. يقدم الأستاذ الدكتور محمد هطيف توجيهات مفصلة لبرامج إعادة التأهيل، مؤكداً على أهمية الالتزام بها لتحقيق أقصى استفادة من الجراحة.
ما بعد الجراحة مباشرة (الأيام والأسابيع الأولى)
بعد الجراحة، سيوفر الفريق الطبي تعليمات واضحة للعناية بالطفل:
-
إدارة الألم:
- سيتلقى طفلك أدوية لتخفيف الألم لضمان راحته. من المهم إعطاء هذه الأدوية حسب توجيهات الطبيب.
- مراقبة علامات الألم (البكاء المفرط، الانزعاج عند لمس المنطقة) والإبلاغ عنها للفريق الطبي.
-
العناية بالجروح والضمادات:
- ستكون الجروح مغطاة بضمادات خاصة لحمايتها. ستحصل على تعليمات حول كيفية تغيير هذه الضمادات (إذا لزم الأمر) ومتى يجب ذلك.
- حافظ على نظافة وجفاف منطقة الجراحة لتجنب العدوى.
- راقب علامات العدوى مثل الاحمرار الشديد، التورم، الدفء، أو خروج سائل غير طبيعي من الجرح.
-
الجبائر أو الجبص (Casts/Splints):
- غالباً ما يتم وضع جبيرة أو جبص بعد الجراحة للحفاظ على الطرف في وضعية صحيحة وحماية الجروح والأنسجة الجديدة أثناء الشفاء.
- تأكد من أن الجبيرة نظيفة وجافة ولا تسبب أي ضغط مفرط.
- علم كيفية مراقبة علامات الضغط الزائد أو ضعف الدورة الدموية (ازرقاق الأصابع/القدم، برودتها، عدم القدرة على تحريكها).
-
الراحة والحد من النشاط:
- سيحتاج الطفل إلى فترة راحة لشفاء الجروح. سيقدم الطبيب إرشادات محددة حول الأنشطة المسموح بها والمحظورة.
- رفع الطرف المصاب (إذا كان ممكناً) يمكن أن يساعد في تقليل التورم.
مرحلة إعادة التأهيل والعلاج الطبيعي (بعد أسابيع قليلة من الجراحة)
بمجرد أن تشفى الجروح الأولية، سيبدأ دور العلاج الطبيعي والوظيفي. هذا الجزء حاسم لاستعادة وظيفة الطرف بالكامل.
-
العلاج الطبيعي (Physical Therapy - PT):
- الهدف: تحسين مدى حركة المفاصل، تقوية العضلات، وتحسين التنسيق والمرونة.
-
التمارين:
- تمارين الإطالة اللطيفة: لزيادة مرونة الأنسجة ومنع التصلب.
- تمارين التقوية: لتقوية العضلات التي قد تكون ضعفت بسبب المتلازمة أو الجراحة.
- تمارين المدى الحركي: لاستعادة القدرة الكاملة على تحريك الطرف والمفاصل المتأثرة.
- التدليك: قد يساعد تدليك الندبة بلطف في منع التصلب وتحسين مظهرها (بمجرد أن يشفى الجرح تماماً).
- دور الأهل: سيقوم المعالج الطبيعي بتعليم الأهل كيفية أداء هذه التمارين في المنزل، وهو أمر حيوي لاستمرارية العلاج.
-
العلاج الوظيفي (Occupational Therapy - OT):
- الهدف: مساعدة الطفل على تطوير المهارات اللازمة للأنشطة اليومية (مثل الأكل، الكتابة، اللعب، ارتداء الملابس).
- التركيز: تحسين المهارات الحركية الدقيقة (خاصة إذا كانت الأصابع متأثرة)، التنسيق بين اليد والعين، واستخدام الأطراف بكفاءة.
- الأدوات المساعدة: قد يوصي المعالج الوظيفي بأدوات مساعدة أو تكيفات بيئية لتسهيل الأنشطة اليومية.
-
العناية بالندبة (Scar Management):
- مع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.