إن كنت تعاني من ألم شديد ومفاجئ في ساقك بعد إصابة، أو تشعر بتورم وضيق لا يحتمل، فقد تكون أمام حالة طبية طارئة تُعرف بـ "متلازمة الحيز الحادة" (Acute Compartment Syndrome). هذه الحالة، رغم أنها نادرة، إلا أنها خطيرة للغاية وتتطلب تدخلاً طبياً عاجلاً لإنقاذ الساق ومنع مضاعفات تهدد الحياة. في هذا الدليل الشامل، نوضح لك كل ما تحتاج معرفته عن هذه المتلازمة، وكيف يضمن خبرة الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والمفاصل والعمود الفقري، أفضل النتائج العلاجية الممكنة في اليمن، معتمداً على خبرة تتجاوز 20 عاماً وأحدث التقنيات العالمية.
فهم متلازمة الحيز الحادة
متلازمة الحيز الحادة هي حالة طبية طارئة تهدد الأطراف، وتحدث عندما يرتفع الضغط داخل إحدى الحجرات العضلية المغلقة في الساق (أو الذراع) بشكل خطير، مما يقلل من تدفق الدم والأكسجين إلى العضلات والأعصاب داخل تلك الحجرة. إذا لم يتم تخفيف هذا الضغط بسرعة، يمكن أن يؤدي نقص الأكسجين (الإقفار) إلى تلف دائم في الأنسجة، وفي الحالات الشديدة، قد يتطلب الأمر بتر الطرف أو يهدد حياة المريض بسبب مضاعفات مثل الفشل الكلوي الحاد الناتج عن انحلال الربيدات (Rhabdomyolysis).
إنها من أخطر حالات الطوارئ في جراحة العظام، ولا مجال للتأخير في علاجها. فهم التشريح الدقيق للساق وآلية حدوث هذه المتلازمة هو الخطوة الأولى نحو التشخيص والعلاج الفعال.
تشريح الساق والحُيوز العضلية
تخيل ساقك كأنها تتكون من "حجرات" أو "حُيوز" (Compartments) تفصل بينها أغشية سميكة وغير مرنة تُسمى "اللفافة" (Fascia). هذه اللفافة تعمل كجدار يحيط بمجموعات العضلات والأعصاب والأوعية الدموية، ويمنحها شكلاً ودعماً. في الساق، توجد عادة أربعة حُيوز رئيسية:
- الحيز الأمامي (Anterior Compartment): يحتوي على العضلات المسؤولة عن رفع القدم لأعلى (الإنثناء الظهري) وتمديد أصابع القدم، بالإضافة إلى الأعصاب والأوعية الدموية التي تغذي هذه العضلات.
- الحيز الجانبي (Lateral Compartment): يحتوي على العضلات المسؤولة عن حركة القدم للخارج (الإنقلاب)، ويحتوي أيضاً على أعصاب وأوعية دموية.
- الحيز الخلفي السطحي (Superficial Posterior Compartment): يضم عضلات السمانة الرئيسية المسؤولة عن دفع القدم للأسفل (الإنثناء الأخمصي)، مثل عضلة الساق والعضلة النعلية.
- الحيز الخلفي العميق (Deep Posterior Compartment): يحتوي على عضلات أخرى مسؤولة عن الإنثناء الأخمصي وحركات القدم الداخلية، بالإضافة إلى الأوعية الدموية والأعصاب الرئيسية التي تمر عبر الساق.
تكمن المشكلة في أن هذه اللفافة غير قابلة للتمدد. إذا زاد حجم الأنسجة داخل أي من هذه الحُيوز (بسبب نزيف، تورم، أو التهاب)، فإن الضغط داخل الحيز يرتفع بشكل كبير لأن الجدران لا تستطيع التوسع لاستيعاب الزيادة.
آلية حدوث متلازمة الحيز الحادة
عندما يرتفع الضغط داخل الحيز العضلي إلى مستوى معين، فإنه يضغط على الأوعية الدموية الدقيقة (الشعيرات الدموية والأوردة الصغيرة) التي تغذي العضلات والأعصاب. هذا الضغط يقلل من تدفق الدم الشرياني المحمل بالأكسجين، ويعيق تصريف الدم الوريدي، مما يؤدي إلى:
- الإقفار (Ischemia): نقص الأكسجين والمغذيات الواصلة للأنسجة.
- تلف الأنسجة: مع استمرار الإقفار، تبدأ الخلايا العضلية والعصبية في التلف والموت.
- زيادة التورم: موت الخلايا يطلق مواد كيميائية تزيد من نفاذية الأوعية الدموية، مما يؤدي إلى تسرب المزيد من السوائل إلى الحيز، وتفاقم التورم والضغط في حلقة مفرغة.
- فقدان الوظيفة: مع تلف الأعصاب والعضلات، يفقد الطرف المصاب وظيفته، وقد يؤدي إلى إعاقة دائمة أو الحاجة للبتر.
تحدث هذه العملية بسرعة، وقد يصبح التلف غير قابل للإصلاح في غضون 6-8 ساعات إذا لم يتم التدخل الجراحي.
أسباب وعوامل خطر متلازمة الحيز الحادة
يمكن أن تنجم متلازمة الحيز الحادة عن مجموعة متنوعة من الأسباب، غالبًا ما تكون مرتبطة بإصابة مباشرة أو رضخ على الساق. فهم هذه الأسباب ضروري لتحديد المرضى المعرضين للخطر واتخاذ الإجراءات الوقائية أو العلاجية السريعة.
الإصابات الرضحية المباشرة
تعد الإصابات الرضحية هي السبب الأكثر شيوعاً لمتلازمة الحيز الحادة. تشمل هذه الإصابات:
- كسور العظام الشديدة: خاصة كسور قصبة الساق (Tibia) والشظية (Fibula) في الساق، أو عظم الساعد (الزند والكعبرة) في الذراع. يمكن أن تسبب هذه الكسور نزيفاً داخلياً وتورماً شديداً داخل الحيز العضلي.
- الإصابات الضاغطة (Crush Injuries): مثل حوادث السير، سقوط الأجسام الثقيلة، أو انهيار المباني، حيث تتعرض الأنسجة لضغط هائل ومستمر، مما يؤدي إلى تلف الخلايا وتسرب السوائل والدم.
- إصابات الأنسجة الرخوة الشديدة: الكدمات العميقة أو التمزقات العضلية الكبيرة التي تسبب نزيفاً داخلياً واسعاً.
- إعادة التروية بعد الإقفار (Reperfusion Injury): تحدث بعد استعادة تدفق الدم إلى طرف كان يعاني من نقص حاد في التروية الدموية (مثل بعد جلطة دموية أو إصابة شريانية). عند عودة الدم، يحدث تفاعل التهابي يؤدي إلى تورم شديد.
- الحروق الشديدة: خاصة الحروق الدائرية العميقة التي تسبب تورماً تحت الجلد، مما يضغط على الأنسجة الداخلية.
- إصابات الأوعية الدموية: مثل تمزق الشريان أو الوريد، مما يؤدي إلى نزيف غزير داخل الحيز.
- الشد العضلي الشديد أو التمارين الشاقة غير المعتادة: في حالات نادرة جداً، قد يؤدي الإجهاد العضلي المفرط إلى تورم شديد وتلف الألياف العضلية (انحلال الربيدات)، مما يرفع الضغط داخل الحيز.
الإصابات غير الرضحية
على الرغم من أنها أقل شيوعاً، إلا أن هناك أسباباً غير رضحية يمكن أن تؤدي إلى متلازمة الحيز الحادة:
- النزيف الداخلي: قد يحدث بسبب اضطرابات التخثر، أو استخدام مضادات التخثر، أو وجود أورام نازفة.
- الالتهابات الشديدة (التهاب اللفافة الناخر): العدوى البكتيرية الشديدة التي تسبب تورماً والتهاباً سريعاً.
- التورم الناتج عن لدغات الأفاعي أو الحشرات السامة.
- الاستخدام الخاطئ لجبائر أو ضمادات ضاغطة جداً: يمكن أن تزيد الضغط الخارجي على الحيز وتفاقم الحالة.
- الوضعيات الجراحية الطويلة: في بعض العمليات الجراحية التي تتطلب وضعيات معينة لفترات طويلة، قد يحدث ضغط على الطرف ويؤدي إلى متلازمة الحيز.
عوامل الخطر
بعض العوامل قد تزيد من خطر الإصابة بمتلازمة الحيز الحادة لدى الأشخاص المعرضين للإصابات:
- الشباب والذكور: بسبب زيادة كتلة العضلات ومستوى النشاط البدني الذي يجعلهم أكثر عرضة للإصابات الرضحية.
- الرياضيون: خاصة في الرياضات التي تتضمن احتكاكاً أو إصابات متكررة.
- الأشخاص الذين يتناولون مميعات الدم (مضادات التخثر).
- التاريخ المرضي لأمراض الأوعية الدموية أو اضطرابات النزيف.
تحديد السبب الكامن وراء متلازمة الحيز الحادة أمر بالغ الأهمية للأستاذ الدكتور محمد هطيف وفريقه الطبي لوضع خطة علاجية شاملة وفعالة تضمن أفضل النتائج للمريض.
الأعراض والعلامات التحذيرية
تعتبر متلازمة الحيز الحادة حالة طارئة، والتعرف على أعراضها وعلاماتها التحذيرية المبكرة أمر حاسم لإنقاذ الطرف المصاب. يجب على أي شخص يشتبه في إصابته بهذه المتلازمة طلب المساعدة الطبية فوراً.
تُعرف الأعراض الكلاسيكية لمتلازمة الحيز الحادة بـ "الـ 6 Ps" بالإنجليزية، وهي:
-
الألم الشديد وغير المتناسب (Pain out of proportion):
- هذا هو العرض الأكثر موثوقية والأول الذي يظهر عادة.
- الألم يكون شديداً للغاية، لا يتناسب مع شدة الإصابة الأصلية، ويزداد سوءاً مع أي محاولة لتحريك العضلات داخل الحيز المصاب (خاصة الشد السلبي للعضلات).
- لا يستجيب الألم للمسكنات التقليدية، وغالباً ما يوصف بأنه ألم حارق أو ضاغط.
- يكون الألم أسوأ بكثير مما هو متوقع من الإصابة الأصلية.
-
الشحوب (Pallor):
- يصبح الجلد في الطرف المصاب باهتاً أو شاحباً بسبب نقص تدفق الدم.
- قد يكون من الصعب ملاحظته في البداية.
-
الخدر والتنميل (Paresthesia):
- يحدث بسبب ضغط الأعصاب داخل الحيز.
- يشعر المريض بالخدر، التنميل، الوخز، أو فقدان الإحساس في المنطقة التي يغذيها العصب المتأثر.
- هذا العرض يشير إلى بداية تلف الأعصاب، وهو علامة خطيرة.
-
الشلل أو ضعف الحركة (Paralysis/Paresis):
- ضعف القدرة على تحريك أصابع القدم أو الكاحل، أو حتى الشلل التام، هو علامة متأخرة وخطيرة جداً.
- يشير إلى تلف عضلي وعصبي كبير، وقد يكون التلف في هذه المرحلة غير قابل للإصلاح.
-
غياب النبض أو ضعفه (Pulselessness):
- هذه علامة متأخرة جداً وغير شائعة. إذا كان النبض غائباً، فهذا يعني أن الضغط داخل الحيز مرتفع جداً لدرجة أنه قطع تدفق الدم الشرياني الرئيسي، وهي حالة حرجة للغاية وتتطلب تدخلاً فورياً لإنقاذ الطرف.
- غالباً ما يكون النبض موجوداً حتى في المراحل المتقدمة لأن الضغط يؤثر أولاً على الأوعية الدموية الدقيقة قبل الأوعية الرئيسية.
-
الضغط/التوتر (Pressure/Tightness):
- يشعر المريض بضيق وتوتر شديد في العضلات المصابة، ويبدو الطرف متورماً ومشدوداً عند اللمس.
- يكون الجلد لامعاً ومشدوداً.
علامات إضافية مهمة:
- التورم: يظهر الطرف المصاب متورماً وصلباً عند اللمس.
- النبض الضعيف أو المفقود: يجب فحصه بشكل دوري.
- صعوبة في تحريك المفاصل: بسبب الألم والتورم.
جدول: قائمة فحص أعراض متلازمة الحيز الحادة
| العرض (Sign/Symptom) | الوصف التفصيلي | الأهمية والخطورة |
|---|---|---|
| الألم الشديد وغير المتناسب (Pain) | ألم حارق أو ضاغط، لا يتناسب مع شدة الإصابة الأولية، يزداد مع الشد السلبي للعضلات المصابة، ولا يستجيب للمسكنات. | الأكثر موثوقية والأكثر أهمية. أول عرض يظهر. يشير إلى بدء الإقفار. يجب التعامل معه بجدية فوراً. |
| التوتر والتورم (Pressure/Tightness) | إحساس بامتلاء وضيق في الساق، تبدو العضلات متصلبة ومشدودة عند اللمس، قد يكون الجلد لامعاً. | علامة مبكرة وهامة على ارتفاع الضغط داخل الحيز. |
| الخدر والتنميل (Paresthesia) | شعور بالوخز أو الخدر أو "الدبابيس والإبر" في المنطقة التي يغذيها العصب المتأثر. | يشير إلى ضغط الأعصاب وبدء تلفها. علامة متقدمة تتطلب تدخلاً عاجلاً. |
| الشلل أو ضعف الحركة (Paralysis/Paresis) | صعوبة أو عدم القدرة على تحريك الأصابع أو الكاحل في الطرف المصاب. | علامة متأخرة وخطيرة جداً تدل على تلف عضلي وعصبي كبير. قد يكون التلف غير قابل للإصلاح. |
| الشحوب (Pallor) | تغير لون الجلد ليصبح باهتاً أو شاحباً في الطرف المصاب. | يشير إلى نقص تدفق الدم. قد يكون من الصعب ملاحظته في البداية. |
| غياب النبض (Pulselessness) | عدم وجود نبض في الشرايين البعيدة عن الإصابة (مثل شريان القدم الظهراني). | علامة متأخرة جداً ونادرة. تدل على قطع كامل لتدفق الدم الشرياني. حالة طارئة قصوى تتطلب تدخل فوري لإنقاذ الطرف. |
إذا ظهرت أي من هذه الأعراض، وخاصة الألم الشديد غير المتناسب أو الخدر، بعد إصابة في الساق أو الذراع، يجب التوجه فوراً إلى أقرب مستشفى أو الاتصال بالأستاذ الدكتور محمد هطيف لتقييم الحالة بشكل عاجل. التأخير في التشخيص والعلاج يمكن أن يؤدي إلى عواقب وخيمة ودائمة.
التشخيص الدقيق والعلاج الناجح
التشخيص المبكر والدقيق لمتلازمة الحيز الحادة هو مفتاح الإنقاذ. يعتمد الأستاذ الدكتور محمد هطيف في عيادته بصنعاء، اليمن، على بروتوكولات تشخيصية صارمة ومتقدمة، مستفيداً من خبرته الطويلة التي تزيد عن 20 عاماً كأستاذ واستشاري لجراحة العظام. يضمن هذا النهج التشخيص السريع والدقيق لاتخاذ القرار العلاجي الصائب في الوقت المناسب.
الفحص السريري الدقيق
يبدأ التشخيص بفحص سريري شامل ومفصل، يركز على تقييم الأعراض الستة "Ps" المذكورة سابقاً. يقوم الأستاذ الدكتور محمد هطيف بالآتي:
- تقييم الألم: يسأل المريض عن طبيعة الألم، شدته، وموقعه، وما إذا كان يزداد مع الشد السلبي للعضلات.
- فحص التورم والتوتر: يتحسس الساق لتقييم مدى صلابة وتوتر العضلات داخل الحيز المصاب.
- تقييم الإحساس: يختبر الإحساس في مناطق تغذية الأعصاب المختلفة للطرف لتحديد مدى تأثرها (خدر، تنميل).
- تقييم الحركة: يطلب من المريض تحريك أصابع القدم أو الكاحل لتقييم أي ضعف أو شلل.
- فحص النبضات: يتحسس النبضات الشريانية البعيدة (مثل نبض الشريان الظهري للقدم) ويقارنها بالطرف السليم.
قياس الضغط داخل الحيز
هذا هو الاختبار التشخيصي الأكثر دقة وموثوقية لتأكيد متلازمة الحيز الحادة. يستخدم الأستاذ الدكتور محمد هطيف جهازاً خاصاً لقياس الضغط مباشرة داخل الحيز العضلي المشتبه به.
- الإجراء: يتم إدخال إبرة رفيعة متصلة بمقياس ضغط إلى الحيز العضلي تحت تخدير موضعي بسيط.
- النتائج: تُقارن قراءات الضغط داخل الحيز بضغط الدم الانبساطي للمريض (Diastolic Blood Pressure).
- إذا كان الضغط داخل الحيز يقل عن ضغط الدم الانبساطي بـ 30 مم زئبق أو أقل (أي الفرق بينهما 30 مم زئبق أو أقل)، فهذا يشير بقوة إلى متلازمة الحيز الحادة ويتطلب تدخلاً جراحياً فورياً.
- القيم المطلقة للضغط (مثل أكثر من 30-40 مم زئبق) تعتبر أيضاً مؤشراً قوياً.
- أهمية الأستاذ الدكتور هطيف: بفضل خبرته الواسعة، يجيد الدكتور هطيف تفسير هذه القراءات في سياق الحالة السريرية للمريض، ويتخذ القرار الجراحي السريع عندما تكون هناك حاجة ماسة لذلك، متجنباً أي تأخير قد يؤدي إلى تلف دائم.
الفحوصات التصويرية والمخبرية
على الرغم من أن الفحص السريري وقياس الضغط هما الأساس، إلا أن بعض الفحوصات الإضافية قد تكون مفيدة:
- الأشعة السينية (X-rays): لتحديد وجود أي كسور في العظام قد تكون سبباً للمتلازمة.
- الموجات فوق الصوتية (Ultrasound): قد تساعد في تقييم تدفق الدم، وتحديد وجود سوائل أو نزيف داخل الحيز.
- فحوصات الدم:
- الكرياتين كيناز (CK): ارتفاع مستوياته يشير إلى تلف العضلات (انحلال الربيدات)، وهو مؤشر على شدة الحالة ومخاطر المضاعفات الكلوية.
- وظائف الكلى: لمراقبة أي تأثير على الكلى نتيجة انحلال الربيدات.
- صورة الدم الكاملة (CBC) واختبارات التخثر: لتقييم النزيف ومخاطر الجراحة.
التشخيص التفريقي
يجب على الأستاذ الدكتور محمد هطيف التفريق بين متلازمة الحيز الحادة وحالات أخرى قد تسبب أعراضاً مشابهة، مثل:
- متلازمة الحيز المزمنة (Chronic Compartment Syndrome): تحدث عادةً مع المجهود وتزول بالراحة، وهي ليست حالة طارئة.
- إصابات الأعصاب الطرفية: قد تسبب خدر وشلل دون ارتفاع الضغط داخل الحيز.
- التهاب الوريد الخثاري العميق (Deep Vein Thrombosis - DVT): يسبب تورماً وألماً ولكنه لا يرفع الضغط داخل الحيز بنفس الطريقة.
- التهاب النسيج الخلوي (Cellulitis): عدوى جلدية تسبب احمراراً وتورماً وألماً، ولكن الضغط الداخلي لا يرتفع.
بفضل خبرته الواسعة، يمتلك الأستاذ الدكتور محمد هطيف القدرة على التمييز الدقيق بين هذه الحالات، مما يضمن أن العلاج المقدم هو الأنسب والأكثر فعالية لإنقاذ حياة ووظيفة الطرف للمريض.
خيارات العلاج الفوري والإنقاذ الجراحي
متلازمة الحيز الحادة هي طارئة طبية جراحية. لا يوجد علاج فعال غير جراحي لتخفيف الضغط داخل الحيز بمجرد تشخيص الحالة. الهدف الأساسي للعلاج هو تخفيف الضغط بسرعة لإنقاذ العضلات والأعصاب من التلف الدائم. يعتمد الأستاذ الدكتور محمد هطيف على بروتوكولات علاجية حديثة ومُثبتة لضمان أفضل النتائج الممكنة.
الإسعافات الأولية قبل الجراحة
على الرغم من أن الجراحة هي العلاج الوحيد، إلا أن هناك إجراءات يجب اتخاذها فوراً قبل الجراحة:
- رفع الطرف المصاب: يجب أن يكون الطرف في مستوى القلب (وليس أعلى) لتسهيل تدفق الدم الشرياني وتصريف الوريدي دون زيادة الضغط الوريدي.
- إزالة أي ضغط خارجي: يجب إزالة أي جبائر، ضمادات ضاغطة، أو ملابس ضيقة قد تزيد من الضغط على الطرف.
- إعطاء السوائل الوريدية: للحفاظ على ترطيب المريض وضغط الدم، مما يساعد على تحسين التروية الدموية للأنسجة.
- تسكين الألم: يمكن إعطاء المسكنات الوريدية لتخفيف الألم الشديد، ولكن يجب عدم الاعتماد عليها كعلاج.
- مراقبة العلامات الحيوية: مراقبة دقيقة لضغط الدم، النبض، ومستوى الأكسجين.
ملاحظة هامة: لا ينصح بوضع الثلج على الطرف المصاب، حيث يمكن أن يسبب انقباضاً في الأوعية الدموية ويقلل من تدفق الدم، مما يزيد من سوء الإقفار.
الإجراء الجراحي بضع اللفافة
بضع اللفافة هو الإجراء الجراحي الأساسي والوحيد لعلاج متلازمة الحيز الحادة. يتضمن عمل شقوق جراحية في اللفافة المحيطة بالحُيوز العضلية المصابة لتحريرها وتخفيف الضغط.
أهداف الجراحة
- تخفيف الضغط داخل الحيز العضلي فوراً.
- استعادة تدفق الدم والأكسجين إلى العضلات والأعصاب.
- منع تلف الأنسجة الدائم، بتر الطرف، والمضاعفات التي تهدد الحياة.
التحضير للجراحة
- التخدير: يتم إجراء الجراحة عادة تحت التخدير العام.
- التوقيت: السرعة هي جوهر العملية. يجب إجراء بضع اللفافة في أسرع وقت ممكن بعد التشخيص، ويفضل أن يكون ذلك في غضون 6 ساعات من ظهور الأعراض لتقليل خطر التلف الدائم.
خطوات بضع اللفافة الجراحية
يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة وتقنياته الجراحية الدقيقة لإجراء بضع اللفافة بأمان وفعالية:
- التعقيم والتجهيز: يتم تعقيم المنطقة الجراحية وتغطيتها بشكل كامل.
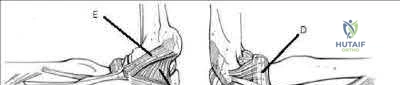
- الشقوق الجلدية (Skin Incisions):
- عادة ما يتم عمل شقين طوليين على طول الساق، واحد على الجانب الإنسي (الداخلي) وواحد على الجانب الوحشي (الخارجي).
- الشق الإنسي: يسمح بالوصول إلى الحيز الخلفي السطحي والحيز الخلفي العميق.
- الشق الوحشي: يسمح بالوصول إلى الحيز الأمامي والحيز الجانبي.
- تقنيات الأستاذ الدكتور هطيف: يحرص الدكتور هطيف على أن تكون الشقوق الجلدية واسعة بما يكفي لضمان تحرير كامل للحُيوز، مع مراعاة الجانب الجمالي والوظيفي قدر الإمكان، مستخدماً أحدث أدوات الجراحة الدقيقة.
- تحرير اللفافة (Fascia Release):
- بعد عمل الشقوق الجلدية، يتم تحديد اللفافة التي تغلف كل حيز.
- يقوم الجراح بعمل شق طولي واسع في هذه اللفافة، مما يسمح للعضلات المتورمة بالانتفاخ والتمدد خارج الحيز الضيق، وبالتالي تخفيف الضغط.
- يتم التأكد من تحرير جميع الحُيوز المصابة. في بعض الحالات، قد يكون حيز واحد فقط هو المتأثر، ولكن غالباً ما تتأثر عدة حُيوز.
- إدارة الجرح (Wound Management):
- بعد تخفيف الضغط، لا يتم إغلاق الشقوق الجلدية فوراً، لأن العضلات لا تزال متورمة وقد تحتاج إلى مساحة للتوسع.
- يتم تغطية الجروح بضمادات معقمة خاصة، وقد يتم استخدام طريقة "جراحة التحكم في الضرر" (Damage Control Surgery) حيث يُترك الجرح مفتوحاً جزئياً أو يُغطى بضمادات خاصة (مثل الضمادات بالضغط السلبي - VAC Therapy) لعدة أيام.
- بعد عدة أيام، عندما يقل التورم، يتم إعادة المريض إلى غرفة العمليات لإغلاق الجروح، إما بالخياطة المباشرة أو باستخدام ترقيع جلدي (Skin Graft) إذا كانت الشقوق كبيرة جداً ولا يمكن إغلاقها مباشرة.
- النزاهة الطبية للأستاذ الدكتور هطيف: يلتزم الدكتور هطيف بأعلى معايير النزاهة الطبية في تحديد الحاجة لإجراء بضع اللفافة، ويشرح للمريض وأهله كافة تفاصيل الإجراء والمضاعفات المحتملة، مؤكداً على أن إنقاذ الطرف هو الأولوية القصوى.
جدول: مقارنة بين أنواع بضع اللفافة الشائعة في الساق
| نوع بضع اللفافة (النهج) | الوصف | الحُيوز المستهدفة | المزايا | العيوب/المخاطر |
| :-------------------- | :------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.