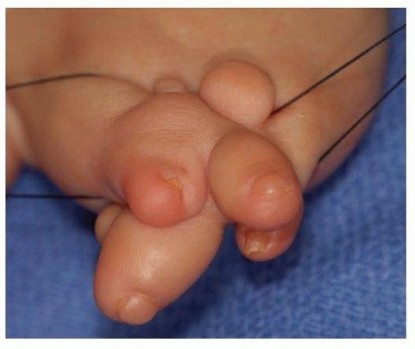
تخيل أن طفلك يولد ببعض الاختلافات في أطرافه، قد تبدو كأشرطة تضغط على ذراعه أو ساقه، أو ربما أصابع يديه أو قدميه. هذه الحالة التي قد تثير قلق الوالدين تُعرف بـ "متلازمة الحبل السلوي" (Amniotic Band Syndrome). في هذا الدليل الشامل والمفصّل، سنشرح لك كل ما تحتاج معرفته عن هذه المتلازمة بلغة واضحة ومطمئنة، بدءًا من أسبابها وآلياتها، مرورًا بخيارات التشخيص والعلاج المتقدمة، ووصولاً إلى التعافي والرعاية اللاحقة. وسنوضح كيف يمكن للأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تتجاوز عقدين من الزمن، ومكانته الأكاديمية كأستاذ في جامعة صنعاء، أن يقدم أفضل رعاية وعلاج لطفلك باستخدام أحدث التقنيات الجراحية مثل الجراحة المجهرية والمناظير عالية الدقة (Arthroscopy 4K) واستبدال المفاصل (Arthroplasty)، مع التزامه الصارم بالصدق الطبي.
ما هي متلازمة الحبل السلوي؟ (Amniotic Band Syndrome)
متلازمة الحبل السلوي، التي تُعرف أحيانًا بمتلازمة "الأشرطة الانقباضية" أو "تشوه الحبل السلوي"، هي حالة خلقية (موجودة منذ الولادة) غير وراثية. هذا يعني أنها لا تنتقل من الآباء إلى الأبناء عبر الجينات، ولا ترتبط بأي شيء فعلته الأم أثناء الحمل. إنها تحدث بشكل عشوائي، مما يزيل أي شعور بالذنب قد تشعر به الأمهات.
ببساطة، تحدث هذه المتلازمة عندما تتمزق الطبقة الداخلية من الكيس الأمنيوسي (الغشاء الذي يحيط بالجنين داخل الرحم ويحتوي على السائل الأمنيوسي) مبكرًا خلال فترة الحمل. هذا التمزق يؤدي إلى تكون أشرطة ليفية رقيقة تطفو داخل السائل الأمنيوسي. يمكن لهذه الأشرطة أن تلتف حول أجزاء مختلفة من جسم الجنين النامي، مثل الأطراف (الذراع أو الساق)، أو الأصابع، أو أصابع القدم، أو حتى الوجه والجذع في بعض الحالات النادرة. تعمل هذه الأشرطة كقيود أو أربطة ضاغطة، مما قد يؤدي إلى:
- تضيقات جزئية أو كاملة: تبدو كحلقات ضيقة حول الطرف المصاب، متفاوتة في عمقها وشدتها. هذه الحلقات يمكن أن تكون سطحية أو عميقة لدرجة تؤثر على الأوعية الدموية والأعصاب.
- تشوهات: قد تؤثر على شكل الطرف أو الأصابع، مثل انحناءات غير طبيعية، أو نقص في نمو الأجزاء الواقعة بعد الرباط.
- محدودية الوظيفة: في الحالات الشديدة، قد تؤثر هذه الأشرطة على حركة الطرف وقوته وحساسيته بسبب الضغط على الأوعية الدموية والأعصاب.
- في أسوأ الحالات (ونادرة جدًا): قد تؤدي الأشرطة الضيقة جدًا إلى بتر جزء من الطرف أو الطرف بالكامل إذا كان الانقباض شديدًا ومنع تدفق الدم اللازم لنمو الطرف وحيويته، أو إلى تشوهات خطيرة في الأعضاء الحيوية.
تختلف كل حالة عن الأخرى بشكل كبير. فبعض الحالات تكون خفيفة جدًا ولا تتعدى كونها مشكلة جمالية بسيطة، بينما تكون أخرى أكثر شدة وتؤثر بشكل كبير على وظيفة الطرف ونموه. الأهم هو أن كل حالة تتطلب تقييمًا دقيقًا وخطة علاج مخصصة، وهذا هو الدور المحوري الذي يلعبه الأستاذ الدكتور محمد هطيف بخبرته الفريدة.
فهم الأغشية الأمنيوسية: لمحة تشريحية
لفهم متلازمة الحبل السلوي، من الضروري فهم الكيس الأمنيوسي. يتكون الكيس الأمنيوسي من طبقتين رئيسيتين تحيطان بالجنين:
1.
الأمنيون (Amnion):
الطبقة الداخلية الرقيقة التي تنتج السائل الأمنيوسي وتحيط بالجنين مباشرة.
2.
الكوريون (Chorion):
الطبقة الخارجية السميكة التي تلامس جدار الرحم.
عادة، تظل هاتان الطبقتان سليمتين طوال فترة الحمل. في متلازمة الحبل السلوي، يحدث تمزق مفاجئ وغير متوقع في الطبقة الداخلية (الأمنيون)، مما يسمح بتكون هذه الأشرطة الليفية. هذه الأشرطة، كونها جزءًا من الغشاء الأمنيوسي، لا تحتوي على أوعية دموية خاصة بها، ولكنها تضغط على الأنسجة والأوعية الدموية والأعصاب الخاصة بالجنين.
تصنيف متلازمة الحبل السلوي
يمكن تصنيف شدة متلازمة الحبل السلوي إلى:
- خفيفة: تتمثل في حلقات انقباضية سطحية لا تؤثر على الدورة الدموية أو وظيفة الطرف. قد تكون مجرد علامة جلدية.
- معتدلة: حلقات أعمق تؤثر على الأنسجة الرخوة والعضلات، وقد تسبب بعض التورم أو الألم أو ضعف الوظيفة.
- شديدة: حلقات عميقة جدًا تصل إلى العظام، وتعيق تدفق الدم والأعصاب بشكل كبير، مما يؤدي إلى تشوهات كبيرة، نقص نمو، أو حتى بتر كامل.
الأسباب وعوامل الخطر: تحليل معمق
على الرغم من الأبحاث المكثفة، لا يزال السبب الدقيق لتمزق الأمنيون غير معروف بشكل قاطع، وتعتبر المتلازمة حالة "عشوائية" (sporadic). ومع ذلك، هناك نظريتان رئيسيتان تحاولان تفسير حدوثها:
- نظرية التمزق الخارجي (Extrinsic Theory): هذه هي النظرية الأكثر قبولاً. تفترض أن التمزق المبكر للطبقة الداخلية من الأمنيون يؤدي إلى تحرير أشرطة ليفية تطوق أجزاء الجسم النامي. لا يوجد سبب معروف لهذا التمزق، وهو لا يرتبط بالوراثة أو التعرض لسموم معينة أو أدوية.
- نظرية العيوب الجنينية الداخلية (Intrinsic Fetal Defects Theory): هذه النظرية الأقل شيوعًا تقترح أن هناك عيبًا أصليًا في النمو الجنيني نفسه، مما يجعل الأطراف أو الأجزاء الأخرى من الجسم أكثر عرضة للتشوه، وقد تكون الأشرطة الأمنيوسية ظاهرة ثانوية. ومع ذلك، الأدلة السريرية تدعم النظرية الأولى بشكل أكبر.
عوامل الخطر:
لا توجد عوامل خطر مثبتة وواضحة لمتلازمة الحبل السلوي. فهي تحدث في حوالي 1 من كل 1,200 إلى 1 من كل 15,000 ولادة حية، وتصيب الذكور والإناث على حد سواء. بعض التقارير أشارت إلى ارتباطات محتملة مع:
- صدمة خفيفة للبطن أثناء الحمل: لكن هذا الارتباط ضعيف وغير مؤكد.
- إجراءات بزل السلى (Amniocentesis) أو خزعة الزغابات المشيمية (Chorionic Villus Sampling): في حالات نادرة جدًا، قد تؤدي هذه الإجراءات إلى تمزق الأمنيون، ولكنها ليست سببًا شائعًا.
- قلة السائل الأمنيوسي (Oligohydramnios): قد يزيد من فرصة احتكاك الأشرطة بالجنين.
من المهم التأكيد على أن متلازمة الحبل السلوي ليست ناتجة عن أي تصرف قامت به الأم أثناء الحمل، وهي ليست وراثية، مما يريح الكثير من العائلات التي تشعر بالقلق حول تكرار الحالة في الحملات المستقبلية.
الأعراض والتشخيص الدقيق
تتراوح أعراض متلازمة الحبل السلوي بشكل كبير من بسيطة إلى شديدة، وتعتمد على مكان وشدة الأشرطة الضاغطة.
الأعراض الشائعة:
-
حلقات الانقباض (Constriction Rings):
هي العلامة الأكثر شيوعًا. تظهر على شكل أربطة دائرية حول الأصابع أو الذراعين أو الساقين أو القدمين. قد تكون هذه الحلقات سطحية ولا تسبب أي مشاكل، أو عميقة لدرجة أنها تسبب:
- وذمة (Edema): تورم الأنسجة الواقعة بعد الرباط بسبب ضعف تصريف السائل اللمفاوي والوريدي.
- تغيرات في اللون: ازرقاق أو شحوب في الطرف المصاب.
- نقص نمو الأطراف (Hypoplasia): عدم اكتمال نمو الجزء الواقع بعد الرباط.
- فقدان الإحساس أو ضعف الحركة: بسبب ضغط على الأعصاب.
- التحام الأصابع (Syndactyly): غالبًا ما يكون كاذبًا (pseudosyndactyly)، حيث تلتصق الأصابع ببعضها البعض بسبب الأشرطة بدلاً من الاندماج العظمي.
- قصر الأطراف أو تشوهها: نتيجة للضغط المستمر الذي يعيق النمو الطبيعي للعظام والعضلات.
- بتر الأطراف الخلقي (Congenital Amputation): في الحالات الشديدة، يمكن أن يؤدي الضغط الشديد للأشرطة إلى بتر جزء من الطرف أو الأصبع داخل الرحم.
- تشوهات الوجه والقحف: في حالات نادرة، يمكن أن تؤثر الأشرطة على الوجه، مما يسبب الشفة الأرنبية أو الحنك المشقوق، أو تشوهات في الأذن أو العين.
- تشوهات الجذع: نادرة جدًا، ولكن قد تشمل عيوبًا في جدار البطن أو الصدر.
عملية التشخيص:
يعتمد التشخيص على مزيج من التصوير ما قبل الولادة والفحص السريري بعد الولادة.
1. التشخيص قبل الولادة (Prenatal Diagnosis):
- الموجات فوق الصوتية (Ultrasound): هي الأداة الرئيسية للتشخيص قبل الولادة. يمكن رؤية الأشرطة الأمنيوسية الطافية داخل السائل الأمنيوسي، وكذلك ملاحظة التضيقات أو التشوهات في أطراف الجنين. ومع ذلك، قد يكون من الصعب دائمًا رؤية الأشرطة بوضوح، وقد يكون التحدي في التمييز بينها وبين الحبل السري أو أجزاء أخرى.
- الموجات فوق الصوتية ثلاثية ورباعية الأبعاد (3D/4D Ultrasound): توفر صورًا أكثر تفصيلاً، مما يساعد في تحديد مكان وشدة الأشرطة وتأثيرها على الجنين بدقة أكبر.
- التصوير بالرنين المغناطيسي للجنين (Fetal MRI): قد يُستخدم في بعض الحالات المعقدة لتقييم مدى الضرر في الأنسجة الرخوة والعظام، خاصة عندما تكون نتائج الموجات فوق الصوتية غير حاسمة.
أهمية التشخيص المبكر قبل الولادة:
يتيح التشخيص المبكر للعائلات الاستعداد النفسي والطبي، ووضع خطة للولادة والرعاية بعد الولادة. في بعض المراكز المتخصصة، قد يُنظر في التدخل الجراحي داخل الرحم (fetal surgery) لتحرير الأشرطة، وإن كانت هذه الإجراءات نادرة ومعقدة للغاية. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة، يقدم استشارات شاملة للعائلات التي تتلقى مثل هذا التشخيص قبل الولادة، موضحًا لهم كافة الخيارات والتوقعات.
2. التشخيص بعد الولادة (Postnatal Diagnosis):
-
الفحص السريري الدقيق:
بمجرد ولادة الطفل، يقوم طبيب الأطفال وأخصائي جراحة العظام (مثل الأستاذ الدكتور محمد هطيف) بفحص الطفل بدقة لتحديد:
- عدد ومواقع الحلقات الانقباضية.
- عمق الحلقات ومدى تأثيرها على الجلد والأنسجة العميقة.
- وجود وذمة أو تغيرات في اللون.
- مدى حركة الأطراف المصابة ووظيفتها.
- فحص الإحساس والدورة الدموية في الطرف.
- وجود أي تشوهات أخرى مصاحبة.
- الأشعة السينية (X-rays): لتقييم نمو العظام وتشوهاتها، وتحديد وجود عيوب عظمية أو بتر.
- التصوير بالرنين المغناطيسي (MRI): يمكن استخدامه لتقييم الأنسجة الرخوة والأوعية الدموية والأعصاب بشكل أكثر تفصيلاً، وهو أمر بالغ الأهمية لتخطيط الجراحة.
- تخطيط كهربائية العضل والأعصاب (EMG/Nerve Conduction Studies): في بعض الحالات، لتقييم وظيفة الأعصاب المتأثرة.
الأستاذ الدكتور محمد هطيف يعتمد على تقييم شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لضمان تشخيص دقيق ومفصل، وهو الأساس لوضع خطة علاج فعالة ومخصصة لكل طفل.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي
يهدف علاج متلازمة الحبل السلوي إلى تحرير الأجزاء المضغوطة، استعادة الوظيفة الطبيعية قدر الإمكان، وتحسين المظهر الجمالي. تتفاوت خيارات العلاج بناءً على شدة الحالة وموقع الأشرطة وعمر الطفل.
1. الإدارة التحفظية (Conservative Management):
في الحالات الخفيفة جدًا، حيث تكون الحلقات الانقباضية سطحية ولا تؤثر على الدورة الدموية أو الأعصاب أو وظيفة الطرف، قد لا يكون التدخل الجراحي ضروريًا على الفور.
- المراقبة: قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة الدورية لتقييم ما إذا كانت الحلقات تزداد عمقًا أو تسبب مشاكل مع نمو الطفل.
- العلاج الطبيعي والوظيفي: في بعض الحالات الخفيفة إلى المتوسطة التي تسبب بعض القيود الوظيفية، يمكن أن يساعد العلاج الطبيعي والوظيفي في تحسين نطاق الحركة وتقوية العضلات وتقليل التورم.
- التجبير أو الأجهزة التقويمية (Splinting/Orthotics): قد تُستخدم هذه الأجهزة بشكل داعم، خاصةً في حالات تشوهات القدم أو لتقليل الوذمة، لكنها نادراً ما تكون علاجًا أساسيًا للحلقات الانقباضية نفسها.
2. التدخل الجراحي (Surgical Interventions):
التدخل الجراحي هو العلاج الأكثر شيوعًا وفعالية لمتلازمة الحبل السلوي، خاصة في الحالات التي تؤثر على الدورة الدموية، الأعصاب، النمو، أو الوظيفة. الأستاذ الدكتور محمد هطيف هو رائد في استخدام أحدث التقنيات الجراحية لضمان أفضل النتائج.
-
توقيت الجراحة:
- الجراحة المبكرة: غالبًا ما يُفضل إجراء الجراحة في وقت مبكر من حياة الطفل (عادة في عمر 3-6 أشهر) لمنع تفاقم الضرر العصبي أو الوعائي، والسماح بالنمو الطبيعي للطرف. في حالات الضغط الشديد مع وجود خطر على حيوية الطرف، قد تكون الجراحة ضرورية بشكل عاجل.
- الجراحة المتأخرة: في الحالات الأقل خطورة أو التي تتطلب إعادة بناء معقدة، قد يتم تأجيل الجراحة.
- الجراحة داخل الرحم (Fetal Surgery): في مراكز متخصصة للغاية، قد يتم إجراء جراحة بالمنظار لتحرير الأشرطة داخل الرحم قبل الولادة. هذه الإجراءات نادرة وتتطلب خبرة فائقة.
-
أنواع الإجراءات الجراحية التي يجريها الأستاذ الدكتور محمد هطيف:
-
تحرير الرباط الأمنيوسي (Band Release) بتقنية Z-Plasty أو W-Plasty:
- الهدف: هو الإجراء الجراحي الأساسي لتحرير الضغط الناتج عن الأشرطة الانقباضية. الهدف هو استعادة تدفق الدم الطبيعي، تحسين الوظيفة العصبية، والسماح بالنمو الطبيعي للطرف.
- التقنية: يعتمد الأستاذ الدكتور محمد هطيف على تقنيات الجراحة المجهرية الدقيقة (Microsurgery) لإجراء شقوق جلدية متعرجة (مثل Z-plasty أو W-plasty). هذه التقنيات لا تكتفي بقطع الرباط فقط، بل تعمل على إعادة ترتيب الأنسجة الجلدية بطريقة تسمح بتخفيف الشد على الندبة ومنع تكرار الانكماش. تُجرى الجراحة على مرحلتين إذا كانت الحلقات محيطية بالكامل (circumferential) وشديدة، لتجنب خطر نقص التروية للطرف. يتم إزالة الأشرطة الليفية بالكامل.
- أهمية الخبرة: تتطلب هذه الجراحة دقة بالغة لتجنب إصابة الأوعية الدموية والأعصاب الدقيقة. هنا تتجلى خبرة الأستاذ الدكتور محمد هطيف التي تزيد عن 20 عامًا، واستخدامه للميكروسكوب الجراحي الحديث الذي يوفر رؤية مكبرة وواضحة، مما يضمن أعلى مستويات الأمان والدقة.
-
جراحة فصل الأصابع الملتحمة (Syndactyly Release):
- إذا كانت الأشرطة قد سببت التحامًا للأصابع، فسيقوم الأستاذ الدكتور محمد هطيف بفصلها باستخدام طعوم جلدية (skin grafts) إذا لزم الأمر، للحفاظ على المرونة ومنع الانكماش.
-
إعادة بناء الطرف (Limb Reconstruction):
-
في الحالات الأكثر تعقيدًا التي تتضمن تشوهات في العظام أو نقصًا في نمو الطرف، قد يحتاج الطفل إلى إجراءات إضافية مثل:
- إطالة العظام (Distraction Osteogenesis): باستخدام مثبتات خارجية أو داخلية، لإطالة العظام المتأثرة وتحسين طول الطرف.
- نقل الأوتار أو العضلات: لتحسين وظيفة الطرف.
- جراحات تعديل العظام (Osteotomies): لتصحيح التشوهات العظمية.
-
في الحالات الأكثر تعقيدًا التي تتضمن تشوهات في العظام أو نقصًا في نمو الطرف، قد يحتاج الطفل إلى إجراءات إضافية مثل:
-
إعادة بناء العيوب الوجهية والقحفية (Facial and Cranial Reconstruction):
- في حالات نادرة جدًا التي تتأثر فيها مناطق الوجه، قد تتطلب الجراحة تدخلات دقيقة لتصحيح الشفة الأرنبية أو الحنك المشقوق أو غيرها من التشوهات.
-
الأستاذ الدكتور محمد هطيف: خبرة لا تضاهى في الجراحة المتقدمة
يُعد الأستاذ الدكتور محمد هطيف مرجعًا في جراحة العظام والتشوهات الخلقية، بفضل:
- خبرة تزيد عن 20 عامًا: في التعامل مع حالات متلازمة الحبل السلوي المعقدة.
- أستاذ في جامعة صنعاء: مما يعكس مكانته الأكاديمية وقيادته في المجال.
- استخدام أحدث التقنيات: بما في ذلك الجراحة المجهرية (Microsurgery)، المناظير عالية الدقة (Arthroscopy 4K) التي تتيح رؤية واضحة ومكبرة للتركيبات الدقيقة أثناء الجراحة، وتقنيات استبدال المفاصل (Arthroplasty) في حالات الحاجة. هذه الأدوات تضمن دقة لا مثيل لها وتقليل المخاطر.
- الالتزام بالصدق الطبي: يقدم الدكتور هطيف تقييمًا صريحًا وواقعيًا لحالة الطفل، موضحًا التوقعات والنتائج المحتملة، مع التأكيد على مصلحة المريض أولاً.
الإجراء الجراحي خطوة بخطوة (تحرير الرباط الأمنيوسي)
لتوضيح مدى الدقة التي يتطلبها علاج متلازمة الحبل السلوي، إليك نظرة مفصلة على الإجراء الجراحي لتحرير الرباط الأمنيوسي:
1. التقييم ما قبل الجراحة:
- فحص شامل: يقوم الأستاذ الدكتور محمد هطيف بإعادة تقييم دقيقة للطرف المصاب، وتحديد مدى عمق الحلقات الانقباضية وتأثيرها على الأوعية الدموية والأعصاب.
- التصوير: يتم استخدام الأشعة السينية، الرنين المغناطيسي، أو الموجات فوق الصوتية الدوبلرية لتقييم التركيبات العظمية والأوعية الدموية والأعصاب بشكل مفصل.
- تخطيط الجراحة: يقوم الدكتور هطيف بتحديد الشقوق الجراحية بعناية فائقة على جلد الطفل، غالبًا ما تكون على شكل حرف "Z" أو "W" (Z-plasty أو W-plasty) لمنع تكون ندبات انكماشية بعد الجراحة. في حال كانت الحلقات محيطية بالكامل، يتم التخطيط لجراحة على مرحلتين (بفارق 3-6 أشهر) لضمان عدم تعرض الطرف لنقص التروية.
2. التخدير:
- يُجرى التخدير العام للطفل بواسطة طبيب تخدير متخصص في طب الأطفال، مع مراقبة دقيقة للعلامات الحيوية طوال فترة الجراحة.
3. الإجراء الجراحي الفعلي (بقيادة الأستاذ الدكتور محمد هطيف):
- التعقيم: يتم تعقيم المنطقة الجراحية وتغطيتها لضمان بيئة معقمة.
- الشقوق الجلدية: يقوم الأستاذ الدكتور محمد هطيف بإجراء الشقوق الجلدية المخطط لها بدقة على جانبي الرباط الضاغط. يتم استخدام مشرط دقيق للغاية مع أجهزة جراحية مجهرية.
- تحرير الأشرطة: باستخدام تقنية الجراحة المجهرية (Microsurgery) وأدوات دقيقة، يقوم الدكتور هطيف بتحرير وإزالة الأشرطة الليفية التي تضغط على الأنسجة. يتم ذلك بحذر شديد لتجنب إصابة الأوعية الدموية الدقيقة والأعصاب الموجودة تحت الجلد.
- تقييم الأوعية الدموية والأعصاب: بعد تحرير الرباط، يتم فحص تدفق الدم في الطرف والأعصاب للتأكد من استعادة الوظيفة. قد يتم استخدام مقياس الأكسجين النبضي أو الموجات فوق الصوتية الدوبلرية أثناء الجراحة لتقييم الدورة الدموية.
- إعادة بناء الجلد (Z-plasty/W-plasty): بعد تحرير الضغط، يقوم الدكتور هطيف بإعادة ترتيب الجلد والأنسجة الرخوة باستخدام تقنية Z-plasty أو W-plasty. هذه التقنية لا تغلق الجرح فحسب، بل تعمل على إطالة خط الشق الجراحي وتغيير اتجاه الندبة، مما يقلل من شدها ويمنع تكون ندبات مشوهة أو انكماشية تعيق الحركة في المستقبل. هذه الخطوة حاسمة للحفاظ على المرونة والمظهر الجمالي.
- إغلاق الجرح: يتم إغلاق الشقوق الجلدية باستخدام خيوط جراحية دقيقة قابلة للامتصاص أو غير قابلة للامتصاص، مع التأكد من إغلاق الطبقات المختلفة بعناية.
4. بعد الجراحة مباشرة:
- الضمادات: يتم تطبيق ضمادات معقمة على الجرح، وغالبًا ما يتم استخدام جبيرة أو دعامة للحفاظ على الطرف في وضع مناسب ومنع الحركة المفرطة، مما يساعد في عملية الشفاء.
- المراقبة: يتم نقل الطفل إلى غرفة الإفاقة للمراقبة الدقيقة قبل نقله إلى غرفة الأطفال.
هذا الإجراء يتطلب مستوى عالٍ من الخبرة والدقة الجراحية، وهو ما يجسده الأستاذ الدكتور محمد هطيف، الذي يضمن أعلى معايير الرعاية الجراحية لأطفالكم.
الرعاية بعد الجراحة وإعادة التأهيل الشاملة
رحلة التعافي لا تنتهي بالجراحة؛ بل تبدأ مرحلة حاسمة من الرعاية اللاحقة وإعادة التأهيل لضمان أفضل النتائج الوظيفية والجمالية.
1. الرعاية الفورية بعد الجراحة:
- إدارة الألم: يتم توفير مسكنات الألم المناسبة للطفل لضمان راحته.
- مراقبة الجرح: يتم فحص الجرح بانتظام للتأكد من عدم وجود علامات للعدوى أو التورم المفرط.
- العناية بالجبيرة/الدعامة: إذا تم وضع جبيرة أو دعامة، يتم التأكد من أنها مريحة ومناسبة، ويتم إعطاء تعليمات للوالدين حول كيفية العناية بها.
- مراقبة الدورة الدموية: يتم فحص الطرف بشكل دوري للتأكد من أن الدورة الدموية جيدة ولا توجد علامات لضغط أو تورم يؤثر على تروية الطرف.
2. إزالة الغرز والجبائر:
- عادة ما تتم إزالة الغرز (إن لم تكن قابلة للامتصاص) أو الجبيرة بعد أسبوعين إلى ثلاثة أسابيع من الجراحة، بناءً على توصيات الأستاذ الدكتور محمد هطيف وحالة الجرح.
3. العلاج الطبيعي والوظيفي (Physical and Occupational Therapy):
هذه المرحلة هي جوهر إعادة التأهيل، وتبدأ عادة بعد التئام الجرح الأولي. يوصي الأستاذ الدكتور محمد هطيف ببرنامج مخصص للعلاج الطبيعي والوظيفي يتناسب مع عمر الطفل وشدة حالته.
- تمارين نطاق الحركة (Range of Motion Exercises): للمساعدة في استعادة المرونة الكاملة للمفاصل والأطراف المصابة ومنع تيبسها.
- تقوية العضلات (Strengthening Exercises): لتعزيز قوة العضلات التي قد تكون قد ضعفت بسبب الضغط السابق أو عدم الاستخدام.
- إدارة الندبات (Scar Management): استخدام تقنيات مثل تدليك الندبات، صفائح السيليكون، أو الكريمات الخاصة لتقليل ظهور الندبات وتحسين مرونتها. تقنيات الـ Z-plasty التي يستخدمها الدكتور هطيف تقلل بشكل كبير من الندوب الانكماشية.
- إعادة التثقيف الحسي (Sensory Re-education): إذا تأثر الإحساس في الطرف، يمكن لتمارين متخصصة المساعدة في استعادة الإدراك الحسي.
- التكيف والمهارات الوظيفية (Adaptive Techniques and Functional Skills): تعليم الطفل والوالدين كيفية استخدام الطرف المصاب بفعالية في الأنشطة اليومية، وقد يشمل ذلك استخدام أدوات مساعدة إذا لزم الأمر.
- الجبائر الديناميكية (Dynamic Splinting): في بعض الحالات، قد يتم استخدام جبائر خاصة للمساعدة في تمديد الأنسجة وتحسين نطاق الحركة على المدى الطويل.
4. المتابعة طويلة الأمد:
- يحدد الأستاذ الدكتور محمد هطيف مواعيد متابعة منتظمة لتقييم نمو الطفل، وظيفة الطرف، والمظهر الجمالي.
- قد تكون هناك حاجة لإجراء جراحات إضافية في المستقبل مع نمو الطفل، خاصة في حالات نقص نمو الطرف أو تشوهات العظام، لتصحيح أي تباين في الطول أو تشوهات.
النهج الشامل والمتعدد التخصصات الذي يتبعه الأستاذ الدكتور محمد هطيف يضمن أن الطفل يتلقى أفضل رعاية ممكنة ليس فقط أثناء الجراحة، ولكن أيضًا طوال فترة التعافي وإعادة التأهيل، مما يدعم قدرته على النمو والتطور بأقصى إمكاناته.
النظرة المستقبلية والمضاعفات المحتملة
تختلف النظرة المستقبلية للأطفال المصابين بمتلازمة الحبل السلوي بشكل كبير اعتمادًا على شدة الحالة الأولية، عدد الأطراف المتأثرة، ومدى الاستجابة للعلاج. بفضل التدخل الجراحي المتقدم الذي يقدمه الأستاذ الدكتور محمد هطيف وبرامج إعادة التأهيل الشاملة، يمكن لمعظم الأطفال تحقيق تحسن كبير في الوظيفة والمظهر.
النظرة المستقبلية:
- النتائج الوظيفية: في معظم الحالات التي يتم فيها تحرير الأشرطة بنجاح، يستعيد الأطفال وظيفة طبيعية أو شبه طبيعية للطرف المصاب. الجراحة المبكرة ضرورية لمنع الضرر الدائم.
- النتائج الجمالية: تقنيات الجراحة المتقدمة مثل Z-plasty التي يستخدمها الدكتور هطيف تقلل بشكل كبير من الندوب المشوهة، ولكن قد تبقى بعض الندوب الطفيفة. مع نمو الطفل، قد تتغير الندوب، وقد يتطلب الأمر في بعض الأحيان جراحة تجميلية إضافية في مراحل لاحقة.
- نمو الطرف: قد يظل هناك بعض التباين في طول الطرف أو حجمه في الحالات التي كان فيها الضغط شديدًا لفترة طويلة. قد تتطلب هذه الحالات تدخلات جراحية إضافية مثل إطالة العظام في مرحلة المراهقة.
- جودة الحياة: بفضل العلاج الشامل، يتمتع غالبية الأطفال المصابين بمتلازمة الحبل السلوي بحياة طبيعية ونشطة، مع قدرة كاملة على المشاركة في الأنشطة المدرسية والاجتماعية والرياضية.
المضاعفات المحتملة (نادرة مع الخبرة الجراحية):
على الرغم من أن الجراحة آمنة بشكل عام، إلا أن أي إجراء جراحي يحمل مخاطر محتملة، والتي يحرص الأستاذ الدكتور محمد هطيف على مناقشتها بصراحة مع العائلات:
- العدوى: أي جراحة تحمل خطر العدوى، على الرغم من اتخاذ تدابير صارمة للوقاية منها.
- النزيف: نادرًا ما يكون خطيرًا في هذه الجراحات.
- إصابة الأعصاب أو الأوعية الدموية: على الرغم من أن الجراحة المجهرية تقلل من هذا الخطر بشكل كبير، إلا أنها تبقى احتمالًا نادرًا في حالات الحلقات العميقة والمعقدة.
- تكرار الانكماش (Recurrence of contracture): على الرغم من استخدام تقنيات مثل Z-plasty لمنع ذلك، قد تتشكل ندبة انكماشية تتطلب جراحة تصحيحية إضافية.
- تكوين وذمة (Edema): قد يستمر بعض التورم في الطرف المصاب، والذي يمكن إدارته بالعلاج الطبيعي.
- مشاكل في التئام الجروح: خاصة إذا كان هناك شد كبير على الجلد.
- المضاعفات المتعلقة بالتخدير: نادرة ولكنها ممكنة.
يُعد النهج الوقائي والمتابعة الدقيقة التي يقدمها الأستاذ الدكتور محمد هطيف حجر الزاوية في تقليل هذه المخاطر إلى أدنى حد ممكن، وتوفير الدعم المستمر للعائلات.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج متلازمة الحبل السلوي؟
عندما يتعلق الأمر بصحة طفلك، فإن اختيار الطبيب المناسب هو قرار حاسم. الأستاذ الدكتور محمد هطيف ليس مجرد جراح، بل هو مرجع طبي وأكاديمي يتمتع بسمعة لا تضاهى في اليمن والمنطقة، ويقدم رعاية استثنائية لحالات متلازمة الحبل السلوي:
- أستاذ بجامعة صنعاء: يدل هذا المنصب الأكاديمي الرفيع على مكانته كقائد فكري وباحث في مجال جراحة العظام، مما يضمن أن علاج طفلك يستند إلى أحدث الأبحاث وأفضل الممارسات العالمية.
- خبرة تتجاوز 20 عامًا: مع عقدين من الخبرة المتخصصة، تعامل الأستاذ الدكتور محمد هطيف مع عدد لا يحصى من حالات التشوهات الخلقية، بما في ذلك متلازمة الحبل السلوي، من الحالات البسيطة إلى الأكثر تعقيدًا. هذه الخبرة الواسعة تمنحه بصيرة فريدة وقدرة على التوقع والتعامل مع أي تحدٍ قد يظهر.
-
ريادة في التقنيات الجراحية الحديثة:
الأستاذ الدكتور محمد هطيف سباق في تبني وتطبيق أحدث الابتكارات الجراحية:
- الجراحة المجهرية (Microsurgery): ضرورية للدقة المطلوبة في تحرير الأشرطة الأمنيوسية دون إلحاق الضرر بالأوعية الدموية والأعصاب الدقيقة.
- المناظير عالية الدقة (Arthroscopy 4K): توفر رؤية فائقة الوضوح وتفاصيل دقيقة لا تتوفر في التقنيات التقليدية، مما يعزز دقة التشخيص والجراحة.
- جراحات استبدال المفاصل (Arthroplasty): على الرغم من أنها قد لا تكون مباشرة لمتلازمة الحبل السلوي، إلا أنها تظهر عمق خبرته في الجراحة الترميمية المعقدة.
- الالتزام بالصدق الطبي: يُعرف الأستاذ الدكتور محمد هطيف بأمانته وشفافيته المطلقة مع مرضاه وعائلاتهم. يقدم تشخيصًا دقيقًا، وشرحًا وافيًا لجميع الخيارات العلاجية، مع تحديد التوقعات الواقعية والنتائج المحتملة، مما يبني جسرًا من الثقة بينه وبين العائلات.
-
نهج علاجي شمولي وشخصي:
يتبنى الدكتور هطيف نهجًا متكاملًا لا يقتصر على الجراحة فقط، بل يشمل:
- التقييم الدقيق قبل الولادة وبعدها.
- خطط علاج فردية مصممة خصيصًا لكل طفل.
- إشراك فريق متعدد التخصصات (جراحي عظام، أطباء تخدير، أخصائيي علاج طبيعي، إلخ).
- المتابعة طويلة الأمد لضمان أفضل نمو وتطور للطفل.
- رحمة وعناية بالمرضى: تتجاوز خبرته الجراحية مهاراته التقنية لتشمل تعاطفًا عميقًا ورعاية شاملة للأطفال وعائلاتهم، فهمه للقلق الذي يساور الوالدين يجعله مصدرًا للطمأنينة والدعم.
إن اختيار الأستاذ الدكتور محمد هطيف يعني اختيار جودة لا تضاهى، خبرة لا حدود لها، والتزامًا لا يتزعزع بصحة طفلك ومستقبله.
قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف
تجسد قصص النجاح التالية أمثلة واقعية لكيفية مساعدة الأستاذ الدكتور محمد هطيف للأطفال المصابين بمتلازمة الحبل السلوي على تحقيق نتائج مذهلة واستعادة حياتهم الطبيعية.
قصة نجاح 1: لمسة أمل تعيد أصابع "فارس" الصغيرة
ولد الطفل "فارس" ولديه حلقتان انقباضيتان واضحتان على إصبعه الأوسط من يده اليمنى، مما أثر على نمو الأصبع وجعله يبدو وكأنه "مختنق". كانت والدته تشعر بقلق بالغ، فبالإضافة إلى المظهر الجمالي، كان فارس يعاني من صعوبة في تحريك إصبعه بشكل كامل، وكان الطرف البعيد للأصبع يبدو متورمًا بعض الشيء.
بعد البحث والاستشارة، وصلت العائلة إلى الأستاذ الدكتور محمد هطيف. بعد فحص دقيق واستخدام الموجات فوق الصوتية لتقييم مدى الضرر، أوضح الدكتور هطيف أن الحالة تتطلب تدخلاً جراحيًا مجهريًا لتحرير الأشرطة ومنع أي ضرر دائم للأعصاب والأوعية الدموية.
أجرى الأستاذ الدكتور محمد هطيف الجراحة باستخدام تقنية Z-plasty المتطورة، وبفضل الميكروسكوب الجراحي، تمكن من تحرير الأشرطة بدقة متناهية دون إلحاق أي ضرر بالأنسجة المحيطة. كانت الجراحة ناجحة تمامًا. بعد فترة قصيرة من التعافي وبرنامج مكثف للعلاج الطبيعي، استعاد فارس القدرة الكاملة على تحريك إصبعه. الندبة الجراحية كانت بالكاد مرئية، ومع مرور الوقت وتقدمه في العمر، تحسنت بشكل كبير.
اليوم، فارس طفل نشيط يلعب ويرسم ويكتب دون أي قيود، ويده تعمل بشكل طبيعي تمامًا. تقول والدته بامتنان: "كان الأستاذ الدكتور محمد هطيف أكثر من مجرد طبيب؛ لقد كان منقذًا. لقد أعاد الأمل لنا وأعطى فارس فرصة لحياة طبيعية بالكامل. دقة عمله وصدقه الطبي لا تضاهى."
قصة نجاح 2: من بتر محتمل إلى قدم وظيفية لـ "ليلى"
ولدت الطفلة "ليلى" بحالة أكثر تعقيدًا لمتلازمة الحبل السلوي. كانت لديها حلقة انقباضية عميقة وشديدة حول كاحلها الأيسر، مما تسبب في تورم شديد في القدم أسفل الرباط وتغير في لونها إلى الازرقاق، مما يشير إلى ضعف في الدورة الدموية. الأطباء في إحدى المستشفيات المحلية كانوا قلقين بشأن احتمال بتر جزء من القدم إذا لم يتم التدخل بسرعة.
حضرت العائلة ليلى إلى عيادة الأستاذ الدكتور محمد هطيف الذي قام بتقييم فوري وشامل. أكد الدكتور هطيف على خطورة الوضع وضرورة التدخل الجراحي العاجل. شرح للعائلة بتفصيل وصدق طبي المخاطر والتوقعات، مؤكدًا على أنه سيبذل قصارى جهده لإنقاذ قدم ليلى.
أجرى الأستاذ الدكتور محمد هطيف عملية جراحية طارئة ودقيقة للغاية، تم فيها تحرير الرباط العميق على مرحلتين لتجنب أي نقص في التروية للقدم. استخدم الدكتور هطيف أحدث تقنيات الجراحة المجهرية والمناظير عالية الدقة (Arthroscopy 4K) لضمان الدقة المطلوبة في التعامل مع الأوعية الدموية والأعصاب المتأثرة. نجحت الجراحة في استعادة تدفق الدم الطبيعي إلى قدم ليلى.
بعد الجراحة، خضعت ليلى لبرنامج مكثف وطويل الأمد لإعادة التأهيل والعلاج الطبيعي. تابع الأستاذ الدكتور محمد هطيف حالتها عن كثب، مقدمًا التوجيه والدعم المستمر. مع مرور السنوات، تحسنت قدم ليلى بشكل ملحوظ، على الرغم من بعض الفروقات الطفيفة في الحجم مقارنة بالقدم الأخرى، إلا أنها أصبحت وظيفية بالكامل.
اليوم، ليلى فتاة في المدرسة الابتدائية، تمارس الأنشطة الرياضية وتلعب مع أصدقائها دون أي عوائق كبيرة. تقول جدتها وعيناها تملؤهما الدموع: "الدكتور هطيف لم ينقذ قدم ليلى فحسب، بل أنقذ مستقبلها. كنا نظن أن الأمل مفقود، لكن خبرته وشجاعته وإيمانه بقضاء الله غيرت كل شيء. إنه معجزة حقيقية في جراحة العظام."
هذه القصص ليست مجرد أمثلة؛ بل هي شهادات حية على التزام الأستاذ الدكتور محمد هطيف بالتميز والرحمة في كل جانب من جوانب عمله.
مقارنات ومعلومات إضافية
جدول 1: مقارنة بين متلازمة الحبل السلوي الخفيفة والشديدة
| الميزة / المعيار | متلازمة الحبل السلوي الخفيفة (Mild ABS) | متلازمة الحبل السلوي الشديدة (Severe ABS) |
|---|---|---|
| مظهر الحلقات | سطحية، قد تكون مجرد انخفاض بسيط في الجلد أو خط. | عميقة جدًا، تصل إلى الأنسجة العضلية أو العظمية، مع وذمة واضحة. |
| الأعراض المصاحبة | قد لا توجد أعراض وظيفية. قد يظهر بعض التورم الخفيف. | وذمة شديدة، ازرقاق أو شحوب، ضعف في الحركة، فقدان الإحساس، آلام. |
| تأثير على النمو | تأثير ضئيل أو معدوم على نمو الطرف أو الأصابع. | نقص كبير في نمو الطرف distal للرباط، تشوهات عظمية، بتر خلقي محتمل. |
| التأثير الوظيفي | عادة لا يوجد تأثير على وظيفة الطرف. | تأثير كبير على وظيفة الطرف، ضعف، محدودية حركة، صعوبة في الأنشطة اليومية. |
| التشخيص | غالبًا ما يُشخص بعد الولادة بالفحص السريري. | قد يُشخص قبل الولادة بالموجات فوق الصوتية، أو بعد الولادة بالفحص السريري والتصوير. |
| النهج العلاجي | مراقبة، علاج طبيعي (نادرًا). | جراحة مجهرية لتحرير الرباط (Z-plasty)، إعادة بناء، علاج طبيعي مكثف. |
| توقيت الجراحة | قد لا تكون ضرورية، أو تُجرى في عمر أكبر لأسباب تجميلية. | مبكرًا (3-6 أشهر)، أو عاجلة في حالات نقص التروية. |
| النتائج المتوقعة | ممتازة، غالبًا ما تكون تجميلية فقط. | جيدة إلى ممتازة مع التدخل الجراحي الدقيق وإعادة التأهيل الشامل. |
جدول 2: مراحل إعادة التأهيل بعد جراحة متلازمة الحبل السلوي
| المرحلة | التوقيت التقريبي | الأهداف الرئيسية | الأنشطة الموصى بها |
|---|---|---|---|
| 1. المرحلة الحادة | أول 1-3 أسابيع بعد الجراحة | تخفيف الألم، حماية الجرح، تقليل التورم، بدء التئام الأنسجة. | راحة، رفع الطرف، إدارة الألم، تغيير الضمادات، مراقبة الجرح. |
| 2. المرحلة المبكرة | 3-6 أسابيع بعد الجراحة | استعادة نطاق الحركة الأساسي، تقليل الندبات، بدء تقوية لطيفة. | تمارين نطاق الحركة السلبية والنشطة، تدليك لطيف للندبة (بعد التئام الجرح). |
| 3. المرحلة المتوسطة | 6 أسابيع - 3 أشهر | تحسين قوة العضلات، زيادة المرونة، إدارة الندبات، استعادة الوظيفة. | تمارين تقوية تدريجية، تمارين تمدد، علاج وظيفي للمهارات الحياتية، استخدام صفائح السيليكون للندبات. |
| 4. المرحلة المتقدمة | 3-6 أشهر فما فوق | الاستعادة الكاملة للوظيفة، تعزيز التحمل، التكيف مع الأنشطة اليومية والرياضية. | تمارين متقدمة للقوة والتحمل، تمارين تنسيق، تعليمات حول الأنشطة الرياضية الآمنة، متابعة نمو الطرف. |
| 5. المتابعة طويلة الأمد | سنوات لاحقة | تقييم النمو والتطور، معالجة أي تباين في الطول أو تشوهات جديدة. | زيارات دورية للأستاذ الدكتور محمد هطيف، تقييمات لأخصائيي العلاج الطبيعي والوظيفي. |
أسئلة متكررة حول متلازمة الحبل السلوي (FAQ)
1. هل متلازمة الحبل السلوي وراثية؟
لا، متلازمة الحبل السلوي ليست وراثية. إنها تحدث بشكل عشوائي (sporadic) ولا تنتقل من الآباء إلى الأبناء عبر الجينات.
2. هل يمكن منع متلازمة الحبل السلوي؟
لا، بما أن السبب الدقيق لتمزق الأمنيون غير معروف ولا يرتبط بعوامل خطر واضحة، فلا توجد طريقة معروفة لمنع حدوثها.
3. متى يجب إجراء الجراحة؟
يعتمد توقيت الجراحة على شدة الحالة. في حالات الضغط الشديد على الأوعية الدموية والأعصاب، قد تكون الجراحة ضرورية بشكل عاجل. في الحالات الأقل شدة، غالبًا ما يوصي الأستاذ الدكتور محمد هطيف بإجراء الجراحة في عمر 3-6 أشهر للسماح بالنمو المبكر للطرف ومنع المضاعفات طويلة الأمد.
4. ما هي مخاطر جراحة متلازمة الحبل السلوي؟
مثل أي عملية جراحية، هناك مخاطر محتملة مثل العدوى، النزيف، إصابة الأعصاب أو الأوعية الدموية، ومشاكل في التئام الجروح. ومع ذلك، يقلل الأستاذ الدكتور محمد هطيف هذه المخاطر إلى أدنى حد ممكن بفضل خبرته الواسعة واستخدامه للجراحة المجهرية والتقنيات المتقدمة.
5. هل سيحصل طفلي على حياة طبيعية بعد العلاج؟
في معظم الحالات، نعم. بفضل التشخيص المبكر والتدخل الجراحي الفعال الذي يقدمه الأستاذ الدكتور محمد هطيف وبرامج إعادة التأهيل الشاملة، يمكن لمعظم الأطفال تحقيق نتائج وظيفية وجمالية ممتازة والتمتع بحياة طبيعية ونشطة.
6. هل ستترك الجراحة ندوبًا؟
نعم، ستترك الجراحة ندبة. ومع ذلك، يستخدم الأستاذ الدكتور محمد هطيف تقنيات جراحية متقدمة مثل Z-plasty التي تساعد في تقليل حجم الندبة وتحسين مظهرها، مما يجعلها أقل وضوحًا وتأثيرًا على المدى الطويل.
7. ما هو دور العلاج الطبيعي بعد الجراحة؟
العلاج الطبيعي حيوي لعملية التعافي. يساعد في استعادة نطاق الحركة، تقوية العضلات، إدارة الندبات، وتحسين الوظيفة الكلية للطرف المصاب. يضع الأستاذ الدكتور محمد هطيف برنامجًا علاجيًا مخصصًا لكل طفل.
8. هل يمكن أن تتكرر متلازمة الحبل السلوي بعد الجراحة؟
بمجرد تحرير الأشرطة الأمنيوسية وإعادة بناء الجلد بشكل صحيح (باستخدام تقنيات مثل Z-plasty)، فإن تكرار ظهور الحلقات الانقباضية في نفس الموقع أمر نادر للغاية. ومع ذلك، قد تحتاج بعض الحالات المعقدة إلى جراحات إضافية مع نمو الطفل.
9. هل هناك أي دعم نفسي أو مجموعات دعم للعائلات؟
بالتأكيد. يمكن أن تكون تجربة التعامل مع متلازمة الحبل السلوي مرهقة للعائلات. الأستاذ الدكتور محمد هطيف يدرك أهمية الدعم النفسي، ويمكنه توجيه العائلات نحو مجموعات الدعم المحلية أو المصادر عبر الإنترنت التي توفر الدعم العاطفي والخبرات المشتركة.
10. ما الذي يميز الأستاذ الدكتور محمد هطيف في علاج متلازمة الحبل السلوي؟
يميزه كونه أستاذًا في جامعة صنعاء، خبرته التي تتجاوز 20 عامًا في جراحة العظام، استخدامه لأحدث التقنيات مثل الجراحة المجهرية والمناظير 4K، والتزامه الصارم بالصدق الطبي وتقديم رعاية شاملة وشخصية لكل طفل. إنه يجمع بين المعرفة الأكاديمية العميقة والخبرة السريرية المتقدمة لتقديم أفضل النتائج الممكنة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.