إجابة سريعة (الخلاصة): كسور ما بين المدورين هي كسور شائعة تحدث في الجزء العلوي من عظم الفخذ قرب مفصل الورك. تتطلب غالبًا علاجًا جراحيًا لتثبيت العظم باستخدام مسامير أو صفائح أو مسمار نخاعي، يليه برنامج تأهيلي مكثف. يهدف العلاج إلى استعادة القدرة على الحركة وتجنب المضاعفات، تحت إشراف خبراء مثل الدكتور محمد هطيف.
مقدمة: فهم كسور ما بين المدورين وأهمية الشفاء التام
تُعد كسور ما بين المدورين واحدة من أكثر الإصابات شيوعًا وخطورة التي تصيب كبار السن، وخاصة النساء. إنها تمثل كسرًا في الجزء العلوي من عظم الفخذ، وتحديدًا في المنطقة الواقعة بين المدور الكبير والمدور الصغير، وهما بروزان عظمتان مهمتان في المنطقة القريبة من مفصل الورك. غالبًا ما تحدث هذه الكسور نتيجة لسقوط بسيط في حالات هشاشة العظام، أو بسبب حوادث عنيفة في الفئات العمرية الأصغر. لا يقتصر تأثير هذه الكسور على الألم الشديد والعجز الفوري عن الحركة فحسب، بل يمكن أن تحمل في طياتها تحديات كبيرة على المدى الطويل إذا لم يتم تشخيصها وعلاجها بالشكل الصحيح.
يُدرك الأستاذ الدكتور محمد هطيف، أحد أبرز استشاريي جراحة العظام في اليمن والمنطقة، عمق هذه المشكلة وتأثيرها على حياة المرضى وأسرهم. من خلال خبرته الواسعة وسنوات طويلة من العمل في علاج هذه الحالات المعقدة، يقدم الدكتور هطيف منهجًا علاجيًا متكاملًا يرتكز على أحدث التقنيات الجراحية وأفضل برامج التأهيل، بهدف استعادة المريض لحركته ووظائفه الطبيعية بأمان وفعالية.
هذا الدليل الشامل موجه لجميع المرضى وأسرهم، ولأي شخص يسعى لفهم أعمق لكسور ما بين المدورين. سنقوم بتبسيط المعلومات الطبية المعقدة، وتقديمها بلغة واضحة ومطمئنة، لنوفر لكم خريطة طريق واضحة تبدأ من فهم ماهية الكسر، مرورًا بخيارات التشخيص والعلاج المتوفرة، وصولًا إلى برنامج التعافي وإعادة التأهيل الشامل. إن هدفنا هو تمكينكم بالمعرفة، وتزويدكم بالثقة بأن الشفاء التام والعودة إلى حياة نشطة هو أمر ممكن وحقيقي، خاصة عندما تكونون في أيدٍ أمينة وخبيرة مثل الأستاذ الدكتور محمد هطيف.
لمَ يُعتبر هذا الكسر خطيرًا؟
تكمن خطورة كسور ما بين المدورين في عدة جوانب:
- الألم الشديد: يسبب الكسر ألمًا لا يطاق ويمنع المريض من تحريك الطرف المصاب أو تحمل أي وزن عليه.
- فقدان الاستقلالية: يعتمد المريض بشكل كامل على الآخرين في أداء أبسط المهام اليومية، مما يؤثر سلبًا على حالته النفسية.
- المضاعفات المحتملة: قد تتسبب هذه الكسور في مضاعفات خطيرة مثل الجلطات الدموية، والالتهابات، وتقرحات الفراش، والالتهاب الرئوي، خاصة لدى كبار السن أو من يعانون من أمراض مزمنة.
- التأثير طويل الأمد: بدون علاج فعال وتأهيل مناسب، قد يعاني المريض من إعاقة دائمة أو قيود كبيرة على الحركة.
يهدف هذا الدليل إلى تبديد المخاوف وتقديم رؤية واضحة للتعامل مع هذا التحدي الصحي، مع التأكيد على أن الشفاء التام والعودة إلى حياة طبيعية هو الهدف الأسمى الذي يعمل عليه الأستاذ الدكتور محمد هطيف وفريقه المتخصص.
فهم تشريح منطقة الورك: المدورين وعظم الفخذ
لفهم كسور ما بين المدورين، من الضروري أن نلقي نظرة مبسطة على تشريح منطقة الورك وعظم الفخذ. لا تقلق، لن نستخدم مصطلحات معقدة، بل سنشرح الأمر بطريقة واضحة تساعدك على تخيل المنطقة المصابة.
يتكون مفصل الورك من التقاء رأس عظم الفخذ (الذي يشبه الكرة) مع تجويف في عظم الحوض (الذي يشبه المقبس). هذا المفصل يسمح بحركات واسعة للساق في اتجاهات مختلفة. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويمتد من الورك إلى الركبة.
في الجزء العلوي من عظم الفخذ، بالقرب من مفصل الورك، توجد منطقتان بارزتان تُعرفان باسم "المدورين":
- المدور الكبير (Greater Trochanter): وهو النتوء العظمي الأكبر والأكثر بروزًا، ويقع في الجزء الخارجي العلوي من عظم الفخذ. يمكنك الشعور به بيدك على جانب فخذك، تحت مفصل الورك مباشرة. تُثبت عليه عضلات قوية تساعد في حركة الفخذ للجانب (التبعيد) والدوران.
- المدور الصغير (Lesser Trochanter): وهو نتوء أصغر يقع في الجزء الداخلي والخلفي السفلي من عنق الفخذ، بالقرب من جسم العظم. تُثبت عليه عضلة رئيسية تسمى "العضلة الحرقفية القطنية" وهي مهمة لرفع الركبة نحو الصدر (ثني الورك).
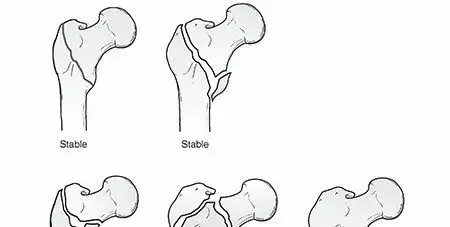
كسور ما بين المدورين تحدث في المنطقة الواقعة بين هذين المدورين. هذه المنطقة تتميز بوجود عظم إسفنجي غني بالدورة الدموية، مما يعني أن هذه الكسور، على عكس بعض كسور عنق الفخذ الأكثر خطورة، عادة ما تكون ذات إمكانية شفاء جيدة نسبيًا إذا تم تثبيتها بشكل صحيح. تُعرف هذه الكسور بأنها "خارج المحفظة المفصلية"، أي أنها لا تؤثر بشكل مباشر على سطح المفصل نفسه، وهذا يُعد ميزة إضافية للشفاء وتقليل مخاطر المضاعفات مثل تموت رأس الفخذ.
أهمية هذه المنطقة:
إن منطقة ما بين المدورين هي منطقة تحمل وزن الجسم بالكامل وتتعرض لإجهادات هائلة خلال المشي والوقوف والحركة. أي كسر فيها يؤثر بشكل مباشر على قدرة الشخص على تحمل الوزن والمشي، ويسبب عدم استقرار في الساق، مما يؤدي إلى الأعراض التي سنناقشها لاحقًا. العضلات القوية المحيطة بهذه المنطقة تسحب قطع العظم المكسور في اتجاهات مختلفة، مما يؤدي إلى قصر في الساق ودورانها خارجيًا، وهي علامات مميزة لهذا النوع من الكسور.
إن فهم هذا التشريح البسيط يساعدك على تقدير سبب أهمية التدخل الجراحي لاستعادة الوضع الطبيعي للعظم، وكيف يساهم الأستاذ الدكتور محمد هطيف بخبرته في إعادة هذه المنطقة الحيوية إلى وظيفتها الأصلية.
الأسباب والعوامل المؤهبة: لماذا تحدث كسور ما بين المدورين؟
تتعدد أسباب كسور ما بين المدورين وتختلف باختلاف الفئة العمرية، ولكنها تشترك جميعًا في فقدان سلامة العظم وقدرته على تحمل الصدمات. من المهم فهم هذه الأسباب للوقاية منها قدر الإمكان.
1. السقوط البسيط لدى كبار السن (السبب الأكثر شيوعًا)
تُعد السقوطات البسيطة، حتى من ارتفاع الوقوف، السبب الرئيسي لكسور ما بين المدورين، خاصة لدى الأشخاص الذين تزيد أعمارهم عن 60 عامًا. وهذا يرتبط ارتباطًا وثيقًا بحالة صحية تسمى:
-
هشاشة العظام (Osteoporosis):
- هذه الحالة تؤدي إلى ضعف وهشاشة العظام بمرور الوقت، وتصبح العظام مسامية وأكثر عرضة للكسر حتى من أقل صدمة.
- لماذا النساء أكثر عرضة؟ تُصاب النساء بهشاشة العظام بشكل أكبر بعد انقطاع الطمث (سن اليأس) بسبب الانخفاض الحاد في مستويات هرمون الإستروجين، الذي يلعب دورًا حيويًا في الحفاظ على كثافة العظام. هذا يفسر النسبة المرتفعة لكسور الورك لدى النساء مقارنة بالرجال (تصل إلى 8:1 في بعض الدراسات).
- العمر المتقدم: كلما تقدم العمر، زادت احتمالية الإصابة بالهشاشة وزادت مخاطر السقوط بسبب ضعف التوازن وقوة العضلات وتدهور البصر.
- نقص فيتامين د والكالسيوم: يلعبان دورًا أساسيًا في صحة العظام، ونقصهما يفاقم مشكلة الهشاشة.
-
عوامل تزيد من خطر السقوط لدى كبار السن:
- ضعف التوازن وقوة العضلات: التقدم في العمر يقلل من الكتلة العضلية ويؤثر على القدرة على الحفاظ على التوازن.
- أمراض مزمنة: مثل أمراض القلب، السكري، الباركنسون، السكتة الدماغية، التهاب المفاصل، التي قد تؤثر على الحركة والتوازن.
- بعض الأدوية: كالمسكنات القوية، وبعض أدوية ضغط الدم، والمهدئات، التي قد تسبب الدوخة أو النعاس.
- المخاطر البيئية في المنزل: السجاد غير المثبت، الإضاءة الخافتة، الأسلاك المتناثرة، الأثاث غير المستقر، الحمامات الزلقة، الدرجات غير الواضحة.
- تدهور البصر والسمع: يؤثران على القدرة على إدراك المخاطر المحيطة.
- الخوف من السقوط: قد يؤدي إلى تقييد الحركة، مما يضعف العضلات ويزيد من خطر السقوط الفعلي.
2. الإصابات عالية الطاقة (لدى الشباب)
في الفئات العمرية الأصغر والأكثر نشاطًا، غالبًا ما تحدث كسور ما بين المدورين نتيجة لإصابات شديدة وعالية الطاقة، مثل:
- حوادث السيارات والدراجات النارية: القوة الهائلة الناتجة عن الاصطدام يمكن أن تتسبب في كسور معقدة.
- السقوط من ارتفاعات عالية: مثل السقوط من السلالم أو من الأسطح المرتفعة.
- الإصابات الرياضية الشديدة: في بعض الرياضات التي تتضمن صدمات قوية.
في هذه الحالات، تكون العظام عادةً أقوى، لكن القوة المؤثرة تكون أكبر بكثير مما يمكن أن تتحمله.
3. عوامل أخرى (أقل شيوعًا)
- الأورام الخبيثة المنتشرة إلى العظم (Metastatic Bone Disease): قد تؤدي الأورام التي تنتشر إلى عظم الفخذ إلى إضعاف العظم وجعله عرضة للكسر تلقائيًا أو مع صدمة بسيطة.
- الاضطرابات الأيضية: بعض الحالات التي تؤثر على استقلاب العظم.
- الإصابات السابقة: تاريخ سابق لكسور هشاشة أخرى في مناطق أخرى من الجسم يزيد من خطر كسر الورك.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التوعية بهذه الأسباب، ليس فقط للتشخيص والعلاج، ولكن أيضًا للتركيز على استراتيجيات الوقاية، خاصة بالنسبة لكبار السن الذين يشكلون الشريحة الأكثر عرضة للخطر.
الأعراض والعلامات: كيف نتعرف على كسر ما بين المدورين؟
تظهر أعراض كسور ما بين المدورين عادة بشكل مفاجئ وواضح بعد وقوع الإصابة مباشرة. من المهم التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية.
1. الألم الشديد والمفاجئ
- موقع الألم: يتركز الألم بشكل أساسي في منطقة الورك والفخذ، وقد يمتد إلى الأربية (المنطقة بين الفخذ والبطن) أو الركبة.
- طبيعة الألم: يكون الألم حادًا وشديدًا، ولا يحتمل المريض لمس المنطقة المصابة أو محاولة تحريكها.
- الزيادة مع الحركة: يزداد الألم بشكل كبير مع أي محاولة لتحريك الساق أو تحميل وزن عليها.
2. عدم القدرة على تحمل الوزن أو المشي
- بعد الكسر، يصبح من المستحيل على المريض الوقوف على الساق المصابة أو حتى رفعها عن الأرض.
- قد يشعر المريض بـ "تخلخل" أو "عدم استقرار" في الورك عند محاولة الحركة.
3. تشوه واضح في الساق المصابة
هذه من العلامات المميزة التي غالبًا ما تكون واضحة للعيان:
- قصر الساق: تبدو الساق المصابة أقصر من الساق السليمة. هذا يحدث لأن العضلات القوية المحيطة بالورك تسحب قطع العظم المكسور إلى الأعلى.
- دوران الساق للخارج (External Rotation): تدور القدم والساق المصابة بشكل ملحوظ نحو الخارج، بعيدًا عن الجسم. هذا أيضًا ناتج عن سحب العضلات غير المتوازن لقطع العظم.
- التورم والكدمات: قد تظهر كدمات (تغير في لون الجلد إلى الأزرق أو الأرجواني) وتورم في منطقة الورك والفخذ بعد ساعات أو أيام من الإصابة، نتيجة لنزيف داخلي.
4. عدم القدرة على تحريك الورك
- حتى إذا كان الألم أقل حدة (وهو أمر نادر)، فإن المريض لن يتمكن من تحريك الورك المصاب بشكل طبيعي، مثل رفع الساق أو ثنيها.
5. ألم عند لمس المنطقة المصابة
- الضغط الخفيف على منطقة الورك المصابة يسبب ألمًا شديدًا.
6. العلامات المصاحبة (خاصة في حالات الصدمة الشديدة)
في حالات الإصابات عالية الطاقة، قد تترافق كسور ما بين المدورين مع:
- صدمة (Shock): نتيجة لفقدان الدم الداخلي أو الألم الشديد، قد يعاني المريض من شحوب، تعرق، سرعة في ضربات القلب، وانخفاض في ضغط الدم.
- إصابات أخرى: قد تكون هناك كسور أو إصابات أخرى في مناطق مختلفة من الجسم.
متى يجب طلب المساعدة الطبية؟
إذا لاحظت أيًا من هذه الأعراض على نفسك أو على شخص تعرفه بعد تعرضه لسقوط أو إصابة، فمن الضروري طلب العناية الطبية الطارئة فورًا. محاولة تحريك الشخص المصاب قد تزيد الوضع سوءًا. يجب نقله إلى أقرب منشأة طبية بواسطة سيارة إسعاف أو فريق طبي متخصص.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص المبكر والدقيق هو حجر الزاوية في خطة العلاج الناجحة، وأن سرعة الاستجابة للأعراض تساهم بشكل كبير في تحسين نتائج الشفاء وتجنب المضاعفات.
التشخيص الدقيق: خطوات حاسمة لتحديد طبيعة الكسر
بمجرد وصول المريض إلى المستشفى أو عيادة الأستاذ الدكتور محمد هطيف، تبدأ عملية التشخيص الدقيقة لتأكيد وجود الكسر وتحديد نوعه وشدته. هذه الخطوات حاسمة لوضع الخطة العلاجية الأنسب.
1. الفحص السريري الدقيق
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل للمريض، يشمل:
- الاستماع لتاريخ الإصابة: يسأل الدكتور عن كيفية حدوث الإصابة، ومتى بدأت الأعراض، وعن أي أمراض مزمنة يعاني منها المريض أو أدوية يتناولها.
- تقييم الألم: تحديد شدة وموقع الألم بدقة.
- ملاحظة التشوهات: يبحث الدكتور عن العلامات المميزة لكسر الورك مثل قصر الساق، ودورانها للخارج، والتورم، والكدمات.
- تقييم الحركة والوظيفة: يحاول الدكتور برفق تقييم مدى حركة الورك والساق، مع الحرص الشديد لتجنب إحداث المزيد من الألم أو الضرر.
- تقييم الحالة العصبية والوعائية: يتأكد الدكتور من سلامة الأعصاب والأوعية الدموية في الساق المصابة.
2. التصوير الإشعاعي (الأشعة السينية)
تُعد الأشعة السينية (X-rays) الخطوة الأولى والأكثر أهمية في تشخيص كسور ما بين المدورين.
- صور متعددة: يتم أخذ صور بالأشعة السينية من زوايا مختلفة (أمامية، جانبية) لمنطقة الورك والفخذ المصاب.
- تحديد الكسر: تُظهر الأشعة السينية بوضوح مكان الكسر، وعدد القطع المكسورة، ومدى تشريدها (انزياحها عن مكانها الطبيعي).
- تقييم الثبات: تساعد الأشعة في تقدير مدى ثبات الكسر، وهو عامل مهم في تحديد نوع العلاج الجراحي.
3. التصوير المقطعي المحوسب (CT Scan)
في بعض الحالات، قد يطلب الأستاذ الدكتور محمد هطيف إجراء تصوير مقطعي محوسب، خاصة إذا كانت الأشعة السينية غير واضحة أو إذا كان هناك شك في:
- تعقيد الكسر: لتقييم الكسر ثلاثي الأبعاد بشكل أكثر تفصيلاً، وتحديد وجود شظايا صغيرة أو كسور متعددة.
- التخطيط الجراحي: يوفر التصوير المقطعي تفاصيل دقيقة تساعد الجراح في التخطيط للجراحة بشكل أفضل.
- إصابات أخرى: للبحث عن إصابات أخرى في العظام أو الأنسجة الرخوة المحيطة.
4. التصوير بالرنين المغناطيسي (MRI)
عادةً ما لا يكون التصوير بالرنين المغناطيسي ضروريًا لتشخيص كسور ما بين المدورين الواضحة. ومع ذلك، قد يُستخدم في حالات نادرة إذا كانت الأشعة السينية والتصوير المقطعي غير كافيين، أو في حالات كسور الإجهاد (Stress Fractures) التي قد لا تظهر في الأشعة العادية، أو للبحث عن إصابات في الأنسجة الرخوة مثل الأربطة والعضلات.
5. فحوصات الدم المخبرية
قبل أي إجراء جراحي، يتم إجراء مجموعة من فحوصات الدم لتقييم الحالة الصحية العامة للمريض، وتشمل:
- صورة الدم الكاملة (CBC): لتقييم خلايا الدم الحمراء والبيضاء والصفائح الدموية.
- اختبارات وظائف الكلى والكبد: للتأكد من سلامة هذه الأعضاء.
- اختبارات تخثر الدم: لتقييم قدرة الدم على التجلط قبل الجراحة.
- مستويات الكالسيوم وفيتامين د: لتقييم صحة العظام والبحث عن علامات هشاشة العظام.
من خلال هذه الخطوات التشخيصية الشاملة، يضمن الأستاذ الدكتور محمد هطيف الحصول على صورة كاملة ودقيقة عن حالة الكسر، مما يمكنه من اتخاذ القرار العلاجي الأمثل لكل مريض على حدة، مع مراعاة عمر المريض، حالته الصحية العامة، ونوع الكسر.
خيارات العلاج: رحلة الشفاء تبدأ من هنا
يهدف علاج كسور ما بين المدورين إلى استعادة شكل ووظيفة عظم الفخذ، وتخفيف الألم، والسماح للمريض بالعودة إلى المشي والأنشطة اليومية بأسرع وقت ممكن. يتفق الأستاذ الدكتور محمد هطيف ومعظم جراحي العظام على أن العلاج الجراحي هو الخيار الأفضل والأكثر شيوعًا لهذه الكسور.
1. العلاج غير الجراحي (خيارات محدودة ونادرة)
في معظم حالات كسور ما بين المدورين، لا يكون العلاج غير الجراحي فعالًا بسبب طبيعة الكسر وعدم استقراره. تُسحب قطع العظم المكسور بفعل العضلات القوية، مما يمنعها من الالتئام بشكل صحيح أو في الوضع الصحيح. ومع ذلك، قد يُنظر في العلاج غير الجراحي في ظروف استثنائية جدًا ومحدودة للغاية، مثل:
- المريض في حالة صحية حرجة للغاية: حيث لا يستطيع المريض تحمل مخاطر الجراحة بسبب أمراض مزمنة شديدة أو حالات صحية تهدد الحياة.
- كسور مستقرة جدًا وغير نازحة: وهي حالات نادرة جدًا لكسور ما بين المدورين.
- مريض مقعد مسبقًا: لا يمشي أبدًا ولا يوجد لديه دافع للعودة للمشي.
في هذه الحالات، قد يتضمن العلاج غير الجراحي:
- الراحة التامة في الفراش: لفترة طويلة، مما يزيد من مخاطر المضاعفات مثل تقرحات الفراش والالتهاب الرئوي والجلطات الدموية.
- المسكنات: للتحكم في الألم.
- شد العظام (Traction): استخدام أوزان لتثبيت الساق في وضع معين، ولكنه نادر الاستخدام حاليًا بسبب مضاعفاته.
- مراقبة دقيقة: متابعة الكسر بالأشعة السينية لتقييم وضع العظم.
يُشير الأستاذ الدكتور محمد هطيف إلى أن هذه الخيارات غالبًا ما تؤدي إلى نتائج غير مرضية، مثل عدم التئام الكسر (Nonunion)، أو التئامه بوضع خاطئ (Malunion)، أو إعاقة دائمة، ولذلك يُفضل العلاج الجراحي بشكل قاطع متى سمحت حالة المريض بذلك.
2. العلاج الجراحي (الخيار المفضل والأساسي)
يهدف التدخل الجراحي إلى إعادة قطع العظم المكسور إلى وضعها التشريحي الصحيح وتثبيتها باستخدام أدوات معدنية خاصة (صفائح، مسامير، أو مسامير نخاعية) للسماح للعظم بالالتئام. تُجرى هذه الجراحة عادة في أقرب وقت ممكن بعد استقرار حالة المريض، لتقليل مخاطر المضاعفات وتمكين البدء المبكر بالتأهيل.
يقوم الأستاذ الدكتور محمد هطيف بتحديد نوع الجراحة الأنسب بناءً على عوامل متعددة، منها: عمر المريض، حالته الصحية، نوع الكسر (مستقر أم غير مستقر)، ووجود أي كسور أخرى.
أ. التثبيت الداخلي (Internal Fixation)
هو الإجراء الأكثر شيوعًا، ويتضمن استخدام أدوات معدنية داخل الجسم لتثبيت الكسر.
-
المسامير النخاعية (Intramedullary Nails - IMN):
- كيف يعمل: يتم إدخال مسمار معدني خاص (يشبه القضيب) داخل قناة عظم الفخذ (النخاع) ويمتد عبر منطقة الكسر. يتم تثبيت المسمار بمسامير عرضية في كلا الطرفين (أعلى وأسفل الكسر) لتوفير الثبات.
- المزايا: يُعد هذا الخيار المفضل للعديد من كسور ما بين المدورين، خاصة الكسرة غير المستقرة أو تلك التي تمتد إلى منطقة تحت المدور. يسمح بإجراء الجراحة من خلال جرح صغير نسبيًا، ويقلل من فقدان الدم، ويوفر ثباتًا ممتازًا يسمح ببدء التأهيل المبكر وتحمل الوزن الجزئي.
- التكنولوجيا الحديثة: يستخدم الأستاذ الدكتور محمد هطيف أحدث أنواع المسامير النخاعية (مثل المسامير المقفلة) التي توفر ثباتًا فائقًا وتسمح بنتائج ممتازة.
-
مسمار الورك الديناميكي (Dynamic Hip Screw - DHS):
- كيف يعمل: يتكون من برغي كبير يتم
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل