الخلاصة الطبية: كسر العظم الزورقي هو إصابة شائعة في الرسغ تحدث غالبًا نتيجة السقوط على يد ممدودة، مما يسبب ألمًا وتورمًا في قاعدة الإبهام. يتطلب التشخيص المبكر عبر الأشعة السينية والرنين المغناطيسي لتجنب المضاعفات، ويشمل العلاج التثبيت بالجبس أو التدخل الجراحي لاستعادة وظيفة اليد.
1. مقدمة شاملة حول كسور العظم الزورقي
تُعد كسور العظم الزورقي من الإصابات الشائعة والمهمة التي تصيب الرسغ، وهي تستدعي اهتماماً خاصاً نظراً لطبيعة هذا العظم الفريدة وموقعه الحيوي في مفصل الرسغ. العظم الزورقي هو أحد العظام الثمانية الصغيرة التي تشكل الرسغ، ويقع تحديداً في الجانب الذي يلي الإبهام، وهو يلعب دوراً محورياً في استقرار وحركة اليد والرسغ. تحدث هذه الكسور غالباً نتيجة السقوط على يد ممدودة، حيث تنتقل قوة الصدمة عبر اليد إلى الرسغ، مما يؤدي إلى كسر هذا العظم الرقيق. على الرغم من أن هذه الإصابة قد تبدو بسيطة في البداية، إلا أن إهمالها أو تأخر تشخيصها يمكن أن يؤدي إلى مضاعفات خطيرة وطويلة الأمد، تؤثر بشكل كبير على وظيفة اليد وجودة حياة المريض.
تؤثر كسور العظم الزورقي على شريحة واسعة من السكان، ولكنها أكثر شيوعاً بين الشباب والرياضيين، وخاصة أولئك الذين يمارسون رياضات تتضمن مخاطر السقوط مثل التزلج، ركوب الدراجات، أو كرة القدم. كما يمكن أن تحدث لدى كبار السن نتيجة هشاشة العظام، أو في حوادث السيارات. إن فهم هذه الإصابة يبدأ بإدراك أن العظم الزورقي يتميز بتزويد دموي فريد ومعقد، حيث يدخل الدم إليه من أحد طرفيه فقط (الطرف البعيد)، مما يجعل الطرف الآخر (الطرف القريب) عرضة بشكل خاص لنقص التروية الدموية في حال حدوث كسر. هذا النقص في التروية يمكن أن يؤدي إلى ما يُعرف بالنخر اللاوعائي، وهي حالة تموت فيها خلايا العظم بسبب عدم وصول الدم الكافي، مما يعيق عملية الشفاء الطبيعية ويؤدي إلى عدم التئام الكسر.
لذلك، فإن التشخيص المبكر والدقيق لكسور العظم الزورقي لا يمثل مجرد خطوة أولى في العلاج، بل هو حجر الزاوية لتجنب هذه المضاعفات المدمرة. ففي كثير من الأحيان، قد لا تظهر كسور العظم الزورقي بوضوح في الأشعة السينية الأولية، مما قد يؤدي إلى تشخيص خاطئ على أنها مجرد التواء في الرسغ. هذا التأخير في التشخيص يمكن أن يكون له عواقب وخيمة، حيث يزداد خطر عدم التئام الكسر وتطور النخر اللاوعائي مع مرور الوقت. من هنا تبرز أهمية استشارة طبيب متخصص في جراحة العظام واليد، يمتلك الخبرة الكافية للتعامل مع مثل هذه الحالات المعقدة. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف من أبرز الكفاءات الطبية في هذا المجال، حيث يتمتع بخبرة واسعة في تشخيص وعلاج كسور العظم الزورقي، ويقدم رعاية طبية متكاملة تضمن أفضل النتائج للمرضى. إن الوعي بأهمية التشخيص المبكر والبحث عن الخبرة المتخصصة هو المفتاح للحفاظ على وظيفة اليد وتجنب المشاكل المستقبلية التي قد تنجم عن هذه الإصابة.
2. التشريح المبسط لفهم المشكلة
لفهم طبيعة كسور العظم الزورقي وتأثيراتها، من الضروري أن نلقي نظرة مبسطة على التشريح المعقد للرسغ واليد. يتكون الرسغ من ثمانية عظام صغيرة تُعرف بالعظام الرسغية، مرتبة في صفين. الصف القريب، وهو الأقرب إلى الساعد، يضم العظم الزورقي، والعظم الهلالي، والعظم المثلثي، والعظم الحمصي. أما الصف البعيد، وهو الأقرب إلى اليد، فيضم العظم المربعي، والعظم شبه المنحرف، والعظم الرأسي، والعظم الكلابي. هذه العظام تعمل معاً بتناغم لتوفير مجموعة واسعة من الحركات المعقدة والمرونة التي تميز اليد البشرية.
يُعد العظم الزورقي، الذي يشبه في شكله قارب صغير أو حبة الفول السوداني، العظم الأكبر في الصف القريب، وهو يقع تحديداً عند قاعدة الإبهام، ويمكن تحسسه بسهولة في "صندوق التشريح" (Anatomical Snuffbox) وهو المنخفض الذي يتكون عند مد الإبهام للخارج. يتميز العظم الزورقي بموقعه الاستراتيجي، حيث يربط بين الصف القريب والصف البعيد من عظام الرسغ، مما يجعله جسراً حيوياً لنقل القوى بين الساعد واليد. هذا الموقع يجعله عرضة بشكل خاص للإصابة عند التعرض لصدمة مباشرة أو عند السقوط على اليد.
بالإضافة إلى موقعه المركزي، يلعب العظم الزورقي دوراً حاسماً في استقرار مفصل الرسغ وحركته. فهو يشارك في العديد من حركات الرسغ، بما في ذلك الانثناء والانبساط والانحراف الزندي والكعبري. أي كسر في هذا العظم يمكن أن يعطل هذا التوازن الدقيق، مما يؤثر على قدرة الرسغ على أداء وظائفه الطبيعية. ولكن ما يجعل كسور العظم الزورقي فريدة من نوعها هو تزويدها الدموي الخاص. على عكس معظم العظام التي تتلقى إمداداً دموياً من عدة اتجاهات، يتلقى العظم الزورقي معظم إمداداته الدموية من الشرايين التي تدخل من طرفه البعيد وتتجه نحو طرفه القريب. هذا يعني أن الطرف القريب من العظم، وهو الجزء الأقرب إلى الساعد، يعتمد بشكل كبير على هذا الإمداد الدموي الوحيد. في حال حدوث كسر في منتصف العظم أو في طرفه القريب، يمكن أن ينقطع هذا الإمداد الدموي عن الجزء القريب، مما يجعله عرضة لخطر النخر اللاوعائي، وهي حالة خطيرة تؤدي إلى موت الأنسجة العظمية بسبب نقص الأكسجين والمغذيات. هذا الفهم التشريحي الدقيق هو ما يوجه الأستاذ الدكتور محمد هطيف في تقييمه وعلاجه لهذه الكسور، مؤكداً على أهمية التدخل السريع والدقيق للحفاظ على حيوية العظم ووظيفة اليد.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي يمكن أن تؤدي إلى كسور العظم الزورقي، ولكن السبب الأكثر شيوعاً والذي يمثل الغالبية العظمى من الحالات هو السقوط على يد ممدودة (FOOSH - Fall On Outstretched Hand). عندما يسقط الشخص ويحاول حماية نفسه بمد يده إلى الأمام، تنتقل قوة الصدمة بشكل مباشر عبر الرسغ، مما يضع ضغطاً هائلاً على العظم الزورقي، الذي يُعد نقطة ضعف في هذه الآلية. هذه القوة يمكن أن تكون كافية لكسر العظم، خاصة إذا كانت زاوية السقوط معينة أو كانت القوة شديدة. هذا النوع من الإصابات شائع بشكل خاص في الأنشطة الرياضية التي تنطوي على مخاطر السقوط، مثل التزلج على الجليد، التزلج على الألواح، ركوب الدراجات الهوائية، أو حتى في الألعاب الجماعية التي قد يحدث فيها احتكاك وسقوط مفاجئ.
بالإضافة إلى السقوط، يمكن أن تحدث كسور العظم الزورقي نتيجة لصدمات مباشرة على الرسغ، على الرغم من أن هذا أقل شيوعاً. حوادث السيارات، على سبيل المثال، يمكن أن تسبب كسوراً معقدة في الرسغ، بما في ذلك العظم الزورقي، بسبب القوى الهائلة التي يتعرض لها الجسم. كما أن بعض المهن التي تتطلب استخدام اليدين بشكل متكرر في حركات قوية أو متكررة، قد تزيد من خطر الإصابة، على الرغم من أن هذه الحالات غالباً ما تكون كسور إجهاد وليست كسوراً حادة.
هناك أيضاً مجموعة من عوامل الخطر التي تزيد من احتمالية تعرض الفرد لكسر في العظم الزورقي. يمكن تقسيم هذه العوامل إلى قابلة للتعديل وغير قابلة للتعديل، مما يساعد في فهم كيفية الوقاية من هذه الإصابات وإدارتها. على سبيل المثال، تلعب كثافة العظام دوراً مهماً، حيث أن الأشخاص الذين يعانون من هشاشة العظام يكونون أكثر عرضة للكسور بشكل عام، بما في ذلك كسور العظم الزورقي، حتى مع صدمات بسيطة نسبياً. العمر أيضاً عامل غير قابل للتعديل، فبينما تكون هذه الكسور شائعة لدى الشباب النشطين، فإن كبار السن أيضاً معرضون لها بسبب ضعف العظام. الجنس قد يلعب دوراً أيضاً، حيث تشير بعض الدراسات إلى أن الرجال قد يكونون أكثر عرضة لهذه الكسور بسبب طبيعة الأنشطة التي يمارسونها.
من المهم جداً للأفراد، وخاصة الرياضيين، أن يكونوا على دراية بهذه العوامل وأن يتخذوا الإجراءات الوقائية اللازمة. يشدد الأستاذ الدكتور محمد هطيف على أهمية استخدام معدات الحماية المناسبة، مثل واقيات الرسغ، عند ممارسة الأنشطة التي تنطوي على مخاطر السقوط. كما ينصح بالحفاظ على صحة العظام من خلال التغذية السليمة وممارسة الرياضة بانتظام، وتجنب السلوكيات التي تزيد من خطر السقوط. إن فهم هذه الأسباب وعوامل الخطر هو الخطوة الأولى نحو الوقاية والتشخيص المبكر، مما يضمن الحصول على العلاج المناسب في الوقت المناسب وتجنب المضاعفات.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| ممارسة الرياضات عالية الخطورة: مثل التزلج، ركوب الدراجات، كرة القدم، التزلج على الألواح دون حماية كافية. | العمر: أكثر شيوعاً في الشباب النشطين (15-40 عاماً) وكبار السن بسبب هشاشة العظام. |
| عدم استخدام معدات الحماية: عدم ارتداء واقيات الرسغ أثناء الأنشطة الرياضية التي تنطوي على مخاطر السقوط. | الجنس: قد يكون الرجال أكثر عرضة بسبب طبيعة الأنشطة التي يمارسونها. |
| ضعف التغذية ونقص فيتامين د والكالسيوم: يؤثر على كثافة العظام وقوتها، مما يزيد من خطر الكسور. | هشاشة العظام: تزيد من ضعف العظام وتجعلها أكثر عرضة للكسور حتى مع صدمات بسيطة. |
| ضعف التوازن والتنسيق: يزيد من احتمالية السقوط، خاصة لدى كبار السن. | التشريح الفردي للعظم الزورقي: اختلافات بسيطة في شكل العظم أو ترويته الدموية قد تزيد من قابليته للكسر. |
| البيئات غير الآمنة: الأسطح الزلقة، الإضاءة الخافتة، أو العوائق التي تزيد من خطر السقوط. | بعض الحالات الطبية: مثل أمراض الكلى المزمنة أو اضطرابات الغدد الصماء التي تؤثر على صحة العظام. |
4. الأعراض والعلامات التحذيرية
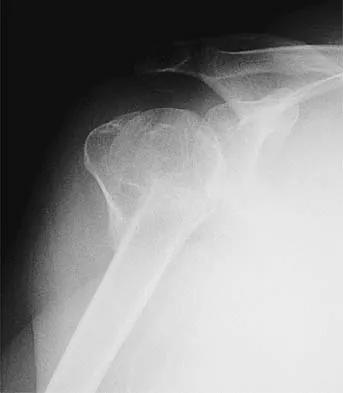
تتسم كسور العظم الزورقي بمجموعة من الأعراض والعلامات التحذيرية التي قد تختلف في شدتها ووضوحها، مما يجعل تشخيصها تحدياً في بعض الأحيان. إن الوعي بهذه الأعراض أمر بالغ الأهمية، حيث أن التعرف المبكر عليها يمكن أن يوجه المريض نحو طلب الرعاية الطبية المتخصصة في الوقت المناسب، وبالتالي تجنب المضاعفات المحتملة. العرض الأكثر شيوعاً والمميز لكسر العظم الزورقي هو الألم في منطقة الرسغ، وتحديداً في الجانب الذي يلي الإبهام. هذا الألم غالباً ما يكون موضعياً في ما يُعرف بـ "صندوق التشريح" (Anatomical Snuffbox)، وهو المنخفض الذي يتكون بين أوتار الإبهام عند مده للخارج. قد يلاحظ المريض أن الألم يزداد سوءاً عند محاولة الإمساك بالأشياء، أو عند الضغط على الرسغ، أو عند تحريك الإبهام.
بالإضافة إلى الألم، غالباً ما يصاحب الكسر تورم خفيف في منطقة الرسغ المصابة. هذا التورم قد لا يكون شديداً أو واضحاً مثل التورم الذي يحدث في أنواع أخرى من كسور الرسغ، مما قد يخدع المريض ويجعله يعتقد أن الإصابة مجرد التواء بسيط. قد يلاحظ المريض أيضاً وجود كدمات خفيفة، ولكنها ليست دائماً موجودة أو واضحة. من العلامات التحذيرية الأخرى التي يجب الانتباه إليها هي صعوبة أو ألم عند محاولة أداء حركات معينة باليد والرسغ، مثل تدوير مقبض الباب، أو فتح غطاء زجاجة، أو حتى مجرد حمل كوب من الماء. هذه الصعوبات تنجم عن الألم وعدم استقرار العظم المكسور، مما يعيق الأداء الطبيعي للمفصل.
ما يجعل كسور العظم الزورقي أكثر خداعاً هو أن الأعراض قد لا تظهر بشكل فوري أو قد تكون خفيفة في البداية، مما يدفع الكثيرين إلى تأجيل زيارة الطبيب. قد يشعر المريض بتحسن طفيف بعد بضعة أيام من الإصابة، مما يعزز الاعتقاد بأنها مجرد رضوض أو التواء بسيط. ومع ذلك، فإن الألم غالباً ما يعود أو يزداد سوءاً مع مرور الوقت، خاصة عند محاولة استخدام اليد المصابة. هذا التأخير في ظهور الأعراض أو خفتها في البداية هو أحد الأسباب الرئيسية لتأخر التشخيص، والذي بدوره يزيد من خطر عدم التئام الكسر والنخر اللاوعائي.
في الحياة اليومية، قد يجد المريض صعوبة في أداء مهام بسيطة تتطلب قوة القبضة أو حركة الرسغ، مثل الكتابة، أو استخدام لوحة المفاتيح، أو حتى ارتداء الملابس. قد يشعر بضعف في اليد المصابة وعدم القدرة على تحمل الأوزان الخفيفة. هذه الأعراض، حتى لو كانت خفيفة، يجب أن تؤخذ على محمل الجد. ينصح الأستاذ الدكتور محمد هطيف بشدة أي شخص تعرض لسقوط على اليد أو صدمة في الرسغ وشعر بألم في قاعدة الإبهام، حتى لو كان خفيفاً، بضرورة مراجعة أخصائي العظام على الفور. فالتشخيص المبكر من قبل خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء يمكن أن يحدث فرقاً كبيراً في مسار العلاج والتعافي، ويجنب المريض مضاعفات قد تكون مدمرة لوظيفة اليد على المدى الطويل.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لكسور العظم الزورقي على مزيج من الفحص السريري الشامل والتصوير الطبي المتقدم، وهو أمر بالغ الأهمية نظراً لطبيعة هذه الكسور التي قد تكون خفية في مراحلها الأولية. يبدأ الأستاذ الدكتور محمد هطيف، كخبير في جراحة العظام واليد، عملية التشخيص بأخذ تاريخ مرضي مفصل من المريض، يستفسر فيه عن كيفية حدوث الإصابة، الأعراض التي يشعر بها، وأي تاريخ سابق لإصابات مماثلة. هذه المعلومات الأولية توفر أدلة قيمة حول طبيعة المشكلة.
يلي ذلك الفحص السريري الدقيق للرسغ واليد المصابة. خلال هذا الفحص، يقوم الدكتور هطيف بتقييم مدى الألم والتورم والكدمات. العلامة السريرية الأكثر أهمية لكسر العظم الزورقي هي الألم عند الضغط على "صندوق التشريح" (Anatomical Snuffbox)، وهو المنطقة المنخفضة على الجانب الخلفي من الرسغ عند قاعدة الإبهام. كما يتم اختبار الألم عند الضغط المحوري على الإبهام (أي دفع الإبهام باتجاه الرسغ)، وعند محاولة تحريك الرسغ في اتجاهات معينة. قد يلاحظ الدكتور هطيف أيضاً ضعفاً في قوة القبضة أو نطاق حركة محدوداً. هذه العلامات، وإن كانت تشير بقوة إلى وجود كسر، إلا أنها لا تكفي لتأكيد التشخيص بشكل قاطع.
بعد الفحص السريري، يتم اللجوء إلى التصوير الطبي. الخطوة الأولى هي الأشعة السينية (X-rays)، والتي تُعد الأداة التشخيصية الأولية. يتم التقاط عدة صور للرسغ من زوايا مختلفة، بما في ذلك صور خاصة للعظم الزورقي. ومع ذلك، من المهم جداً ملاحظة أن كسور العظم الزورقي، خاصة تلك غير المزاحة أو الحديثة جداً، قد لا تظهر بوضوح في الأشعة السينية الأولية. هذا يحدث لأن خط الكسر قد يكون رفيعاً جداً أو غير واضح بسبب التورم. في مثل هذه الحالات، قد يوصي الدكتور هطيف بإعادة الأشعة السينية بعد 7-10 أيام، حيث قد يصبح خط الكسر أكثر وضوحاً مع بدء عملية امتصاص العظم الميت حول الكسر.
إذا كانت الأشعة السينية غير حاسمة، أو إذا كان هناك شك كبير في وجود كسر على الرغم من الأشعة السينية السلبية، فإن التصوير بالرنين المغناطيسي (MRI) يُعتبر المعيار الذهبي لتشخيص كسور العظم الزورقي الخفية. يوفر الرنين المغناطيسي صوراً مفصلة للأنسجة الرخوة والعظام، ويمكنه الكشف عن الكسور الدقيقة، والتورم داخل العظم (وذمة العظم)، وحتى تقييم الإمداد الدموي للعظم الزورقي، مما يساعد في تحديد خطر النخر اللاوعائي. في بعض الحالات، قد يتم استخدام التصوير المقطعي المحوسب (CT scan)، خاصة لتحديد مدى إزاحة الكسر، أو لتقييم التئام الكسر، أو للتخطيط للتدخل الجراحي، حيث يوفر صوراً ثلاثية الأبعاد للعظم بدقة عالية.
إن الخبرة التي يتمتع بها الأستاذ الدكتور محمد هطيف في تفسير هذه الصور الطبية وربطها بالنتائج السريرية هي ما يميزه في صنعاء. فهو يدرك تماماً التحديات التي يفرضها تشخيص كسور العظم الزورقي، ويستخدم أحدث التقنيات والبروتوكولات لضمان تشخيص دقيق وفي الوقت المناسب، مما يمهد الطريق لخطة علاجية فعالة ومخصصة لكل مريض.
6. خيارات العلاج الشاملة
تتنوع خيارات علاج كسور العظم الزورقي بشكل كبير، وتعتمد على عدة عوامل رئيسية تشمل موقع الكسر، مدى إزاحته، وجود أي إصابات أخرى، والحالة الصحية العامة للمريض، بالإضافة إلى خبرة الطبيب المعالج. الهدف الأساسي من العلاج هو تحقيق التئام كامل للكسر، والحفاظ على وظيفة الرسغ واليد، وتجنب المضاعفات الخطيرة مثل عدم الالتئام أو النخر اللاوعائي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة شاملة من خيارات العلاج، بدءاً من التدابير التحفظية وصولاً إلى التدخلات الجراحية المتقدمة، مع التركيز على اختيار النهج الأنسب لكل حالة فردية.
العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي الخيار الأول للعديد من كسور العظم الزورقي، خاصة تلك غير المزاحة والتي تقع في الطرف البعيد من العظم (الجزء الأقرب لليد)، حيث يكون الإمداد الدموي أفضل. يتضمن هذا النهج بشكل أساسي تثبيت الرسغ واليد باستخدام الجبس أو الجبيرة. عادةً ما يتم استخدام جبيرة طويلة الذراع مع تثبيت الإبهام (Long Arm Thumb Spica Cast) أو جبيرة قصيرة الذراع مع تثبيت الإبهام (Short Arm Thumb Spica Cast). يهدف التثبيت إلى منع حركة العظم المكسور، مما يوفر بيئة مثالية لالتئام العظم.
تتطلب فترة التثبيت بالجبس وقتاً طويلاً نسبياً، تتراوح عادةً بين 6 إلى 12 أسبوعاً، وقد تمتد إلى 6 أشهر في بعض الحالات، اعتماداً على موقع الكسر ومدى تعقيده واستجابة المريض للشفاء. خلال هذه الفترة، يتم إجراء فحوصات دورية بالأشعة السينية لمراقبة عملية الالتئام والتأكد من عدم حدوث أي إزاحة. من المهم جداً أن يلتزم المريض بتعليمات الطبيب بشأن عدم تحميل وزن على اليد المصابة وعدم إزالة الجبس قبل الموعد المحدد. يُشدد الأستاذ الدكتور محمد هطيف على أن الصبر والالتزام هما مفتاح نجاح العلاج التحفظي، وأن أي تهاون قد يؤدي إلى عدم التئام الكسر، مما يستدعي في النهاية التدخل الجراحي.
التدخل الجراحي:
يُصبح التدخل الجراحي ضرورياً في حالات معينة، مثل الكسور المزاحة، أو الكسور التي تقع في الطرف القريب من العظم الزورقي (حيث يكون خطر النخر اللاوعائي أعلى)، أو في حالات عدم التئام الكسر بعد فترة كافية من العلاج التحفظي، أو عندما يكون هناك شك كبير في الإمداد الدموي للعظم. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء جراحات اليد المعقدة، ويستخدم أحدث التقنيات لضمان أفضل النتائج.
تتضمن الخيارات الجراحية الرئيسية ما يلي:
1.
التثبيت بالمسامير أو الأسلاك (Screw or K-wire Fixation):
هذه هي الطريقة الأكثر شيوعاً. يتم فيها إعادة العظم المكسور إلى وضعه التشريحي الصحيح ثم تثبيته باستخدام مسمار صغير خاص (غالباً ما يكون مسماراً ضاغطاً بدون رأس) أو أسلاك معدنية رفيعة. يمكن إجراء هذه العملية بطريقتين:
*
التثبيت عن طريق الجلد (Percutaneous Fixation):
يتم إدخال المسمار عبر شقوق صغيرة جداً في الجلد، باستخدام توجيه الأشعة السينية الحية (Fluoroscopy). هذه الطريقة أقل توغلاً، وتؤدي إلى ندوب أصغر، وفترة تعافٍ أقصر نسبياً. يفضلها الدكتور هطيف في الحالات المناسبة.
*
التثبيت المفتوح (Open Reduction and Internal Fixation - ORIF):
يتم إجراء شق جراحي أكبر للوصول المباشر إلى العظم المكسور، وإعادة ترتيب القطع العظمية بدقة تحت الرؤية المباشرة، ثم تثبيتها بالمسامير. تُستخدم هذه الطريقة في الكسور الأكثر تعقيداً أو المزاحة بشكل كبير.
2.
تطعيم العظم (Bone Grafting):
في حالات عدم التئام الكسر (Non-union) أو عند وجود نخر لاوعائي، قد يكون من الضروري استخدام طعم عظمي. يتم أخذ قطعة صغيرة من العظم من جزء آخر من جسم المريض (مثل عظم الحوض أو الكعبرة) أو من بنك العظام، وزرعها في منطقة الكسر لتحفيز الالتئام وتوفير دعم هيكلي. يمكن أن يكون الطعم العظمي وعائياً (مع إمداده الدموي الخاص) أو غير وعائي.
3.
إجراءات أخرى:
في حالات نادرة ومعقدة جدا
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.