الخلاصة الطبية: كسور العظام هي انقطاع في استمرارية العظم، غالبًا ما تنتج عن قوة خارجية تفوق قدرة العظم على التحمل، وتتجلى بألم حاد وتورم وفقدان للوظيفة. يتضمن علاجها عادةً التثبيت الجراحي أو غير الجراحي لتمكين عملية الالتئام الطبيعية للعظم.
1. مقدمة شاملة حول كسور العظام وعملية التئامها
تُعد كسور العظام من الإصابات الشائعة التي يمكن أن تصيب أي شخص في أي عمر، وهي تمثل انقطاعًا في استمرارية العظم، سواء كان ذلك كسرًا كاملاً أو جزئيًا. هذه الإصابات ليست مجرد ألم عابر، بل هي تحدٍ كبير للجسم يتطلب تدخلًا طبيًا دقيقًا وعملية شفاء معقدة وطويلة الأمد لضمان استعادة العظم لوظيفته وقوته الأصلية. تتراوح أسباب الكسور بين الحوادث اليومية البسيطة مثل السقوط، إلى الإصابات الرياضية العنيفة، وحوادث السيارات المروعة، وصولاً إلى الحالات المرضية التي تضعف العظام وتجعلها أكثر عرضة للكسر حتى مع أقل صدمة. إن فهم طبيعة الكسور وكيفية استجابة الجسم لها أمر بالغ الأهمية ليس فقط للمتخصصين في الرعاية الصحية، بل أيضًا للمرضى وعائلاتهم، لتمكينهم من اتخاذ قرارات مستنيرة بشأن العلاج والرعاية.
تؤثر كسور العظام بشكل كبير على جودة حياة الأفراد، حيث يمكن أن تسبب ألمًا شديدًا، وتحد من الحركة، وتعيق القدرة على أداء المهام اليومية البسيطة. قد يجد الشخص المصاب بكسر في الساق صعوبة بالغة في المشي، بينما قد يواجه من يعاني من كسر في الذراع تحديًا في تناول الطعام أو ارتداء الملابس. لا يقتصر تأثير الكسور على الجانب الجسدي فحسب، بل يمتد ليشمل الجوانب النفسية والاجتماعية والاقتصادية، حيث قد تؤدي فترة التعافي الطويلة إلى الشعور بالإحباط والعزلة، وقد تتطلب تكاليف علاج وإعادة تأهيل باهظة. لذلك، فإن التعامل مع الكسور يتطلب نهجًا شاملاً يراعي جميع هذه الأبعاد.
تكمن أهمية التشخيص المبكر والدقيق لكسور العظام في تحديد نوع الكسر وموقعه ومدى شدته، وهو ما يوجه خطة العلاج المناسبة. فالتأخر في التشخيص أو العلاج غير الصحيح قد يؤدي إلى مضاعفات خطيرة مثل عدم التئام الكسر (non-union)، أو التئامه بشكل خاطئ (malunion)، أو الإصابة بالعدوى، أو حتى فقدان وظيفة الطرف المصاب بشكل دائم. هذه المضاعفات يمكن أن تزيد من الألم والمعاناة وتطيل فترة التعافي بشكل كبير، وقد تتطلب تدخلات جراحية إضافية أكثر تعقيدًا. لذا، فإن السعي للحصول على الرعاية الطبية المتخصصة فور الاشتباه بوجود كسر هو خطوة حاسمة نحو الشفاء التام.
في مدينة صنعاء، يُعد الأستاذ الدكتور محمد هطيف من أبرز الخبراء في مجال جراحة العظام والمفاصل، ويتمتع بسمعة مرموقة وخبرة واسعة في تشخيص وعلاج جميع أنواع كسور العظام، بدءًا من الكسور البسيطة وصولاً إلى الحالات المعقدة التي تتطلب تدخلات جراحية دقيقة. يلتزم الدكتور هطيف بتقديم رعاية شاملة ومتميزة لمرضاه، مستخدمًا أحدث التقنيات والأساليب العلاجية لضمان أفضل النتائج الممكنة. إن وجود مثل هذه الكفاءات الطبية المتميزة في اليمن يبعث على الطمأنينة ويؤكد على توفر الرعاية الصحية عالية الجودة للمرضى الذين يعانون من كسور العظام.
2. التشريح المبسط لفهم المشكلة
لفهم كيفية حدوث كسور العظام وعملية التئامها، من الضروري أن نلقي نظرة مبسطة على التركيب التشريحي للعظم. العظام ليست مجرد هياكل صلبة جامدة، بل هي أنسجة حية وديناميكية تتجدد باستمرار وتلعب أدوارًا حيوية متعددة في الجسم، بما في ذلك توفير الدعم الهيكلي، وحماية الأعضاء الداخلية، وتسهيل الحركة، وتخزين المعادن مثل الكالسيوم والفوسفور، وإنتاج خلايا الدم في نخاع العظم. يتكون العظم بشكل أساسي من طبقتين رئيسيتين: الطبقة الخارجية الصلبة الكثيفة المعروفة باسم "القشرة العظمية" (Cortical Bone)، والطبقة الداخلية الإسفنجية الأقل كثافة المعروفة باسم "العظم الإسفنجي" (Cancellous Bone) أو العظم التربيقي.
تحيط بالقشرة العظمية طبقة رقيقة من النسيج الضام تسمى "السمحاق" (Periosteum)، وهي غنية بالأوعية الدموية والأعصاب والخلايا العظمية، وتلعب دورًا حيويًا في نمو العظم وإصلاحه بعد الكسر. داخل العظم الإسفنجي، يوجد "نخاع العظم" (Bone Marrow)، وهو المسؤول عن إنتاج خلايا الدم الحمراء والبيضاء والصفائح الدموية. هذه المكونات تعمل معًا في تناغم للحفاظ على صحة العظم وقوته.
على المستوى الخلوي، تتكون العظام من أنواع مختلفة من الخلايا التي تؤدي وظائف محددة. "بانيات العظم" (Osteoblasts) هي الخلايا المسؤولة عن بناء العظم الجديد عن طريق إفراز مادة عظمية تسمى "المطرس العظمي" (Bone Matrix). في المقابل، توجد "ناقضات العظم" (Osteoclasts) التي تعمل على تكسير وامتصاص العظم القديم أو التالف، وهي عملية ضرورية لإعادة تشكيل العظم والحفاظ على كثافته. أما "الخلايا العظمية" (Osteocytes) فهي خلايا عظمية ناضجة محاصرة داخل المطرس العظمي، وتلعب دورًا في الحفاظ على صحة العظم والاستجابة للإجهاد الميكانيكي. هذا التوازن الدقيق بين نشاط بانيات العظم وناقضات العظم هو ما يضمن تجديد العظم المستمر وقدرته على التكيف.
بالإضافة إلى العظام، يتكون الجهاز الهيكلي من "المفاصل" (Joints) التي تربط العظام ببعضها البعض وتسمح بالحركة، وتغطي أسطح المفاصل "الغضاريف" (Cartilage) التي تقلل الاحتكاك وتوفر امتصاصًا للصدمات. كما توجد "الأربطة" (Ligaments) التي تربط العظام ببعضها البعض وتوفر الاستقرار للمفاصل، و"الأوتار" (Tendons) التي تربط العضلات بالعظام وتسمح بنقل القوة للحركة. عند حدوث كسر، لا يتأثر العظم نفسه فحسب، بل قد تتأثر أيضًا الأنسجة المحيطة مثل السمحاق والأوعية الدموية والأعصاب والعضلات والأربطة، مما يزيد من تعقيد الإصابة ويتطلب تقييمًا شاملاً. فهم هذه المكونات الأساسية يساعد المرضى على تقدير مدى تعقيد عملية الشفاء وأهمية الالتزام بالخطة العلاجية.
3. الأسباب وعوامل الخطر
تتعدد الأسباب التي يمكن أن تؤدي إلى كسور العظام، وتتراوح من القوى الخارجية الشديدة إلى الحالات الداخلية التي تضعف بنية العظم. بشكل عام، يمكن تصنيف أسباب الكسور إلى ثلاثة أنواع رئيسية: الكسور الناتجة عن الصدمات المباشرة، والكسور الناتجة عن الصدمات غير المباشرة، والكسور المرضية، بالإضافة إلى كسور الإجهاد. كل نوع من هذه الكسور له آليته الخاصة وعوامل الخطر المرتبطة به.
الكسور الناتجة عن الصدمات المباشرة: تحدث هذه الكسور عندما يتعرض العظم لقوة مباشرة تفوق قدرته على التحمل. الأمثلة الشائعة تشمل السقوط من ارتفاع، حوادث السيارات التي يتعرض فيها الجسم لضغط مفاجئ وقوي، الإصابات الرياضية التي تتضمن اصطدامًا مباشرًا (مثل كرة القدم أو الرجبي)، أو حتى الضربات المباشرة على العظم. في هذه الحالات، تكون القوة المطبقة على العظم كافية لتجاوز مرونته وقوته، مما يؤدي إلى انكساره.
الكسور الناتجة عن الصدمات غير المباشرة: تحدث هذه الكسور عندما تنتقل القوة عبر جزء من الجسم إلى عظم آخر، مما يؤدي إلى كسره. على سبيل المثال، قد يؤدي السقوط على اليد الممدودة إلى كسر في عظم الترقوة أو عظم الذراع العلوي، حتى لو لم تتعرض الترقوة أو الذراع لضربة مباشرة. وبالمثل، قد يؤدي التواء القدم الشديد إلى كسر في عظام الكاحل أو الساق. هذه الأنواع من الكسور غالبًا ما تكون نتيجة لحركات التواء أو انحناء غير طبيعية.
الكسور المرضية:
تحدث هذه الكسور في العظام التي تكون ضعيفة بالفعل بسبب مرض أو حالة طبية كامنة. في هذه الحالات، قد لا تتطلب القوة المسببة للكسر أن تكون شديدة، وقد يحدث الكسر حتى مع صدمة بسيطة أو حركة عادية لا تسبب كسرًا في العظم السليم. من أبرز الأمراض التي تزيد من خطر الكسور المرضية:
*
هشاشة العظام (Osteoporosis):
وهي حالة تتميز بانخفاض كثافة العظام وضعف بنيتها، مما يجعلها هشة وعرضة للكسر بسهولة، خاصة في العمود الفقري والورك والمعصم.
*
الأورام العظمية (Bone Tumors):
سواء كانت أورامًا حميدة أو خبيثة، يمكن أن تضعف بنية العظم وتجعله عرضة للكسر.
*
الالتهابات العظمية (Osteomyelitis):
العدوى البكتيرية أو الفطرية التي تصيب العظم يمكن أن تدمر نسيجه وتضعفه.
*
أمراض الغدد الصماء:
مثل فرط نشاط الغدة الدرقية أو الغدة الجار درقية، والتي تؤثر على استقلاب الكالسيوم في الجسم.
*
أمراض الكلى المزمنة:
التي تؤثر على توازن المعادن في الجسم وصحة العظام.
كسور الإجهاد (Stress Fractures): تحدث هذه الكسور نتيجة للإجهاد المتكرر والمتراكم على العظم، وليس نتيجة لصدمة واحدة قوية. غالبًا ما تُرى في الرياضيين الذين يمارسون أنشطة تتضمن الجري أو القفز المتكرر، حيث لا يتاح للعظم وقت كافٍ للتعافي وإعادة البناء بين فترات الإجهاد. تبدأ هذه الكسور كشقوق صغيرة جدًا في العظم وتتطور بمرور الوقت إذا لم يتم التعامل معها بشكل صحيح.
عوامل الخطر: بالإضافة إلى الأسباب المباشرة، هناك العديد من عوامل الخطر التي تزيد من احتمالية تعرض الفرد لكسور العظام. يمكن تقسيم هذه العوامل إلى قابلة للتعديل وغير قابلة للتعديل:
عوامل الخطر القابلة للتعديل:
*
النظام الغذائي غير الصحي:
نقص الكالسيوم وفيتامين د يضعف العظام.
*
قلة النشاط البدني:
العظام تحتاج إلى الإجهاد الميكانيكي للحفاظ على قوتها.
*
التدخين:
يؤثر سلبًا على كثافة العظام وعملية التئامها.
*
الإفراط في تناول الكحول:
يقلل من كثافة العظام ويزيد من خطر السقوط.
*
بعض الأدوية:
مثل الكورتيكوستيرويدات التي يمكن أن تضعف العظام مع الاستخدام طويل الأمد.
*
البيئة غير الآمنة:
عدم وجود إضاءة كافية، الأسلاك المتناثرة، الأسطح الزلقة تزيد من خطر السقوط.
*
ضعف البصر:
يزيد من خطر السقوط، خاصة لدى كبار السن.
عوامل الخطر غير القابلة للتعديل:
*
العمر:
تزداد هشاشة العظام مع التقدم في العمر.
*
الجنس:
النساء أكثر عرضة لهشاشة العظام بعد انقطاع الطمث.
*
التاريخ العائلي:
وجود تاريخ عائلي لهشاشة العظام أو الكسور يزيد من المخاطر.
*
بعض الحالات الطبية المزمنة:
مثل السكري، أمراض الغدة الدرقية، أمراض الجهاز الهضمي التي تؤثر على امتصاص العناصر الغذائية.
*
البنية الجسدية:
الأشخاص ذوو البنية النحيفة أو الوزن المنخفض قد يكونون أكثر عرضة.
إن فهم هذه الأسباب وعوامل الخطر يساعد الأفراد على اتخاذ خطوات وقائية لتقليل فرص الإصابة بالكسور، ويسهل على الأطباء تحديد المرضى الأكثر عرضة للخطر وتقديم المشورة المناسبة لهم.
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| نقص الكالسيوم وفيتامين د في النظام الغذائي | التقدم في العمر (خاصة بعد سن الخمسين) |
| قلة النشاط البدني أو نمط الحياة الخامل | الجنس (النساء أكثر عرضة لهشاشة العظام بعد انقطاع الطمث) |
| التدخين وتعاطي منتجات التبغ | التاريخ العائلي للإصابة بالكسور أو هشاشة العظام |
| الإفراط في تناول الكحول | العرق (بعض الأعراق أكثر عرضة) |
| استخدام بعض الأدوية لفترات طويلة (مثل الكورتيكوستيرويدات) | بعض الحالات الطبية المزمنة (مثل السكري، أمراض الغدة الدرقية، أمراض الكلى) |
| البيئة المنزلية أو العملية غير الآمنة (مخاطر السقوط) | البنية الجسدية النحيفة أو الوزن المنخفض |
| ضعف البصر غير المصحح | بعض الاضطرابات الوراثية |
4. الأعراض والعلامات التحذيرية
تُعد كسور العظام من الإصابات المؤلمة التي غالبًا ما تظهر عليها علامات وأعراض واضحة، مما يسهل التعرف عليها في معظم الحالات. ومع ذلك، قد تختلف شدة الأعراض وطبيعتها اعتمادًا على موقع الكسر ونوعه ومدى شدته، وكذلك على عمر المريض وحالته الصحية العامة. من الضروري جدًا الانتباه إلى هذه العلامات التحذيرية وطلب المساعدة الطبية الفورية عند الاشتباه بوجود كسر، حيث أن التشخيص والعلاج المبكرين يلعبان دورًا حاسمًا في ضمان التئام العظم بشكل صحيح وتجنب المضاعفات.
الألم الشديد والمفاجئ: يُعد الألم هو العرض الأكثر شيوعًا والأكثر إزعاجًا لكسر العظم. عادة ما يكون الألم حادًا ومفاجئًا في لحظة الإصابة، ويزداد سوءًا بشكل ملحوظ عند محاولة تحريك الجزء المصاب أو لمسه. في الحياة اليومية، قد يصف المريض هذا الألم بأنه "طعنة" أو "حرق" عميق، ويجد صعوبة بالغة في تحمل أي ضغط على المنطقة. على سبيل المثال، إذا تعرض شخص لكسر في الساق، فإنه لن يتمكن من الوقوف أو المشي على الإطلاق بسبب الألم المبرح. هذا الألم المستمر، حتى في حالة الراحة، هو مؤشر قوي على وجود مشكلة خطيرة.
التورم والكدمات: بعد الكسر مباشرة، تبدأ الأوعية الدموية الصغيرة المحيطة بالعظم في النزيف، مما يؤدي إلى تجمع الدم تحت الجلد وظهور تورم واضح في المنطقة المصابة. قد يتبع هذا التورم ظهور كدمات زرقاء أو بنفسجية اللون، والتي قد تنتشر إلى مناطق أوسع بمرور الوقت. في سياق الحياة اليومية، قد يلاحظ الشخص أن المنطقة المصابة تبدو أكبر حجمًا من المعتاد، وأن الجلد حولها قد تغير لونه، مما يثير القلق ويستدعي الانتباه.
التشوه الواضح: في بعض أنواع الكسور، خاصة الكسور التي تتضمن إزاحة كبيرة للعظم، قد يظهر تشوه واضح في شكل الطرف المصاب. قد يبدو الطرف أقصر، أو ملتويًا بزاوية غير طبيعية، أو قد يبرز جزء من العظم تحت الجلد. هذا التشوه البصري هو علامة لا لبس فيها على وجود كسر خطير ويتطلب تدخلًا طبيًا عاجلاً. على سبيل المثال، قد تبدو الذراع المكسورة وكأنها "معوجة" أو "منحنية" بشكل غير طبيعي، مما يمنع الشخص من استخدامها بشكل طبيعي.
عدم القدرة على تحريك الجزء المصاب أو تحمل الوزن: يفقد الشخص المصاب بكسر في العظم قدرته على تحريك الجزء المصاب بشكل طبيعي، أو قد يجد صعوبة بالغة في ذلك بسبب الألم الشديد. إذا كان الكسر في أحد الأطراف السفلية (مثل الساق أو القدم)، فلن يتمكن المريض من تحمل الوزن على هذا الطرف، وسيشعر بضعف شديد وعدم استقرار. في الأطراف العلوية، قد يصبح رفع الأشياء أو حتى تحريك الأصابع أمرًا مستحيلاً. هذا الفقدان الوظيفي هو علامة تحذيرية مهمة.
الاحساس بالفرقعة أو الطحن (Crepitus): في بعض الحالات، قد يشعر المريض أو يسمع صوت "فرقعة" أو "طحن" عند محاولة تحريك الجزء المصاب. هذا الصوت ينتج عن احتكاك أجزاء العظم المكسورة ببعضها البعض، وهو مؤشر واضح على وجود كسر. يجب تجنب محاولة تحريك الجزء المصاب بشكل متكرر لتجنب تفاقم الإصابة.
الخدر أو الوخز: إذا كان الكسر قد أثر على الأعصاب المحيطة، فقد يشعر المريض بالخدر أو الوخز أو حتى فقدان الإحساس في المنطقة الواقعة أسفل الكسر. هذا العرض يشير إلى احتمال وجود إصابة عصبية تتطلب تقييمًا فوريًا.
الكسور المفتوحة (Open Fractures): في أخطر أنواع الكسور، قد يخترق العظم المكسور الجلد ويبرز إلى الخارج، أو قد يكون هناك جرح عميق فوق موقع الكسر يسمح للعظم بالتعرض للبيئة الخارجية. هذه الكسور تُعرف بالكسور المفتوحة أو المركبة، وهي تشكل خطرًا كبيرًا للإصابة بالعدوى وتتطلب رعاية طبية طارئة جدًا.
إن الانتباه لهذه الأعراض والعلامات التحذيرية يمكن أن ينقذ المريض من مضاعفات خطيرة. في حال الاشتباه بوجود كسر، يجب تثبيت الجزء المصاب قدر الإمكان، وتطبيق الثلج لتقليل التورم، والتوجه فورًا إلى أقرب مرفق طبي أو استشارة الأستاذ الدكتور محمد هطيف في صنعاء للحصول على التشخيص والعلاج المناسبين.
5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لكسور العظام على مزيج من التقييم السريري الشامل والفحوصات التصويرية المتخصصة. هذه الخطوات ضرورية لتحديد نوع الكسر، موقعه، مدى شدته، وما إذا كانت هناك إصابات أخرى مصاحبة للأنسجة الرخوة أو الأعصاب أو الأوعية الدموية. إن دقة التشخيص هي حجر الزاوية في وضع خطة علاجية فعالة تضمن أفضل النتائج للمريض.
1. الفحص السريري (Clinical Examination):
تبدأ عملية التشخيص دائمًا بأخذ تاريخ مرضي مفصل من المريض، حيث يسأل الطبيب عن كيفية حدوث الإصابة، الأعراض التي يشعر بها، وجود أي أمراض مزمنة، والأدوية التي يتناولها. بعد ذلك، يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص بدني دقيق للمنطقة المصابة. يشمل هذا الفحص:
*
المعاينة (Inspection):
البحث عن علامات واضحة مثل التورم، الكدمات، التشوه، أو وجود جروح مفتوحة.
*
الجس (Palpation):
لمس المنطقة المصابة بلطف لتحديد موقع الألم بدقة، وتقييم درجة التورم، والبحث عن أي فرقعة أو عدم انتظام في العظم.
*
تقييم الحركة (Range of Motion):
محاولة تقييم مدى حركة المفصل القريب من الكسر، مع الحذر الشديد لتجنب تفاقم الألم أو الإصابة.
*
التقييم العصبي الوعائي (Neurovascular Assessment):
فحص النبض، لون الجلد، درجة حرارة الطرف، والإحساس في المنطقة الواقعة أسفل الكسر للتأكد من عدم وجود تلف في الأعصاب أو الأوعية الدموية، وهو أمر بالغ الأهمية.
2. الفحوصات التصويرية (Imaging Studies):
تُعد الفحوصات التصويرية هي الأداة الرئيسية لتأكيد وجود الكسر وتحديد خصائصه بدقة.
-
الأشعة السينية (X-rays):
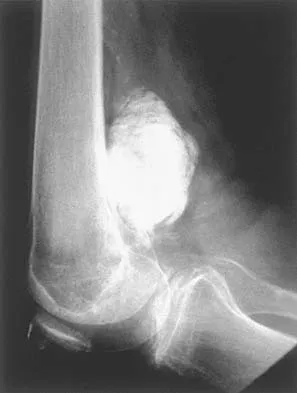
تُعد الأشعة السينية هي الفحص الأولي والأكثر شيوعًا لتشخيص كسور العظام. إنها سريعة، غير مكلفة نسبيًا، وتوفر صورًا واضحة للعظام. يمكن للأشعة السينية أن تكشف عن وجود الكسر، موقعه، نوعه (مثل كسر عرضي، مائل، حلزوني، مفتت)، ومدى إزاحة أجزاء العظم. عادة ما يتم أخذ صورتين على الأقل من زوايا مختلفة (أمامية وجانبية) للحصول على رؤية ثلاثية الأبعاد للكسر. في بعض الحالات، قد تكون هناك حاجة لأشعة سينية إضافية بعد فترة لمتابعة عملية الالتئام. -
التصوير المقطعي المحوسب (CT Scan):
يُستخدم التصوير المقطعي المحوسب للحصول على صور أكثر تفصيلاً للعظام، خاصة في حالات الكسور المعقدة، أو الكسور التي تشمل المفاصل، أو الكسور في مناطق يصعب رؤيتها بوضوح بالأشعة السينية التقليدية (مثل العمود الفقري أو الحوض). يوفر التصوير المقطعي صورًا مقطعية متعددة يمكن إعادة بنائها لتشكيل صور ثلاثية الأبعاد، مما يساعد الأستاذ الدكتور محمد هطيف في التخطيط الجراحي بدقة متناهية. كما أنه مفيد في الكشف عن الشظايا العظمية الصغيرة أو الكسور الخفية. -
التصوير بالرنين المغناطيسي (MRI):
على عكس الأشعة السينية والتصوير المقطعي، يُعد التصوير بالرنين المغناطيسي ممتازًا في تصوير الأنسجة الرخوة المحيطة بالعظام، مثل الأربطة، الأوتار، الغضاريف، العضلات، والأوعية الدموية والأعصاب. يُستخدم الرنين المغناطيسي لتشخيص إصابات الأربطة المصاحبة للكسور، أو لتحديد كسور الإجهاد التي قد لا تظهر في الأشعة السينية المبكرة، أو للكشف عن الأورام العظمية أو الالتهابات. كما أنه مفيد في تقييم مدى تلف الأنسجة الرخوة حول الكسر. -
فحص العظام بالنظائر المشعة (Bone Scan):
يُستخدم هذا الفحص للكشف عن مناطق النشاط الأيضي المتزايد في العظام، والذي قد يشير إلى كسور الإجهاد، أو الالتهابات، أو الأورام، أو حتى الكسور الخفية التي لا تظهر في الفحوصات الأخرى. يتم حقن مادة مشعة بكمية صغيرة في الوريد، ثم يتم التقاط صور للعظام بعد عدة ساعات. -
فحوصات الدم (Blood Tests):
في بعض الحالات، قد يطلب الطبيب فحوصات دم لتقييم الصحة العامة للمريض، أو للبحث عن علامات للالتهاب، أو لتقييم مستويات الكالسيوم وفيتامين د، أو للكشف عن أي حالات مرضية كامنة مثل هشاشة الع
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.