إجابة سريعة (الخلاصة): كسر عظم العضد هو انقطاع في الجزء الأوسط من عظم الذراع العلوي. يشمل علاجه التثبيت غير الجراحي بالجبائر، أو التدخل الجراحي بالصفائح أو المسامير لإعادة العظم لمكانه، يليه برنامج تأهيل مكثف للتعافي الكامل واستعادة وظيفة الذراع.
كسر عظم العضد: رحلتك نحو الشفاء الكامل والعودة للحياة الطبيعية
يُعد كسر عظم العضد من الإصابات الشائعة التي قد تُصيب أي شخص، بغض النظر عن العمر أو نمط الحياة. عندما يحدث كسر في هذا العظم الحيوي في ذراعك العلوي، قد تشعر بالارتباك، الألم، والقلق بشأن قدرتك على استعادة وظيفة ذراعك بالكامل. لكن الخبر السار هو أن الغالبية العظمى من كسور عظم العضد يمكن علاجها بنجاح كبير، مما يتيح لك العودة إلى ممارسة أنشطتك اليومية بكامل طاقتك.
في هذا الدليل الشامل، سنأخذك في رحلة تفصيلية حول كل ما تحتاج لمعرفته عن كسر عظم العضد. بدءًا من فهم طبيعة هذه الإصابة، مرورًا بأسبابها وأعراضها، وصولاً إلى خيارات التشخيص والعلاج المتوفرة، وبرامج التأهيل التي تضمن لك الشفاء التام. نهدف إلى تزويدك بالمعلومات الوافية والموثوقة التي تُطمئن قلبك وتُجيب على كل تساؤلاتك، وتضعك على الطريق الصحيح نحو التعافي.
يُشرفنا أن نذكر أن هذا المحتوى مُصاغ بالاعتماد على أحدث الممارسات الطبية العالمية، ويُقدم بأسلوب يراعي خبرة الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والمفاصل في صنعاء واليمن، والذي يُعرف بدقته المتناهية في التشخيص، ومهارته الفائقة في العلاج، والتزامه بتقديم أفضل رعاية لمرضاه. إن فهمك لهذه الإصابة هو الخطوة الأولى نحو الشفاء، ونحن هنا لنقدم لك كل الدعم والمعرفة اللازمة في هذه الرحلة.
فهم عظم العضد: رحلة في تشريح الذراع
قبل الغوص في تفاصيل الكسر، من المهم أن نفهم ما هو عظم العضد وأهميته. عظم العضد (Humerus) هو العظم الطويل الوحيد الموجود في الذراع العلوي، ويمتد من الكتف إلى الكوع. يُشبه هذا العظم الساق أو "الجسم" الذي يربط مفصل الكتف (الذي يتكون من رأس عظم العضد وعظم لوح الكتف) بمفصل الكوع (الذي يتكون من الجزء السفلي لعظم العضد وعظمي الزند والكعبرة في الساعد).
أهمية عظم العضد ووظائفه:
- الدعم الهيكلي: يُشكل عظم العضد الدعامه الأساسية للذراع العلوي، مما يسمح له بتحمل الأوزان والقوى المختلفة.
- الحركة: بفضل مفاصل الكتف والكوع، يُمكن لعظم العضد السماح بحركات واسعة للذراع، مثل الرفع، الدفع، السحب، والدوران. هذه الحركات ضرورية لممارسة معظم أنشطتنا اليومية.
- نقطة ارتكاز للعضلات: تُثبت العديد من العضلات القوية في الذراع والكتف على عظم العضد، مما يجعله مركزًا حيويًا لتحريك الذراع واليد.
- حماية الأعصاب والأوعية الدموية: يمر بمحاذاة عظم العضد عدد من الأعصاب والأوعية الدموية الهامة، مثل العصب الكعبري (Radial Nerve) الذي يُعد ضروريًا لحركة الرسغ والأصابع، والشريان العضدي. هذه الهياكل الحيوية قد تتأثر في حال حدوث كسر في العظم.
ما هو "جسم" أو "ساق" عظم العضد؟
يُقسم عظم العضد تشريحيًا إلى ثلاثة أجزاء رئيسية:
- الرأس القريب (Proximal Humerus): الجزء العلوي الذي يتصل بالكتف.
- الجسم أو الساق (Shaft Humerus): الجزء الأوسط الطويل من العظم، وهو محور حديثنا اليوم.
- الرأس البعيد (Distal Humerus): الجزء السفلي الذي يتصل بالكوع.
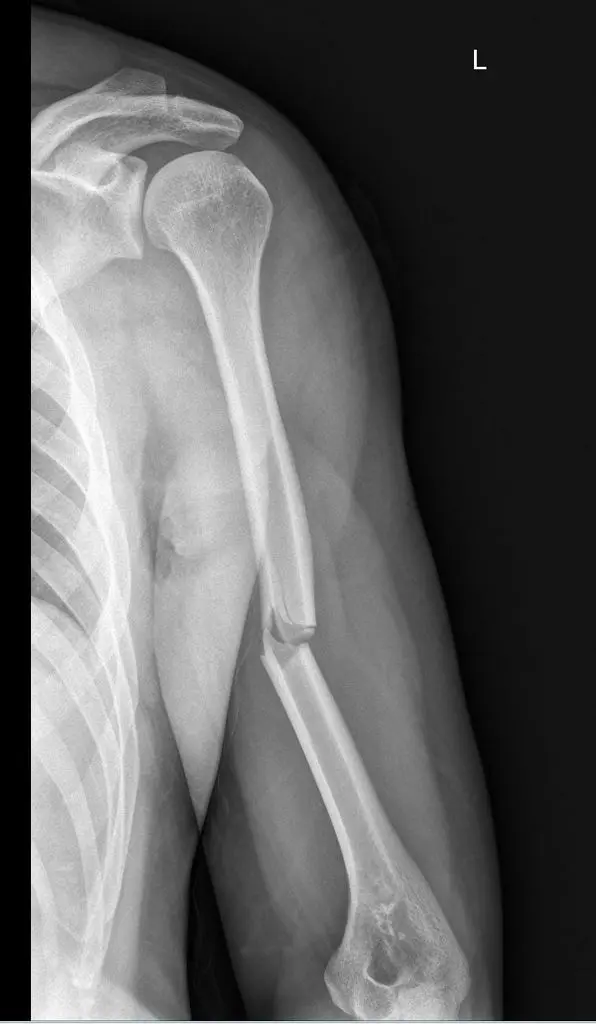
كسر عظم العضد الذي نُركز عليه هنا هو الكسر الذي يُصيب الجزء الأوسط، أي "جسم العضد". هذه المنطقة تختلف في طبيعتها عن كسور الكتف أو الكوع، وتتطلب مقاربة تشخيصية وعلاجية خاصة لضمان أفضل النتائج. إن فهمك لهذه الأساسيات التشريحية سيُساعدك على استيعاب تفاصيل الإصابة والعلاج بشكل أفضل.
أسباب وأعراض كسر عظم العضد: فهم شامل
يُمكن أن يحدث كسر عظم العضد نتيجة لمجموعة متنوعة من الأسباب، وتظهر عليه أعراض مميزة تُشير إلى وجود الإصابة. من المهم التعرف على هذه الجوانب لتحديد ما إذا كنت بحاجة إلى رعاية طبية فورية.
الأسباب الرئيسية لكسر عظم العضد:
تحدث معظم كسور عظم العضد نتيجة لقوى خارجية قوية تُطبق على الذراع. تشمل الأسباب الأكثر شيوعًا:
-
السقوط المباشر أو غير المباشر:
- السقوط على ذراع ممدودة: هذا هو السبب الأكثر شيوعًا، حيث يحاول الشخص امتصاص الصدمة بيديه الممدودتين، مما ينقل القوة عبر الساعد والكوع إلى عظم العضد، مما يؤدي إلى كسره.
- السقوط المباشر على الكتف أو الذراع: قد يؤدي السقوط مباشرة على جانب الذراع أو الكتف إلى كسر في جسم العضد.
- الحوادث المرورية: حوادث السيارات أو الدراجات النارية غالبًا ما تُسبب إصابات شديدة، بما في ذلك كسور عظم العضد، نتيجة للارتطام المباشر أو القوى الكبيرة التي تنتقل للجسم.
- الإصابات الرياضية: الرياضات التي تتضمن الاحتكاك الجسدي أو السقوط مثل كرة القدم، كرة السلة، التزلج، أو ركوب الخيل، قد تُعرض اللاعبين لخطر كسر عظم العضد.
- الضربات المباشرة: تلقي ضربة قوية ومباشرة على الذراع العلوي، سواء من جسم صلب أو في حالات الاعتداء، يمكن أن يؤدي إلى كسر.
-
الكسور المرضية (Pathological Fractures):
في بعض الحالات النادرة، قد يحدث الكسر نتيجة لضعف العظم بسبب أمراض معينة، حتى مع إصابة طفيفة. تشمل هذه الأمراض:
- هشاشة العظام (Osteoporosis): تُصبح العظام هشة وضعيفة، مما يزيد من احتمالية الكسور.
- أورام العظام (Bone Tumors): سواء كانت حميدة أو خبيثة، يمكن أن تُضعف بنية العظم وتجعله عرضة للكسر.
- التهابات العظم (Osteomyelitis): العدوى يمكن أن تُلحق ضررًا بالعظم وتُضعفه.
- الكسور الإجهادية (Stress Fractures): على الرغم من ندرتها في عظم العضد، إلا أنها قد تحدث نتيجة للإجهاد المتكرر والمفرط على العظم، خاصة لدى الرياضيين الذين يُمارسون حركات متكررة تتطلب قوة في الذراع.
الأعراض المميزة لكسر عظم العضد:
عندما يُصاب عظم العضد بكسر، تظهر مجموعة من الأعراض التي تُشير بوضوح إلى الإصابة وتتطلب عناية طبية فورية. تشمل هذه الأعراض:
- الألم الشديد والمفاجئ: وهو العرض الأكثر وضوحًا، حيث يشعر المريض بألم حاد في الذراع العلوي يزداد سوءًا مع أي محاولة لتحريك الذراع.
- التورم والكدمات: تُعد استجابة الجسم للإصابة، حيث يتجمع السائل الدموي والليمفاوي في المنطقة، مما يؤدي إلى انتفاخ ظاهر وقد تظهر كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) بعد فترة وجيزة من الإصابة.
- التشوه الواضح في الذراع: قد يُلاحظ المريض أن الذراع تبدو غير طبيعية الشكل، أو أقصر، أو أن هناك زاوية غير طبيعية في منتصف الذراع. هذا التشوه غالبًا ما يكون مؤشرًا على كسر مُتحرك.
- عدم القدرة على تحريك الذراع: صعوبة بالغة أو استحالة تحريك الذراع المصابة، سواء لرفعها أو تدويرها. قد يُمسك المريض الذراع المصابة بالذراع السليمة لتثبيتها.
- صوت فرقعة أو احتكاك: قد يسمع المريض أو يشعر بصوت فرقعة وقت الإصابة، أو صوت احتكاك العظام المكسورة مع أي حركة.
-
ضعف أو خدر في اليد/الساعد (إصابة العصب الكعبري):
يُعد هذا العرض من الأعراض الخطيرة التي تتطلب اهتمامًا فوريًا. يمر العصب الكعبري (Radial Nerve) بالقرب من جسم عظم العضد، وفي حوالي 10-15% من حالات كسور العضد، قد يُصاب هذا العصب. تُسبب إصابة العصب الكعبري:
- تدلي الرسغ (Wrist Drop): عدم القدرة على رفع الرسغ أو الأصابع.
- خدر أو تنميل: في ظهر اليد أو الأصابع.
- ضعف في العضلات: المسؤولة عن بسط الرسغ والأصابع.
- بروز جزء من العظم عبر الجلد (الكسر المفتوح): في الحالات الشديدة، قد يخترق العظم المكسور الجلد، مما يُشكل "كسرًا مفتوحًا". هذا النوع من الكسور يُعد حالة طارئة ويتطلب تدخلًا جراحيًا عاجلاً لمنع العدوى.
إذا شعرت بأي من هذه الأعراض بعد إصابة في ذراعك، فمن الضروري طلب العناية الطبية الفورية. التقييم السريع والدقيق من قبل أخصائي جراحة العظام، مثل الأستاذ الدكتور محمد هطيف، يمكن أن يُحدث فرقًا كبيرًا في مسار العلاج والتعافي.
التشخيص الدقيق: حجر الزاوية في خطة العلاج
يُعد التشخيص الدقيق لكسر عظم العضد خطوة حاسمة لضمان وضع خطة علاج فعالة ومناسبة لحالة المريض. يعتمد الأستاذ الدكتور محمد هطيف على منهجية شاملة ودقيقة للتشخيص، تبدأ بالفحص السريري وتنتهي بالصور الإشعاعية المتقدمة.
1. الفحص السريري (Clinical Examination):
عند زيارتك لعيادة الأستاذ الدكتور محمد هطيف، سيقوم بفحص ذراعك بعناية بالغة. يتضمن الفحص السريري ما يلي:
- جمع التاريخ المرضي: سيُطرح عليك أسئلة حول كيفية حدوث الإصابة (آلية الإصابة)، الأعراض التي تشعر بها (الألم، التورم، الخدر)، وأي تاريخ طبي سابق أو أدوية تتناولها.
- المعاينة البصرية: سيُلاحظ الطبيب أي علامات واضحة مثل التورم، الكدمات، التشوه، أو الجروح المفتوحة (في حال الكسر المفتوح).
- الجس (Palpation): سيلمس الطبيب الذراع لتحديد منطقة الألم الشديد، وملاحظة أي حركة غير طبيعية للعظم المكسور.
- تقييم الدورة الدموية والأعصاب: يُعتبر هذا الجزء حيويًا للغاية. سيتحقق الطبيب من النبض في الرسغ واليد، ويُجري اختبارات حساسية الجلد ووظيفة العضلات لتقييم سلامة الأعصاب، وخاصة العصب الكعبري. سيُطلب منك تحريك أصابعك أو رسغك لتقييم ما إذا كان هناك "تدلي الرسغ" أو ضعف. هذا التقييم يُعد حاسمًا لتحديد ما إذا كانت هناك إصابة عصبية مُصاحبة للكسر.
2. الفحوصات التصويرية (Imaging Studies):
تُعد الفحوصات التصويرية ضرورية لتأكيد وجود الكسر وتحديد نوعه وموضعه ومدى شدته.
-
الأشعة السينية (X-rays):
- هي الاختبار الأول والأساسي لتشخيص كسور العضد.
- تُؤخذ عدة صور بالأشعة السينية من زوايا مختلفة (عادة الأمامية والخلفية، والجانبية) لتقديم رؤية شاملة للكسر.
- تُظهر الأشعة السينية بوضوح مكان الكسر، ما إذا كان بسيطًا أو مُتفتتًا (عدة شظايا)، وما إذا كان مُتحركًا أو مستقرًا.
- يُمكن للأستاذ الدكتور محمد هطيف من خلال الأشعة السينية تقييم درجة إزاحة العظام وتحديد الحاجة إلى التدخل الجراحي.
-
التصوير المقطعي المحوسب (CT Scan):
- قد يُطلب في بعض الحالات المعقدة، خاصة إذا كان الكسر قريبًا من المفاصل (الكتف أو الكوع)، أو إذا كان الكسر مُتفتتًا جدًا، أو لتقييم وجود شظايا عظمية قد تكون عالقة.
- يُقدم التصوير المقطعي صورًا ثلاثية الأبعاد للعظم، مما يُساعد الطبيب على فهم بنية الكسر بشكل أكثر تفصيلاً ودقة.
-
التصوير بالرنين المغناطيسي (MRI):
- نادراً ما يُستخدم لتشخيص كسر العظم نفسه، ولكنه قد يكون مفيدًا لتقييم الأنسجة الرخوة المحيطة، مثل الأربطة، الأوتار، العضلات، أو الأعصاب، خاصة إذا كان هناك اشتباه في إصابة مُصاحبة لهذه الهياكل.
-
تخطيط الأعصاب والعضلات (EMG/Nerve Conduction Studies):
- في حال وجود اشتباه كبير بإصابة العصب الكعبري أو استمرار الأعراض العصبية، قد يُطلب هذا الفحص لتقييم مدى الضرر العصبي وتحديد خطة العلاج المناسبة.
من خلال هذه الفحوصات، يتمكن الأستاذ الدكتور محمد هطيف من تكوين صورة واضحة وشاملة لحالة كسر عظم العضد لديك، مما يُمكّنه من مناقشة الخيارات العلاجية المتاحة معك واختيار الأنسب لضمان أفضل فرصة للتعافي.
خيارات العلاج: رحلة الشفاء بين الحلول التحفظية والجراحية
بعد التشخيص الدقيق، يقوم الأستاذ الدكتور محمد هطيف بمناقشة الخيارات العلاجية معك. يعتمد اختيار العلاج الأمثل لكسر عظم العضد على عدة عوامل، منها: نوع الكسر (بسيط، مُتفتت، مفتوح)، مدى إزاحة العظام، وجود إصابة عصبية أو وعائية، عمر المريض وصحته العامة، ومستوى نشاطه البدني. بشكل عام، تنقسم خيارات العلاج إلى نوعين رئيسيين: العلاج غير الجراحي (التحفظي) والعلاج الجراحي.
أولاً: العلاج غير الجراحي (التحفظي)
يُعتبر العلاج غير الجراحي هو الخيار الأول للعديد من كسور جسم عظم العضد، خاصة تلك المستقرة أو ذات الإزاحة البسيطة أو المائلة. الهدف الرئيسي من هذا العلاج هو تثبيت الكسر للسماح للعظم بالالتئام بشكل طبيعي مع الحفاظ على محاذاة جيدة.
-
التثبيت بالجبائر والأربطة:
-
الجبيرة الوظيفية (Functional Brace):
غالبًا ما تكون الخيار المفضل لكسور جسم العضد غير المُتحركة. هذه الجبيرة مصنوعة من البلاستيك أو المواد المركبة، وتُصمم لتلتف حول الذراع العلوي، مُوفرة ضغطًا خفيفًا ولكن ثابتًا على العظم المكسور.
- المميزات: تسمح الجبيرة الوظيفية بحركة محدودة لمفصلي الكتف والكوع، مما يُقلل من خطر تيبس المفاصل ويُشجع على تدفق الدم الذي يُسرع الشفاء. كما أنها تُساعد على الحفاظ على محاذاة العظم أثناء الالتئام.
- مدة الارتداء: تُرتدى الجبيرة عادةً لعدة أسابيع إلى أشهر، وتُتابع حالتها بانتظام من خلال الأشعة السينية للتأكد من تقدم الالتئام.
- الجبيرة المعلقة (Hanging Cast/U-slab Splint): تُستخدم أحيانًا في البداية لتثبيت الكسر وتخفيف الألم، خاصة للكسور التي تحتاج إلى نوع من الجر الخفيف للحفاظ على محاذاة العظم. تُعلق الذراع في حمالة، ويُستخدم وزن الذراع نفسها كقوة جر خفيفة.
- أربطة الذراع (Slings): تُستخدم لتوفير الراحة والدعم للذراع المكسورة، وتساعد في الحفاظ على الجبيرة في مكانها وتقليل الحركة غير المرغوب فيها.
-
الجبيرة الوظيفية (Functional Brace):
غالبًا ما تكون الخيار المفضل لكسور جسم العضد غير المُتحركة. هذه الجبيرة مصنوعة من البلاستيك أو المواد المركبة، وتُصمم لتلتف حول الذراع العلوي، مُوفرة ضغطًا خفيفًا ولكن ثابتًا على العظم المكسور.
-
إدارة الألم:
- يُصف الأستاذ الدكتور محمد هطيف مسكنات الألم المناسبة لضمان راحة المريض خلال فترة التعافي. قد تكون هذه المسكنات عبارة عن أدوية غير ستيرويدية مضادة للالتهاب (NSAIDs) أو أدوية أقوى حسب شدة الألم.
-
المتابعة الدورية بالأشعة السينية:
- يُعد الفحص بالأشعة السينية المنتظم أمرًا بالغ الأهمية لمراقبة عملية التئام العظم والتأكد من بقاء الكسر في محاذاة جيدة. تُجرى هذه الفحوصات عادةً كل بضعة أسابيع في البداية، ثم بفاصل أطول.
متى يكون العلاج غير الجراحي هو الخيار الأفضل؟
- الكسور المستعرضة، المائلة القصيرة، أو الحلزونية (اللولبية) التي لا يوجد بها إزاحة كبيرة.
- الكسور غير المفتوحة (الكسور المغلقة).
- المرضى الذين لا يُفضلون الجراحة أو لديهم ظروف صحية تمنع التدخل الجراحي.
- في حالة وجود إصابة في العصب الكعبري، غالبًا ما يُفضل العلاج غير الجراحي في البداية، حيث يُمكن للعصب أن يتعافى تلقائيًا في غضون 3-4 أشهر في معظم الحالات.
ثانياً: العلاج الجراحي
يُلجأ إلى العلاج الجراحي عندما لا يكون العلاج غير الجراحي فعالاً، أو عندما تكون طبيعة الكسر تتطلب تدخلًا مباشرًا لضمان الالتئام الصحيح واستعادة الوظيفة. تُجرى التدخلات الجراحية تحت إشراف الأستاذ الدكتور محمد هطيف بخبرة ودقة عالية، مستخدماً أحدث الأساليب العالمية.
متى يكون العلاج الجراحي ضروريًا؟
- الكسور المفتوحة: عندما يخترق العظم المكسور الجلد، مما يزيد من خطر العدوى ويتطلب تنظيفًا جراحيًا وتثبيتًا عاجلاً.
- الكسور المُتحركة بشدة: حيث يكون هناك إزاحة كبيرة للعظم لا يمكن تصحيحها بالجبائر.
- فشل العلاج التحفظي: إذا لم يلتئم الكسر بشكل صحيح بعد فترة كافية من العلاج غير الجراحي (عدم الالتئام "Non-union").
- وجود إصابة عصبية أو وعائية حادة: إذا كان الكسر يُسبب ضغطًا أو قطعًا في العصب الكعبري أو الأوعية الدموية.
- الكسور المُتفتتة جدًا: خاصةً إذا كانت تُؤثر على استقرار الذراع.
- الكسور المرضية: الناتجة عن أورام أو هشاشة عظام شديدة.
- المرضى متعددي الإصابات (Polytrauma): الذين لديهم كسور متعددة تتطلب تثبيتًا مستقرًا لتمكين حركة مبكرة.
أنواع العمليات الجراحية لكسر عظم العضد:
-
التثبيت بالصفيحة والبراغي (Open Reduction Internal Fixation - ORIF):
- يُعد هذا الإجراء هو الأكثر شيوعًا وفعالية للعديد من كسور جسم العضد.
- التقنية: يقوم الجراح بعمل شق جراحي للوصول إلى العظم المكسور. بعد ذلك، يُعيد الأستاذ الدكتور محمد هطيف قطع العظم المكسورة إلى محاذاتها الطبيعية (رد مفتوح). ثم يتم تثبيت هذه القطع باستخدام صفيحة معدنية (عادة من التيتانيوم أو الفولاذ المقاوم للصدأ) تُثبت على سطح العظم بواسطة عدة براغي.
- المميزات: يُوفر تثبيتًا قويًا ومستقرًا للكسر، مما يسمح بحركة مبكرة للكتف والكوع ويُقلل من خطر عدم الالتئام.
- الاستخدام: يُفضل للكسور الطويلة المائلة، أو الحلزونية، أو المُتفتتة.
-
التثبيت بالمسمار النخاعي (Intramedullary Nailing - IMN):
- يُعرف أيضًا باسم التسمير النخاعي.
- التقنية: يتم إدخال مسمار معدني طويل مجوف (أو مصمت) في القناة المركزية لعظم العضد (النخاع). يُثبت هذا المسمار في مكانه بواسطة براغي صغيرة (مسامير قفل) في كلا طرفي العظم المكسور (القريب والبعيد).
- المميزات: يُوفر تثبيتًا قويًا للكسر، ويُحافظ على بيولوجيا الكسر بشكل أفضل لأنه لا يتطلب تعرية واسعة للعظم مثل الصفائح. يُمكن أن يُجرى من خلال شقوق جراحية صغيرة (بالحد الأدنى من التدخل الجراحي).
- الاستخدام: يُفضل للكسور المستعرضة، المائلة القصيرة، والكسور المُتفتتة في الجزء الأوسط من جسم العضد.
-
المثبت الخارجي (External Fixation):
- يُستخدم عادة في الحالات الطارئة، خاصة في الكسور المفتوحة الشديدة أو عندما يكون هناك تلف كبير في الأنسجة الرخوة يمنع التثبيت الداخلي.
- التقنية: يتم إدخال دبابيس معدنية في العظم فوق وتحت منطقة الكسر، ثم تُربط هذه الدبابيس بقضيب معدني خارج الجسم.
- المميزات: يُوفر تثبيتًا سريعًا ومؤقتًا ويُمكن أن يُحافظ على وضع العظم ويُسهل العناية بالجروح المفتوحة.
- الاستخدام: يُعد حلاً مؤقتًا غالبًا قبل إجراء عملية تثبيت داخلي أكثر ديمومة.
مخاطر ومضاعفات العلاج الجراحي:
كما هو الحال مع أي إجراء جراحي، توجد بعض المخاطر والمضاعفات المحتملة، والتي يحرص الأستاذ الدكتور محمد هطيف على شرحها للمريض وتقليل احتمالات حدوثها:
- العدوى: يُمكن أن تحدث في موقع الجراحة.
- عدم الالتئام (Non-union) أو الالتئام الخاطئ (Malunion): عدم التئام الكسر على الإطلاق، أو التئامه في وضع غير صحيح.
- إصابة العصب أو الأوعية الدموية: على الرغم من ندرتها مع الجراحين ذوي الخبرة، إلا أنها قد تحدث.
- آلام الأجهزة المعدنية: قد يشعر بعض المرضى بعدم الراحة بسبب الصفيحة أو المسامير، مما قد يتطلب إزالتها لاحقًا.
- تخثر الدم: خطر نادر لتكون جلطات دموية.
يُقدم الأستاذ الدكتور محمد هطيف الرعاية الشاملة قبل وأثناء وبعد الجراحة لتقليل هذه المخاطر إلى أقصى حد ممكن، ويُقدم لك إرشادات مفصلة لضمان الشفاء الآمن والفعال.
مقارنة بين العلاج غير الجراحي والجراحي
| الميزة/النوع | العلاج غير الجراحي (التحفظي) | العلاج الجراحي |
|---|---|---|
| الهدف | تثبيت الكسر للسماح بالالتئام الطبيعي. | إعادة محاذاة العظام وتثبيتها ميكانيكيًا. |
| الاستخدام الأمثل | الكسور المستقرة، قليلة الإزاحة، المغلقة، أو التي لا يوجد بها ضرر عصبي وعائي كبير. | الكسور المُتحركة بشدة، المفتوحة، المُتفتتة، فشل العلاج التحفظي، أو إصابة عصبية/وعائية حادة. |
| المعدات | الجبائر (وظيفية، معلقة)، أربطة ذراع، مسكنات ألم. | صفائح وبراغي، مسامير نخاعية، مثبتات خارجية. |
| مدة الشفاء الأولية |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.