إجابة سريعة (الخلاصة): كسر الحائط الخلفي للحُق هو إصابة خطيرة في تجويف مفصل الورك، غالبًا ما تنتج عن حوادث عالية الطاقة. يتم علاجه إما بشكل غير جراحي للكسور المستقرة أو جراحيًا (رد مفتوح وتثبيت داخلي) لإعادة المفصل لوضعه الطبيعي وضمان التعافي الأمثل والعودة للحياة الطبيعية.
كسر الحائط الخلفي للحُق: فهم شامل لمفتاح التعافي واستعادة الحركة
مفصل الورك هو أحد أهم مفاصل الجسم، فهو المسؤول عن تحمل وزن الجسم وتوفير نطاق واسع من الحركة التي تمكننا من المشي، الجري، القفز، وأداء أنشطتنا اليومية بكل مرونة. عندما يصاب هذا المفصل بكسر، خاصة في منطقة حساسة كالحائط الخلفي للحُق، فإن الحياة تتوقف تقريبًا، ويصبح البحث عن العلاج الفعال والتعافي الكامل هو الأولوية القصوى.
إن كسر الحائط الخلفي للحُق (Posterior Wall Acetabular Fracture) هو إصابة معقدة تصيب الجزء الخلفي من التجويف العظمي الذي يستقبل رأس عظم الفخذ لتشكيل مفصل الورك. غالبًا ما تحدث هذه الكسور نتيجة لصدمات قوية وعنيفة، مثل حوادث السيارات أو السقوط من ارتفاعات كبيرة، مما يجعلها تتطلب عناية طبية فورية وخبرة جراحية عالية.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة ومبسطة للمرضى وأسرهم في اليمن والخليج العربي، لمساعدتهم على فهم طبيعة هذه الإصابة، خيارات التشخيص والعلاج المتاحة، ومسار التعافي المتوقع. في رحلة الشفاء هذه، تُعد خبرة الجراح هي الركيزة الأساسية، ولهذا، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أبرز جراحي العظام في صنعاء والمنطقة، بخبرته الواسعة في التعامل مع هذه الحالات المعقدة وتقديم أفضل سبل الرعاية للمرضى.
معرفة ما يمكن توقعه، بدءًا من لحظة الإصابة وحتى العودة إلى الأنشطة اليومية، سيمكن المرضى من المشاركة بفعالية في خطة علاجهم وتحقيق أفضل النتائج الممكنة. دعونا نتعمق في فهم هذه الإصابة المعقدة خطوة بخطوة.
تشريح مفصل الورك: فهم أساسي لموقع الإصابة
لتقدير خطورة كسر الحائط الخلفي للحُق وأهمية علاجه الصحيح، من الضروري أن نفهم أولاً التركيب التشريحي لمفصل الورك. يُعد مفصل الورك من نوع "الكرة والمقبس"، وهو تصميم يسمح بمدى حركة واسع مع الحفاظ على الاستقرار.
مكونات مفصل الورك الرئيسية:
- رأس عظم الفخذ (Femoral Head): هو الجزء العلوي الكروي الشكل من عظم الفخذ (أطول عظم في الجسم). يشكل هذا الرأس "الكرة" في مفصل الورك.
- الحُق (Acetabulum): هو تجويف عميق على شكل كوب يقع في عظم الحوض (Pelvis). يشكل هذا التجويف "المقبس" الذي يستقبل رأس عظم الفخذ. يتكون الحُق من اندماج ثلاثة عظام رئيسية في الحوض: الحرقفة (Ilium)، والعانة (Pubis)، والورك (Ischium).
- الغضروف المفصلي (Articular Cartilage): يغطي رأس عظم الفخذ وداخل تجويف الحُق طبقة ناعمة ومرنة من الغضروف. هذه الطبقة تعمل على تقليل الاحتكاك بين العظام وتسمح بحركة سلسة وغير مؤلمة للمفصل.
- المحفظة المفصلية (Joint Capsule): هي غشاء ليفي قوي يحيط بالمفصل بأكمله، ويحتوي السائل الزليلي (Synovial Fluid) الذي يغذي الغضروف ويزيت المفصل.
- الأربطة (Ligaments): هي أشرطة قوية من الأنسجة الضامة تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. في مفصل الورك، هناك أربطة قوية جدًا مثل الرباط الحرقفي الفخذي (Iliofemoral Ligament) الذي يلعب دورًا رئيسيًا في منع فرط التمدد.
- العضلات والأوتار (Muscles and Tendons): تحيط بمفصل الورك مجموعة كبيرة من العضلات القوية التي تتحكم في حركاته وتساعد في استقراره.
ما هو الحائط الخلفي للحُق؟
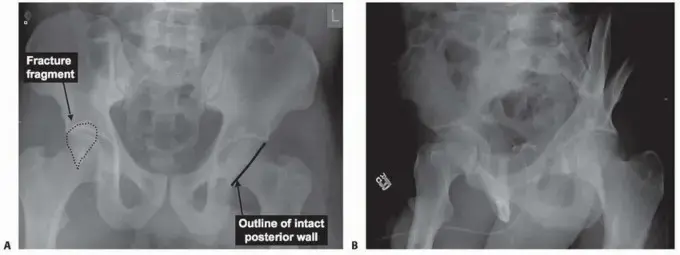
الحُق، كما ذكرنا، هو تجويف. هذا التجويف له حواف أو "جدران": حائط أمامي، حائط خلفي، وحائط علوي (سقف). كسر الحائط الخلفي للحُق يعني أن الجزء الخلفي من هذا التجويف قد تعرض للكسر والانفصال. هذا الجزء الخلفي مهم للغاية لأنه يوفر جزءًا كبيرًا من الاستقرار للمفصل، خاصة عند التعرض لقوى دفع خلفية.
عندما ينكسر الحائط الخلفي، قد تنفصل قطعة واحدة أو عدة قطع صغيرة من العظم، وقد يؤدي ذلك إلى فقدان استقرار المفصل، مما يسمح لرأس عظم الفخذ بالتحرك من مكانه جزئيًا أو كليًا (خلع). إن إعادة بناء هذا الحائط بدقة ضروري للحفاظ على وظيفة المفصل وتقليل خطر حدوث مضاعفات طويلة الأمد مثل خشونة المفصل (التهاب المفاصل التنكسي).
أسباب وأعراض كسر الحائط الخلفي للحُق: متى يجب أن تشك؟
كسر الحائط الخلفي للحُق ليس إصابة تحدث بسهولة؛ بل تتطلب قوة كبيرة لكسر هذا الجزء القوي من عظم الحوض. فهم الأسباب والأعراض المبكرة أمر بالغ الأهمية للحصول على التشخيص والعلاج في الوقت المناسب.
الأسباب الشائعة لكسر الحائط الخلفي للحُق:
في الغالبية العظمى من الحالات، تنتج هذه الكسور عن حوادث عالية الطاقة، حيث يتم تطبيق قوة مباشرة على الركبة أو الفخذ بينما تكون الورك في وضع معين.
- حوادث السيارات: هذا هو السبب الأكثر شيوعًا. عندما يجلس شخص في السيارة وتحدث حادثة اصطدام أمامي، يمكن أن تصطدم الركبة بلوحة القيادة أو المقعد الأمامي بقوة. هذه القوة تنتقل عبر عظم الفخذ إلى مفصل الورك، مما يدفع رأس عظم الفخذ بقوة إلى الخلف ويؤدي إلى كسر الحائط الخلفي للحُق، وغالبًا ما يصاحبه خلع في مفصل الورك.
- السقوط من ارتفاعات عالية: يمكن أن يؤدي السقوط على الجانب أو على منطقة الورك مباشرة من ارتفاعات كبيرة إلى تطبيق قوة كافية لكسر الحائط الخلفي للحُق.
- الإصابات الرياضية العنيفة: في بعض الرياضات عالية السرعة أو التي تتضمن احتكاكًا مباشرًا وعنيفًا، قد تحدث مثل هذه الكسور، ولكنها أقل شيوعًا مقارنة بحوادث السيارات.
- حوادث المشاة أو الدراجات النارية: التعرض للاصطدام بمركبة أثناء المشي أو ركوب الدراجة النارية يمكن أن يسبب إصابات خطيرة في الحوض، بما في ذلك كسر الحائط الخلفي للحُق.
الأعراض الشائعة لكسر الحائط الخلفي للحُق:
تظهر الأعراض عادة بشكل حاد ومباشر بعد الإصابة، وتتطلب اهتمامًا طبيًا فوريًا.
- ألم شديد ومفاجئ في الورك أو منطقة الأرداف: هذا هو العرض الأكثر وضوحًا. يكون الألم حادًا ويزداد سوءًا مع أي محاولة لتحريك الساق أو الورك.
- عدم القدرة على تحمل الوزن على الساق المصابة: يصبح من المستحيل أو المؤلم للغاية الوقوف أو المشي على الساق التي تعرضت للإصابة.
- تشوه واضح في الساق أو الورك: قد تبدو الساق المصابة أقصر أو ملتفة إلى الداخل (علامة على خلع الورك المصاحب)، أو قد تلاحظ تورمًا وكدمات حول منطقة الورك.
- تورم وكدمات: يتجمع الدم والسوائل في الأنسجة المحيطة بالكسر، مما يسبب تورمًا وكدمات قد تمتد إلى الفخذ أو الأرداف.
- محدودية شديدة في حركة الورك: يصبح تحريك الساق المصابة في أي اتجاه مؤلمًا ومحدودًا للغاية.
- أعراض عصبية (في بعض الحالات): نظرًا لقرب العصب الوركي (Sciatic Nerve) من الحائط الخلفي للحُق، قد يؤدي الكسر أو خلع الورك إلى إصابة العصب. قد يشعر المريض بخدر، تنميل، أو ضعف في الساق أو القدم، وهي علامة حمراء تتطلب تدخلًا عاجلاً.
متى يجب زيارة الطبيب؟
إذا تعرضت لأي حادث عنيف أو سقطة قوية وشعرت بأي من الأعراض المذكورة أعلاه، فمن الضروري طلب العناية الطبية الطارئة فورًا. التأخير في التشخيص والعلاج يمكن أن يؤدي إلى مضاعفات خطيرة ويؤثر سلبًا على نتائج الشفاء. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف مرجعًا موثوقًا للتعامل مع مثل هذه الحالات المعقدة، حيث يقدم تشخيصًا دقيقًا وخطة علاجية مخصصة.
تشخيص كسر الحائط الخلفي للحُق: خطوات نحو الوضوح
عند وصول المريض إلى المستشفى بعد إصابة مشتبه بها في الورك، يقوم الفريق الطبي، بقيادة جراح العظام الخبير مثل الأستاذ الدكتور محمد هطيف، بإجراء سلسلة من الفحوصات لتقييم الحالة وتحديد مدى الإصابة بدقة.
مراحل التشخيص:
-
الفحص السريري الأولي:
- تقييم الألم: سؤال المريض عن شدة وموقع الألم.
- ملاحظة التشوه: البحث عن أي تشوهات واضحة في الورك أو الساق، مثل قصر الساق أو دورانها.
- تقييم النبض والإحساس والحركة (Vascular and Neurological Assessment): هذا أمر حاسم، خاصة لتقييم العصب الوركي وشرايين الساق. قد تؤثر إصابة الحائط الخلفي للحُق أو خلع الورك المصاحب على هذه الهياكل.
- فحص نطاق الحركة: محاولة تحريك الورك برفق لتقييم مدى الألم ومحدودية الحركة.
-
التصوير الإشعاعي (Radiological Imaging): هذه هي الأدوات الرئيسية لتأكيد التشخيص وتحديد نوع الكسر ومداه.
- الأشعة السينية (X-rays): هي الفحص الأول والأساسي. يتم أخذ عدة صور من زوايا مختلفة (أمامية خلفية AP، صورة مائلة للحرقفة Obturator Oblique، وصورة مائلة للجناح Iliac Oblique) لتقييم تجويف الحُق بوضوح وتحديد موقع الكسر.
- التصوير المقطعي المحوسب (CT Scan): يُعد الأشعة المقطعية ضرورية وحاسمة في تشخيص كسور الحُق. توفر صورًا ثلاثية الأبعاد مفصلة للعظام، مما يسمح للجراح بتحديد عدد الشظايا، درجة النزوح، وجود أي شظايا داخل المفصل، ومدى إصابة الغضروف. هذه المعلومات حيوية للتخطيط الجراحي الدقيق.
- التصوير بالرنين المغناطيسي (MRI): في بعض الحالات، قد يطلب الدكتور هطيف الرنين المغناطيسي لتقييم الأنسجة الرخوة المحيطة بالمفصل، مثل الأربطة والعضلات والأوعية الدموية والأعصاب، إذا كان هناك اشتباه في إصابات إضافية لا تظهر بوضوح في الأشعة السينية أو الأشعة المقطعية.
-
فحوصات إضافية:
- تحاليل الدم: للتحقق من مستوى الهيموجلوبين، وظائف الكلى، وعوامل التخثر، وهي ضرورية قبل أي إجراء جراحي.
- تخطيط القلب (ECG) وأشعة الصدر: لتقييم صحة القلب والرئتين، خاصة للمرضى الأكبر سنًا أو ذوي الحالات الصحية المزمنة.
بناءً على نتائج هذه الفحوصات، يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل للحالة لتحديد خطة العلاج الأنسب. هذا التقييم يشمل ليس فقط نوع الكسر، ولكن أيضًا العمر العام للمريض، حالته الصحية، مستوى نشاطه البدني، وأي إصابات أخرى مصاحبة.
خيارات العلاج: رحلة نحو الشفاء
تتوقف خيارات علاج كسر الحائط الخلفي للحُق على عدة عوامل، بما في ذلك نوع الكسر، درجة النزوح (مدى تحرك القطع المكسورة عن مكانها الطبيعي)، وجود خلع في الورك، الحالة الصحية العامة للمريض، وخبرة الجراح. يتبع الأستاذ الدكتور محمد هطيف نهجًا شخصيًا لكل مريض، ويقدم توصيات بناءً على أحدث البروتوكولات الطبية وأفضل الممارسات.
بشكل عام، يمكن تقسيم العلاج إلى مسارين رئيسيين: العلاج غير الجراحي (التحفظي) والعلاج الجراحي.
1. العلاج غير الجراحي (التحفظي)
يُعتبر هذا الخيار مناسبًا لعدد قليل جدًا من الحالات، وعادة ما يكون ذلك في ظل ظروف محددة للغاية:
- الكسور المستقرة: الكسر الذي لا يوجد فيه نزوح كبير للقطع العظمية، أو حيث تكون استقرارية المفصل غير متأثرة بشكل كبير.
- الكسور الصغيرة جدًا: حيث تكون الشظية المكسورة صغيرة ولا تؤثر بشكل كبير على تحمل الوزن أو وظيفة المفصل.
- المخاطر الجراحية العالية: للمرضى الذين يعانون من حالات صحية خطيرة تجعل الجراحة محفوفة بمخاطر عالية جدًا.
مكونات العلاج غير الجراحي:
- الراحة التامة وتجنب حمل الوزن: يُطلب من المريض عدم تحميل وزن على الساق المصابة لعدة أسابيع إلى أشهر، باستخدام العكازات أو المشاية.
- الأدوية المسكنة والمضادة للالتهابات: للتحكم في الألم والتورم.
- العلاج الطبيعي المبكر: غالبًا ما يركز على تمارين خفيفة للحفاظ على نطاق حركة مفصل الورك دون تحميل وزن، وتعزيز قوة العضلات المحيطة بمجرد أن يسمح الألم بذلك.
- المراقبة الدورية: يتم إجراء أشعة سينية متكررة لمتابعة وضع الكسر والتأكد من عدم حدوث نزوح إضافي للقطع العظمية.
مخاطر العلاج غير الجراحي: إذا لم يكن الكسر مستقرًا بما فيه الكفاية، فإن العلاج غير الجراحي قد يؤدي إلى سوء التحام الكسر، أو عدم التحام، أو تطور خشونة مبكرة في المفصل نتيجة لعدم استقرار السطح المفصلي.
2. العلاج الجراحي: الرد المفتوح والتثبيت الداخلي (ORIF)
هذا هو العلاج الأكثر شيوعًا وفعالية لكسور الحائط الخلفي للحُق، خاصة تلك التي تكون مصحوبة بنزوح كبير للقطع العظمية، أو بخلع في مفصل الورك، أو التي تؤثر على استقرار المفصل. الهدف الرئيسي من الجراحة هو إعادة القطع المكسورة إلى موضعها التشريحي الصحيح (الرد المفتوح) وتثبيتها بإحكام (التثبيت الداخلي) لتمكين الشفاء السليم للمفصل.
دواعي الجراحة الرئيسية:
- نزوح الكسر: عندما تكون قطع العظم متباعدة عن مكانها الطبيعي بشكل يؤثر على استقرار المفصل.
- عدم استقرار المفصل: إذا كان الكسر يهدد قدرة مفصل الورك على البقاء في مكانه.
- وجود شظايا داخل المفصل: والتي يمكن أن تسبب تلفًا للغضروف وتؤدي إلى الألم وخشونة المفصل.
- إصابة العصب الوركي: في بعض الحالات، قد تتطلب الجراحة لتقليل الضغط على العصب.
تحضيرات ما قبل الجراحة:
قبل الجراحة، يقوم الأستاذ الدكتور محمد هطيف وفريقه بتقييم شامل للمريض. يتضمن ذلك مراجعة الأشعة المقطعية بدقة للتخطيط للجراحة، مناقشة المخاطر والفوائد، وتهيئة المريض نفسيًا وجسديًا. قد تشمل التحضيرات:
* وقف بعض الأدوية (مثل مميعات الدم).
* إجراء فحوصات دم إضافية.
* الامتناع عن الطعام والشراب قبل الجراحة بساعات.
العملية الجراحية: الرد المفتوح والتثبيت الداخلي (ORIF)
تُجرى هذه الجراحة عادة تحت التخدير العام. يقوم الجراح بعمل شق جراحي للوصول إلى مفصل الورك. تُستخدم تقنيات متخصصة للتعامل مع العضلات والأنسجة المحيطة لتمكين الوصول إلى الحُق دون الإضرار بها قدر الإمكان.
- الرد المفتوح (Open Reduction): يقوم الجراح برؤية القطع المكسورة بشكل مباشر وإعادتها إلى موضعها التشريحي الأصلي بدقة فائقة. تُعد هذه الخطوة هي الأصعب والأكثر أهمية، حيث أن أي عدم دقة في الرد يمكن أن يؤدي إلى احتكاك غير طبيعي وتطور خشونة المفصل لاحقًا.
- التثبيت الداخلي (Internal Fixation): بمجرد رد القطع العظمية إلى مكانها الصحيح، يتم تثبيتها باستخدام ألواح (Plates) ومسامير (Screws) طبية مصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ. تعمل هذه الأدوات على تثبيت الكسر بقوة بينما يلتئم العظم بشكل طبيعي. في بعض الأحيان، يتم استخدام مسامير فقط.
- إغلاق الجرح: بعد التأكد من استقرار التثبيت، يتم إغلاق الشق الجراحي طبقة تلو الأخرى.
الأستاذ الدكتور محمد هطيف بخبرته الطويلة في جراحات الحوض المعقدة، يتمتع بمهارة فائقة في استخدام أحدث التقنيات الجراحية لضمان أفضل النتائج الممكنة لمرضاه. إن فهمه العميق للتشريح والتخطيط الدقيق قبل الجراحة يسمح له بمعالجة حتى أصعب كسور الحُق بنجاح.
جدول مقارنة: العلاج غير الجراحي مقابل الجراحي لكسر الحائط الخلفي للحُق
| الميزة/الاعتبار | العلاج غير الجراحي (التحفظي) | العلاج الجراحي (الرد المفتوح والتثبيت الداخلي - ORIF) |
|---|---|---|
| دواعي الاستخدام | كسور مستقرة، نزوح بسيط جدًا، مخاطر جراحية عالية. | كسور غير مستقرة، نزوح كبير، خلع ورك، شظايا داخل المفصل. |
| مدة التعافي الأولية | أسابيع إلى أشهر من عدم تحميل الوزن. | أسابيع من عدم تحميل الوزن، ثم أسابيع إلى أشهر من العلاج الطبيعي. |
| التحميل على المفصل | ممنوع تمامًا في البداية، ثم تدريجيًا بعد التئام الكسر. | ممنوع تمامًا في البداية، ثم تدريجيًا بناءً على إرشادات الجراح. |
| مخاطر محتملة | سوء التحام/عدم التحام، خشونة مفصل مبكرة، ألم مزمن. | عدوى، نزيف، تلف الأعصاب/الأوعية الدموية، تجلطات دموية، خشونة مفصل، فشل التثبيت. |
| النتائج المتوقعة | قد تكون جيدة في حالات مختارة، ولكن خطر المضاعفات أعلى للكسور المعقدة. | إعادة وظيفة المفصل الطبيعية، تقليل خطر خشونة المفصل، أفضل النتائج الوظيفية لمعظم الحالات. |
| المدة في المستشفى | قد لا يتطلب دخول المستشفى مطولًا بعد تقييم الإصابة. | عدة أيام بعد الجراحة للمراقبة والعناية. |
التعافي وإعادة التأهيل: مسار استعادة الحركة
العملية الجراحية هي الخطوة الأولى والأساسية في رحلة التعافي من كسر الحائط الخلفي للحُق. لكن التعافي الكامل واستعادة وظيفة المفصل يتطلب التزامًا صارمًا ببرنامج إعادة التأهيل والعلاج الطبيعي. هذه المرحلة حاسمة وتتطلب صبرًا وجهدًا، ولكن النتائج تستحق ذلك.
1. الفترة مباشرة بعد الجراحة (في المستشفى)
- إدارة الألم: سيتم توفير أدوية قوية لتخفيف الألم. من المهم إبلاغ الفريق الطبي بأي ألم لا يطاق.
- العناية بالجرح: سيتم مراقبة الجرح الجراحي بانتظام لمنع العدوى.
- تجنب الجلطات الدموية: سيتم إعطاء المريض أدوية لمنع تجلط الدم، وقد يُطلب منه ارتداء جوارب ضاغطة أو استخدام أجهزة ضغط على الساقين.
- الحركة المبكرة: سيقوم أخصائي العلاج الطبيعي ببدء تمارين لطيفة في السرير، مثل تحريك الكاحل وأصابع القدم، للحفاظ على الدورة الدموية ومنع التيبس.
- تعليمات عدم تحميل الوزن: سيتم التأكيد على أهمية عدم وضع أي وزن على الساق المصابة.
2. العودة إلى المنزل والأسابيع الأولى للتعافي
- الأدوية: سيستمر المريض في تناول مسكنات الألم وأدوية منع تجلط الدم حسب توجيهات الأستاذ الدكتور محمد هطيف.
- العناية بالجرح: يجب اتباع تعليمات دقيقة حول كيفية تنظيف الجرح وتغيير الضمادات.
- المساعدة في الأنشطة اليومية: ستحتاج إلى مساعدة في الاستحمام، ارتداء الملابس، والتحرك في المنزل باستخدام العكازات أو المشاية، مع الالتزام الصارم بتعليمات عدم تحميل الوزن.
- النوم: يُفضل النوم على الظهر، مع وسادة بين الساقين لمنع الدوران المفرط للورك.
-
العلاج الطبيعي المنزلي:
سيبدأ المريض في برنامج علاج طبيعي مكثف تحت إشراف أخصائي، حيث يركز على:
- تمارين نطاق الحركة (Range of Motion): لتحريك الورك بلطف ضمن الحدود المسموح بها.
- تمارين تقوية العضلات: عضلات الفخذ والأرداف الأساسية، ولكن دون تحميل وزن مباشر على المفصل.
- تحسين التوازن والثبات.
3. برنامج إعادة التأهيل والعلاج الطبيعي: المراحل المتقدمة
تُعد هذه المرحلة الأطول والأكثر أهمية لاستعادة القوة والوظيفة الكاملة. يتم تصميم برنامج العلاج الطبيعي بشكل فردي لكل مريض من قبل فريق متخصص وبالتنسيق مع الأستاذ الدكتور محمد هطيف.
جدول مراحل العلاج الطبيعي التقريبي لكسر الحائط الخلفي للحُق
| المرحلة | المدة الزمنية التقريبية | الأهداف الرئيسية | الأنشطة والتمارين |
|---|---|---|---|
| المرحلة الأولى: الحماية الأولية والشفاء | الأسبوع 0-6 بعد الجراحة | حماية الإصلاح الجراحي، تقليل الألم والتورم، الحفاظ على حركة خفيفة. | تمارين الكاحل والقدم، تمارين تمديد الركبة، تقلصات العضلات الثابتة (isometric) للفخذ والأرداف (دون حركة المفصل)، تمارين نطاق حركة الورك السلبية أو المساعدة ضمن حدود الألم، عدم تحميل الوزن بتاتًا. |
| المرحلة الثانية: استعادة نطاق الحركة والقوة الأولية | الأسبوع 6-12 بعد الجراحة | استعادة نطاق حركة الورك الكامل (غير المؤلم)، بدء تقوية العضلات الخفيفة، الاستعداد لبدء تحميل الوزن جزئيًا. | تمارين نطاق الحركة النشطة للورك، تمارين تقوية المقاومة الخفيفة (أشرطة المقاومة، أوزان خفيفة)، تمارين التوازن على ساق واحدة (مع الدعم)، تدريب المشي باستخدام العكازات مع تحميل وزن جزئي (تدريجيًا). |
| المرحلة الثالثة: تقوية متقدمة وعودة للوظيفة | الشهر 3-6 بعد الجراحة | زيادة القوة العضلية بشكل كبير، تحسين التحمل، استعادة أنماط المشي الطبيعية، العودة للأنشطة الخفيفة. | تمارين تقوية متقدمة (الأوزان الحرة، آلات المقاومة)، تمارين التوازن الديناميكي، تمارين المرونة، تدريب المشي بدون مساعدة، تمارين صعود الدرج، ركوب الدراجة الثابتة (بدون مقاومة عالية)، السباحة. |
| المرحلة الرابعة: العودة للرياضة والأنشطة عالية المستوى | الشهر 6-12+ بعد الجراحة | استعادة القوة الكاملة والقدرة على التحمل، استعادة المهارات الرياضية، العودة الآمنة للأنشطة عالية التأثير. | تمارين القوة المكثفة، تمارين البلايومتريكس (قفز)، تمارين خفة الحركة (agility)، الجري، تمارين رياضية محددة. تتم العودة التدريجية والآمنة بعد تقييم كامل من الجراح وأخصائي العلاج الطبيعي. |
نصائح مهمة خلال التعافي:
- الالتزام: الالتزام الصارم بتعليمات الجراح وأخصائي العلاج الطبيعي هو مفتاح النجاح. لا تحاول تجاوز المراحل أو زيادة الحمل بسرعة.
- الاستماع إلى جسدك: الألم هو إشارة. إذا شعرت بألم حاد، توقف عن التمرين وأبلغ أخصائي العلاج الطبيعي.
- التغذية السليمة: تناول نظامًا غذائيًا غنيًا بالبروتين والفيتامينات والمعادن يدعم التئام العظام والأنسجة.
- الصبر: التعافي من كسر الحُق يستغرق وقتًا طويلاً. لا تيأس من التقدم البطيء.
الأستاذ الدكتور محمد هطيف يتابع مرضاه عن كثب خلال فترة التعافي، ويقدم الدعم والإرشاد لضمان حصولهم على أفضل النتائج الممكنة والعودة إلى حياتهم الطبيعية بأمان.
قصص نجاح المرضى: إلهام الأمل والشفاء
لا شيء يبعث الأمل في نفوس المرضى مثل قصص أولئك الذين مروا بنفس التجربة وخرجوا منها أقوى. هذه القصص الخيالية مستوحاة من الواقع، وتعكس التفاني والخبرة التي يقدمها الأستاذ الدكتور محمد هطيف في رحلة شفاء مرضاه.
قصة أحمد: العودة من حافة اليأس
تعرض أحمد، شاب في الثلاثينيات من عمره يعمل مهندسًا، لحادث سيارة مروع أدى إلى كسر معقد في الحائط الخلفي للحُق وخلع في مفصل الورك. كان الألم لا يحتمل، وشعر باليأس من قدرته
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل