إجابة سريعة (الخلاصة): قدم شاركو هي حالة خطيرة تؤثر على القدم والكاحل لدى مرضى السكري، مما يؤدي إلى تدمير العظام وتشوهها. يتم علاجها عادةً بالجبائر والأحذية الخاصة، وفي الحالات المتقدمة، يوصى بالتدخل الجراحي لتثبيت القدم ومنع المضاعفات الخطيرة مثل البتر، مما يهدف إلى استعادة القدرة على المشي والحفاظ على جودة الحياة.
مقدمة: فهم قدم شاركو – نحو حياة أفضل وأكثر استقرارًا
تعد قدم شاركو (Charcot Foot) تحديًا صحيًا خطيرًا يواجهه العديد من مرضى السكري، خاصة أولئك الذين يعانون من المرض لفترات طويلة مع مضاعفات اعتلال الأعصاب الطرفية. هذه الحالة، التي قد تبدو غامضة للبعض، هي في الواقع عملية التهابية مدمرة تؤثر بشكل أساسي على عظام ومفاصل القدم والكاحل، مما قد يؤدي إلى تشوهات حادة وتدهور كبير في القدرة على المشي ونوعية الحياة. على الرغم من خطورتها، فإن الفهم الجيد لهذه الحالة والتدخل العلاجي المبكر يمكن أن يحدث فرقًا هائلاً في حياة المرضى.
في هذا الدليل الشامل، نهدف إلى تبسيط المعلومات المعقدة حول قدم شاركو، وتحويلها إلى محتوى واضح ومفهوم لكل مريض وعائلته في اليمن والخليج العربي. سنستكشف سويًا ماهية قدم شاركو، وكيف تتطور، وما هي علاماتها التحذيرية، وصولًا إلى خيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. هدفنا هو تمكينكم بالمعرفة اللازمة لاتخاذ قرارات مستنيرة بشأن صحتكم، وتقديم بصيص أمل في رحلة العلاج.
من خلال خبرته الواسعة وريادته في جراحة العظام، يقف الأستاذ الدكتور محمد هطيف كمرجع أول في صنعاء والمنطقة، ملتزمًا بتقديم أعلى مستويات الرعاية لمرضى قدم شاركو. يؤكد الدكتور هطيف أن الاكتشاف المبكر والعلاج المتخصص هما مفتاح الحفاظ على القدم وتجنب المضاعفات الخطيرة، بما في ذلك البتر. هذا الدليل ليس مجرد معلومات، بل هو دعوة للعمل، وتشجيع على السعي للرعاية المتخصصة لاستعادة استقرار القدم والقدرة على المشي، وبالتالي استعادة جودة الحياة.
نتمنى أن يكون هذا الدليل رفيقكم الموثوق في فهم هذه الحالة المعقدة، ومرشدكم نحو طريق الشفاء والاستقرار.
تشريح القدم المبسط: كيف تعمل قدمك بشكل طبيعي؟
لفهم كيف تؤثر قدم شاركو على القدم، من الضروري أن نلقي نظرة مبسطة على كيفية عمل القدم السليمة. القدم ليست مجرد كتلة عظمية، بل هي تحفة معمارية هندسية معقدة صممها الخالق سبحانه وتعالى لتحمل وزن الجسم، وتسمح بالحركة المتوازنة، وتمتص الصدمات أثناء المشي والجري.
تتكون القدم من 26 عظمة، أي ما يقرب من ربع عظام جسم الإنسان! هذه العظام تتصل ببعضها البعض عن طريق المفاصل، وترتبط بالعضلات والأوتار والأربطة. يمكن تقسيم القدم إلى ثلاثة أجزاء رئيسية:
- القدم الخلفية (Hindfoot): تتكون من عظمتي الكعب (العقب) والكاحل (القفزي). هذه المنطقة هي الأساس الذي يربط القدم بالساق وتوفر الاستقرار الأولي.
- منتصف القدم (Midfoot): تحتوي على خمس عظام صغيرة (العظم الزورقي، والعظم المكعبي، والعظم الإسفيني الثلاثة). هذه العظام تشكل أقواس القدم الرئيسية وتلعب دورًا حاسمًا في امتصاص الصدمات وتوزيع الوزن. هذه هي المنطقة الأكثر عرضة للتأثر بقدم شاركو.
- القدم الأمامية (Forefoot): تتكون من عظام مشط القدم الخمسة وعظام الأصابع (السلاميات). هذه المنطقة تسمح بدفع القدم من الأرض أثناء المشي وتساعد في التوازن الدقيق.
أهمية الأقواس في القدم:
تتميز القدم بثلاثة أقواس طبيعية (قوسان طوليان وقوس مستعرض) تعمل كممتص للصدمات وكموزع للضغط. هذه الأقواس تمنح القدم مرونتها وقوتها، وتسمح لها بالتكيف مع الأسطح المختلفة. عند الوقوف أو المشي، تنتشر القوى عبر هذه الأقواس بفضل الشبكة المعقدة من العظام والمفاصل والأربطة.
دور الأعصاب في القدم:
الأعصاب في القدم لا تنقل فقط الإحساس بالألم أو اللمس أو الحرارة، بل تتحكم أيضًا في عضلات القدم التي تحافظ على استقرار المفاصل وتقوم بحركات معينة. عندما تعمل هذه الأعصاب بشكل سليم، فإنها تحمي القدم من الإصابات وتحافظ على شكلها ووظيفتها.
كيف يؤثر السكري على القدم؟
مرض السكري يمكن أن يسبب تلفًا للأعصاب (اعتلال الأعصاب الطرفية السكري) وللأوعية الدموية. هذا التلف العصبي يقلل أو يلغي الإحساس بالألم والحرارة واللمس في القدم، مما يجعل المريض غير مدرك للإصابات الصغيرة أو الضغط المفرط. كما يمكن أن يؤثر على العضلات الصغيرة التي تدعم أقواس القدم. وعندما لا تشعر القدم بالألم، قد تستمر في تحمل الضغط والإصابات دون وعي، مما يمهد الطريق لتطور قدم شاركو المدمرة. يوضح الأستاذ الدكتور محمد هطيف أن فهم هذا التشريح والدور الحيوي للأعصاب هو الخطوة الأولى في إدراك مدى خطورة قدم شاركو وأهمية التدخل المبكر.
الأسباب والأعراض: مفتاح الكشف المبكر والوقاية
فهم الأسباب والعلامات المبكرة لقدم شاركو أمر بالغ الأهمية للمرضى، خاصة مرضى السكري. إن الاكتشاف المبكر يمكن أن ينقذ القدم من التشوه الحاد ويمنع الحاجة إلى إجراءات جراحية معقدة أو حتى البتر.
الأسباب الرئيسية: السكري واعتلال الأعصاب
السبب الرئيسي والأكثر شيوعًا لقدم شاركو هو اعتلال الأعصاب الطرفية السكري . يحدث هذا عندما يؤدي ارتفاع مستويات السكر في الدم لفترات طويلة إلى تلف الأعصاب في القدمين والساقين. هذا التلف يسبب:
- فقدان الإحساس (التنميل والخدر): المريض لا يشعر بالألم أو الحرارة أو الإصابات الصغيرة، مما يعني أنه قد يصيب قدمه دون أن يدرك ذلك. هذا يؤدي إلى استمرار الضغط على المفاصل المصابة، مما يزيد من تدميرها.
- ضعف العضلات: تتأثر العضلات الصغيرة في القدم، مما يغير من توازن القدم ويجعلها أكثر عرضة للالتواءات والإصابات.
- تغيرات في تدفق الدم: قد تؤثر الاعتلالات العصبية أيضًا على الأوعية الدموية، مما يؤثر على قدرة الجسم على إصلاح الأنسجة التالفة في القدم.
يؤكد الأستاذ الدكتور محمد هطيف أن غالبية مرضى قدم شاركو يعانون من السكري لأكثر من 10 سنوات، وأن الاعتلال العصبي هو الشرارة التي تبدأ عملية التدمير. بالإضافة إلى السكري، يمكن أن تساهم عوامل أخرى في اعتلال الأعصاب، مثل:
- إدمان الكحول.
- بعض الأمراض العصبية الأخرى.
- الإصابات المتكررة أو الجراحة السابقة في القدم.
كيف تتطور قدم شاركو؟ المراحل الأربع
تتطور قدم شاركو عادةً عبر مراحل، وكل مرحلة تحمل خصائص مميزة:
-
المرحلة الحادة (Acute Stage / المرحلة الالتهابية):
- الأعراض: تورم شديد واحمرار ودفء في القدم المصابة. قد تكون القدم مؤلمة أو قد لا يشعر المريض بأي ألم بسبب اعتلال الأعصاب.
- ما يحدث: يبدأ تدمير العظام والمفاصل بسبب الالتهاب، مما يجعل العظام أكثر هشاشة وعرضة للكسر.
-
المرحلة تحت الحادة (Subacute Stage / مرحلة التفتت والتشوه):
- الأعراض: استمرار التورم والالتهاب، لكن يبدأ تشوه القدم بالظهور بوضوح. قد تصبح القدم غير مستوية، مما يجعل المشي صعبًا.
- ما يحدث: تتفكك العظام وتتخلخل المفاصل، مما يؤدي إلى تشوهات هيكلية مثل "تشوه القدم المسطحة المحدبة" (rocker bottom deformity)، حيث يصبح الجزء السفلي من القدم محدبًا بدلاً من كونه مسطحًا.
-
المرحلة المزمنة (Chronic Stage / مرحلة الاستقرار):
- الأعراض: يقل الالتهاب والتورم، وقد تصبح القدم أكثر استقرارًا، ولكن التشوه يصبح دائمًا. قد تظهر تقرحات جلدية بسبب نقاط الضغط غير الطبيعية.
- ما يحدث: تلتئم العظام بطريقة غير طبيعية، مما يترك القدم مشوهة بشكل دائم. يصبح الهدف هو إدارة التشوه ومنع التقرحات والعدوى.
-
مرحلة المضاعفات (Complication Stage):
- الأعراض: تقرحات جلدية عميقة، عدوى بكتيرية، خراجات، أو حتى انتشار العدوى إلى العظم (التهاب العظم والنقي).
- ما يحدث: عدم معالجة التشوه والتقرحات يؤدي إلى مضاعفات خطيرة قد تتطلب البتر لإنقاذ حياة المريض.
الأعراض التي يجب الانتباه إليها: لا تتجاهلها أبدًا!
نظرًا لأن العديد من مرضى السكري يعانون من فقدان الإحساس، فإن ملاحظة الأعراض البصرية والملمسية أمر حيوي. يجب على مرضى السكري وعائلاتهم فحص القدمين يوميًا. اتصل بالطبيب فورًا إذا لاحظت أيًا من الأعراض التالية:
- تورم غير مبرر في قدم واحدة: هذا هو العرض الأكثر شيوعًا المبكر.
- احمرار ودفء ملحوظ في القدم المصابة: قد تكون القدم ساخنة عند اللمس مقارنة بالقدم الأخرى.
- ألم (حتى لو كان خفيفًا): على الرغم من الاعتلال العصبي، قد يشعر بعض المرضى بألم.
-
تغير في شكل القدم أو الكاحل:
- تسطح القوس.
- بروز عظمي جديد (نتوء) في باطن القدم.
- انحراف الأصابع أو القدم.
- صعوبة في ارتداء الأحذية العادية.
- تقرحات أو جروح مفتوحة في باطن القدم: خاصة تلك التي لا تلتئم أو تظهر عليها علامات العدوى.
- عدم القدرة على تحمل الوزن أو صعوبة في المشي: الشعور بعدم الاستقرار أو أن القدم "تنهار".
يشدد الأستاذ الدكتور محمد هطيف على أن "القدم الساخنة، المتورمة، الحمراء، وغير المؤلمة غالبًا" هي علامة تحذير كلاسيكية لقدم شاركو الحادة. لا تتردد أبدًا في طلب المساعدة الطبية إذا لاحظت هذه الأعراض. الاكتشاف المبكر والتدخل السريع يمكن أن يمنعا التشوهات الكارثية ويحافظا على وظيفة القدم.
خيارات العلاج: رحلة نحو استقرار القدم
تهدف خيارات علاج قدم شاركو إلى وقف عملية التدمير، وتثبيت القدم، ومنع التشوهات، والحفاظ على القدرة على المشي، والأهم من ذلك، تجنب المضاعفات الخطيرة مثل التقرحات والعدوى والبتر. يعتمد اختيار العلاج على مرحلة المرض، ومدى التشوه، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف في مركزه بصنعاء أحدث التقنيات العلاجية، مع التركيز على خطط علاجية مخصصة لكل مريض.
1. العلاج غير الجراحي (التحفظي): حجر الزاوية في المراحل المبكرة
في المراحل المبكرة، خاصة المرحلة الحادة الالتهابية، يكون العلاج غير الجراحي هو الخيار الأول والأكثر أهمية. يهدف هذا العلاج إلى تقليل الضغط على القدم المصابة، ومنح العظام والمفاصل فرصة للشفاء والتثبيت.
-
التثبيت والتخفيف من الوزن (Immobilization and Offloading):
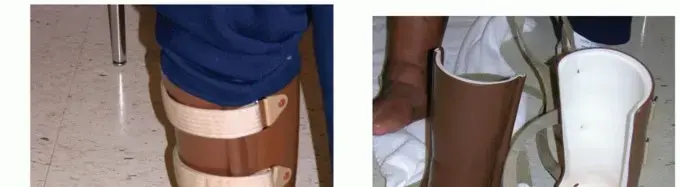
- جبيرة التلامس الكلي (Total Contact Cast - TCC): تُعد جبيرة التلامس الكلي المعيار الذهبي للعلاج في المرحلة الحادة. هذه الجبيرة مصممة خصيصًا لتناسب شكل القدم بدقة، وتوزع الضغط بالتساوي على كامل سطح القدم، مما يقلل من الضغط على المناطق المتضررة. تتغير الجبيرة بانتظام (كل أسبوعين إلى أربعة أسابيع) لمراقبة تقدم الشفاء وتعديلها حسب الحاجة. يجب على المريض عدم تحميل أي وزن على القدم المصابة أثناء ارتداء الجبيرة، وقد يحتاج إلى استخدام عكازات أو كرسي متحرك.
- الجبائر القابلة للإزالة (Removable Cast Walkers/Braces): بعد أن تهدأ المرحلة الحادة ويقل الالتهاب، قد يتم استبدال جبيرة التلامس الكلي بجبيرة قابلة للإزالة (مثل حذاء المشي الطبي). تسمح هذه الجبائر بإزالة القدم للنظافة والعناية بالبشرة، مع توفير الدعم اللازم.
- الراحة التامة ورفع القدم: الراحة هي عنصر أساسي. يجب على المريض رفع قدمه المصابة كلما أمكن لتقليل التورم.
-
الأحذية الطبية المخصصة والدعامات (Custom Orthotics and Shoes):
- بمجرد أن تستقر القدم ويزول الالتهاب، حتى مع وجود تشوه، يصبح الهدف هو حماية القدم من الإصابات والتقرحات المستقبلية.
- الأحذية الطبية العميقة والواسعة: مصممة خصيصًا لاستيعاب التشوهات وتقليل نقاط الضغط.
- تقويم العظام المخصص (Custom Orthoses): تُصنع هذه الدعامات خصيصًا لتناسب قدم المريض وتوفر الدعم اللازم للأقواس، وتوزيع الوزن بشكل أفضل، وحماية المناطق المعرضة للخطر.
- دعامات الكاحل والقدم (Ankle-Foot Orthoses - AFOs): في بعض الحالات، قد يحتاج المريض إلى دعامة تمتد من القدم إلى الساق لتوفير دعم إضافي للمفاصل غير المستقرة.
-
العلاج الدوائي:
- مضادات الالتهاب: قد تساعد في تقليل الالتهاب والتورم.
- مكملات الكالسيوم وفيتامين د: لدعم صحة العظام.
- أدوية البايفوسفونيت (Bisphosphonates): في بعض الحالات، قد يصف الأطباء هذه الأدوية للمساعدة في تقليل فقدان العظام وتقويتها.
-
العناية بالجروح (Wound Care):
- إذا تطورت تقرحات جلدية، فإن العناية الدقيقة بالجروح ضرورية لمنع العدوى. يتضمن ذلك التنظيف المنتظم، وإزالة الأنسجة الميتة، وتغيير الضمادات المتخصصة.
جدول 1: مقارنة بين خيارات العلاج غير الجراحي
| خيار العلاج | الغرض الأساسي | المزايا | العيوب/التحديات |
|---|---|---|---|
| جبيرة التلامس الكلي (TCC) | تثبيت القدم وتوزيع الضغط في المرحلة الحادة | فعالة جدًا في وقف التدمير وتقليل الالتهاب | لا يمكن إزالتها، قد تحد من النظافة، تتطلب تغييرات متكررة، تتطلب عدم تحميل الوزن |
| الأحذية الطبية المخصصة | حماية القدم بعد الاستقرار ومنع التقرحات | توفر الراحة والحماية، تسمح بالمشي (بحدود) | قد تكون باهظة الثمن، لا تعالج التشوه، تحتاج إلى عناية خاصة |
| تقويم العظام (Orthoses) | دعم الأقواس وتوزيع الضغط وتحسين الاستقرار | مصممة خصيصًا، تعزز وظيفة القدم، تقلل نقاط الضغط | تتطلب القياس والتصنيع الخاص، قد تحتاج إلى وقت للتكيف |
| دعامات الكاحل والقدم (AFOs) | تثبيت الكاحل والقدم، وتصحيح انحرافات معينة | توفر دعمًا كبيرًا، تقلل من التوتر على المفاصل | قد تكون ضخمة، تحد من بعض الحركات، تتطلب أحذية خاصة |
2. العلاج الجراحي: متى يصبح ضروريًا؟
بينما يلعب العلاج غير الجراحي دورًا حاسمًا، إلا أنه في العديد من الحالات، لا يكون كافيًا لاستعادة شكل القدم الطبيعي أو منع المضاعفات. في هذه الحالات، يوصي الخبراء مثل الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الهدف من الجراحة هو تصحيح التشوهات، وتثبيت المفاصل المتضررة، وإنشاء قدم مستقرة يمكنها تحمل الوزن والمشي بأمان، وبالتالي تجنب البتر.
متى يوصى بالجراحة؟
- تشوه القدم المسطحة المحدبة (Rocker Bottom Deformity): عندما يكون هناك نتوء عظمي بارز في باطن القدم، مما يزيد من خطر التقرحات والعدوى.
- عدم استقرار القدم: عندما تكون المفاصل شديدة التخلخل وغير مستقرة حتى مع استخدام الدعامات.
- التقرحات المتكررة أو المزمنة: خاصة تلك التي لا تلتئم بسبب الضغط المستمر من التشوه.
- العدوى العميقة (التهاب العظم والنقي): في بعض الحالات، قد تتطلب الجراحة إزالة العظم المصاب بالعدوى وتثبيت ما تبقى من القدم.
- الرغبة في تحسين جودة الحياة: تهدف الجراحة إلى تمكين المريض من ارتداء الأحذية العادية والمشي بشكل مستقل، مما يحسن من نوعية حياته بشكل كبير.
أنواع الجراحات الشائعة لقدم شاركو:
يقوم الأستاذ الدكتور محمد هطيف بإجراء العديد من العمليات الجراحية المتقدمة لعلاج قدم شاركو، والتي تشمل:
-
قطع العظم وتصحيح التشوه (Osteotomy and Deformity Correction):
- يتم خلالها قطع وإعادة تشكيل العظام المشوهة لإعادة القدم إلى شكلها الطبيعي قدر الإمكان.
- يزيل الجراح النتوءات العظمية التي تسبب نقاط ضغط خطيرة في باطن القدم.
-
دمج المفصل (Arthrodesis/Fusion):
- تُعد هذه الجراحة هي الأكثر شيوعًا وفعالية في تثبيت قدم شاركو.
- يتم إزالة الغضاريف التالفة من المفاصل المتضررة، ثم تُثبت العظام معًا باستخدام مسامير أو صفائح أو قضبان معدنية.
- الهدف هو دمج العظام معًا لتكوين قطعة واحدة صلبة ومستقرة، مما يزيل الألم ويوفر الاستقرار اللازم لتحمل الوزن.
- تُجرى عادة في منتصف القدم حيث تكون معظم التشوهات.
-
إزالة النتوءات العظمية (Exostectomy):
- تُجرى هذه العملية لإزالة النتوءات العظمية الحادة التي تبرز من باطن القدم وتسبب التقرحات. غالبًا ما تُدمج مع عمليات التثبيت.
-
تطويل وتر أخيل (Achilles Tendon Lengthening):
- في بعض الحالات، قد يصبح وتر أخيل مشدودًا، مما يؤدي إلى زيادة الضغط على منتصف القدم الأمامية. تطويل الوتر يمكن أن يساعد في توزيع الضغط بشكل أفضل بعد الجراحة.
كيف تتم الجراحة؟
- تتم الجراحة تحت التخدير العام أو الموضعي (النخاعي).
- يقوم الجراح بإجراء شقوق في القدم للوصول إلى العظام والمفاصل المتضررة.
- يتم إعادة ترتيب العظام، وإزالة النتوءات، وتثبيت المفاصل باستخدام الأجهزة المعدنية المذكورة (مسامير، صفائح، قضبان).
- بعد الجراحة، تُوضع جبيرة أو حذاء طبي خاص لتثبيت القدم ومنع الحركة أثناء فترة الشفاء.
يؤكد الأستاذ الدكتور محمد هطيف على أن "الجراحة ليست دائمًا الخيار الأول، ولكنها غالبًا ما تكون الخيار الأخير والأكثر فعالية لإنقاذ القدم من المضاعفات الكارثية واستعادة قدرة المريض على المشي بشكل مستقل". يتطلب اتخاذ قرار الجراحة تقييمًا دقيقًا وشاملاً لحالة المريض، وهو ما يتم في عيادات الأستاذ الدكتور محمد هطيف لضمان أفضل النتائج.
التعافي وإعادة التأهيل: رحلة الصبر نحو الاستقلالية
بعد خيارات العلاج سواء كانت غير جراحية أو جراحية، تبدأ مرحلة حاسمة لا تقل أهمية عن العلاج نفسه، وهي مرحلة التعافي وإعادة التأهيل. هذه المرحلة تتطلب صبرًا، التزامًا، وتعاونًا وثيقًا بين المريض، الفريق الطبي، ومعالج الطبيعي. الهدف هو استعادة القوة، المرونة، والقدرة على المشي، وتقليل خطر المضاعفات المستقبلية.
1. مرحلة ما بعد الجراحة/التثبيت مباشرةً: الأسابيع الأولى
-
التثبيت التام وعدم تحميل الوزن:
- مباشرة بعد الجراحة أو تطبيق جبيرة التلامس الكلي، ستكون القدم في جبيرة قوية (عادةً جبيرة جصية أو جبيرة ألياف زجاجية) تمتد إلى الركبة.
- من الضروري للغاية عدم تحميل أي وزن على القدم المصابة خلال هذه الفترة. قد يستمر هذا لعدة أسابيع أو حتى أشهر (عادةً 8-12 أسبوعًا أو أكثر بعد الجراحة)، للسماح للعظام والمفاصل بالشفاء والاندماج بشكل سليم.
- سيتم تزويدك بعكازات أو كرسي متحرك للمساعدة في التنقل.
- رفع القدم: حافظ على رفع القدم المصابة فوق مستوى القلب قدر الإمكان لتقليل التورم والألم، خاصة في الأيام الأولى.
-
إدارة الألم والتورم:
- سيصف لك الطبيب مسكنات للألم للتحكم في أي إزعاج.
- يمكن استخدام أكياس الثلج (مع طبقة قماش واقية) لتقليل التورم والألم.
- مراقبة الجرح (إذا كانت هناك جراحة): سيقدم لك الفريق الطبي إرشادات حول كيفية العناية بالجرح، ومراقبة علامات العدوى مثل الاحمرار الشديد، الحرارة، القيح، أو الحمى.
-
مواعيد المتابعة المنتظمة:
- ستحتاج إلى زيارات منتظمة للأستاذ الدكتور محمد هطيف لمراجعة الجبيرة وتغييرها إذا لزم الأمر، ولإجراء الأشعة السينية لمراقبة تقدم شفاء العظام.
- هذه المتابعات ضرورية لضمان أن العظام تلتئم في الوضع الصحيح.
2. مرحلة التحميل التدريجي للوزن وإعادة التأهيل المبكر: بعد 3-4 أشهر
- بمجرد أن يقرر الدكتور هطيف أن العظام قد بدأت في الالتئام بشكل كافٍ، ستبدأ مرحلة التحميل التدريجي للوزن.
- حذاء المشي الطبي (Walking Boot) أو جبيرة قابلة للإزالة: ستنتقل من الجبيرة الصلبة إلى حذاء طبي خاص أو جبيرة قابلة للإزالة توفر الدعم ولكن تسمح ببعض الحركة.
-
العلاج الطبيعي (Physical Therapy):
هذا هو حجر الزاوية في هذه المرحلة. سيقوم المعالج الطبيعي بتصميم برنامج تمارين مخصص لك، يهدف إلى:
- استعادة نطاق الحركة: البدء بحركات لطيفة لزيادة مرونة مفاصل الكاحل والقدم (التي قد تكون متصلبة بسبب التثبيت الطويل).
- تقوية العضلات: التركيز على تقوية العضلات المحيطة بالقدم والكاحل والساق لاستعادة الاستقرار.
- تحسين التوازن: تمارين التوازن ضرورية لتقليل خطر السقوط، خاصة وأن اعتلال الأعصاب يؤثر على الإحساس.
- إعادة تعلم المشي (Gait Training): سيعلمك المعالج الطبيعي كيفية المشي بشكل صحيح وآمن، مع استخدام الأجهزة المساعدة (مثل العكازات) إذا لزم الأمر، ثم التقليل منها تدريجيًا.
3. مرحلة التأهيل المتقدمة والعودة للأنشطة: بعد 6-12 شهرًا
- مع استمرار التحسن، سيركز برنامج إعادة التأهيل على استعادة الوظيفة الكاملة قدر الإمكان.
- الأحذية الطبية المخصصة والدعامات: بعد إزالة جميع الجبائر، سيتم تزويدك بأحذية طبية خاصة وتقويم عظام (Orthoses) مصمم خصيصًا لقدمك. هذه الأجهزة ضرورية لتوفير الدعم المستمر، وتوزيع الضغط، ومنع ظهور تقرحات جديدة.
- التمارين المستمرة: سيشمل العلاج الطبيعي تمارين أكثر تحديًا لزيادة القوة والتحمل والمرونة. قد تتضمن تمارين رياضية خفيفة مثل السباحة أو ركوب الدراجات الثابتة.
- العودة التدريجية للأنشطة: بتوجيه من المعالج الطبيعي والأستاذ الدكتور محمد هطيف، يمكنك البدء في العودة تدريجيًا إلى الأنشطة اليومية، مع مراعاة حدودك وتجنب الأنشطة التي تضع ضغطًا مفرطًا على القدم.
-
الرعاية الذاتية المستمرة:
- الفحص اليومي للقدمين: لا تتوقف أبدًا عن فحص قدميك يوميًا بحثًا عن أي علامات احمرار، تورم، جروح، أو تقرحات.
- العناية بالبشرة: ترطيب القدمين للحفاظ على ليونة الجلد، وتجنب الجفاف والتشققات.
- الأحذية المناسبة: ارتداء الأحذية الطبية الموصوفة باستمرار، وتجنب الأحذية الضيقة أو ذات الكعب العالي.
جدول 2: مراحل التعافي وإعادة التأهيل بعد علاج قدم شاركو
| المرحلة | المدة التقريبية | الأهداف الرئيسية | الأنشطة والتدخلات |
|---|---|---|---|
| التثبيت الأولي | 8-12 أسبوعًا (أو أكثر) | شفاء العظام، تقليل الالتهاب، منع التشوه | جبيرة تامة، عدم تحميل الوزن، رفع القدم، إدارة الألم، متابعة الأشعة |
| التحميل التدريجي | 3-6 أشهر بعد المرحلة الأولى | استعادة المرونة، تقوية العضلات، البدء بالمشي | حذاء مشي طبي، علاج طبيعي (نطاق حركة، تقوية)، تدريب المشي |
| التأهيل المتقدم | 6-12 شهرًا وما بعدها | استعادة الوظيفة، تحسين التوازن، الوقاية من المضاعفات | أحذية طبية مخصصة، دعامات، تمارين مستمرة، رعاية ذاتية، العودة التدريجية للأنشطة |
يؤكد الأستاذ الدكتور محمد هطيف أن "رحلة التعافي تتطلب الالتزام والصبر، ولكن المكافأة هي استعادة القدرة على المشي والحفاظ على جودة حياة كريمة. نحن هنا لدعمكم في كل خطوة على هذا الطريق". فريق الأستاذ الدكتور محمد هطيف في صنعاء يقدم خطط تأهيل شاملة ومخصصة لضمان أفضل النتائج الممكنة لكل مريض.
قصص نجاح الملهم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.