مقدمة شاملة: تشنج الطرف العلوي في الشلل الدماغي والتحديات اليومية
يعد الشلل الدماغي (Cerebral Palsy) من الحالات الطبية المعقدة التي تؤثر على حركة الجسم وتناسق العضلات، وعندما يصيب هذا الخلل الجهاز الحركي للطرف العلوي، فإنه يفرض تحديات يومية هائلة على الطفل وأسرته. إن إدارة وعلاج تشنج الطرف العلوي في الشلل الدماغي تتطلب فهماً عميقاً ودقيقاً للتشريح العصبي العضلي، وللفرق الجوهري بين التشنج الحركي الديناميكي (Spasticity) والانكماش العضلي الثابت (Contracture).
كآباء، قد تلاحظون أن طفلكم يواجه صعوبة بالغة في فتح يده لالتقاط الأشياء، أو أن ذراعه تميل بشكل لا إرادي إلى الانثناء والالتفاف للداخل، أو أن إبهامه يظل منطوياً داخل راحة يده. هذا الدليل الطبي الشامل والموسع مصمم خصيصاً ليضع بين أيديكم أحدث ما توصل إليه الطب القائم على الأدلة في تشخيص وعلاج هذه الحالة، بدءاً من العلاجات التحفظية المتقدمة مثل الجبائر الوظيفية وحقن البوتوكس، وصولاً إلى التدخلات الجراحية الدقيقة التي تهدف إلى استعادة وظيفة اليد وتحسين جودة حياة المريض واستقلاليته.
إن التعامل مع الطرف العلوي يختلف تماماً عن الطرف السفلي؛ فالطرف السفلي وظيفته الأساسية هي حمل الوزن والمشي، بينما اليد والذراع هما أدوات التفاعل مع العالم المحيط. اليد تحتاج إلى دقة متناهية، إحساس مرهف، وقدرة على التناسق الحركي المعقد لأداء مهام مثل الكتابة، تناول الطعام، وارتداء الملابس.
الفهم التشريحي والعصبي: كيف يؤثر الشلل الدماغي على الذراع واليد؟
لفهم كيفية علاج تشنج الطرف العلوي بفعالية، يجب أولاً إدراك ما يحدث داخل الجسم على المستوى العصبي. الشلل الدماغي ليس مرضاً يصيب العضلات أو الأعصاب الطرفية بحد ذاتها، بل هو نتيجة لإصابة أو خلل في قشرة الدماغ النامي (غالباً قبل أو أثناء أو بعد الولادة بفترة قصيرة). هذا الخلل يمنع الدماغ من إرسال إشارات التثبيط الطبيعية للعضلات.
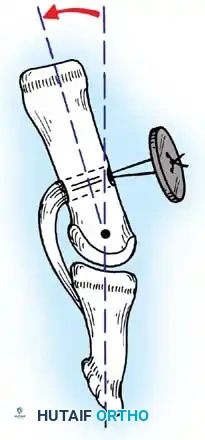
نتيجة لغياب هذه الإشارات المثبطة، تتلقى عضلات الطرف العلوي أوامر مستمرة بالانقباض، مما يجعلها في حالة شد دائم. وبما أن العضلات القابضة (Flexors) في الطرف العلوي أقوى بطبيعتها من العضلات الباسطة (Extensors)، فإن الطرف العلوي يتخذ وضعيات غير طبيعية.
مع مرور الوقت، إذا لم يتم علاج هذا التشنج الديناميكي، فإن العضلات والأوتار تقصر بشكل دائم، وتتغير بنية الأنسجة الضامة، مما يؤدي إلى ما يُعرف بـ "الانكماش الثابت" (Fixed Contracture). في هذه المرحلة، لا يمكن فرد المفصل حتى مع استخدام القوة الخارجية، ويصبح التدخل الجراحي أمراً حتمياً.

الأستاذ الدكتور محمد هطيف: الخبير الأول في جراحة العظام والتشوهات في اليمن
عندما يتعلق الأمر بالتدخلات الجراحية المعقدة لتشوهات الشلل الدماغي، فإن اختيار الجراح المناسب هو القرار الأهم الذي يتخذه الآباء. يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل في جامعة صنعاء، المرجعية الطبية الأولى والخبير الأبرز في هذا التخصص الدقيق في اليمن.
بخبرة تتجاوز الـ 20 عاماً، يجمع البروفيسور هطيف بين المعرفة الأكاديمية العميقة والمهارة الجراحية الفائقة. عيادته في صنعاء مجهزة بأحدث التقنيات العالمية، حيث يستخدم تقنيات الجراحة المجهرية (Microsurgery)، ومناظير المفاصل بدقة 4K، وتقنيات استبدال المفاصل المتقدمة (Arthroplasty). ما يميز الدكتور هطيف ليس فقط مهارته الجراحية، بل "الأمانة الطبية" الصارمة؛ فهو لا يوصي بالتدخل الجراحي إلا إذا كان المريض سيستفيد منه بشكل حقيقي وملموس، ويضع مصلحة الطفل فوق كل اعتبار.
الأسباب العميقة لتشنج الطرف العلوي في الشلل الدماغي
الشلل الدماغي هو مصطلح مظلة يغطي مجموعة من الاضطرابات الحركية. الأسباب التي تؤدي إلى تلف الدماغ وبالتالي تشنج الطرف العلوي يمكن تقسيمها زمنياً إلى:
- أسباب قبل الولادة (Prenatal): مثل العدوى الفيروسية للأم (كالحصبة الألمانية)، نقص الأكسجين للجنين، أو التشوهات الجينية في تكوين الدماغ.
- أسباب أثناء الولادة (Perinatal): الولادة المتعسرة التي تؤدي إلى نقص الأكسجين (Asphyxia)، أو الولادة المبكرة جداً (الخدج) حيث تكون الأوعية الدموية في الدماغ هشة وعرضة للنزيف.
- أسباب بعد الولادة (Postnatal): التهاب السحايا، إصابات الرأس الشديدة، أو اليرقان الشديد (الصفار) غير المعالج في الأيام الأولى من حياة الطفل.
هذا التلف يؤثر بشكل مباشر على الخلايا العصبية الحركية العليا (Upper Motor Neurons). ومع نمو الطفل، تنمو العظام بشكل أسرع من العضلات المتشنجة، مما يزيد من حدة التشوهات بمرور الوقت.
الأعراض والعلامات السريرية: كيف تكتشف المشكلة مبكراً؟
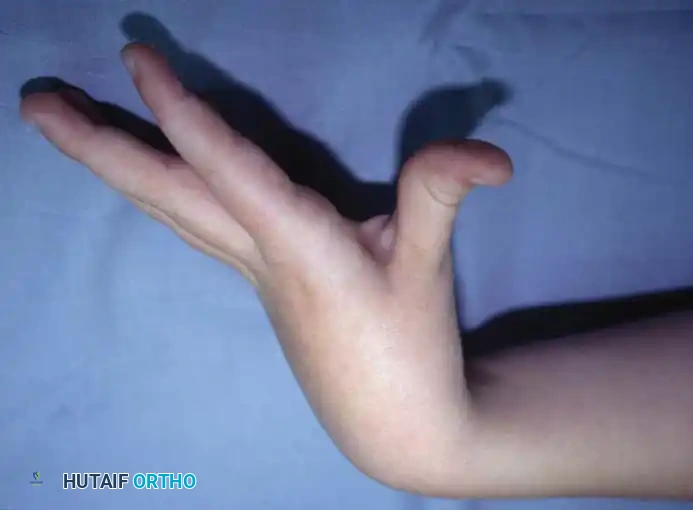
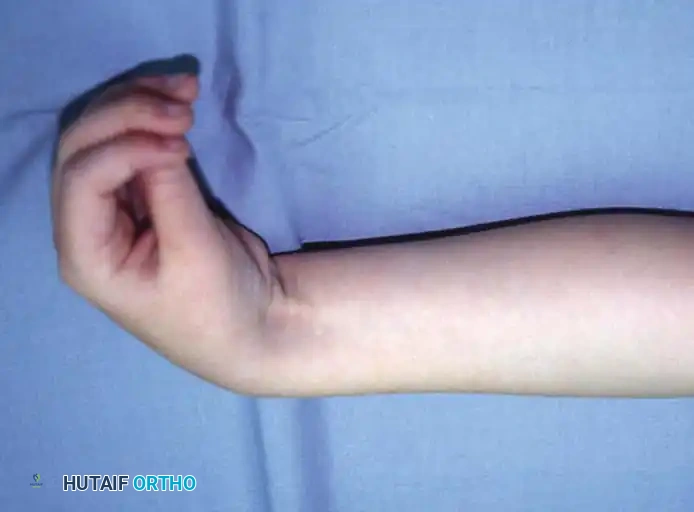
تختلف شدة الأعراض من طفل لآخر بناءً على حجم وموقع التلف الدماغي. النمط الأكثر شيوعاً في تشنج الطرف العلوي يتميز بالوضعية التالية:
- الكتف: دوران للداخل وتقريب نحو الصدر (Internal rotation and adduction).
- المرفق (الكوع): منثني بشكل مستمر (Elbow flexion).
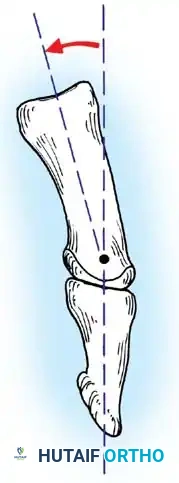
- الساعد: ملتف للأسفل (كب الساعد - Forearm pronation).
- المعصم (الرسغ): منثني لأسفل (Wrist flexion).
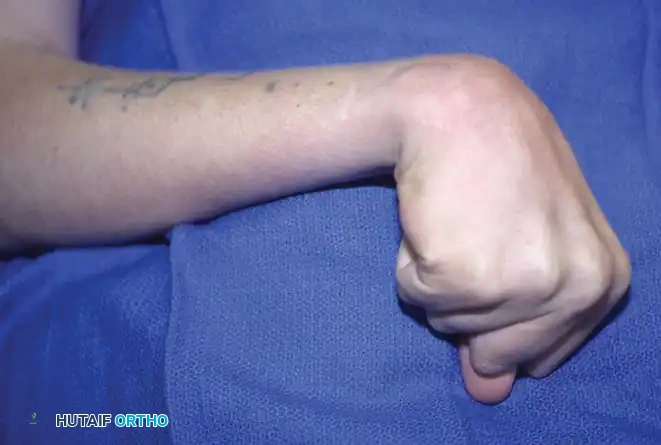
- الأصابع: مقبوضة بشدة.
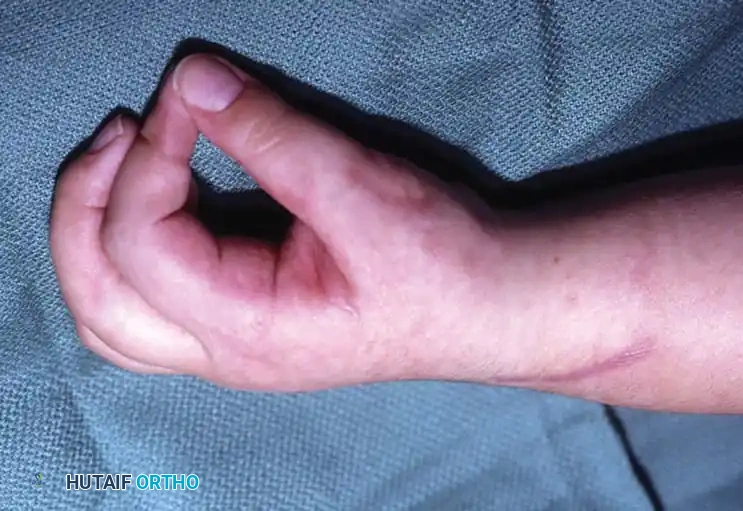
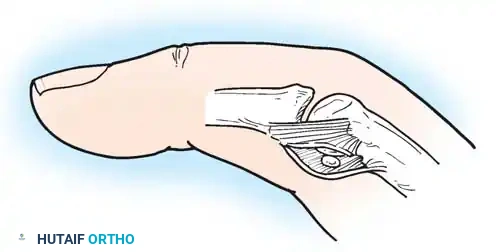
- الإبهام: منطوي داخل راحة اليد (Thumb-in-palm deformity).
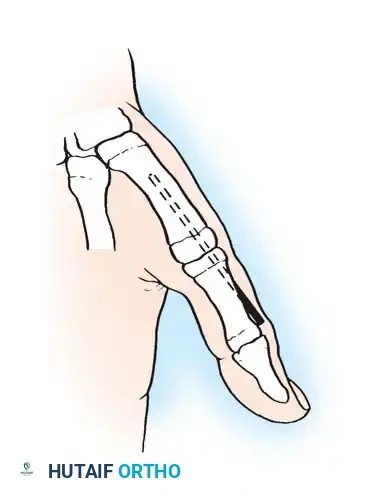
هذه الوضعية تجعل من المستحيل على الطفل استخدام يده بشكل وظيفي، مما يضطره لتجاهل هذه اليد واستخدام اليد السليمة فقط (في حالات الشلل النصفي التشنجي Hemiplegia).
جدول (1): قائمة مرجعية لتقييم أعراض تشنج الطرف العلوي
| العرض السريري | التأثير الوظيفي على الطفل | درجة الخطورة / الحاجة للتدخل |
|---|---|---|
| انثناء المرفق المستمر | صعوبة في الوصول للأشياء البعيدة، مشاكل في النظافة الشخصية. | متوسطة إلى عالية |
| كب الساعد (Forearm Pronation) | عدم القدرة على استقبال الأشياء في راحة اليد (مثل أخذ عملة معدنية). | عالية (يحتاج غالباً لتدخل مبكر) |
| انثناء المعصم الشديد | ضعف شديد في قوة قبضة اليد، صعوبة في الكتابة والإمساك. | عالية جداً |
| الإبهام داخل راحة اليد | يعيق تماماً القدرة على التقاط الأشياء الدقيقة (Pinch grasp). | حرجة (يستدعي تقييم جراحي) |
| إهمال اليد بالكامل | تراجع في التطور الحركي والعصبي للطرف المصاب. | يتطلب علاج وظيفي مكثف |
التقييم الطبي الدقيق: حجر الأساس لنجاح العلاج
قبل الشروع في أي خطة علاجية، يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل ومعقد للطرف العلوي. لا يقتصر التقييم على الفحص السريري فحسب، بل يمتد لفهم احتياجات المريض وقدراته العقلية والوظيفية.
يعتمد التقييم على عدة محاور:
1. التمييز بين التشنج والانكماش: يتم فحص المريض حركياً لتحديد ما إذا كانت العضلات متشنجة فقط (يمكن فردها ببطء) أم أنها تعرضت لانكماش ثابت (لا يمكن فردها).
2. تقييم التحكم الإرادي والإحساس: هل يشعر الطفل بيده؟ هل يمكنه فتحها أو إغلاقها إرادياً ولو جزئياً؟ هذا يحدد ما إذا كان الهدف من العلاج هو "تحسين الوظيفة" أم مجرد "تحسين النظافة والمظهر".
3. التصوير الطبي: استخدام الأشعة السينية لتقييم المفاصل والتأكد من عدم وجود خلع أو تشوهات عظمية مرافقة.
بناءً على هذا التقييم الشامل، يتم وضع أهداف واقعية ومخصصة لكل مريض، ويتم مناقشتها بشفافية تامة مع الآباء.
الخيارات العلاجية التحفظية (غير الجراحية): الخطوة الأولى
في السنوات الأولى من عمر الطفل، أو في الحالات الخفيفة، يكون العلاج التحفظي هو خط الدفاع الأول. يهدف هذا العلاج إلى منع تطور الانكماش الثابت وتحفيز التطور الحركي.
1. العلاج الطبيعي والوظيفي (Physical & Occupational Therapy)
يعتبر حجر الزاوية في العلاج. يركز على تمارين الإطالة (Stretching)، وتقوية العضلات الباسطة الضعيفة، وتدريب الطفل على أداء المهام اليومية.
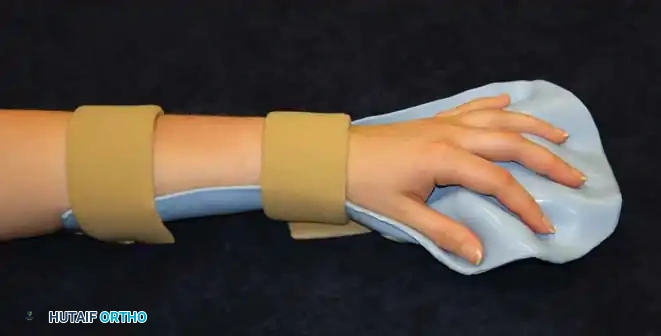
2. الجبائر الوظيفية (Splinting & Casting)
تستخدم الجبائر للحفاظ على المفاصل في وضعية صحيحة لفترات طويلة (غالباً أثناء النوم) لمنع قصر العضلات والأوتار. الجبائر لا تعالج التشنج، لكنها تمنع مضاعفاته.
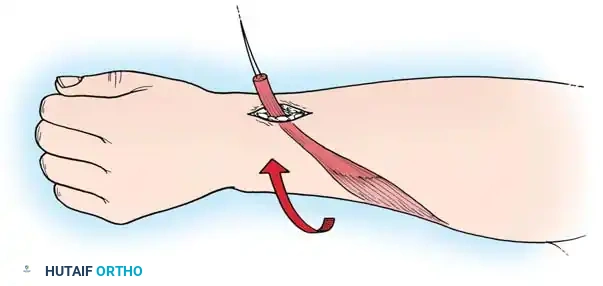
3. حقن البوتوكس (Botulinum Toxin A)
يُعد حقن البوتوكس ثورة في إدارة التشنج. يقوم الطبيب بحقن المادة في العضلات المتشنجة (مثل العضلة القابضة للرسغ أو العضلة الكابة). يعمل البوتوكس على إعاقة الإشارات العصبية التي تسبب الانقباض، مما يؤدي إلى ارتخاء العضلة لمدة تتراوح بين 3 إلى 6 أشهر.
تتيح هذه النافذة الزمنية لأخصائي العلاج الطبيعي العمل بكفاءة أكبر لتقوية العضلات المضادة وتدريب الطفل على أنماط حركية جديدة.
التدخل الجراحي المتقدم: متى ولماذا وكيف؟
عندما لا تستجيب الحالة للعلاجات التحفظية، أو عندما يتطور التشنج إلى انكماش عضلي ثابت يعيق الوظيفة أو يسبب ألماً وصعوبة في النظافة، يصبح التدخل الجراحي ضرورياً. يفضل الأستاذ الدكتور محمد هطيف إجراء الجراحات الوظيفية للطرف العلوي في السن المناسب (غالباً بين 6 إلى 12 عاماً)، حيث يكون الطفل قادراً على التعاون في برامج إعادة التأهيل بعد الجراحة.
خطوات وإجراءات الجراحة التفصيلية
تعتمد الجراحة على مبدأ "إضعاف العضلات القوية المتشنجة، وتقوية العضلات الضعيفة، وتثبيت المفاصل غير المستقرة". وتشمل الإجراءات ما يلي:
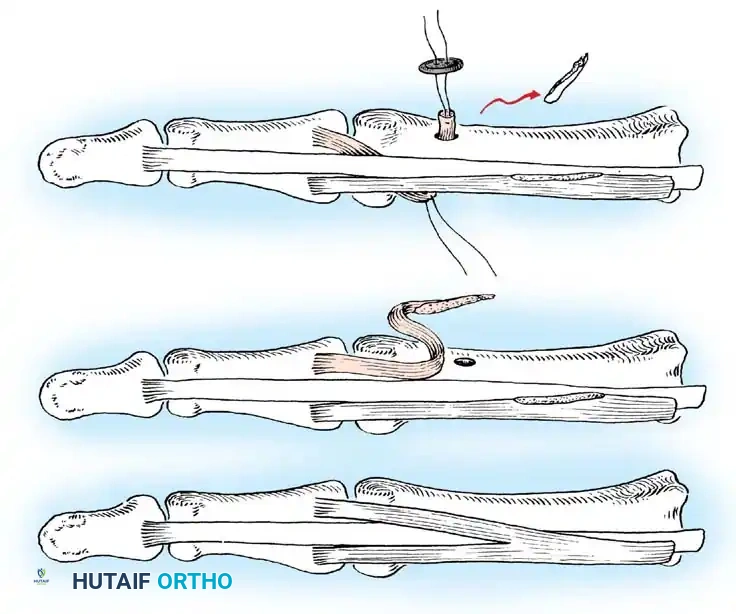
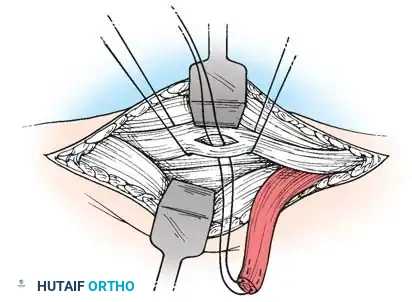
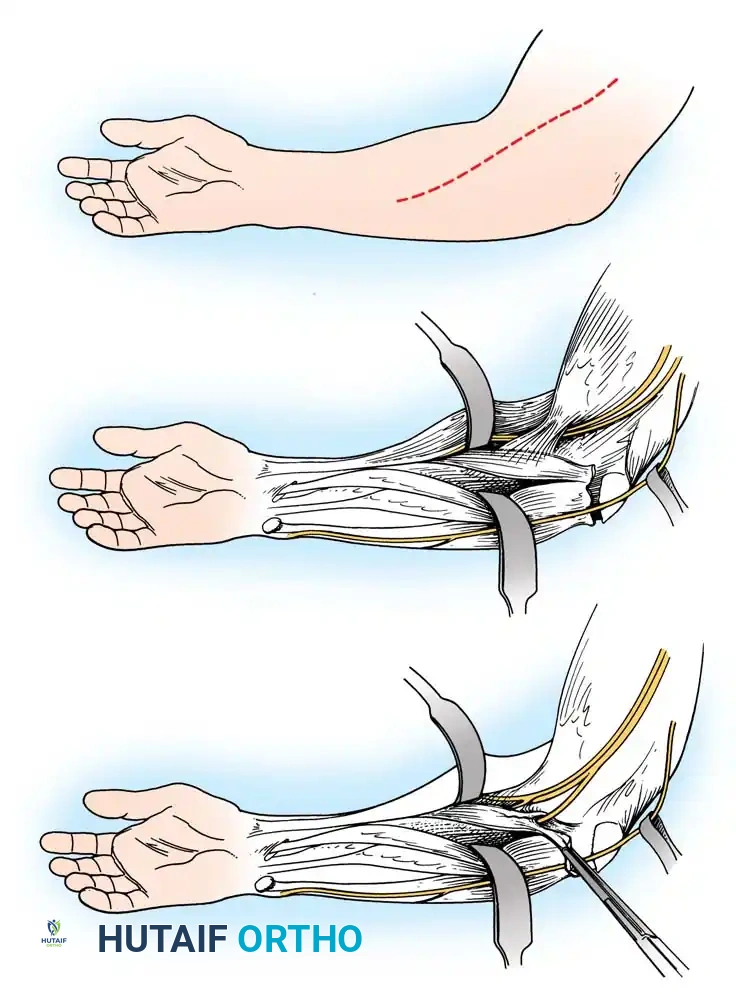
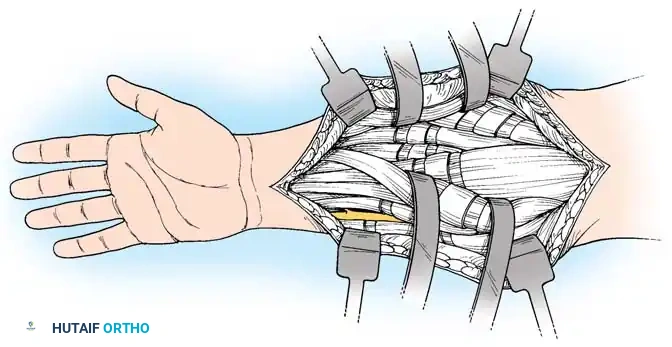
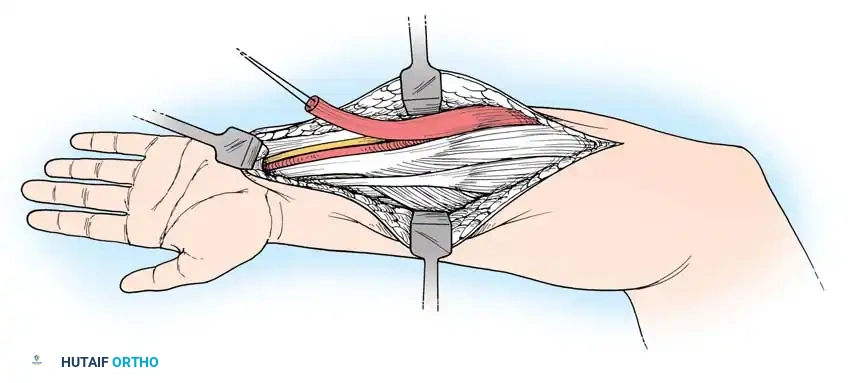
1. جراحات إطالة الأوتار (Tendon Lengthening)
لتحرير المرفق أو المعصم المنثني، يتم إجراء إطالة جزئية (Fractional Lengthening) للأوتار القابضة. هذه التقنية الدقيقة تسمح بإطالة الوتر دون فقدان قوته بالكامل، مما يصحح التشوه ويحافظ على القدرة على إغلاق اليد.
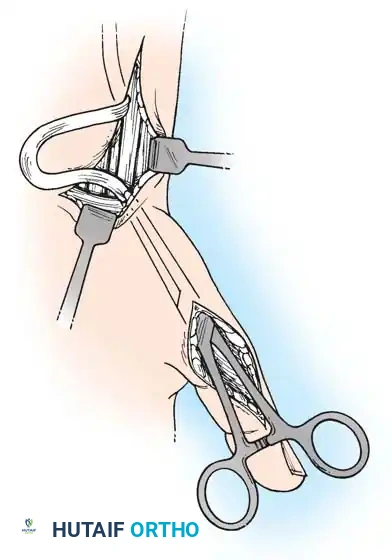
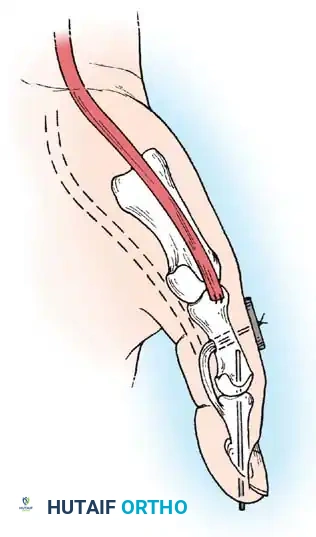
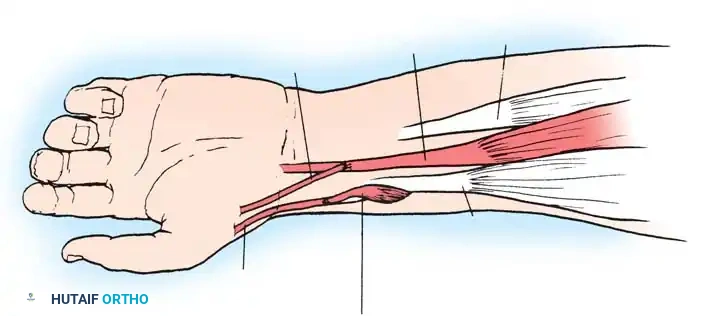
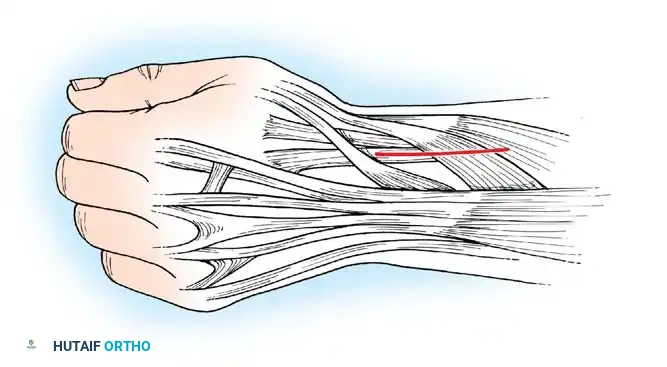
2. نقل الأوتار (Tendon Transfers)
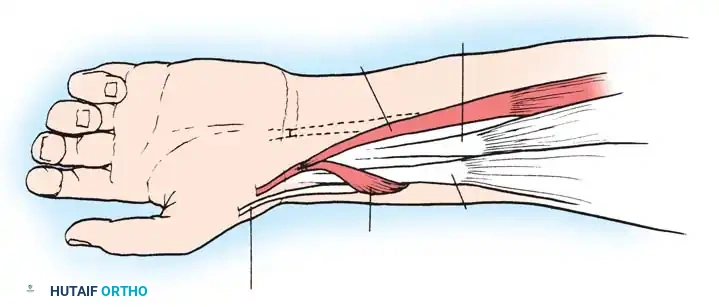
إذا كانت العضلات الباسطة للرسغ ضعيفة جداً، يتم أخذ وتر عضلة قوية (مثل العضلة القابضة الزندية للرسغ FCU) ونقله وربطه بوتر العضلة الباسطة (ECRB). هذا يعيد التوازن لليد ويسمح للطفل برفع معصمه إرادياً.
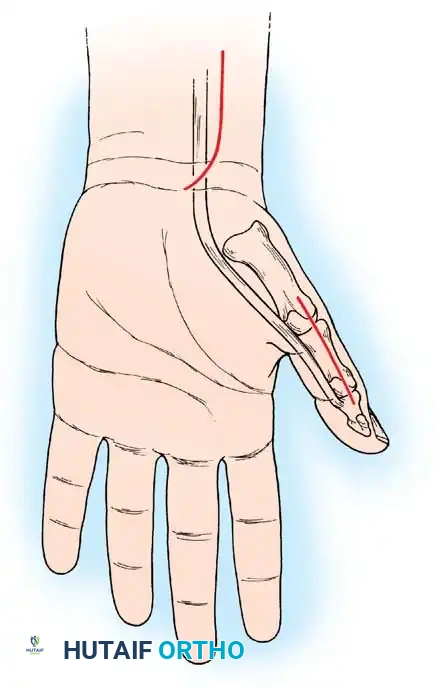
3. تصحيح كب الساعد (Pronator Teres Rerouting)
لعلاج الساعد الملتف لأسفل، يتم تحرير العضلة الكابة المدورة (Pronator Teres) وإعادة توجيهها أو إطالتها، مما يسمح للطفل بلف يده لأعلى (الاستلقاء Supination) لاستقبال الأشياء.
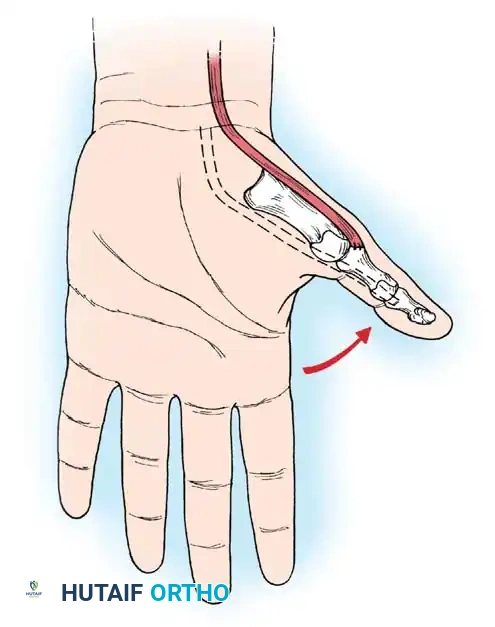
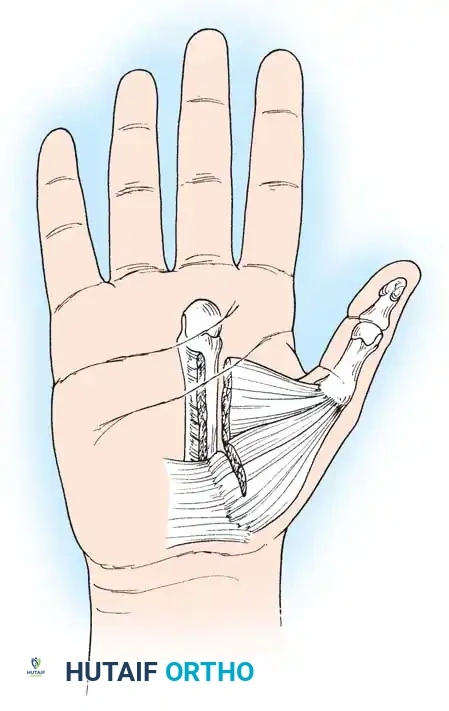
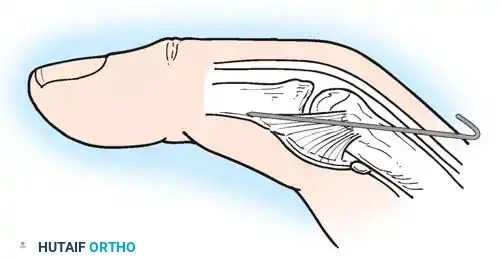
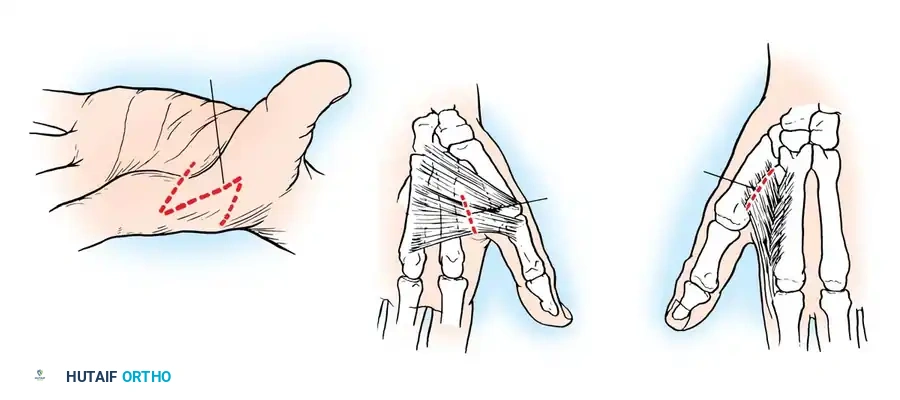
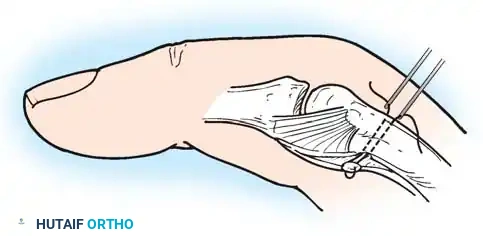
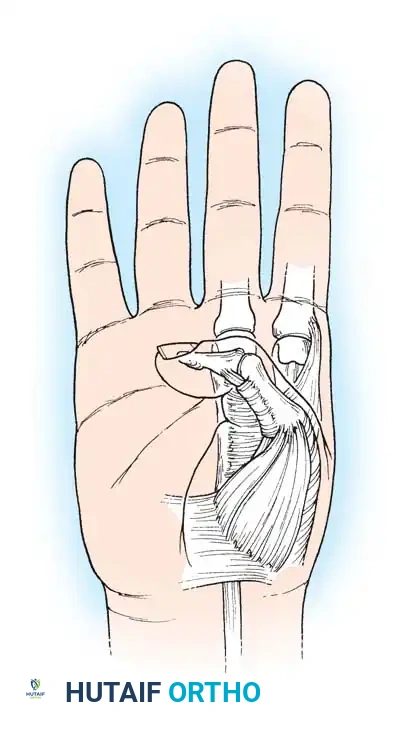
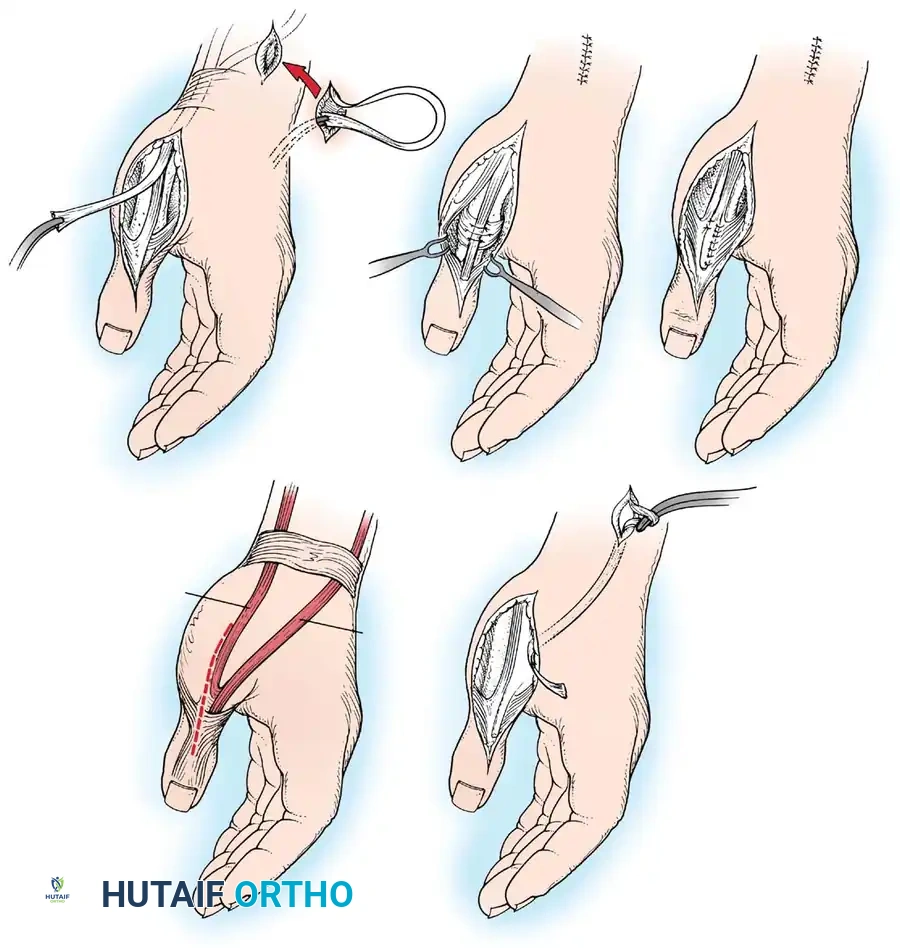
4. تحرير الإبهام (Thumb-in-Palm Release)
يعتبر الإبهام أهم إصبع في اليد (يمثل 50% من وظيفتها). يتم تحرير العضلات المقربة للإبهام، وقد يتم نقل وتر لتقوية العضلة المبعدة للإبهام، مما يخرجه من راحة اليد ويسمح بمسك الأشياء.
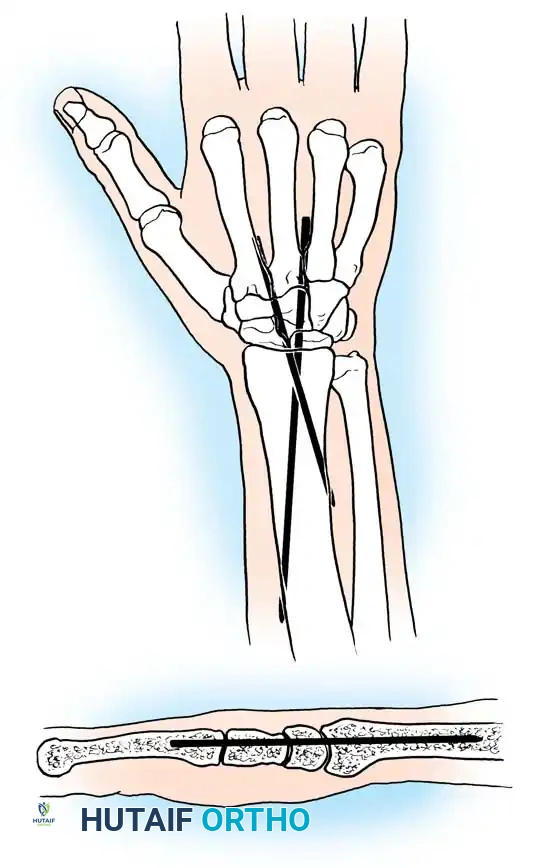
5. الجراحة المجهرية ودمج المفاصل (Microsurgery & Arthrodesis)
في الحالات الشديدة جداً حيث لا يوجد تحكم إرادي، والمفصل تالف تماماً، قد يستخدم الدكتور هطيف تقنيات الجراحة المجهرية أو يقوم بدمج مفصل الرسغ (Wrist Arthrodesis) في وضع مستقيم لتسهيل ارتداء الملابس وتحسين المظهر والنظافة.
جدول (2): مقارنة شاملة بين العلاج التحفظي والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي (بوتوكس، جبائر، علاج طبيعي) | التدخل الجراحي (إطالة أوتار، نقل أوتار) |
|---|---|---|
| التوقيت الأمثل | من سن مبكرة جداً (أشهر) وحتى 5 سنوات. | غالباً بين 6 إلى 12 عاماً (بعد اكتمال التقييم). |
| الهدف الأساسي | تأخير التشوهات، إرخاء مؤقت، تدريب العضلات. | تصحيح دائم للتشوه، إعادة التوازن العضلي، تحسين الوظيفة. |
| الديمومة | مؤقت (البوتوكس يدوم 3-6 أشهر). | دائم (نتائج الجراحة تستمر مدى الحياة غالباً). |
| المخاطر | شبه معدومة، ألم خفيف مكان الحقن. | مخاطر جراحية عامة، تحتاج تخدير كامل ورعاية تالية. |
| دور المريض | سلبي في البوتوكس، نشط في العلاج الطبيعي. | يتطلب تعاوناً كبيراً في فترة إعادة التأهيل بعد الجراحة. |
الدليل الشامل لإعادة التأهيل والعلاج الطبيعي بعد التدخل الطبي
إن الجراحة، مهما كانت دقيقة وناجحة على يد خبير مثل الأستاذ الدكتور محمد هطيف، لا تمثل سوى 50% من العلاج. الـ 50% الأخرى تعتمد كلياً على برنامج إعادة التأهيل ما بعد الجراحة.
مباشرة بعد الجراحة، يتم وضع ذراع الطفل في جبس مخصص لحماية الأوتار التي تم نقلها أو إطالتها، ويستمر هذا الجبس عادة لمدة تتراوح بين 3 إلى 6 أسابيع.
بمجرد إزالة الجبس، تبدأ مرحلة التأهيل الوظيفي المكثف. يقوم أخصائي العلاج الوظيفي بتصميم برنامج مخصص
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
