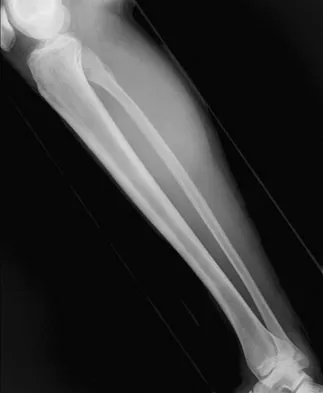
1. مقدمة شاملة حول هشاشة العظام والكسور المرتبطة بها
تُعد هشاشة العظام، المعروفة أيضًا بـ "المرض الصامت"، حالة طبية مزمنة تتسم بضعف العظام وفقدان كثافتها المعدنية التدريجي، مما يجعلها أكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط. في اليمن، ومع تحديات الحياة والظروف الصحية، تبرز أهمية الوعي بهذا المرض وتشخيصه وعلاجه المبكر، خاصة وأن الكسور الناتجة عنه يمكن أن تؤدي إلى عجز كبير وتدهور في جودة الحياة. يعتمد النجاح في التعامل مع هشاشة العظام وكسورها على فهم عميق للمرض، وتطبيق أحدث البروتوكولات العلاجية، والخبرة السريرية المتميزة.
هذا الدليل الشامل يهدف إلى تسليط الضوء على كل ما يخص هشاشة العظام، بدءًا من فهم تركيب العظم ووظائفه، مرورًا بالأسباب وعوامل الخطر، وصولًا إلى استراتيجيات الوقاية والعلاج المتطورة. وسيكون تركيزنا الأكبر على الدور الريادي الذي يلعبه الأستاذ الدكتور محمد هطيف، كأحد أبرز وأمهر أطباء وجراحي العظام والعمود الفقري في صنعاء واليمن، بخبرته التي تتجاوز 20 عامًا، وتخصصه الدقيق في التعامل مع الحالات المعقدة باستخدام أحدث التقنيات الجراحية مثل الجراحة المجهرية والمناظير ثلاثية ورباعية الأبعاد (4K Arthroscopy) وجراحات تبديل المفاصل. إن التزامه بالصدق الطبي والنزاهة، وكونه أستاذًا في جامعة صنعاء، يجعله الملاذ الأول والأمثل لمن يبحث عن رعاية طبية موثوقة وعالية الجودة.
2. فهم صحة العظام: التشريح والفيزيولوجيا
لتقدير هشاشة العظام، يجب أولاً فهم كيفية عمل العظام السليمة. العظم ليس مجرد هيكل ثابت يدعم الجسم، بل هو نسيج حي وديناميكي يخضع لتجديد مستمر طوال الحياة.
2.1. تركيب العظم ووظيفته
تتكون العظام بشكل أساسي من:
*
القشرة الخارجية (Cortical Bone):
وهي الطبقة الصلبة والكثيفة التي تشكل حوالي 80% من كتلة العظم وتوفر القوة والحماية.
*
العظم التربيقي (Trabecular Bone) أو العظم الإسفنجي:
شبكة داخلية مسامية وخفيفة، توجد في نهايات العظام الطويلة وداخل الفقرات، وتوفر المرونة وتساعد في توزيع القوى. هذه الشبكة هي الأكثر تأثرًا بهشاشة العظام.
الوظائف الرئيسية للعظام تشمل:
*
الدعم والحماية:
تدعم الجسم وتحمي الأعضاء الداخلية.
*
الحركة:
تعمل كنقاط ارتكاز للعضلات لإنتاج الحركة.
*
إنتاج خلايا الدم:
نخاع العظم ينتج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
*
تخزين المعادن:
مخزن رئيسي للكالسيوم والفوسفات، وهما ضروريان لوظائف الجسم الحيوية مثل الأعصاب والعضلات والقلب.
2.2. عملية إعادة بناء العظم (Bone Remodeling)
تُعد عملية إعادة بناء العظم عملية مستمرة ومتوازنة يتم فيها إزالة العظم القديم واستبداله بعظم جديد. يقوم بها نوعان رئيسيان من الخلايا:
*
ناقضات العظم (Osteoclasts):
خلايا تقوم بامتصاص وإزالة العظم القديم أو التالف.
*
بانيات العظم (Osteoblasts):
خلايا تقوم بتكوين عظم جديد لتحل محل العظم الذي تمت إزالته.
في مرحلة الشباب والبلوغ، تكون عملية البناء أسرع من الهدم، مما يؤدي إلى زيادة كثافة العظام. تصل كثافة العظام إلى ذروتها في منتصف العشرينات إلى أوائل الثلاثينات من العمر. بعد ذلك، ومع التقدم في العمر، تميل عملية الهدم إلى أن تتجاوز عملية البناء، مما يؤدي إلى فقدان تدريجي في كثافة العظام. في حالة هشاشة العظام، يختل هذا التوازن بشكل كبير، فتصبح العظام ضعيفة وهشة.
3. هشاشة العظام: الأسباب، عوامل الخطر، والأعراض
هشاشة العظام هي حالة مرضية تتصف بانخفاض في كثافة العظم وجودته، مما يؤدي إلى زيادة هشاشته وتسهيل تعرضه للكسور. غالبًا ما تمر دون أعراض واضحة حتى يحدث الكسر الأول.
3.1. أنواع هشاشة العظام وأسبابها الرئيسية
يمكن تقسيم هشاشة العظام إلى نوعين رئيسيين:
-
هشاشة العظام الأولية (Primary Osteoporosis):
- هشاشة ما بعد انقطاع الطمث (Postmenopausal Osteoporosis): الأكثر شيوعًا لدى النساء بعد سن اليأس، بسبب الانخفاض الحاد في مستوى هرمون الإستروجين الذي يلعب دورًا رئيسيًا في حماية العظام.
- هشاشة الشيخوخة (Senile Osteoporosis): تصيب الرجال والنساء مع التقدم في العمر (عادة بعد سن السبعين) نتيجة الفقدان التدريجي للعظم ونقص في امتصاص الكالسيوم وفيتامين د.
-
هشاشة العظام الثانوية (Secondary Osteoporosis):
تنتج عن حالات طبية أخرى أو استخدام أدوية معينة، مثل:
- الأمراض المزمنة: أمراض الكلى المزمنة، أمراض الكبد، فرط نشاط الغدة الدرقية أو الجاردرقية، السكري، الداء الزلاقي (Celiac disease)، أمراض الجهاز الهضمي الالتهابية، التهاب المفاصل الروماتويدي.
- الأدوية: استخدام طويل الأمد للكورتيكوستيرويدات الفموية أو المستنشقة، بعض أدوية علاج السرطان (مثل مثبطات الأروماتاز)، بعض أدوية الصرع، أدوية حموضة المعدة (PPIs) لفترات طويلة.
- اضطرابات الغدد الصماء: متلازمة كوشينغ، قصور الغدد التناسلية.
3.2. عوامل الخطر المؤهبة لهشاشة العظام
تتضمن عوامل الخطر مزيجًا من العوامل غير القابلة للتعديل (التي لا يمكن تغييرها) والقابلة للتعديل (التي يمكن التحكم فيها).
عوامل خطر غير قابلة للتعديل:
*
الجنس:
النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال.
*
العمر:
تزداد المخاطر مع التقدم في العمر.
*
التاريخ العائلي:
وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
*
الحجم الهيكلي:
الأشخاص ذوو البنية الصغيرة والنحيلة أكثر عرضة.
*
العرق:
النساء الآسيويات والقوقازيات أكثر عرضة.
عوامل خطر قابلة للتعديل:
*
النظام الغذائي:
نقص الكالسيوم وفيتامين د في الغذاء.
*
نمط الحياة:
قلة النشاط البدني، الخمول.
*
التدخين:
يضر بصحة العظام.
*
الإفراط في تناول الكحول:
يؤثر سلبًا على امتصاص الكالسيوم ويضعف العظام.
*
انخفاض وزن الجسم:
مؤشر كتلة الجسم أقل من 19.
*
بعض الأدوية:
كما ذكر أعلاه (الكورتيكوستيرويدات، إلخ).
*
بعض الحالات الطبية:
كما ذكر أعلاه.
3.3. أعراض هشاشة العظام
يُطلق على هشاشة العظام لقب "المرض الصامت" لأنها غالبًا لا تظهر عليها أي أعراض واضحة في مراحلها المبكرة. في كثير من الأحيان، يكون أول مؤشر على وجودها هو حدوث كسر، والذي قد يكون ناتجًا عن سقوط بسيط أو حتى من دون أي إصابة واضحة.
الأعراض التي قد تظهر مع تقدم المرض تشمل:
*
كسور العظام:
تحدث بسهولة أكبر من المتوقع، حتى مع إصابات طفيفة. وتشمل كسور الورك، العمود الفقري (الفقرات)، الرسغ، والذراع.
*
آلام الظهر:
خاصة آلام الظهر الحادة أو المزمنة الناتجة عن كسور الانضغاط في الفقرات.
*
فقدان الطول بمرور الوقت:
نتيجة لانهيار الفقرات وتسطحها.
*
وضعية انحناء الظهر (الحداب):
تسمى أحيانًا "سنبة الأرملة"، وهي انحناء علوي في العمود الفقري نتيجة لكسور متعددة في الفقرات.
4. التشخيص الدقيق لهشاشة العظام
التشخيص المبكر والدقيق أمر بالغ الأهمية للوقاية من الكسور الخطيرة. يعتمد التشخيص على مزيج من التاريخ الطبي، الفحص البدني، والفحوصات المخبرية والتصويرية.
4.1. أدوات التشخيص الرئيسية
- التاريخ الطبي والفحص السريري: يسأل الطبيب عن التاريخ العائلي، الأدوية المستخدمة، نمط الحياة، وأي أعراض محتملة. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة، يولي اهتمامًا خاصًا للتفاصيل الدقيقة في التاريخ المرضي لتقييم عوامل الخطر.
-
قياس كثافة العظام (Bone Mineral Density - BMD):
-
فحص DEXA (Dual-energy X-ray absorptiometry):
هو المعيار الذهبي لتشخيص هشاشة العظام. يستخدم جرعة منخفضة من الأشعة السينية لقياس كثافة العظام في الورك، العمود الفقري، والرسغ. يتم تفسير النتائج باستخدام:
-
T-score:
يقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- T-score ≥ -1.0: كثافة عظام طبيعية.
- T-score بين -1.0 و -2.5: نقص في كثافة العظام (Osteopenia).
- T-score ≤ -2.5: هشاشة العظام (Osteoporosis).
- Z-score: يقارن كثافة عظام المريض بمتوسط كثافة عظام الأشخاص من نفس العمر والجنس. يستخدم بشكل خاص للأطفال والشباب.
-
T-score:
يقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
-
فحص DEXA (Dual-energy X-ray absorptiometry):
هو المعيار الذهبي لتشخيص هشاشة العظام. يستخدم جرعة منخفضة من الأشعة السينية لقياس كثافة العظام في الورك، العمود الفقري، والرسغ. يتم تفسير النتائج باستخدام:
-
الفحوصات المخبرية:
تساعد في استبعاد الأسباب الثانوية لهشاشة العظام وتحديد مستويات الفيتامينات والمعادن الضرورية:
- مستوى الكالسيوم في الدم.
- مستوى فيتامين د.
- وظائف الغدة الدرقية والجاردرقية.
- وظائف الكلى والكبد.
- مستويات بعض الهرمونات.
- الأشعة السينية (X-rays): قد تكشف عن الكسور، خاصة كسور الانضغاط في الفقرات، ولكنها لا تستطيع تشخيص هشاشة العظام في مراحلها المبكرة.
- التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT): قد تستخدم لتقييم الكسور المعقدة، خاصة في العمود الفقري، وتحديد مدى تأثر الأنسجة المحيطة.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص الشامل والدقيق قبل وضع خطة علاجية، مستفيدًا من أحدث التجهيزات والبروتوكولات الطبية المتبعة عالميًا لضمان أعلى مستويات الرعاية للمرضى في صنعاء.
5. استراتيجيات الوقاية والعلاج المتكاملة
الوقاية خير من العلاج، ولكن حتى بعد تشخيص هشاشة العظام، هناك العديد من الخيارات العلاجية التي تهدف إلى تقليل خطر الكسور وتحسين جودة الحياة. يتبنى مركز الأستاذ الدكتور محمد هطيف نهجًا متكاملًا يجمع بين الوقاية والعلاج الدوائي والجراحي والتأهيل.
5.1. الوقاية من هشاشة العظام والكسور
تبدأ الوقاية مبكرًا في الحياة وتستمر طوال العمر:
*
نظام غذائي غني بالكالسيوم وفيتامين د:
*
الكالسيوم:
منتجات الألبان، الخضروات الورقية الخضراء الداكنة، الأسماك الصغيرة بعظامها (مثل السردين)، الأطعمة المدعمة بالكالسيوم. الاحتياج اليومي للبالغين حوالي 1000-1200 ملجم.
*
فيتامين د:
التعرض لأشعة الشمس (بحذر)، الأسماك الدهنية (السلمون، التونة)، الأطعمة المدعمة بفيتامين د. الاحتياج اليومي حوالي 800-1000 وحدة دولية.
*
النشاط البدني المنتظم:
تمارين تحمل الوزن (المشي، الرقص، صعود الدرج) وتمارين تقوية العضلات (رفع الأثقال الخفيفة، تمارين المقاومة) تساعد على بناء وتقوية العظام. يوصي الأستاذ الدكتور محمد هطيف بممارسة الرياضة بانتظام تحت إشراف متخصص.
*
تجنب العادات الضارة:
الإقلاع عن التدخين وتقليل استهلاك الكحول.
*
الحد من السقوط:
إجراء تعديلات في المنزل (إزالة السجاد الزائد، إضاءة كافية، مقابض في الحمامات)، ممارسة تمارين التوازن، مراجعة الأدوية التي قد تسبب الدوار.
5.2. العلاج الدوائي لهشاشة العظام
يهدف العلاج الدوائي إلى إبطاء فقدان العظم، أو زيادة كثافته، وبالتالي تقليل خطر الكسور. يتم تحديد الدواء المناسب بناءً على شدة الحالة، عمر المريض، وتاريخه الطبي بواسطة متخصص مثل الأستاذ الدكتور محمد هطيف.
-
مضادات الامتصاص (Antiresorptives):
تعمل على إبطاء عملية هدم العظم.
- البيسفوسفونات (Bisphosphonates): أشهر الأدوية (مثل أليندرونات، ريزيدرونات، إيباندرونات، زوليدرونات). تؤخذ يوميًا، أسبوعيًا، شهريًا، أو حقنة وريدية سنوية.
- الدينوسوماب (Denosumab): حقنة تحت الجلد كل 6 أشهر، يعمل على منع ناقضات العظم.
- معدلات مستقبلات الإستروجين الانتقائية (SERMs): مثل رالوكسيفين، تستخدم بشكل رئيسي للنساء بعد انقطاع الطمث.
- الكالسيتونين (Calcitonin): بخاخ أنفي أو حقن، أقل شيوعًا الآن.
-
البانيات (Anabolics):
تعمل على تحفيز بناء عظم جديد.
- تيريباراتايد (Teriparatide): حقنة يومية تحت الجلد لمدة تصل إلى سنتين، يستخدم للحالات الشديدة.
- روموسوزوماب (Romosozumab): حقنة شهرية تحت الجلد لمدة 12 شهرًا، يعمل على زيادة البناء وتقليل الهدم.
الجدول 1: مقارنة بين الفئات الرئيسية لأدوية هشاشة العظام
| فئة الدواء | آلية العمل | أمثلة شائعة | طريقة الإعطاء | مميزات | اعتبارات هامة |
|---|---|---|---|---|---|
| مضادات الامتصاص | |||||
| البيسفوسفونات | تثبط نشاط ناقضات العظم (الخلايا الهادمة للعظم) | أليندرونات، ريزيدرونات، زوليدرونات | فموي أو وريدي | فعالية عالية في تقليل جميع أنواع الكسور، متوفرة | يجب الالتزام بتعليمات خاصة لتجنب تهيج المريء، قد تسبب آلامًا في العظام والمفاصل. |
| الدينوسوماب | جسم مضاد أحادي النسيلة يمنع تكوين ناقضات العظم ونشاطها | Prolia | حقن تحت الجلد | فعالية مماثلة للبيسفوسفونات، مناسبة لمرضى الكلى | يجب الاستمرار في العلاج، قد تزيد خطر العدوى بعد التوقف المفاجئ. |
| معدلات مستقبلات الإستروجين الانتقائية (SERMs) | تحاكي تأثير الإستروجين على العظام | رالوكسيفين | فموي | تقلل كسور الفقرات، تقلل خطر سرطان الثدي | قد تزيد خطر الجلطات الدموية، لا تزيد كثافة العظام في الورك بنفس فعالية البيسفوسفونات. |
| البانيات | |||||
| التيريباراتايد | يحاكي هرمون الغدة الجاردرقية، يحفز بانيات العظم | Forsteo | حقن يومي تحت الجلد | يزيد كثافة العظام بشكل كبير، فعال في الكسور الشديدة | يستخدم لفترة محدودة (سنتين)، لا ينصح به لبعض حالات السرطان. |
| الروموسوزوماب | يزيد بناء العظم ويقلل الهدم | Evenity | حقن شهري تحت الجلد | تأثير مزدوج وسريع على كثافة العظام | يستخدم لمدة 12 شهرًا، قد يزيد من خطر الأحداث القلبية الوعائية. |
5.3. التدخلات الجراحية للكسور المرتبطة بهشاشة العظام
عند حدوث كسر، قد يصبح التدخل الجراحي ضروريًا لإعادة العظم إلى وضعه الطبيعي، تخفيف الألم، واستعادة الوظيفة. يمتلك الأستاذ الدكتور محمد هطيف خبرة فريدة ومتطورة في التعامل مع هذه الكسور، خاصة المعقدة منها.
5.3.1. كسور الورك (Hip Fractures)
كسور الورك هي من أخطر كسور هشاشة العظام، وتتطلب عادة تدخلاً جراحيًا عاجلاً. تُجرى هذه الجراحات بواسطة الأستاذ الدكتور محمد هطيف بخبرة ودقة عالية، مستخدمًا أحدث التقنيات لضمان أفضل النتائج.
-
أنواع الجراحات:
- التثبيت الداخلي (Internal Fixation - ORIF): يتم استخدام شرائح ومسامير أو قضبان لتثبيت الكسر وإعادة العظم إلى محاذاته الطبيعية. مناسبة للكسور الأقل تعقيدًا.
- تغيير مفصل الورك الجزئي (Hemiarthroplasty): يتم استبدال رأس عظم الفخذ فقط بمفصل اصطناعي.
- تغيير مفصل الورك الكلي (Total Hip Arthroplasty): يتم استبدال رأس عظم الفخذ وتجويف الحوض بمفصل اصطناعي. يفضل في حالات معينة، خاصة إذا كان المريض يعاني من التهاب مفاصل سابق.
-
إجراء جراحة تثبيت كسر الورك (ORIF) - مثال لخطوات الإجراء:
- التقييم قبل الجراحة: يتم فحص المريض بدقة، إجراء فحوصات الدم، وأشعة X، والتحقق من التجهيز الجراحي بما يتناسب مع حالته الصحية العامة. يحرص الدكتور هطيف على استشارة أطباء التخدير والتخصصات الأخرى لضمان سلامة المريض.
- التخدير: غالبًا ما يتم تحت التخدير العام أو التخدير النصفي (فوق الجافية أو النخاعي).
- شق الجلد: يتم عمل شق جراحي في منطقة الورك.
- تحديد الكسر: يتم تحديد موقع الكسر وتنظيفه.
- إعادة التوضع (Reduction): يقوم الجراح بإعادة قطع العظم المكسورة إلى محاذاتها التشريحية الصحيحة بدقة متناهية. هنا تبرز مهارة الدكتور هطيف في التعامل مع التراكيب العظمية الهشة.
- التثبيت (Fixation): يتم استخدام أدوات تثبيت داخلية مثل مسامير، شرائح معدنية، أو قضبان داخل نخاع العظم (intramedullary nail) لتثبيت الكسر بإحكام. يختار الدكتور هطيف الأداة الأنسب لكل حالة لضمان الاستقرار الأمثل.
- إغلاق الجرح: بعد التأكد من الثبات، يتم إغلاق طبقات الأنسجة والجلد بالغرز.
- مراقبة ما بعد الجراحة: يتم نقل المريض إلى غرفة الإفاقة للمراقبة المستمرة.
5.3.2. كسور الانضغاط في الفقرات (Vertebral Compression Fractures)
تحدث هذه الكسور نتيجة ضعف الفقرات وتسطحها، مما يسبب آلامًا حادة في الظهر وفقدانًا للطول.
-
الخيارات الجراحية:
- ترميم الفقرات (Vertebroplasty): يتم حقن مادة إسمنتية طبية خاصة (bone cement) داخل الفقرة المكسورة لتقويتها وتثبيتها.
- رأب الحدباء/رأب الفقرات بالبالون (Kyphoplasty): يتم إدخال بالون صغير داخل الفقرة المكسورة لرفعها واستعادة جزء من ارتفاعها قبل حقن الإسمنت العظمي.
-
إجراء رأب الفقرات بالبالون (Kyphoplasty) - مثال لخطوات الإجراء:
- التقييم قبل الجراحة: تشمل الأشعة السينية، الرنين المغناطيسي، وأحيانًا الأشعة المقطعية لتقييم الفقرة المكسورة. يُعد الأستاذ الدكتور محمد هطيف خبيرًا في قراءة هذه الصور لتحديد أفضل مسار للعلاج.
- التخدير: عادة ما يتم تحت التخدير الموضعي مع التخدير الوريدي المهدئ (Sedation)، أو التخدير العام في بعض الحالات.
- إدخال الإبرة: يتم إدخال إبرة رفيعة عبر الجلد إلى الفقرة المكسورة تحت توجيه الأشعة السينية الحية (fluoroscopy) لضمان الدقة وتجنب الأعصاب.
- توسيع البالون: يتم إدخال بالون خاص عبر الإبرة إلى داخل الفقرة ثم نفخه برفق لرفع الجزء المنهار من الفقرة وتشكيل تجويف.
- حقن الإسمنت: يتم سحب البالون وحقن الإسمنت العظمي السائل (polymethyl methacrylate - PMMA) في التجويف الذي تم إنشاؤه. يتصلب الإسمنت بسرعة داخل الفقرة، مما يوفر الاستقرار ويخفف الألم.
- إغلاق الجرح: يتم سحب الإبرة ويتم تغطية مكان الحقن بضمادة صغيرة.
5.3.3. كسور الرسغ (Colles' Fracture) وكسور أخرى
قد تتطلب كسور الرسغ أو الذراع أو الكاحل المرتبطة بهشاشة العظام أيضًا تدخلاً جراحيًا في حالات معينة، خاصة إذا كانت الكسور غير مستقرة أو متعددة الأجزاء. تتضمن الجراحة عادة إعادة وضع العظام وتثبيتها بالمسامير والشرائح المعدنية.
5.4. تقنيات الأستاذ الدكتور محمد هطيف المتقدمة في جراحة العظام
يتميز الأستاذ الدكتور محمد هطيف بتطبيقه لأحدث التقنيات الجراحية التي تضمن نتائج ممتازة وتقليل فترة التعافي، مما يجعله الخيار الأول لمرضى العظام في صنعاء واليمن:
*
الجراحة المجهرية (Microsurgery):
تتيح إجراء عمليات بالغة الدقة، خاصة في العمود الفقري والأطراف العصبية، لتقليل التدخل الجراحي وحماية الأنسجة السليمة.
*
المناظير رباعية الأبعاد (4K Arthroscopy):
يستخدمها الدكتور هطيف لتشخيص وعلاج مشاكل المفاصل بدقة ووضوح استثنائيين، مما يقلل من حجم الشقوق الجراحية ويساعد على التعافي السريع.
*
جراحات تبديل المفاصل (Arthroplasty):
يمتلك خبرة واسعة في استبدال المفاصل التالفة (الورك، الركبة، الكتف) بمفاصل اصطناعية، مما يعيد للمرضى قدرتهم على الحركة ويخفف الألم المزمن.
إن التزام الدكتور هطيف باستخدام هذه التقنيات المتقدمة يؤكد مكانته كخبير رائد، ليس فقط في علاج الكسور، بل في إعادة جودة الحياة للمرضى الذين يعانون من تحديات العظام.
6. التأهيل والرعاية بعد العلاج
لا يكتمل علاج هشاشة العظام وكسورها دون خطة تأهيل شاملة تهدف إلى استعادة القوة والحركة والوقاية من السقوط والكسور المستقبلية. يولي الأستاذ الدكتور محمد هطيف اهتمامًا كبيرًا لمرحلة ما بعد الجراحة، ويقدم إرشادات دقيقة للتأهيل.
6.1. مراحل التأهيل بعد الكسور المرتبطة بهشاشة العظام
الجدول 2: مراحل التأهيل بعد الكسور المرتبطة بهشاشة العظام
| المرحلة | الفترة الزمنية (تقريبية) | الأهداف الرئيسية | الأنشطة الموصى بها | ملاحظات هامة |
|---|---|---|---|---|
| المرحلة الأولية (الحادة) | من يوم الكسر إلى 2-4 أسابيع | السيطرة على الألم، حماية الكسر، منع المضاعفات المبكرة | الراحة، استخدام المسكنات، التثبيت (جبيرة/دعامة)، تمارين التنفس والدورة الدموية. | لا تحمل وزنًا على الجزء المصاب، التزام صارم بتعليمات الطبيب. |
| مرحلة الشفاء المبكر | 4-12 أسبوعًا | بدء استعادة الحركة، تقوية العضلات المحيطة، تحمل وزن جزئي | تمارين النطاق الحركي اللطيفة، تمارين التقوية بالإيزومترك، الوقوف والتحمل الجزئي (بمساعدة). | إشراف أخصائي العلاج الطبيعي ضروري، زيادة النشاط تدريجيًا. |
| مرحلة استعادة الوظيفة | 3-6 أشهر فما فوق | استعادة كامل القوة والتحمل، تحسين التوازن والتنسيق | تمارين المقاومة المتزايدة، تمارين التوازن (مثل الوقوف على ساق واحدة)، المشي، الأنشطة الوظيفية. | الاستمرارية مهمة، التركيز على منع السقوط المستقبلي. |
| مرحلة الصيانة طويلة الأمد | مدى الحياة | الحفاظ على كثافة العظام، الوقاية من كسور جديدة، نمط حياة صحي | نظام غذائي متوازن، مكملات الكالسيوم وفيتامين د، نشاط بدني منتظم. | المتابعة الدورية مع الأستاذ الدكتور محمد هطيف، تعديل خطة العلاج الدوائي إذا لزم الأمر. |
6.2. دور العلاج الطبيعي والوظيفي
-
العلاج الطبيعي (Physical Therapy):
يلعب دورًا محوريًا في استعادة القوة والمرونة والتوازن. يركز على:
- تخفيف الألم: باستخدام تقنيات مختلفة.
- تمارين النطاق الحركي: لاستعادة حركة المفصل الطبيعية.
- تمارين التقوية: لبناء العضلات المحيطة بالعظم المصاب.
- تمارين التوازن: لتقليل خطر السقوط.
- المشي الآمن: تدريب المريض على المشي بمساعدة أو بدونها.
- العلاج الوظيفي (Occupational Therapy): يساعد المرضى على التكيف مع القيود المؤقتة أو الدائمة، ويعلمهم كيفية أداء الأنشطة اليومية بأمان واستقلالية، مثل ارتداء الملابس، الاستحمام، والطهي، مع التوصية بأي تعديلات ضرورية في بيئة المنزل.
6.3. استراتيجيات منع السقوط طويلة الأمد
منع السقوط هو حجر الزاوية في إدارة هشاشة العظام. يشدد الأستاذ الدكتور محمد هطيف على أهمية:
*
تعديل البيئة المنزلية:
إزالة العوائق، تحسين الإضاءة، تركيب مقابض في الحمامات، تثبيت السجاد.
*
مراجعة الأدوية:
التأكد من أن الأدوية لا تسبب الدوار أو انخفاض ضغط الدم.
*
فحص النظر والسمع:
تحديث النظارات أو السماعات بانتظام.
*
استخدام الأجهزة المساعدة:
مثل المشاية أو العكازات عند الحاجة.
يحرص الدكتور هطيف وفريقه على تزويد المرضى بخطة تأهيل شاملة ومخصصة، مع المتابعة المستمرة لضمان أفضل تعافٍ ومنع المضاعفات المستقبلية.
7. قصص نجاح حقيقية بفضل رعاية الأستاذ الدكتور محمد هطيف
في مركز الأستاذ الدكتور محمد هطيف، كل يوم هو قصة نجاح جديدة تُروى عن استعادة الحركة والأمل. هذه بعض الأمثلة الواقعية لمرضى استعادوا حياتهم بفضل خبرته الفائقة وتفانيه:
7.1. قصة السيدة فاطمة: استعادة الأمل بعد كسر الورك المعقد
السيدة فاطمة، في السبعينيات من عمرها، كانت تعاني من هشاشة عظام شديدة. تعرضت لسقوط بسيط في منزلها أدى إلى كسر معقد في الورك، مما أفقدها القدرة على المشي وأصابها بآلام مبرحة. نقلت السيدة فاطمة إلى مستشفيات عديدة، واعتبرت حالتها صعبة نظرًا لضعف عظامها الشديد واحتمالية عدم نجاح أي عملية جراحية.
بفضل توصية من الأقارب، حضرت السيدة فاطمة إلى مركز الأستاذ الدكتور محمد هطيف. بعد فحص دقيق وشامل، وتقييم الأشعة المقطعية المتعددة، قرر الدكتور هطيف أن الجراحة هي الخيار الوحيد لاستعادة حركتها. باستخدام تقنيات الجراحة المجهرية الدقيقة والخبرة المتراكمة لأكثر من عقدين في التعامل مع العظام الهشة، نجح الدكتور هطيف في إجراء عملية تغيير مفصل الورك الجزئي للسيدة فاطمة.
بعد الجراحة، بدأت السيدة فاطمة برنامج تأهيل مكثف تحت إشراف فريق الدكتور هطيف. وفي غضون أسابيع قليلة، تمكنت من الوقوف والمشي بمساعدة، وخلال بضعة أشهر استعادت استقلاليتها بشكل كبير. تقول السيدة فاطمة: "كنت أعتقد أنني سأقضي بقية حياتي طريحة الفراش. لكن الأستاذ الدكتور محمد هطيف أعاد لي الأمل وحياتي. إنه ليس مجرد جراح عظام، بل هو منقذ للأرواح". هذه القصة تجسد التزام الدكتور هطيف بالصدق الطبي وتقديم الحلول حتى في أصعب الحالات.
7.2. قصة الأستاذ أحمد: التخلص من آلام الظهر المزمنة بفضل رأب الفقرات
الأستاذ أحمد، مدرس متقاعد في الستينيات من عمره، كان يعاني من آلام ظهر مزمنة وموهنة بسبب كسور انضغاطية متعددة في فقرات العمود الفقري، ناتجة عن هشاشة العظام. كانت آلامه شديدة لدرجة أنه لم يستطع الجلوس أو الوقوف لفترات طويلة، مما أثر بشكل كبير على جودة حياته ونشاطه اليومي.
بعد فشل العلاجات التحفظية، نصحه العديد من الأطباء بزيارة الأستاذ الدكتور محمد هطيف. قام الدكتور هطيف بتقييم حالة الأستاذ أحمد بدقة، وأكد أن رأب الفقرات بالبالون (Kyphoplasty) هو الحل الأمثل لتخفيف الألم وتثبيت الفقرات.
أجرى الدكتور هطيف العملية باستخدام أحدث التجهيزات وبدقة متناهية، مستخدمًا توجيه الأشعة السينية لضمان حقن الإسمنت العظمي في المكان الصحيح. كانت النتائج فورية وملحوظة. بعد ساعات قليلة من العملية، شعر الأستاذ أحمد بتحسن كبير في الألم. في اليوم التالي، تمكن من المشي دون مساعدة، ومع متابعة برنامج التأهيل الموصى به من قبل الدكتور هطيف، استعاد الأستاذ أحمد حياته الطبيعية، وبات قادرًا على العودة لممارسة هواياته التي حرم منها لسنوات.
يقول الأستاذ أحمد: "الأستاذ الدكتور محمد هطيف غير حياتي. لم أكن أتصور أنني سأتخلص من هذا الألم. إنه حقًا أفضل دكتور عظام في صنعاء، وشهادتي فيه مجروحة بعد ما رأيته من كفاءة وخبرة".
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على الكفاءة الاستثنائية للأستاذ الدكتور محمد هطيف، وقدرته على إعادة الأمل والحركة للمرضى الذين يواجهون تحديات العظام المعقدة. إن التزامه بأحدث التقنيات والمعايير الطبية العالمية، إلى جانب خبرته العميقة في الجراحة، يجعله الخيار الأمثل والآمن لرعاية العظام والعمود الفقري في اليمن.
8. الأسئلة الشائعة حول هشاشة العظام والكسور
يقدم الأستاذ الدكتور محمد هطيف إجابات وافية لأكثر الأسئلة شيوعًا حول هشاشة العظام، لمساعدة المرضى على فهم حالتهم بشكل أفضل.
8.1. ما هي هشاشة العظام بالتحديد؟
هشاشة العظام هي حالة مرضية تصبح فيها العظام ضعيفة وهشة للغاية، وتفقد من كثافتها وقوتها، مما يجعلها أكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط. يحدث هذا عندما يكون معدل فقدان العظم أكبر من معدل تكوينه.
8.2. من هم الأشخاص الأكثر عرضة للإصابة بهشاشة العظام؟
النساء بعد سن اليأس، وكبار السن بشكل عام (رجالًا ونساءً)، والأشخاص ذوو التاريخ العائلي للإصابة، والذين يعانون من نقص في الكالسيوم وفيتامين د، والمدخنون، ومستهلكو الكحول بكثرة، والذين يتناولون بعض الأدوية مثل الكورتيزون لفترات طويلة، والأشخاص الذين يعانون من بعض الأمراض المزمنة.
8.3. كيف يتم تشخيص هشاشة العظام؟
يتم التشخيص بشكل أساسي من خلال قياس كثافة العظام (DEXA scan)، والذي يحدد كثافة العظام في الورك والعمود الفقري. كما يتم إجراء فحوصات دم لتقييم مستويات الكالسيوم وفيتامين د واستبعاد الأسباب الثانوية. يؤكد الأستاذ الدكتور محمد هطيف على دقة التشخيص كأساس للعلاج الفعال.
8.4. هل يمكن علاج هشاشة العظام بشكل كامل؟
لا يمكن "علاج" هشاشة العظام بالمعنى الشامل لاستعادة العظام إلى كثافتها السابقة بالكامل في معظم الحالات المتقدمة، ولكن يمكن التحكم فيها ووقف تفاقمها وزيادة كثافة العظام إلى حد كبير وتقليل خطر الكسور بشكل فعال جدًا. يهدف العلاج إلى تقوية العظام الموجودة ومنع المزيد من الفقدان.
8.5. ما هي أهمية الكالسيوم وفيتامين د في الوقاية والعلاج؟
الكالسيوم هو المكون الرئيسي للعظام، وفيتامين د ضروري لامتصاص الكالسيوم في الأمعاء وتثبيته في العظام. نقص أحدهما أو كليهما يؤدي إلى ضعف العظام. لذلك، يُعد الحصول على كميات كافية منهما عبر الغذاء والمكملات (إذا لزم الأمر) حجر الزاوية في الوقاية والعلاج، وذلك تحت إشراف طبي.
8.6. متى يكون التدخل الجراحي ضروريًا في حالات هشاشة العظام؟
يصبح التدخل الجراحي ضروريًا عندما تحدث الكسور نتيجة لهشاشة العظام، خاصة كسور الورك، وبعض كسور العمود الفقري، والرسغ التي لا يمكن تثبيتها بشكل فعال بالطرق غير الجراحية. يحدد الأستاذ الدكتور محمد هطيف الخيار الجراحي الأنسب بناءً على نوع الكسر ومكانه وحالة المريض الصحية العامة.
8.7. هل الرياضة آمنة لمرضى هشاشة العظام؟
نعم، الرياضة ضرورية جدًا وآمنة بل وموصى بها، ولكن يجب أن تكون تحت إشراف طبي أو أخصائي علاج طبيعي. تمارين تحمل الوزن (مثل المشي) وتمارين تقوية العضلات تساعد على بناء العظام والحفاظ على كثافتها. يجب تجنب التمارين التي قد تزيد من خطر السقوط أو الضغط الزائد على العمود الفقري.
8.8. ما هي الجراحة المجهرية والمناظير 4K التي يستخدمها الأستاذ الدكتور محمد هطيف؟
الجراحة المجهرية:
هي تقنية جراحية يستخدم فيها المجهر الجراحي لتكبير منطقة العمل، مما يسمح للجراح بإجراء عمليات بالغة الدقة بأقل تدخل ممكن في الأنسجة المحيطة، وهو ما يقلل من النزيف ويقصر فترة التعافي. يفضلها الدكتور هطيف لعمليات العمود الفقري والأعصاب.
المناظير 4K (4K Arthroscopy):
هي تقنية تستخدم كاميرات مناظير عالية الدقة (4K) لفحص وعلاج المفاصل من خلال شقوق صغيرة جدًا. توفر رؤية واضحة للغاية للمفصل، مما يتيح للدكتور هطيف تشخيصًا وعلاجًا دقيقًا لمشاكل المفاصل المختلفة، مثل إصابات الركبة والكتف.
8.9. لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لعلاج هشاشة العظام وكسورها في صنعاء؟
الأستاذ الدكتور محمد هطيف هو أستاذ جامعي في جامعة صنعاء، ولديه أكثر من 20 عامًا من الخبرة في جراحة العظام والعمود الفقري. يجمع بين المعرفة الأكاديمية العميقة والخبرة السريرية الواسعة. يشتهر الدكتور هطيف بـ:
*
المهارة الفائقة:
خاصة في الجراحات المعقدة باستخدام أحدث التقنيات مثل الجراحة المجهرية والمناظير 4K وجراحات تبديل المفاصل.
*
الصدق الطبي والنزاهة:
يقدم دائمًا التشخيص الصادق والخطة العلاجية الأمثل للمريض.
*
الرعاية الشاملة:
لا يقتصر دوره على الجراحة، بل يشمل المتابعة والتأهيل الكامل.
*
الالتزام بالتطوير المستمر:
يحرص على مواكبة أحدث التطورات العالمية في طب وجراحة العظام.
إن اختيار الأستاذ الدكتور محمد هطيف يعني الحصول على أعلى مستويات الرعاية والخبرة في مجال العظام والعمود الفقري في صنعاء.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، بخبرة أكثر من 20 عامًا، أستاذ جامعة صنعاء، ومتخصص في الجراحة المجهرية والمناظير 4K وجراحات تبديل المفاصل. ملتزم بالصدق الطبي والنزاهة في خدمة مرضاه.
1. مقدمة شاملة حول هشاشة العظام والكسور المرتبطة بها
تُعد هشاشة العظام، المعروفة أيضًا بـ "المرض الصامت"، حالة طبية مزمنة تتسم بضعف العظام وفقدان كثافتها المعدنية التدريجي، مما يجعلها أكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط. في اليمن، ومع تحديات الحياة والظروف الصحية المتنوعة، تبرز أهمية الوعي بهذا المرض وتشخيصه وعلاجه المبكر، خاصة وأن الكسور الناتجة عنه يمكن أن تؤدي إلى عجز كبير وتدهور في جودة الحياة، وفي بعض الحالات قد تهدد الحياة نفسها. يعتمد النجاح في التعامل مع هشاشة العظام وكسورها على فهم عميق للآليات المرضية، وتطبيق أحدث البروتوكولات العلاجية، والخبرة السريرية المتميزة التي تضمن أفضل النتائج للمريض.
يهدف هذا الدليل الشامل إلى تقديم معلومات متعمقة وشاملة حول كل ما يخص هشاشة العظام، بدءًا من فهم تركيب العظم ووظائفه الحيوية، مرورًا بالأسباب وعوامل الخطر التي تزيد من احتمالية الإصابة، وصولًا إلى استراتيجيات الوقاية والعلاج المتطورة. وسيكون تركيزنا الأكبر على الدور الريادي والحيوي الذي يلعبه الأستاذ الدكتور محمد هطيف ، كأحد أبرز وأمهر أطباء وجراحي العظام والعمود الفقري في صنعاء واليمن. بفضل خبرته التي تتجاوز 20 عامًا في المجال، وتخصصه الدقيق في التعامل مع الحالات المعقدة باستخدام أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) ، و المناظير رباعية الأبعاد (4K Arthroscopy) ، و جراحات تبديل المفاصل (Arthroplasty) ، يمثل الدكتور هطيف ملاذًا موثوقًا للمرضى. إن التزامه الراسخ بـ الصدق الطبي و النزاهة ، وكونه أستاذًا في جامعة صنعاء ، يجعله الخيار الأول والأمثل لمن يبحث عن رعاية طبية موثوقة وعالية الجودة لإدارة هشاشة العظام وعلاج الكسور المرتبطة بها بأقصى درجات الكفاءة والاحترافية.
2. فهم صحة العظام: التشريح والفيزيولوجيا وديناميكية التجديد
لتقدير حجم هشاشة العظام وتأثيراتها المدمرة، من الضروري أولاً فهم كيفية عمل العظام السليمة. العظم ليس مجرد هيكل جامد يدعم الجسم، بل هو نسيج حي وديناميكي يخضع لتجديد مستمر ومنظم طوال الحياة.
2.1. التركيب التشريحي والوظيفي للعظام
تتكون العظام بشكل أساسي من:
*
القشرة الخارجية (Cortical Bone):
تُعرف أيضًا بالعظم الكثيف أو العظم المضغوط. تشكل هذه الطبقة الصلبة والكثيفة حوالي 80% من كتلة العظم الكلية وتوفر القوة الميكانيكية الرئيسية والحماية للأجزاء الداخلية. توجد بشكل خاص في الطبقات الخارجية للعظام الطويلة وفي معظم عظام الجمجمة.
*
العظم التربيقي (Trabecular Bone) أو العظم الإسفنجي:
وهو عبارة عن شبكة داخلية معقدة ومسامية وخفيفة من الصفائح العظمية (trabeculae). توجد هذه الشبكة بشكل أساسي في نهايات العظام الطويلة، وداخل عظام الفقرات، والحوض. على الرغم من أنها تشكل 20% فقط من كتلة العظم، إلا أنها تمتلك مساحة سطح كبيرة وتوفر المرونة وتساعد في توزيع القوى الميكانيكية بفعالية. هذا النوع من العظام هو الأكثر تأثرًا وتضررًا في حالات هشاشة العظام بسبب ارتفاع معدل الأيض فيه.
*
نخاع العظم (Bone Marrow):
يوجد داخل الفراغات الموجودة في العظم الإسفنجي، وهو مسؤول عن إنتاج جميع أنواع خلايا الدم (خلايا الدم الحمراء، خلايا الدم البيضاء، والصفائح الدموية).
*
السمحاق (Periosteum):
غشاء ليفي يغطي السطح الخارجي لمعظم العظام، ويحتوي على الأوعية الدموية والأعصاب وخلايا بناء العظم، ويلعب دورًا هامًا في نمو العظم وإصلاحه.
الوظائف الرئيسية للعظام تشمل:
*
الدعم الهيكلي والحماية:
تدعم الجسم وتوفر إطارًا له، وتحمي الأعضاء الداخلية الحيوية مثل الدماغ والرئتين والقلب.
*
الحركة:
تعمل كنقاط ارتكاز لتربط العضلات والأوتار، مما يسمح بإنتاج مجموعة واسعة من الحركات.
*
التمثيل الغذائي للمعادن:
تعمل كخزان رئيسي للكالسيوم والفوسفات، وهما من المعادن الأساسية الضرورية لوظائف الجسم الحيوية مثل تقلص العضلات، نقل الإشارات العصبية، تجلط الدم، والحفاظ على توازن الأس الهيدروجيني في الدم.
*
تكوين الدم (Hematopoiesis):
نخاع العظم الأحمر الموجود داخل بعض العظام ينتج خلايا الدم.
2.2. عملية إعادة بناء العظم (Bone Remodeling)
تُعد عملية إعادة بناء العظم عملية بيولوجية مستمرة ومنظمة بدقة، يتم فيها إزالة العظم القديم أو التالف (استئناف العظم) واستبداله بعظم جديد وصحي. هذه العملية ضرورية للحفاظ على سلامة العظم، إصلاح الأضرار المجهرية، وتكييف قوة العظم مع الضغوط الميكانيكية المتغيرة. يقوم بها نوعان رئيسيان من الخلايا:
*
ناقضات العظم (Osteoclasts):
خلايا متخصصة ومتعددة النوى تقوم بامتصاص وإزالة العظم القديم أو التالف عن طريق إفراز الأحماض والإنزيمات.
*
بانيات العظم (Osteoblasts):
خلايا مسؤولة عن تكوين عظم جديد. تقوم بإفراز مصفوفة بروتينية تتكلس لاحقًا بالكالسيوم والفوسفات، لتشكل نسيجًا عظميًا جديدًا.
في مرحلة الطفولة والشباب والبلوغ، تكون عملية البناء (بواسطة بانيات العظم) أسرع وأكثر نشاطًا من عملية الهدم (بواسطة ناقضات العظم)، مما يؤدي إلى زيادة كثافة العظام وقوتها. تصل كثافة العظام إلى ذروتها القصوى (ذروة الكتلة العظمية) عادة في منتصف العشرينات إلى أوائل الثلاثينات من العمر. بعد ذلك، ومع التقدم في العمر، تميل عملية الهدم إلى أن تتجاوز عملية البناء، مما يؤدي إلى فقدان تدريجي في كثافة العظام. في حالة هشاشة العظام، يختل هذا التوازن بشكل كبير، حيث تتفوق ناقضات العظم على بانيات العظم بشكل غير متناسب، مما يجعل العظام ضعيفة وهشة للغاية وتزداد مساميتها.
3. هشاشة العظام: الأسباب، عوامل الخطر، والأعراض المميزة
هشاشة العظام هي حالة مرضية صامتة تتصف بانخفاض تدريجي ومستمر في كثافة العظم وجودته، مما يؤدي إلى زيادة هشاشته وتسهيل تعرضه للكسور حتى مع الحد الأدنى من الصدمات. غالبًا ما تمر هذه الحالة دون أعراض واضحة وملموسة حتى يحدث الكسر الأول، مما يؤكد أهمية الفحص المبكر لمن هم عرضة للخطر.
3.1. أنواع هشاشة العظام وأسبابها الرئيسية
يمكن تقسيم هشاشة العظام إلى فئتين رئيسيتين بناءً على مسبباتها:
-
هشاشة العظام الأولية (Primary Osteoporosis):
وهي الأكثر شيوعًا ولا ترتبط عادة بمرض آخر معروف.
- هشاشة ما بعد انقطاع الطمث (Postmenopausal Osteoporosis): تصيب النساء بشكل خاص بعد سن اليأس (عادة بين 50 و 70 عامًا). السبب الرئيسي هو الانخفاض الحاد والسريع في مستوى هرمون الإستروجين، الذي يلعب دورًا حيويًا في حماية العظام والحفاظ على توازن عملية إعادة البناء.
- هشاشة الشيخوخة (Senile Osteoporosis): تصيب كلاً من الرجال والنساء مع التقدم في العمر، عادة بعد سن السبعين. تنتج عن الفقدان التدريجي والطبيعي للعظم على مدى سنوات، بالإضافة إلى نقص في امتصاص الكالسيوم وفيتامين د المرتبط بالعمر.
-
هشاشة العظام الثانوية (Secondary Osteoporosis):
تحدث كنتيجة لحالات طبية أخرى أو استخدام أدوية معينة، ومن أمثلتها:
-
الأمراض المزمنة:
- أمراض الغدد الصماء: مثل فرط نشاط الغدة الدرقية (Hyperthyroidism)، فرط نشاط الغدة الجاردرقية (Hyperparathyroidism)، داء كوشينغ (Cushing's disease)، السكري من النوع الأول والثاني.
- أمراض الجهاز الهضمي: مثل الداء الزلاقي (Celiac disease)، أمراض الجهاز الهضمي الالتهابية (Inflammatory Bowel Disease)، التي تؤثر على امتصاص الكالسيوم وفيتامين د.
- أمراض الكلى والكبد المزمنة: تؤثر على أيض الكالسيوم والفوسفات وفيتامين د.
- أمراض الروماتيزم: مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) والذئبة الحمامية الجهازية (Systemic Lupus Erythematosus).
-
الأدوية:
- الكورتيكوستيرويدات (Corticosteroids): استخدامها طويل الأمد (أكثر من 3 أشهر) يعد سببًا رئيسيًا لهشاشة العظام الثانوية.
- بعض أدوية علاج السرطان: مثل مثبطات الأروماتاز (Aromatase Inhibitors) المستخدمة في سرطان الثدي، وبعض علاجات سرطان البروستاتا.
- مضادات الاختلاج (Anticonvulsants): بعضها يمكن أن يؤثر على أيض فيتامين د.
- مثبطات مضخة البروتون (PPIs): الاستخدام طويل الأمد قد يؤثر على امتصاص الكالسيوم.
-
الأمراض المزمنة:
3.2. عوامل الخطر المؤهبة لهشاشة العظام
تتضمن عوامل الخطر مزيجًا من العوامل غير القابلة للتعديل (التي لا يمكن تغييرها) والقابلة للتعديل (التي يمكن التحكم فيها). معرفة هذه العوامل تساعد الأستاذ الدكتور محمد هطيف في تقييم المخاطر الفردية لكل مريض.
عوامل خطر غير قابلة للتعديل:
*
الجنس:
النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
*
العمر:
تزداد المخاطر بشكل كبير مع التقدم في العمر، حيث يبدأ فقدان العظم بعد سن الثلاثين.
*
التاريخ العائلي:
وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك لدى الوالدين يزيد من خطر الإصابة لدى الأبناء.
*
الحجم الهيكلي والجسماني:
الأشخاص ذوو البنية الصغيرة والنحيلة لديهم كتلة عظمية أولية أقل، مما يجعلهم أكثر عرضة.
*
العرق:
النساء الآسيويات والقوقازيات أكثر عرضة للإصابة.
عوامل خطر قابلة للتعديل:
*
النظام الغذائي:
نقص مزمن في الكالسيوم وفيتامين د في الغذاء.
*
نمط الحياة:
قلة النشاط البدني، الخمول، وعدم ممارسة تمارين تحمل الوزن.
*
التدخين:
يضر بخلايا بناء العظم ويقلل من تدفق الدم إلى العظام.
*
الإفراط في تناول الكحول:
يؤثر سلبًا على امتصاص الكالسيوم ويضعف العظام ويزيد من خطر السقوط.
*
انخفاض وزن الجسم:
مؤشر كتلة الجسم (BMI) أقل من 19.
*
بعض الأدوية:
كما ذكر أعلاه (الكورتيكوستيرويدات، إلخ)؛ يجب مراجعة الأدوية مع الطبيب.
*
بعض الحالات الطبية:
التي تؤثر على امتصاص المعادن أو تؤدي إلى اضطرابات هرمونية.
3.3. أعراض هشاشة العظام (المرض الصامت)
يُطلق على هشاشة العظام لقب "المرض الصامت" لأنها غالبًا لا تظهر عليها أي أعراض واضحة أو إنذارات مسبقة في مراحلها المبكرة. في كثير من الأحيان، يكون أول مؤشر على وجودها هو حدوث كسر، والذي قد يكون ناتجًا عن سقوط بسيط، رفع شيء ثقيل، أو حتى من دون أي إصابة واضحة (كسور تلقائية).
الأعراض التي قد تظهر مع تقدم المرض أو عند حدوث الكسور تشمل:
*
كسور العظام:
وهي العرض الأكثر وضوحًا وخطورة. تحدث بسهولة أكبر من المتوقع، حتى مع إصابات طفيفة لا تؤثر على العظام السليمة. وتشمل المواقع الشائعة للكسور:
*
كسور الورك:
من أخطر أنواع الكسور، وتتطلب غالبًا جراحة وقد تؤدي إلى إعاقة دائمة.
*
كسور العمود الفقري (الفقرات):
خاصة كسور الانضغاط، حيث تنهار الفقرة على نفسها.
*
كسور الرسغ:
مثل كسر كوليس (Colles' fracture).
*
كسور الذراع العلوية (عظم العضد).
*
آلام الظهر:
خاصة آلام الظهر الحادة أو المزمنة التي لا تستجيب للعلاج التقليدي، وغالبًا ما تكون ناتجة عن كسور الانضغاط في الفقرات.
*
فقدان الطول بمرور الوقت:
نتيجة لانهيار الفقرات وتسطحها تدريجيًا، مما يجعل المريض أقصر من طوله الأصلي.
*
وضعية انحناء الظهر (الحداب أو Kyphosis):
تسمى أحيانًا "سنبة الأرملة"، وهي انحناء غير طبيعي في الجزء العلوي من العمود الفقري، يحدث نتيجة لكسور انضغاطية متعددة في الفقرات الصدرية، مما يؤثر على مظهر الجسم ويقلل من قدرة الرئة.
*
آلام شديدة عند الحركة:
قد يشعر المريض بألم حاد عند الحركة بعد كسر بسيط لم يلاحظه في البداية.
إن أي من هذه الأعراض يستدعي زيارة فورية لمركز الأستاذ الدكتور محمد هطيف للتشخيص الدقيق وتحديد خطة علاجية مناسبة قبل تفاقم الحالة.
4. التشخيص الدقيق لهشاشة العظام وتحديد شدتها
يُعد التشخيص المبكر والدقيق لهشاشة العظام أمرًا بالغ الأهمية للوقاية من الكسور الخطيرة التي يمكن أن تهدد استقلالية المريض وجودة حياته. يعتمد التشخيص الشامل على مزيج من التقييم السريري، التاريخ الطبي المفصل، والفحوصات المخبرية والتصويرية المتقدمة. يحرص الأستاذ الدكتور محمد هطيف على استخدام أحدث الأدوات والمعايير العالمية لضمان تشخيص دقيق يوجه خطة العلاج المثلى.
4.1. أدوات التشخيص الرئيسية والمعايير المتبعة
-
التاريخ الطبي المفصل والفحص السريري:
- يبدأ التشخيص بسؤال الطبيب عن التاريخ العائلي للإصابة بهشاشة العظام أو الكسور، والأدوية التي يتناولها المريض حاليًا أو تناولها سابقًا، ونمط الحياة (النظام الغذائي، النشاط البدني، التدخين، استهلاك الكحول).
- يتم التركيز على أي أعراض محتملة مثل آلام الظهر، فقدان الطول، أو تاريخ من الكسور السهلة.
- يُجري الدكتور هطيف فحصًا بدنيًا دقيقًا لتقييم الوضعية، الكشف عن أي انحناء في العمود الفقري، وتقييم نطاق الحركة والقوة العضلية. تبرز خبرته الطويلة في استخلاص المعلومات الهامة من أدق التفاصيل في التاريخ المرضي.
-
قياس كثافة العظام (Bone Mineral Density - BMD) باستخدام فحص DEXA:
- يُعد فحص DEXA (Dual-energy X-ray absorptiometry) المعيار الذهبي لتشخيص هشاشة العظام وتقدير خطر الكسور. يستخدم هذا الفحص جرعة منخفضة جدًا من الأشعة السينية لقياس كثافة المعادن في العظام، عادة في مناطق الورك (عنق الفخذ) والعمود الفقري السفلي (الفقرات القطنية) والرسغ، وهي المناطق الأكثر عرضة للكسور المرتبطة بهشاشة العظام.
-
تفسير النتائج:
يتم تفسير نتائج DEXA باستخدام مقياسين رئيسيين:
-
T-score:
يقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء (من الجنس نفسه).
- T-score ≥ -1.0: كثافة عظام طبيعية.
- T-score بين -1.0 و -2.5: نقص في كثافة العظام (Osteopenia)، وهي مرحلة ما قبل هشاشة العظام وتدل على زيادة خطر الإصابة بالمرض.
- T-score ≤ -2.5: هشاشة العظام (Osteoporosis).
- Z-score: يقارن كثافة عظام المريض بمتوسط كثافة عظام الأشخاص من نفس العمر والجنس. يستخدم هذا المقياس بشكل خاص للأطفال والشباب، أو عندما يكون هناك شك في وجود سبب ثانوي لهشاشة العظام.
-
T-score:
يقارن كثافة عظام المريض بمتوسط كثافة عظام الشباب الأصحاء (من الجنس نفسه).
-
الفحوصات المخبرية (Blood Tests):
-
تساعد الفحوصات المخبرية في استبعاد الأسباب الثانوية لهشاشة العظام وتحديد مستويات الفيتامينات والمعادن الضرورية لصحة العظام:
- مستوى الكالسيوم والفوسفات في الدم: لتقييم توازن المعادن.
- مستوى فيتامين د (25-hydroxyvitamin D): لتحديد وجود نقص، وهو عامل خطر رئيسي.
- وظائف الغدة الدرقية (TSH) والجاردرقية (PTH): لاكتشاف أي اضطرابات هرمونية قد تؤثر على العظام.
- وظائف الكلى (Creatinine) والكبد (Liver enzymes): لتقييم صحة الأعضاء التي تؤثر على أيض العظم.
- علامات تحول العظم (Bone Turnover Markers): مثل C-telopeptide (CTX) و Osteocalcin، والتي قد تعطي مؤشرًا على معدل هدم أو بناء العظم.
-
تساعد الفحوصات المخبرية في استبعاد الأسباب الثانوية لهشاشة العظام وتحديد مستويات الفيتامينات والمعادن الضرورية لصحة العظام:
-
الأشعة السينية التقليدية (X-rays):
- قد تكشف الأشعة السينية عن وجود كسور العظام، خاصة كسور الانضغاط في الفقرات التي تظهر على شكل تسطح أو انهيار للفقرة. ومع ذلك، فإن الأشعة السينية وحدها لا تستطيع تشخيص هشاشة العظام في مراحلها المبكرة، حيث لا تظهر تغيرات واضحة إلا بعد فقدان 25-30% من كثافة العظم.
-
التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT):
- قد تستخدم هذه الفحوصات التصويرية المتقدمة لتقييم الكسور المعقدة بشكل أكثر تفصيلاً، خاصة في العمود الفقري، وتحديد مدى تأثر الأنسجة المحيطة، أو لتحديد عمر الكسر (جديد أم قديم). يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تفسير هذه الصور لتقديم أدق التشخيصات.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص الشامل والدقيق هو الخطوة الأولى والأساسية نحو وضع خطة علاجية فعالة ومخصصة لكل مريض، مستفيدًا من أحدث التجهيزات والبروتوكولات الطبية المتبعة عالميًا لضمان أعلى مستويات الرعاية للمرضى في صنعاء.
5. استراتيجيات الوقاية والعلاج المتكاملة لهشاشة العظام
الوقاية خير من العلاج، وهذا المبدأ ينطبق بوضوح على هشاشة العظام. ومع ذلك، حتى بعد تشخيص الحالة، هناك العديد من الخيارات العلاجية المتاحة التي تهدف إلى تقليل خطر الكسور، إبطاء تقدم المرض، وتحسين جودة الحياة. يتبنى مركز الأستاذ الدكتور محمد هطيف نهجًا متكاملاً يجمع بين التوعية بالوقاية، والعلاج الدوائي، والتدخل الجراحي عند الضرورة، وبرامج التأهيل الشاملة.
5.1. الوقاية من هشاشة العظام والكسور: نهج استباقي
تبدأ الوقاية من هشاشة العظام مبكرًا في الحياة وتستمر طوال العمر، وهي أساسية للحفاظ على صحة العظام:
*
نظام غذائي غني بالكالسيوم وفيتامين د:
*
الكالسيوم:
يُعد المكون الهيكلي الرئيسي للعظام. يجب الحرص على تناول الأطعمة الغنية بالكالسيوم مثل منتجات الألبان (الحليب، الزبادي، الجبن)، الخضروات الورقية الخضراء الداكنة (مثل السبانخ والبروكلي)، الأسماك الصغيرة بعظامها (مثل السردين)، والمكسرات والبذور. الاحتياج اليومي للبالغين حوالي 1000-1200 ملجم.
*
فيتامين د:
ضروري لامتصاص الكالسيوم في الأمعاء وتثبيته في العظام. يمكن الحصول عليه من التعرض لأشعة الشمس المباشرة (بحذر)، وتناول الأطعمة المدعمة بفيتامين د، والأسماك الدهنية (مثل السلمون والتونة). الاحتياج اليومي يوصى به حوالي 800-1000 وحدة دولية. قد يصف
الدكتور هطيف
مكملات غذائية إذا كان هناك نقص.
*
النشاط البدني المنتظم:
تلعب التمارين الرياضية دورًا حيويًا في بناء وتقوية العظام. يوصى بتمارين تحمل الوزن (Weight-bearing exercises) مثل المشي السريع، الرقص، صعود الدرج، والجري الخفيف. كما أن تمارين تقوية العضلات (Strength-training exercises) باستخدام الأثقال الخفيفة أو أشرطة المقاومة تعزز من قوة العظام والعضلات المحيطة بها. ينصح
الأستاذ الدكتور محمد هطيف
بممارسة الرياضة بانتظام تحت إشراف متخصص لتجنب الإصابات.
*
تجنب العادات الضارة:
*
الإقلاع عن التدخين:
يضر التدخين مباشرة بخلايا بناء العظم ويقلل من تدفق الدم إليها، مما يسرع من فقدان العظم.
*
الحد من استهلاك الكحول:
الإفراط في تناول الكحول يؤثر سلبًا على امتصاص الكالسيوم ويزيد من خطر السقوط والكسور.
*
الحد من السقوط:
يُعد منع السقوط استراتيجية وقائية أساسية، خاصة لكبار السن. يمكن تحقيق ذلك من خلال:
* إجراء تعديلات في بيئة المنزل (إزالة السجاد الزائد أو المتحرك، تحسين الإضاءة، تركيب مقابض دعم في الحمامات).
* مراجعة الأدوية مع الطبيب لتقييم أي آثار جانبية قد تسبب الدوار أو فقدان التوازن.
* ممارسة تمارين التوازن والمرونة.
* فحص البصر والسمع بانتظام.
5.2. العلاج الدوائي لهشاشة العظام: تقوية العظام من الداخل
يهدف العلاج الدوائي إلى إبطاء عملية فقدان العظم، أو زيادة كثافته المعدنية، وبالتالي تقليل خطر الكسور. يتم تحديد الدواء الأنسب لكل مريض بناءً على شدة الحالة، عمر المريض، تاريخه الطبي، وعوامل الخطر الفردية، ويتم ذلك تحت الإشراف الدقيق لمتخصص مثل الأستاذ الدكتور محمد هطيف .
-
مضادات الامتصاص (Antiresorptives): تعمل هذه الفئة من الأدوية على إبطاء عملية هدم العظم وتقليل نشاط ناقضات العظم.
- البيسفوسفونات (Bisphosphonates): هي الأدوية الأكثر شيوعًا وفعالية. تشمل (أليندرونات، ريزيدرونات، إيباندرونات، زوليدرونات). يمكن أن تؤخذ فمويًا (يوميًا، أسبوعيًا، أو شهريًا) أو عن طريق الحقن الوريدي (سنويًا).
- الدينوسوماب (Denosumab): هو جسم مضاد أحادي النسيلة يعمل على تثبيط ناقضات العظم. يُعطى على شكل حقنة تحت الجلد كل 6 أشهر.
- معدلات مستقبلات الإستروجين الانتقائية (SERMs): مثل رالوكسيفين، تستخدم بشكل رئيسي للنساء بعد انقطاع الطمث لتقليل خطر كسور الفقرات وقد تكون لها فائدة في تقليل خطر سرطان الثدي.
- الكالسيتونين (Calcitonin): هو هرمون يمكن أن يساعد في تخفيف الألم المرتبط بكسور الفقرات، ولكن فعاليته في منع الكسور أقل من غيره.
-
البانيات (Anabolics): تعمل هذه الفئة من الأدوية على تحفيز وتنشيط بانيات العظم، مما يؤدي إلى بناء عظم جديد وزيادة كثافته.
- تيريباراتايد (Teriparatide): هو شكل تركيبي من هرمون الغدة الجاردرقية، ويُعطى كحقنة يومية تحت الجلد لمدة تصل إلى سنتين. يستخدم للحالات الشديدة أو للمرضى الذين لم يستجيبوا للعلاجات الأخرى.
- روموسوزوماب (Romosozumab): دواء جديد يعمل على زيادة بناء العظم وتقليل هدمه في نفس الوقت. يُعطى كحقنة شهرية تحت الجلد لمدة 12 شهرًا.
الجدول 1: مقارنة بين الفئات الرئيسية لأدوية هشاشة العظام
| فئة الدواء | آلية العمل | أمثلة شائعة | طريقة الإعطاء | مميزات | اعتبارات هامة |
|---|---|---|---|---|---|
| مضادات الامتصاص | |||||
| البيسفوسفونات | تثبط نشاط ناقضات العظم (الخلايا الهادمة للعظم) | أليندرونات، ريزيدرونات، زوليدرونات | فموي أو وريدي | فعالية عالية في تقليل جميع أنواع الكسور، متوفرة | يجب الالتزام بتعليمات خاصة لتجنب تهيج المريء، قد تسبب آلامًا في العظام والمفاصل. |
| الدينوسوماب | جسم مضاد أحادي النسيلة يمنع تكوين ناقضات العظم ونشاطها | Prolia | حقن تحت الجلد | فعالية مماثلة للبيسفوسفونات، مناسبة لمرضى الكلى | يجب الاستمرار في العلاج، قد تزيد خطر العدوى بعد التوقف المفاجئ. |
| معدلات مستقبلات الإستروجين الانتقائية (SERMs) | تحاكي تأثير الإستروجين على العظام | رالوكسيفين | فموي | تقلل كسور الفقرات، تقلل خطر سرطان الثدي | قد تزيد خطر الجلطات الدموية، لا تزيد كثافة العظام في الورك بنفس فعالية البيسفوسفونات. |
| البانيات | |||||
| التيريباراتايد | يحاكي هرمون الغدة الجاردرقية، يحفز بانيات العظم | Forsteo | حقن يومي تحت الجلد | يزيد كثافة العظام بشكل كبير، فعال في الكسور الشديدة | يستخدم لفترة محدودة (سنتين)، لا ينصح به لبعض حالات السرطان. |
| الروموسوزوماب | يزيد بناء العظم ويقلل الهدم | Evenity | حقن شهري تحت الجلد | تأثير مزدوج وسريع على كثافة العظام | يستخدم لمدة 12 شهرًا، قد يزيد من خطر الأحداث القلبية الوعائية. |
5.3. التدخلات الجراحية للكسور المرتبطة بهشاشة العظام: إعادة بناء الأمل
عند حدوث كسر نتيجة لهشاشة العظام، قد يصبح التدخل الجراحي ضروريًا لإعادة العظم إلى وضعه التشريحي الطبيعي، تخفيف الألم الشديد، واستعادة الوظيفة الحركية. يمتلك الأستاذ الدكتور محمد هطيف خبرة فريدة ومتطورة في التعامل مع هذه الكسور، خاصة تلك المعقدة التي تتطلب دقة متناهية.
5.3.1. كسور الورك (Hip Fractures)
كسور الورك هي من أخطر كسور هشاشة العظام، وتُعد حالة طارئة تتطلب عادة تدخلاً جراحيًا عاجلاً خلال 24-48 ساعة لتحسين النتائج وتقليل المضاعفات. تُجرى هذه الجراحات بواسطة
الأستاذ الدكتور محمد هطيف
بخبرة ودقة عالية، مستخدمًا أحدث التقنيات لضمان أفضل النتائج، بما في ذلك:
*
التثبيت الداخلي (Internal Fixation - ORIF):
يتم استخدام شرائح ومسامير أو قضبان معدنية خاصة (مثل مسمار النخاع) لتثبيت الكسر وإعادة العظم إلى محاذاته الطبيعية. هذه الطريقة مناسبة للكسور الأقل تعقيدًا أو تلك التي لا تؤثر بشكل كبير على رأس الفخذ.
*
تغيير مفصل الورك الجزئي (Hemiarthroplasty):
يتم استبدال رأس وعنق عظم الفخذ فقط بمفصل اصطناعي. يُفضل هذا الخيار غالبًا للمرضى كبار السن الذين كانوا مستقلين قبل الكسر.
*
تغيير مفصل الورك الكلي (Total Hip Arthroplasty):
يتم استبدال رأس وعنق عظم الفخذ، بالإضافة إلى تجويف الحوض (Acetabulum)، بمفصل اصطناعي كامل. يُفضل هذا الإجراء في حالات معينة، خاصة إذا كان المريض يعاني من التهاب مفاصل سابق في الورك أو عندما يكون هناك تدمير كبير للمفصل.
-
إجراء جراحة تثبيت كسر الورك (ORIF) باستخدام مسمار نخاعي (Intramedullary Nail) - مثال لخطوات الإجراء الذي يتقنه الدكتور هطيف:
- التقييم الشامل قبل الجراحة: يتم فحص المريض بدقة متناهية، وإجراء فحوصات الدم الشاملة، وأشعة X، وأشعة مقطعية (CT scan) لتقييم الكسر بدقة. يتحقق الدكتور هطيف من التجهيز الجراحي بما يتناسب مع حالته الصحية العامة، وقد يستشير أطباء التخدير والتخصصات الأخرى لضمان سلامة المريض القصوى.
- التخدير: غالبًا ما تتم الجراحة تحت التخدير العام أو التخدير النصفي (فوق الجافية أو النخاعي) حسب حالة المريض وتفضيلات فريق التخدير.
- الشق الجراحي: يتم عمل شق جراحي صغير نسبيًا (minimal invasive) في منطقة الورك أو الفخذ حسب نوع الكسر، وبتوجيه من صور الأشعة الحية.
- تحديد الكسر وإعادة التوضع: يتم تحديد موقع الكسر بدقة، وتنظيف المنطقة من أي بقايا عظمية أو نسيج تالف. يقوم الدكتور هطيف بإعادة قطع العظم المكسورة إلى محاذاتها التشريحية الصحيحة بدقة متناهية باستخدام أدوات خاصة. هنا تبرز مهارة الدكتور هطيف وخبرته في التعامل مع العظام الهشة.
- التثبيت الداخلي: يتم إدخال مسمار نخاعي طويل (intramedullary nail) من خلال الجزء العلوي من عظم الفخذ ومروراً بقناة النخاع العظمي ليعبر منطقة الكسر ويثبت الأجزاء المكسورة. يتم استخدام مسامير تثبيت إضافية (locking screws) عبر المسمار النخاعي لتثبيت الكسر بشكل آمن ومستقر. يختار الدكتور هطيف الأداة الأنسب لكل حالة لضمان الاستقرار الأمثل وتقليل مخاطر عدم الالتئام.
- إغلاق الجرح: بعد التأكد من الثبات التام للكسر ومحاذاته، يتم إغلاق طبقات الأنسجة والجلد بدقة باستخدام الغرز.
- مراقبة ما بعد الجراحة: يتم نقل المريض إلى غرفة الإفاقة للمراقبة المستمرة للأعراض الحيوية وتسكين الألم.
5.3.2. كسور الانضغاط في الفقرات (Vertebral Compression Fractures)
تحدث هذه الكسور نتيجة ضعف الفقرات وتسطحها (انهيارها)، مما يسبب آلامًا حادة وموهنة في الظهر، وفقدانًا للطول، وتغيرات في وضعية الجسم.
*
الخيارات الجراحية (الجراحة المحدودة التوغل):
*
ترميم الفقرات (Vertebroplasty):
إجراء طفيف التوغل يتم فيه حقن مادة إسمنتية طبية خاصة (bone cement) داخل الفقرة المكسورة لتقويتها وتثبيتها، مما يخفف الألم بشكل كبير.
*
رأب الحدباء / رأب الفقرات بالبالون (Kyphoplasty):
إجراء مشابه لترميم الفقرات، ولكنه يتضمن إدخال بالون صغير داخل الفقرة المكسورة ثم نفخه برفق لرفع الفقرة واستعادة جزء من ارتفاعها قبل حقن الإسمنت العظمي. يساعد هذا الإجراء على استعادة بعض من طول الفقرة وتقليل الحداب.
-
إجراء رأب الفقرات بالبالون (Kyphoplasty) - مثال لخطوات الإجراء الذي يتميز به الدكتور هطيف:
- التقييم الشامل قبل الجراحة: تشمل الأشعة السينية، الرنين المغناطيسي (MRI)، وأحيانًا الأشعة المقطعية (CT scan) لتقييم الفقرة المكسورة بدقة، وتحديد مدى انهيارها، والتأكد من عدم وجود ضغط على الأعصاب. يُعد الأستاذ الدكتور محمد هطيف خبيرًا في قراءة هذه الصور لتحديد أفضل مسار للعلاج وأكثر الفقرات تضررًا.
- التخدير: عادة ما يتم الإجراء تحت التخدير الموضعي مع التخدير الوريدي المهدئ (Sedation)، أو التخدير العام في بعض الحالات المعقدة.
- إدخال الإبرة: يتم إدخال إبرة رفيعة خاصة عبر الجلد إلى الفقرة المكسورة (عادة من خلال شق صغير جدًا) تحت توجيه الأشعة السينية الحية (fluoroscopy) أو الأشعة المقطعية لضمان الدقة المتناهية وتجنب إصابة الأعصاب أو الأنسجة المحيطة.
- توسيع البالون: يتم إدخال بالون خاص مطوي عبر الإبرة إلى داخل الفقرة المكسورة ثم نفخه برفق. هذا يؤدي إلى رفع الجزء المنهار من الفقرة، واستعادة جزء من ارتفاعها الأصلي، وتشكيل تجويف داخل العظم المكسور.
- حقن الإسمنت العظمي: يتم سحب البالون بحذر، ومن ثم يتم حقن الإسمنت العظمي السائل (polymethyl methacrylate - PMMA) في التجويف الذي تم إنشاؤه. يتصلب الإسمنت بسرعة داخل الفقرة، مما يوفر استقرارًا فوريًا للفقرة ويخفف الألم بشكل كبير.
- إغلاق الجرح: يتم سحب الإبرة، ويتم تغطية مكان الحقن بضمادة صغيرة لاصقة.
5.3.3. كسور الرسغ (Colles' Fracture) وكسور أخرى
قد تتطلب كسور الرسغ (مثل كسر كوليس الشهير)، أو الذراع، أو الكاحل المرتبطة بهشاشة العظام أيضًا تدخلاً جراحيًا في حالات معينة، خاصة إذا كانت الكسور غير مستقرة، أو متعددة الأجزاء، أو تؤثر على سطح المفصل. تتضمن الجراحة عادة إعادة وضع العظام وتثبيتها بالمسامير والشرائح المعدنية الدقيقة.
5.4. تقنيات الأستاذ الدكتور محمد هطيف المتقدمة في جراحة العظام: خبرة لا تضاهى
يتميز
الأستاذ الدكتور محمد هطيف
بتطبيقه لأحدث التقنيات الجراحية وأكثرها تطوراً، والتي تضمن نتائج ممتازة، وتقلل من حجم التدخل الجراحي، وتسرع من فترة التعافي، مما يجعله الخيار الأول لمرضى العظام في صنعاء واليمن:
*
الجراحة المجهرية (Microsurgery):
يمتلك
الدكتور هطيف
مهارة فائقة في استخدام المجهر الجراحي الذي يوفر تكبيرًا عاليًا لمنطقة العمل، مما يتيح له إجراء عمليات بالغة الدقة، خاصة في العمود الفقري والأعصاب الطرفية والأوعية الدقيقة. هذا يقلل من حجم الشقوق الجراحية، يحمي الأنسجة السليمة، ويخفض من مخاطر المضاعفات.
*
المناظير رباعية الأبعاد (4K Arthroscopy):
يستخدم
الدكتور هطيف
أحدث أنظمة المناظير التي توفر صورًا عالية الوضوح (4K) لمفاصل الجسم (مثل الركبة، الكتف، الكاحل). تتيح هذه التقنية تشخيص وعلاج مشاكل المفاصل بدقة استثنائية من خلال شقوق صغيرة جدًا، مما يقلل من الألم بعد الجراحة ويساعد على التعافي السريع والعودة المبكرة للنشاط.
*
جراحات تبديل المفاصل (Arthroplasty):
يمتلك
الدكتور هطيف
خبرة واسعة ونجاحات متكررة في استبدال المفاصل التالفة (سواء بسبب الكسور المعقدة المرتبطة بهشاشة العظام أو التهاب المفاصل الشديد) بمفاصل اصطناعية (مثل مفصل الورك، الركبة، الكتف). هذه الجراحات تعيد للمرضى قدرتهم على الحركة، وتخفف الألم المزمن، وتُحسن بشكل كبير من جودة حياتهم.
إن التزام الدكتور هطيف الراسخ باستخدام هذه التقنيات المتقدمة والمعايير العالمية يؤكد مكانته كخبير رائد، ليس فقط في علاج كسور هشاشة العظام، بل في استعادة جودة الحياة والحركة للمرضى الذين يواجهون تحديات العظام الأكثر تعقيدًا.
6. التأهيل والرعاية بعد العلاج: مفتاح التعافي الشامل
لا يكتمل علاج هشاشة العظام وكسورها دون خطة تأهيل شاملة ومصممة خصيصًا لكل مريض. تهدف هذه الخطة إلى استعادة القوة العضلية، تحسين نطاق الحركة، تعزيز التوازن، والوقاية من السقوط والكسور المستقبلية. يولي الأستاذ الدكتور محمد هطيف اهتمامًا كبيرًا لمرحلة ما بعد الجراحة وما بعدها، ويقدم إرشادات دقيقة للتأهيل بالتعاون مع فريق متخصص من أخصائيي العلاج الطبيعي والوظيفي.
6.1. مراحل التأهيل بعد الكسور المرتبطة بهشاشة العظام
الجدول 2: مراحل التأهيل بعد الكسور المرتبطة بهشاشة العظام
| المرحلة | الفترة الزمنية (تقريبية) | الأهداف الرئيسية | الأنشطة الموصى بها | ملاحظات هامة |
|---|---|---|---|---|
| المرحلة الأولية (الحادة) | من يوم الكسر إلى 2-4 أسابيع | السيطرة على الألم، حماية الكسر من أي ضغوط، منع المضاعفات المبكرة (جلطات). | الراحة التامة (مع الحركة المسموح بها)، استخدام المسكنات، التثبيت (جبيرة/دعامة)، تمارين التنفس والدورة الدموية (تحريك أصابع القدمين واليدين). | لا تحمل وزنًا على الجزء المصاب إطلاقًا، التزام صارم بتعليمات الطبيب. |
| مرحلة الشفاء المبكر | 4-12 أسبوعًا | بدء استعادة الحركة، تقوية العضلات المحيطة، تحمل وزن جزئي تدريجيًا. | تمارين النطاق الحركي اللطيفة للمفصل المصاب والمجاورة، تمارين التقوية بالإيزومترك، الوقوف والتحمل الجزئي للوزن (بمساعدة مشاية أو عكازات). | إشراف أخصائي العلاج الطبيعي ضروري، زيادة النشاط تدريجيًا وبحذر شديد. |
| مرحلة استعادة الوظيفة الكاملة | 3-6 أشهر فما فوق | استعادة كامل القوة العضلية والتحمل، تحسين التوازن والتنسيق، العودة للأنشطة اليومية. | تمارين المقاومة المتزايدة للعضلات الرئيسية، تمارين التوازن الديناميكية (مثل الوقوف على ساق واحدة)، المشي لمسافات أطول، تدريب على الأنشطة الوظيفية. | الاستمرارية مهمة، التركيز على منع السقوط المستقبلي وتعديل البيئة. |
| مرحلة الصيانة طويلة الأمد | مدى الحياة | الحفاظ على كثافة العظام، الوقاية من كسور جديدة، تبني نمط حياة صحي ومستدام. | نظام غذائي متوازن وغني بالكالسيوم وفيتامين د، مكملات غذائية عند الحاجة، نشاط بدني منتظم ومتنوع. | المتابعة الدورية مع الأستاذ الدكتور محمد هطيف ، تعديل خطة العلاج الدوائي إذا لزم الأمر. |
6.2. الدور الحيوي للعلاج الطبيعي والوظيفي
-
العلاج الطبيعي (Physical Therapy):
يلعب دورًا محوريًا في عملية استعادة القوة العضلية، المرونة، التوازن، والتحمل بعد الكسر. يركز أخصائيو العلاج الطبيعي على:
- تخفيف الألم: باستخدام تقنيات يدوية، كمادات ساخنة/باردة، أو أجهزة علاج طبيعي.
- تمارين النطاق الحركي: لاستعادة حركة المفصل الطبيعية تدريجيًا ومنع التيبس.
- تمارين التقوية: لبناء العضلات المحيطة بالعظم المصاب والمفاصل المجاورة، مما يوفر دعمًا إضافيًا.
- تمارين التوازن والتناسق: لتقليل خطر السقوط المتكرر.
- المشي الآمن: تدريب المريض على المشي بمساعدة الأجهزة المساعدة (مشاية، عكازات) ثم بدونها، مع التركيز على نمط المشي الصحيح.
-
العلاج الوظيفي (Occupational Therapy):
يساعد المرضى على التكيف مع أي قيود مؤقتة أو دائمة في القدرات، ويعلمهم كيفية أداء الأنشطة اليومية بأمان واستقلالية. يشمل ذلك التدريب على:
- الأنشطة اليومية الأساسية: مثل ارتداء الملابس، الاستحمام، الطهي، وتناول الطعام.
- تعديل البيئة: التوصية بتعديلات ضرورية في بيئة المنزل أو العمل لجعلها أكثر أمانًا وسهولة في الاستخدام.
- استخدام الأجهزة المساعدة: التدريب على استخدام أدوات مساعدة خاصة لتسهيل المهام اليومية.
6.3. استراتيجيات منع السقوط طويلة الأمد: حماية مستقبلية
منع السقوط هو حجر الزاوية في إدارة هشاشة العظام والوقاية من الكسور المستقبلية، ويشدد
الأستاذ الدكتور محمد هطيف
وفريقه على أهميته القصوى:
*
تعديل البيئة المنزلية:
إزالة العوائق من الممرات، تثبيت السجاد المتحرك أو إزالته، تحسين الإضاءة في جميع الغرف والدرج، تركيب مقابض دعم في الحمامات وبالقرب من المرحاض.
*
مراجعة الأدوية بانتظام:
التأكد من أن الأدوية التي يتناولها المريض لا تسبب آثارًا جانبية مثل الدوار، النعاس، أو انخفاض ضغط الدم الانتصابي الذي يزيد من خطر السقوط.
*
فحص النظر والسمع:
تحديث النظارات الطبية أو السماعات بانتظام، حيث يؤثر ضعف البصر أو السمع بشكل مباشر على التوازن والإدراك المكاني.
*
استخدام الأجهزة المساعدة المناسبة:
مثل المشاية أو العكازات عند الحاجة لزيادة الثبات والدعم أثناء الحركة.
*
ارتداء الأحذية المناسبة:
يفضل الأحذية ذات الكعب المنخفض والنعل غير القابل للانزلاق لتوفير أقصى درجات الثبات.
*
ممارسة تمارين التوازن والتقوية بانتظام:
مثل التاي تشي أو اليوجا، والتي يمكن أن تحسن التوازن والمرونة.
يحرص الدكتور هطيف وفريقه الطبي على تزويد كل مريض بخطة تأهيل شاملة ومخصصة، مع المتابعة المستمرة لضمان أفضل تعافٍ ومنع المضاعفات المستقبلية، ليعود المريض إلى حياته الطبيعية بقدر الإمكان وبأمان تام.
7. قصص نجاح حقيقية بفضل رعاية الأستاذ الدكتور محمد هطيف: شهادات من الواقع
في مركز الأستاذ الدكتور محمد هطيف ، تتجسد الخبرة والاحترافية في كل قصة نجاح تُروى. هذه ليست مجرد حالات طبية، بل هي حياة تم تغييرها، وأمل تم استعادته بفضل الرعاية الفائقة والمهارة الجراحية التي لا تضاهى. إن هذه الشهادات تعكس التزام الدكتور هطيف بالصدق الطبي وتقديم أفضل الحلول العلاجية، مما يجعله الخيار الأول لمرضى العظام في صنعاء واليمن.
7.1. قصة السيدة فاطمة (72 عامًا): استعادة الاستقلالية بعد كسر ورك معقد
كانت السيدة فاطمة، وهي سيدة فاضلة في الثانية والسبعين من عمرها، تتمتع بحياة نشطة نسبياً على الرغم من تشخيصها بهشاشة العظام قبل عدة سنوات. تعرضت السيدة فاطمة لسقوط بسيط داخل منزلها أدى إلى كسر معقد ومدمر في عنق الفخذ الأيمن. أدخلت إلى أحد المستشفيات، لكن تعقيد الكسر وهشاشة عظامها الشديدة جعلا العديد من الأطباء يترددون في إجراء الجراحة، خوفاً من عدم نجاح التثبيت أو حدوث مضاعفات خطيرة. فقدت السيدة فاطمة قدرتها على المشي وأصابتها آلام مبرحة، وبدأت تخشى أن تقضي بقية حياتها طريحة الفراش.
بفضل توصية قوية من أحد الأقارب الذي شهد كفاءة
الأستاذ الدكتور محمد هطيف
في حالات مشابهة، حضرت السيدة فاطمة إلى مركزه في صنعاء. بعد فحص دقيق وشامل، وتقييم معمق للأشعة السينية ثلاثية الأبعاد والأشعة المقطعية، قرر
الدكتور هطيف
أن الجراحة هي الأمل الوحيد لاستعادة حركتها والتخفيف من آلامها.
استعداداً للجراحة، قام
الدكتور هطيف
بوضع خطة تفصيلية، مع الأخذ في الاعتبار ضعف عظام السيدة فاطمة. باستخدام تقنيات
الجراحة المجهرية الدقيقة
والخبرة المتراكمة لأكثر من عقدين في التعامل مع العظام الهشة، نجح
الدكتور هطيف
في إجراء عملية
تغيير مفصل الورك الجزئي (Hemiarthroplasty)
للسيدة فاطمة، حيث استخدم غرسات خاصة مصممة للعظام الهشة لضمان أقصى درجات الثبات.
بعد الجراحة، بدأت السيدة فاطمة برنامج تأهيل مكثف تحت إشراف فريق الدكتور هطيف المتخصص. وفي غضون أيام قليلة، تمكنت من البدء في تمارين تحريك الساق بمساعدة، وخلال أسابيع قليلة تمكنت من الوقوف والمشي بمساعدة المشاية. بعد ثلاثة أشهر، استعادت السيدة فاطمة استقلاليتها بشكل كبير، وعادت للمشي بشكل طبيعي تقريباً.
تقول السيدة فاطمة وابتسامة عريضة على وجهها: "كنت أعتقد أن حياتي انتهت، وأنني سأقضي بقية أيامي طريحة الفراش أعالة على أولادي. لكن
الأستاذ الدكتور محمد هطيف
أعاد لي ليس فقط القدرة على المشي، بل أعاد لي الأمل وحياتي بأكملها. إنه ليس مجرد جراح عظام، بل هو منقذ للأرواح وقادر على فعل المستحيل." هذه القصة تجسد التزام
الدكتور هطيف
بالصدق الطبي، وتقديم الحلول المبتكرة حتى في أصعب الحالات التي يتردد فيها الآخرون.
7.2. قصة الأستاذ أحمد (65 عامًا): التخلص من آلام الظهر المزمنة واستعادة النشاط
الأستاذ أحمد، مدرس متقاعد في الخامسة والستين من عمره، كان يعاني من آلام ظهر مزمنة وموهنة جعلت حياته صعبة. كانت هذه الآلام نتيجة لكسور انضغاطية متعددة في فقرات العمود الفقري، ناتجة عن هشاشة العظام التي لم يتم تشخيصها مبكرًا. كانت آلامه شديدة لدرجة أنه لم يستطع الجلوس أو الوقوف لفترات طويلة، أو حتى النوم بشكل مريح، مما أثر بشكل كبير على جودة حياته ونشاطه اليومي، وحرمه من الاستمتاع بأحفاده وهواياته المفضلة.
بعد فشل العلاجات التحفظية المختلفة، نصحه العديد من الأطباء بضرورة زيارة الأستاذ الدكتور محمد هطيف ، المعروف بخبرته الواسعة في جراحات العمود الفقري المتقدمة. قام الدكتور هطيف بتقييم حالة الأستاذ أحمد بدقة، وأجرى فحوصات متعمقة بما في ذلك الرنين المغناطيسي والأشعة المقطعية التي أكدت وجود عدة كسور انضغاطية في الفقرات. بناءً على هذه التقييمات، أكد الدكتور هطيف أن إجراء رأب الفقرات بالبالون (Kyphoplasty) هو الحل الأمثل لتخفيف الألم وتثبيت الفقرات المصابة.
أجرى الدكتور هطيف العملية بدقة متناهية وباستخدام أحدث التجهيزات، مستخدماً توجيه الأشعة السينية الحية لضمان حقن الإسمنت العظمي في المكان الصحيح داخل الفقرات المصابة، مع الحرص على استعادة قدر الإمكان من ارتفاع الفقرات المنهارة. كانت النتائج فورية وملحوظة. بعد ساعات قليلة من العملية، شعر الأستاذ أحمد بتحسن كبير وغير مسبوق في الألم. في اليوم التالي، تمكن من الوقوف والمشي دون مساعدة، ومع متابعة برنامج التأهيل الموصى به من قبل الدكتور هطيف وفريقه، استعاد الأستاذ أحمد حياته الطبيعية تدريجياً، وبات قادرًا على العودة لممارسة هواياته التي حرم منها لسنوات، مثل المشي في الحدائق وقراءة الكتب لساعات طويلة.
يقول الأستاذ أحمد بامتنان عميق: " الأستاذ الدكتور محمد هطيف لم يعالج آلام ظهري فحسب، بل أعاد لي حياتي التي فقدتها بسبب الألم. لم أكن أتصور أنني سأتخلص من هذا الألم الموهن بهذه السرعة والفعالية. إنه حقًا أفضل دكتور عظام في صنعاء، وشهادتي فيه مجروحة بعد ما رأيته من كفاءة وخبرة لا مثيل لها، والتزام أخلاقي يجعلني أثق به ثقة عمياء."
هذه القصص ليست مجرد حكايات، بل هي شهادات حية وقوية على الكفاءة الاستثنائية لـ الأستاذ الدكتور محمد هطيف ، وقدرته على إعادة الأمل والحركة والمعيشة الكريمة للمرضى الذين يواجهون تحديات العظام المعقدة. إن التزامه بأحدث التقنيات والمعايير الطبية العالمية، إلى جانب خبرته العميقة في الجراحة ورعايته الإنسانية، يجعله الخيار الأمثل والآمن لرعاية العظام والعمود الفقري في اليمن.
8. الأسئلة الشائعة حول هشاشة العظام والكسور المرتبطة بها
يسعى الأستاذ الدكتور محمد هطيف دائمًا لتقديم أقصى درجات التوعية والمعرفة لمرضاه. فيما يلي إجابات وافية لأكثر الأسئلة شيوعًا حول هشاشة العظام والكسور المرتبطة بها، لمساعدة المرضى وعائلاتهم على فهم حالتهم بشكل أفضل واتخاذ قرارات مستنيرة.
8.1. ما هي هشاشة العظام بالتحديد؟
هشاشة العظام هي حالة مرضية تصبح فيها العظام ضعيفة وهشة للغاية نتيجة فقدان كثافتها المعدنية وقوتها الهيكلية. هذا يجعلها أكثر عرضة للكسور حتى من أبسط الصدمات أو السقوط، وأحيانًا قد تحدث الكسور تلقائياً دون سبب واضح. يحدث هذا عندما يختل التوازن بين عملية بناء العظم وعملية هدمه، حيث تزيد الأخيرة.
8.2. من هم الأشخاص الأكثر عرضة للإصابة بهشاشة العظام؟
الأشخاص الأكثر عرضة للإصابة هم: النساء بعد سن اليأس (بسبب انخفاض هرمون الإستروجين)، وكبار السن بشكل عام (رجالًا ونساءً) بعد سن 65-70، والذين لديهم تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك، والأشخاص ذوو البنية الجسمانية النحيلة والصغيرة. كما أن نمط الحياة غير الصحي (نقص الكالسيوم وفيتامين د، قلة النشاط البدني، التدخين، الإفراط في الكحول) وبعض الحالات الطبية والأدوية (مثل الكورتيزون) تزيد من المخاطر.
8.3. كيف يتم تشخيص هشاشة العظام بدقة؟
يتم التشخيص بشكل أساسي من خلال قياس كثافة العظام (DEXA scan) ، والذي يُعد المعيار الذهبي لتحديد كثافة العظام في الورك والعمود الفقري. تُستخدم نتائج فحص DEXA (مثل T-score) لتحديد ما إذا كانت العظام طبيعية، تعاني من نقص في الكثافة (Osteopenia)، أو هشاشة العظام. كما يتم إجراء فحوصات دم لتقييم مستويات الكالسيوم وفيتامين د ووظائف الغدد الصماء والكلى لاستبعاد أي أسباب ثانوية. يؤكد الأستاذ الدكتور محمد هطيف على دقة التشخيص كأساس لخطة علاجية فعالة وموجهة.
8.4. هل يمكن علاج هشاشة العظام بشكل كامل أم فقط التحكم بها؟
لا يمكن "علاج" هشاشة العظام بالمعنى الشامل لاستعادة العظام إلى كثافتها وقوتها الكاملة كما كانت في مرحلة الشباب في معظم الحالات المتقدمة. ومع ذلك، يمكن التحكم في المرض بشكل فعال جدًا، ووقف تفاقمه، وزيادة كثافة العظام إلى حد كبير، وتقليل خطر الكسور بشكل ملحوظ. يهدف العلاج إلى تقوية العظام الموجودة، منع المزيد من الفقدان، وتحسين جودة الحياة. التزام المريض بالخطة العلاجية التي يضعها الدكتور هطيف أمر حيوي.
8.5. ما هي أهمية الكالسيوم وفيتامين د في الوقاية والعلاج من هشاشة العظام؟
الكالسيوم هو المكون الهيكلي الأساسي للعظام وضروري لقوتها. فيتامين د بدوره ضروري لامتصاص الكالسيوم من الجهاز الهضمي إلى الدم، ومن ثم تثبيته في العظام. نقص أي منهما، أو كليهما، يؤدي إلى ضعف العظام وهشاشتها. لذلك، يُعد الحصول على كميات كافية من الكالسيوم وفيتامين د عبر النظام الغذائي الصحي والمكملات الغذائية (عند الحاجة وبعد استشارة الطبيب) حجر الزاوية في استراتيجيات الوقاية والعلاج.
8.6. متى يكون التدخل الجراحي ضروريًا في حالات كسور هشاشة العظام؟
يصبح التدخل الجراحي ضروريًا وحاسمًا عندما تحدث الكسور نتيجة لهشاشة العظام، خاصة كسور الورك (التي تتطلب جراحة عاجلة غالبًا)، وبعض كسور العمود الفقري التي تسبب ألمًا شديدًا أو ضغطًا على الأعصاب، وكذلك كسور الرسغ أو الأطراف الأخرى التي لا يمكن تثبيتها بشكل فعال بالطرق غير الجراحية. يحدد الأستاذ الدكتور محمد هطيف الخيار الجراحي الأنسب بناءً على نوع الكسر ومكانه، عمر المريض، وحالته الصحية العامة، مع الأخذ في الاعتبار هشاشة العظام.
8.7. هل ممارسة الرياضة آمنة ومفيدة لمرضى هشاشة العظام؟ وما نوع الرياضات الموصى بها؟
نعم، الرياضة ضرورية جدًا وآمنة بل وموصى بها لمرضى هشاشة العظام، ولكن يجب أن تتم تحت إشراف طبي أو أخصائي علاج طبيعي. التمارين الرياضية تساعد على بناء العظام والحفاظ على كثافتها، وتقوية العضلات، وتحسين التوازن، مما يقلل من خطر السقوط. يوصى بتمارين تحمل الوزن الخفيفة إلى المعتدلة (مثل المشي السريع، الرقص، صعود الدرج)، وتمارين تقوية العضلات (باستخدام أوزان خفيفة أو أشرطة مقاومة)، وتمارين التوازن (مثل التاي تشي واليوجا). يجب تجنب التمارين عالية التأثير أو التي تضع ضغطًا مفرطًا على العمود الفقري.
8.8. ما هي الجراحة المجهرية والمناظير 4K التي يستخدمها الأستاذ الدكتور محمد هطيف؟ وما فوائدها؟
- الجراحة المجهرية (Microsurgery): هي تقنية جراحية حديثة يستخدم فيها الدكتور هطيف مجهرًا جراحيًا عالي التكبير أثناء العملية، مما يسمح له برؤية التفاصيل الدقيقة للأعصاب والأوعية والأنسجة بدقة فائقة. هذا يتيح له إجراء عمليات بالغة الدقة بأقل تدخل ممكن في الأنسجة المحيطة، مما يقلل من النزيف، ويقلل من الأضرار الجانبية، ويقصر فترة التعافي، ويحسن من النتائج الوظيفية، خاصة في جراحات العمود الفقري.
- المناظير 4K (4K Arthroscopy): هي تقنية متطورة تستخدم كاميرات مناظير عالية الدقة جدًا (بدقة 4K) لفحص وعلاج مشاكل المفاصل (مثل الركبة، الكتف، الكاحل) من خلال شقوق صغيرة جدًا (عادة لا تتجاوز بضعة ملليمترات). توفر هذه التقنية رؤية واضحة للغاية وتفصيلية للمفصل من الداخل، مما يتيح لـ الدكتور هطيف تشخيص وعلاج المشاكل بدقة استثنائية، مثل تمزقات الأربطة أو الغضاريف، مما يقلل من الألم بعد الجراحة ويسرع من عملية التعافي.
8.9. لماذا يعتبر الأستاذ الدكتور محمد هطيف الخيار الأفضل لعلاج هشاشة العظام وكسورها في صنعاء؟
الأستاذ الدكتور محمد هطيف
هو الاختيار الأمثل لعلاج هشاشة العظام وكسورها في صنعاء لعدة أسباب رئيسية:
*
الخبرة الواسعة:
يمتلك أكثر من
20 عامًا
من الخبرة في جراحة العظام والعمود الفقري، مما يمنحه فهمًا عميقًا ودراية عملية واسعة بمختلف الحالات.
*
المركز الأكاديمي الرفيع:
كونه
أستاذًا في جامعة صنعاء
، يجمع بين الممارسة السريرية والبحث الأكاديمي، مما يضمن أنه على اطلاع دائم بأحدث المعارف والتقنيات الطبية.
*
التخصص في التقنيات المتقدمة:
يتميز بتطبيق أحدث التقنيات مثل
الجراحة المجهرية
،
المناظير 4K
، و
جراحات تبديل المفاصل
، مما يوفر للمرضى خيارات علاجية عالمية المستوى.
*
الصدق الطبي والنزاهة:
يلتزم
الدكتور هطيف
بأعلى معايير الأخلاق المهنية، ويقدم دائمًا التشخيص الصادق والخطة العلاجية الأمثل لمصلحة المريض، حتى لو كان ذلك يعني عدم إجراء الجراحة إذا لم تكن ضرورية.
*
الرعاية الشاملة:
لا يقتصر دوره على الجراحة، بل يمتد ليشمل التشخيص الدقيق، التخطيط العلاجي، المتابعة بعد الجراحة، والتأهيل الكامل لضمان أفضل تعافٍ.
*
النتائج الممتازة:
تشهد قصص النجاح المتعددة على قدرته الفائقة في إعادة الأمل والحركة للمرضى حتى في أصعب الحالات.
إن اختيار الأستاذ الدكتور محمد هطيف يعني الحصول على أعلى مستويات الرعاية والخبرة في مجال العظام والعمود الفقري في صنعاء واليمن.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، بخبرة أكثر من 20 عامًا، أستاذ جامعة صنعاء، ومتخصص في الجراحة المجهرية والمناظير 4K وجراحات تبديل المفاصل. ملتزم بالصدق الطبي والنزاهة في خدمة مرضاه.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.