الخلاصة الطبية السريعة: الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متكاملة لأمراض وإصابات العظام والمفاصل، بدءًا من التشخيص الدقيق لأمراض مثل التهاب المفاصل والكسور المعقدة، وصولاً إلى خيارات العلاج المتقدمة التي تشمل الجراحة الترميمية واستبدال المفاصل وبرامج التأهيل الشاملة، لضمان أفضل النتائج للمرضى في اليمن.
1. مقدمة شاملة حول جراحة العظام والمفاصل في اليمن
تُعد صحة العظام والمفاصل ركيزة أساسية لجودة الحياة، فهي تُمكّن الإنسان من الحركة، العمل، وممارسة الأنشطة اليومية بكفاءة ودون ألم. ولكن، تُعاني شريحة واسعة من السكان في اليمن، شأنهم في ذلك شأن الكثيرين حول العالم، من أمراض وإصابات تؤثر بشكل مباشر على الجهاز العظمي والمفصلي. هذه المشكلات تتراوح بين الكسور الناتجة عن الحوادث، والتهابات المفاصل المزمنة، وتشوهات العظام الخلقية، وصولاً إلى الأورام التي تصيب العظام والأنسجة الرخوة.
إن التعامل مع هذه الحالات يتطلب خبرة طبية عميقة، ودقة في التشخيص، ومهارة عالية في العلاج، سواء كان تحفظيًا أو جراحيًا. في هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أبرز الكفاءات الطبية في مجال جراحة العظام والمفاصل في صنعاء واليمن بشكل عام. بفضل خبرته الواسعة وتخصصه الدقيق، يُقدم الدكتور هطيف حلولاً علاجية متكاملة ومبتكرة، مستنداً إلى أحدث ما توصل إليه العلم في هذا المجال، ليُصبح المرجع الأول للعديد من المرضى الباحثين عن الشفاء واستعادة وظائفهم الحركية.
يهدف هذا الدليل الشامل إلى توفير معلومات مبسطة وموثوقة للمرضى وعائلاتهم حول أبرز أمراض وإصابات العظام والمفاصل، مع التركيز على أهمية التشخيص المبكر والعلاج الفعال. سيُغطي الدليل جوانب متعددة تشمل التشريح الأساسي للمفاصل، الأسباب وعوامل الخطر، الأعراض الشائعة، طرق التشخيص الحديثة، خيارات العلاج المتاحة، وأهمية برامج التعافي وإعادة التأهيل. نحن نؤمن بأن المعرفة هي الخطوة الأولى نحو الشفاء، وبأن اختيار الطبيب المناسب يُحدث فارقاً جوهرياً في مسيرة العلاج. ومع الأستاذ الدكتور محمد هطيف، يمكن للمرضى في اليمن أن يطمئنوا إلى أنهم في أيادٍ أمينة ومُختصة، تُقدم لهم أفضل رعاية ممكنة لاستعادة صحتهم ونشاطهم.
2. التشريح المبسط لفهم المشكلة
لفهم أمراض وإصابات العظام والمفاصل بشكل أفضل، من الضروري أن نُلقي نظرة مبسطة على كيفية عمل هذه الأجزاء الحيوية في جسم الإنسان. يتكون الجهاز الهيكلي من العظام والمفاصل والأربطة والأوتار والعضلات، وكلها تعمل بتناغم لتُمكننا من الحركة والدعم.
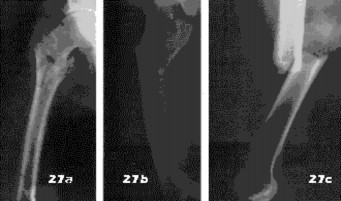
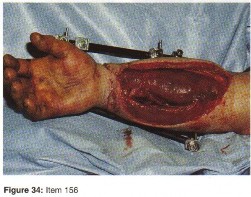
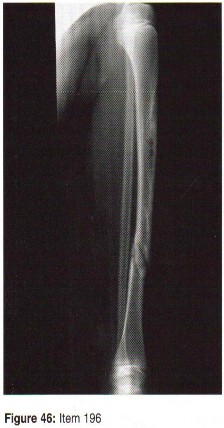
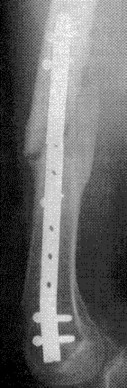
العظام: هي الهياكل الصلبة التي تُشكل الإطار الأساسي للجسم، وتوفر الدعم والحماية للأعضاء الداخلية، وتُنتج خلايا الدم. تتكون العظام من نسيج عظمي صلب وكثيف من الخارج (العظم القشري) ونسيج إسفنجي مسامي من الداخل (العظم التربيقي)، والذي يحتوي على نخاع العظم. الكسور هي أبرز الإصابات التي تصيب العظام، وتتنوع بحسب موقعها وشدتها، فمثلاً، الكسور المفتوحة في قصبة الساق، أو كسور الترقوة، أو كسور عظم الفخذ، كلها تتطلب مقاربات علاجية مختلفة. فهم طبيعة الكسر ومدى تأثيره على بنية العظم أمر بالغ الأهمية.
المفاصل: هي نقاط التقاء عظمتين أو أكثر، وتسمح بالحركة. تُغطى أسطح العظام داخل المفصل بنسيج غضروفي أملس (الغضروف المفصلي) يُقلل الاحتكاك ويُساعد على حركة سلسة. يُحاط المفصل بمحفظة مفصلية تُبطنها طبقة تُسمى الغشاء الزليلي، والتي تُنتج السائل الزليلي لتليين المفصل وتغذيته. الأربطة هي حزم نسيجية قوية تُربط العظام ببعضها البعض داخل المفصل، وتوفر الاستقرار. الأوتار تُربط العضلات بالعظام، وتُمكن العضلات من تحريك المفاصل.
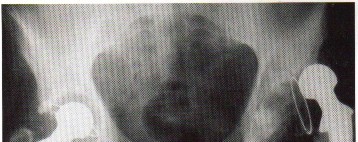
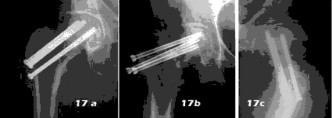
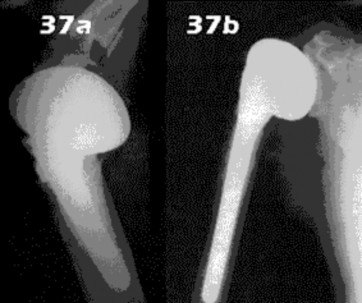
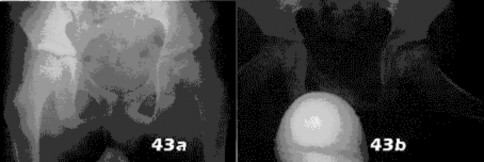
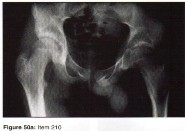
- مفصل الورك (الفخذ): هو مفصل كروي حقي يسمح بحركة واسعة، ويتكون من رأس عظم الفخذ والحُق في عظم الحوض. تُعد جراحات استبدال مفصل الورك (Arthroplasty) شائعة لمعالجة التهاب المفاصل أو كسور رأس الفخذ.
- مفصل الركبة: أكبر مفصل في الجسم، يتكون من التقاء عظم الفخذ وقصبة الساق والرضفة. يحتوي على أربطة مهمة مثل الرباط الصليبي الأمامي (ACL) والرباط الصليبي الخلفي (PCL) والأربطة الجانبية، بالإضافة إلى الغضاريف الهلالية. إصابات الركبة شائعة جداً، خاصة في الرياضيين، وتشمل تمزقات الأربطة والغضاريف.
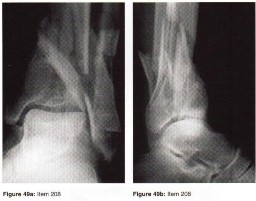
- مفصل الكاحل والقدم: يتكون الكاحل من التقاء قصبة الساق والشظية وعظم الكاحل، ويسمح بحركات الانثناء الظهري والأخمصي. القدم تتكون من العديد من العظام الصغيرة والمفاصل والأربطة التي تعمل معاً لتوفير الدعم والتوازن وامتصاص الصدمات. تشمل المشكلات الشائعة في القدم تشوهات الأصابع، التهاب اللفافة الأخمصية، والكسور الإجهادية، وتشوهات القدم المسطحة.
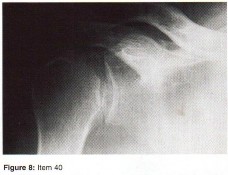
- مفصل الكتف: هو مفصل كروي حقي أيضاً، يُعرف بمرونته العالية على حساب استقراره. يتكون من رأس عظم العضد والتجويف الحقاني في لوح الكتف. تُعد إصابات الكفة المدورة (Rotator Cuff) وتمزقات الشفا (Labral Tears) شائعة، مما يؤدي إلى عدم استقرار الكتف أو الألم المزمن.
فهم هذه المكونات الأساسية وكيفية تفاعلها يُساعد في تقدير تعقيد الإصابات والأمراض التي يمكن أن تصيبها، ويُسهم في فهم أهمية التدخل الطبي المتخصص الذي يقدمه الأستاذ الدكتور محمد هطيف في صنعاء، والذي يمتلك المعرفة العميقة بهذه الهياكل الدقيقة لتقديم أفضل رعاية ممكنة.
3. الأسباب وعوامل الخطر
تتعدد الأسباب وعوامل الخطر التي تُساهم في حدوث أمراض وإصابات العظام والمفاصل، ويمكن تصنيفها إلى فئات مختلفة، منها ما هو قابل للتعديل ويمكن التحكم فيه، ومنها ما هو غير قابل للتعديل. فهم هذه العوامل يُساعد في الوقاية والتشخيص المبكر وتحديد خطة العلاج المناسبة.
الأسباب الشائعة:
-
الإصابات الرضحية (Trauma): تُعد الحوادث بأنواعها المختلفة السبب الرئيسي للعديد من إصابات العظام والمفاصل.
- الكسور: مثل كسور قصبة الساق المفتوحة الناتجة عن حوادث المركبات، كسور الترقوة، كسور عظم الفخذ، كسور الرضفة، كسور لوح الكتف، كسور رأس الكعبرة، كسور ليسفرانك في القدم، وكسور الكاحل.
- الخلوع والالتواءات: مثل خلع الكتف الأمامي المتكرر، وخلوع المفاصل الأخرى كالركبة والكاحل.
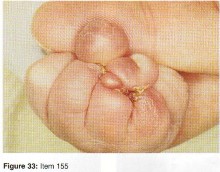
- إصابات الأنسجة الرخوة: تمزقات الأربطة (مثل الرباط الصليبي الأمامي والخلفي في الركبة)، تمزقات الغضاريف الهلالية، تمزقات الكفة المدورة في الكتف، والتهاب اللفافة الأخمصية.
- إصابات الأعصاب: يمكن أن تحدث إصابات الأعصاب الطرفية نتيجة للكسور أو الخلوع أو الجروح العميقة، مما يؤثر على الوظيفة الحسية والحركية.
-

-
الأمراض التنكسية (Degenerative Diseases):
- التهاب المفاصل التنكسي (الخشونة - Osteoarthritis): يُعد من أكثر أمراض المفاصل شيوعاً، وينتج عن تآكل الغضروف المفصلي مع التقدم في العمر أو نتيجة لإصابات سابقة. يؤثر بشكل خاص على مفاصل الركبة، الورك، العمود الفقري، وأصابع القدم.
- التهاب الفقار اللاصق (Ankylosing Spondylitis): مرض التهابي مزمن يؤثر بشكل أساسي على العمود الفقري والمفاصل العجزية الحرقفية، مما يؤدي إلى تصلب وألم.
- الاعتلال المفصلي العصبي (Neuropathic Osteoarthropathy / Charcot Joint): يحدث نتيجة لتلف الأعصاب الذي يؤثر على الإحساس بالمفاصل، مما يؤدي إلى تدمير تدريجي للمفصل، خاصة في الركبة والقدم.
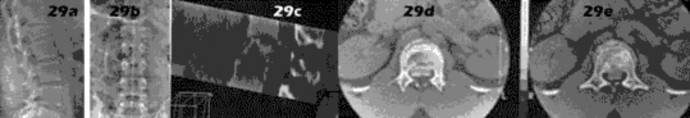
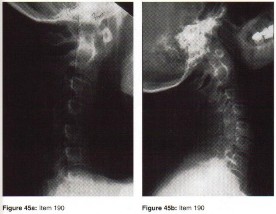
- تضيق القناة الشوكية القطنية (Lumbar Spinal Stenosis): تضيق في القناة الشوكية يضغط على الأعصاب، مما يسبب آلاماً في الظهر والساقين وتشنجات عصبية.
-
الأمراض الالتهابية (Inflammatory Diseases):
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يُسبب التهاباً مزمناً في المفاصل، مما يؤدي إلى تآكل الغضاريف والعظام وتشوهات المفاصل، ويؤثر على الكتف والعمود الفقري الرقبي.
- النقرس (Gout): نوع من التهاب المفاصل ينتج عن تراكم بلورات حمض اليوريك في المفاصل، مما يسبب نوبات ألم شديدة وتورم.
-
الأورام (Tumors):
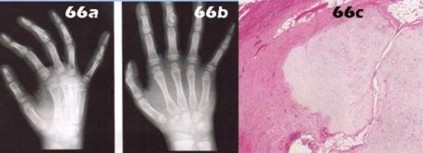
- الأورام العظمية الحميدة والخبيثة: مثل الورم النقوي المتعدد (Multiple Myeloma) الذي يُسبب آفات عظمية مُحللة، ساركوما إيوينغ (Ewing's Sarcoma)، ساركوما العظام (Osteosarcoma)، والأورام الغضروفية (Chondrosarcoma)، والورم الأرومي الغضروفي (Enchondroma)، وورم الخلايا العملاقة (Giant Cell Tumor) الذي قد يتحول إلى ورم خبيث.
- النقائل السرطانية (Metastatic Carcinoma): انتشار السرطان من أعضاء أخرى (مثل الرئة، الثدي، البروستاتا، الكلى) إلى العظام، مما يسبب كسوراً مرضية وآلاماً شديدة.
-
الأمراض الخلقية والتنموية (Congenital and Developmental Conditions):
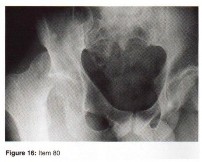
- خلل التنسج النمائي للورك (Developmental Dysplasia of the Hip - DDH): تشوه في مفصل الورك يولد به الطفل، وقد يؤدي إلى خلع الورك.
- القدم المسطحة (Flatfoot): فقدان القوس الطولي للقدم، وقد يكون خلقياً أو مكتسباً.
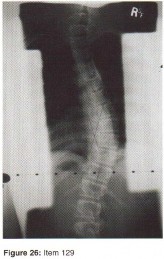
- الجنف (Scoliosis): انحناء جانبي غير طبيعي للعمود الفقري، وقد يكون مجهول السبب (Idiopathic) أو ناتجاً عن حالات عصبية عضلية.
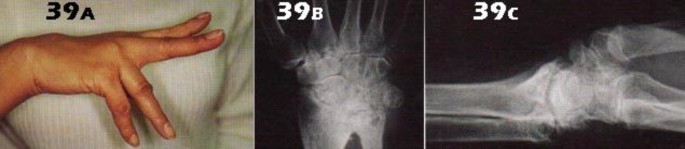
- تشوهات الأطراف الخلقية: مثل الغياب الخلقي لعظم قصبة الساق، وتشوهات اليد مثل انحراف الأصابع (Clinodactyly) أو تعدد الأصابع (Polydactyly).
-

- مرض بيرثيس (Legg-Calve-Perthes Disease): حالة تصيب رأس عظم الفخذ لدى الأطفال، حيث يتوقف تدفق الدم إليه مؤقتاً، مما يؤدي إلى نخر العظم.
-
الأمراض الأيضية والجهازية (Metabolic and Systemic Diseases):
- هشاشة العظام (Osteoporosis): ضعف في كثافة العظام يجعلها أكثر عرضة للكسور، خاصة بعد انقطاع الطمث.
- الكساح (Rickets) ولين العظام (Osteomalacia): نقص في تمعدن العظام بسبب نقص فيتامين د أو مشكلات في الأيض.
- الهيموفيليا (Hemophilia): اضطراب نزفي وراثي يمكن أن يؤدي إلى نزيف متكرر في المفاصل (الاعتلال المفصلي الهيموفيلي).
- داء السكري مع اعتلال الأعصاب: يزيد من خطر الإصابة بالكسور الإجهادية واعتلال المفاصل العصبية في القدم.
- متلازمة ريت (Rett Syndrome): اضطراب عصبي وراثي يؤثر على النمو، وقد يترافق مع مشاكل في العمود الفقري.
عوامل الخطر:
| عوامل الخطر القابلة للتعديل | عوامل الخطر غير القابلة للتعديل |
|---|---|
| نمط الحياة: | العمر: |
| * السمنة وزيادة الوزن (تزيد الضغط على المفاصل) | * التقدم في العمر يزيد من خطر الخشونة وهشاشة العظام. |
| * قلة النشاط البدني أو الإفراط فيه (إصابات رياضية) | الجنس: |
| * التدخين (يؤثر على صحة العظام ويُعيق التئام الكسور) | * النساء أكثر عرضة لهشاشة العظام بعد انقطاع الطمث. |
| * التغذية غير المتوازنة (نقص الكالسيوم وفيتامين د) | * بعض الأمراض الوراثية أكثر شيوعًا في جنس معين. |
| المهنة: | الوراثة والتاريخ العائلي: |
| * الوظائف التي تتطلب جهداً بدنياً متكرراً أو رفع أثقال | * وجود تاريخ عائلي لأمراض مثل التهاب المفاصل الروماتويدي، الجنف، أو بعض الأورام. |
| الحالات الطبية: | * بعض المتلازمات الوراثية مثل متلازمة ريت أو الهيموفيليا. |
| * عدم التحكم في داء السكري (يزيد من خطر الاعتلال العصبي والكسور). | الإصابات السابقة: |
| * بعض الأدوية (مثل الكورتيزون لفترات طويلة). | * الإصابات الرضحية السابقة تزيد من خطر التهاب المفاصل التنكسي في المستقبل. |
| البيئة: | التشوهات الخلقية: |
| * التعرض لمخاطر الحوادث (مرور، عمل). | * خلل التنسج النمائي للورك أو تشوهات القدم الخلقية. |
يُشدد الأستاذ الدكتور محمد هطيف في صنعاء على أهمية الفحص الدوري وتعديل عوامل الخطر الممكنة، لتقليل فرص الإصابة بهذه الأمراض والتعامل معها بفعالية في مراحلها المبكرة، مما يُحسن من نتائج العلاج بشكل كبير.

4. الأعراض والعلامات التحذيرية
تتفاوت أعراض أمراض وإصابات العظام والمفاصل بشكل كبير بناءً على نوع المشكلة وموقعها وشدتها. ومع ذلك، هناك مجموعة من الأعراض والعلامات التحذيرية الشائعة التي يجب الانتباه إليها، حيث يُمكن أن تُشير إلى وجود مشكلة تتطلب تقييمًا طبيًا من قبل خبير مثل الأستاذ الدكتور محمد هطيف في صنعاء.
الأعراض الشائعة:
-
الألم: هو العرض الأكثر شيوعًا. يمكن أن يكون الألم:
- حاد ومفاجئ: غالبًا ما يرتبط بالإصابات الرضحية مثل الكسور (مثل كسر عظم الفخذ أو قصبة الساق) أو تمزقات الأربطة (مثل الرباط الصليبي الأمامي).
- مزمن ومستمر: قد يُشير إلى حالات تنكسية مثل التهاب المفاصل (الخشونة) في الركبة أو الورك، أو حالات التهابية مثل التهاب المفاصل الروماتويدي.
- يزداد مع الحركة ويتحسن مع الراحة: غالبًا ما يكون علامة على التهاب المفاصل التنكسي أو الإصابات الإجهادية.
- ألم ليلي أو ألم لا يتحسن بالراحة: قد يكون علامة تحذيرية لأورام العظام أو التهاباتها.
- ألم مُنتشر: مثل عرق النسا الناتج عن تضيق القناة الشوكية أو انزلاق غضروفي، حيث ينتشر الألم من الظهر إلى الساق.
-
التورم والاحمرار: يُشير إلى وجود التهاب أو نزيف داخل المفصل أو الأنسجة المحيطة، وهو شائع بعد الإصابات أو في حالات التهاب المفاصل الالتهابي.
-
التيبس ومحدودية الحركة:
- تصلب صباحي: شائع في التهاب المفاصل الروماتويدي والتهاب الفقار اللاصق، حيث يكون المفصل متصلبًا في الصباح ويتحسن تدريجيًا مع الحركة.
- صعوبة في تحريك المفصل: قد يكون بسبب الألم، أو التورم، أو التلف الهيكلي للمفصل (مثل تآكل الغضروف في الخشونة)، أو وجود أجسام سائبة داخل المفصل.
- عدم القدرة على رفع الذراع فوق الرأس: قد يكون مؤشرًا على تمزق في الكفة المدورة بالكتف.
- محدودية تمدد الصدر: من العلامات المميزة لالتهاب الفقار اللاصق.
-
الضعف أو فقدان الوظيفة:
- ضعف العضلات: قد يكون نتيجة لإصابة عصبية (مثل شلل العصب الكعبري بعد كسر العضد)، أو تمزق في الأوتار (مثل تمزق الكفة المدورة)، أو ضمور العضلات بسبب عدم الاستخدام.
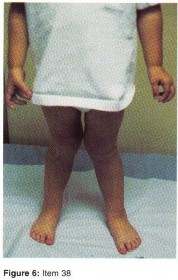
- العرج أو صعوبة المشي: يمكن أن ينتج عن آلام الورك أو الركبة أو القدم، أو تشوهات مثل القدم المسطحة أو الجنف.
- عدم القدرة على حمل الوزن: علامة شائعة بعد الكسور أو الإصابات الشديدة في الأطراف السفلية.
-
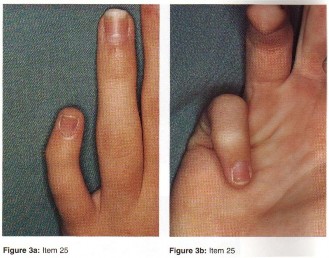
التشوهات أو التغيرات المرئية:
- تشوه المفصل: مثل تورم أو انحراف أصابع القدم (إبهام القدم الأروح) أو تشوهات في العمود الفقري (الجنف أو الحداب).
- كتلة أو ورم محسوس: قد يكون ورمًا حميدًا أو خبيثًا في العظم أو الأنسجة الرخوة.
- تغير في طول الطرف: قد يحدث بعد كسور معينة أو تشوهات خلقية.
- انحرافات في الأطراف: مثل انحراف الركبتين للداخل (Genu Valgum) أو للخارج (Genu Varum).
-
الأصوات المفصلية (الفرقعة أو الطقطقة): قد تُشير إلى احتكاك الغضاريف، أو وجود أجسام سائبة، أو عدم استقرار في المفصل.
-
أعراض عصبية:
- تنميل أو خدر أو حرقان: قد يكون بسبب انضغاط الأعصاب (مثل عرق النسا).
- ضعف في الإحساس أو الحركة: في حالات إصابات الحبل الشوكي أو الأعصاب الطرفية.
يُؤكد الأستاذ الدكتور محمد هطيف في صنعاء على ضرورة عدم إهمال أي من هذه الأعراض، خاصة إذا كانت مستمرة، أو تتفاقم، أو تؤثر على جودة الحياة. الفحص السريري الدقيق والتشخيص المبكر هما المفتاح للتدخل الفعال ومنع تفاقم المشكلة، وضمان أفضل النتائج العلاجية للمرضى.

5. طرق التشخيص الدقيقة
يعتمد التشخيص الدقيق لأمراض وإصابات العظام والمفاصل على مزيج من التاريخ المرضي المفصل، والفحص السريري الشامل، ومجموعة متنوعة من الفحوصات التصويرية والمخبرية. يُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيرًا في استخدام هذه الأدوات التشخيصية لتقديم تقييم شامل ودقيق لكل حالة.
1. التاريخ المرضي والفحص السريري:
*
التاريخ المرضي:
يبدأ الدكتور هطيف بجمع معلومات مفصلة عن الأعراض التي يُعاني منها المريض (متى بدأت، شدتها، ما الذي يزيدها أو يُقللها)، التاريخ الطبي السابق (أمراض مزمنة، جراحات سابقة، أدوية)، التاريخ العائلي (وجود أمراض وراثية)، والأنشطة اليومية والمهنية للمريض.
*
الفحص السريري:
يتضمن تقييمًا دقيقًا للمفصل أو المنطقة المصابة، بما في ذلك:
*
المعاينة:
البحث عن أي تورم، احمرار، تشوه (مثل تشوه الأصابع، الجنف، أو القدم المسطحة).
*
الجس:
تحديد مناطق الألم، الكتل (مثل أورام الأنسجة الرخوة)، أو التغيرات في درجة الحرارة.
*
تقييم مدى الحركة (Range of Motion):
قياس قدرة المفصل على الحركة النشطة (بواسطة المريض) والسلبية (بواسطة الطبيب).
*
اختبارات القوة العضلية:
تقييم قوة العضلات المحيطة بالمفصل.
*
اختبارات الثبات المفصلي:
لتقييم سلامة الأربطة (مثل اختبار لاشمان للرباط الصليبي الأمامي في الركبة).
*
الفحص العصبي:
لتقييم الإحساس، ردود الأفعال، وقوة العضلات التي يُغذيها عصب معين، خاصة في حالات إصابات العمود الفقري أو الأعصاب الطرفية.
2. الفحوصات التصويرية:
-
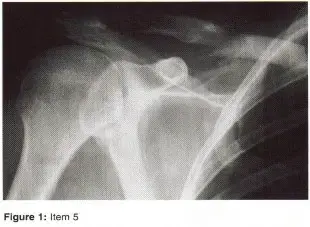
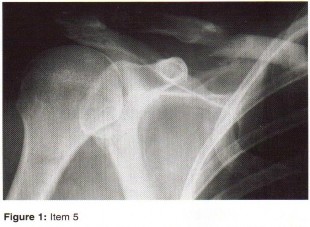
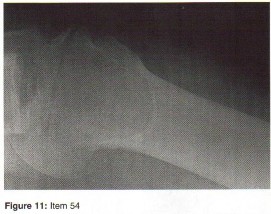
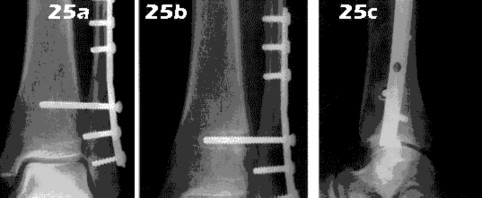
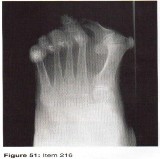
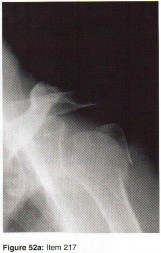
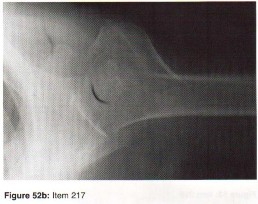
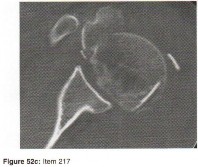
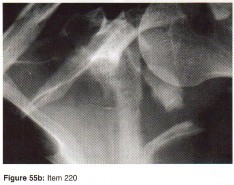
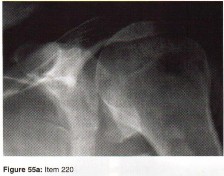
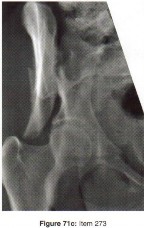
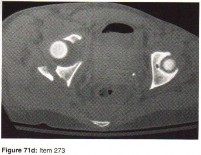
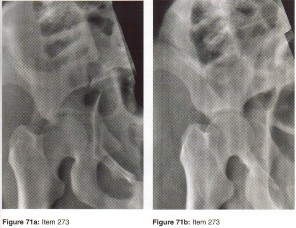
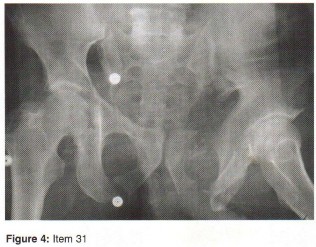
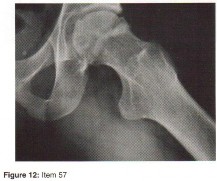
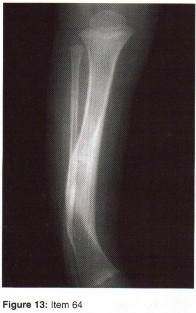
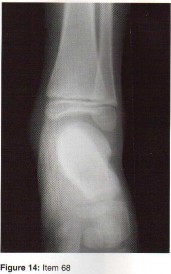
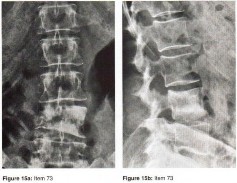
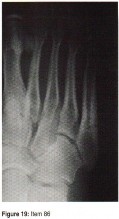
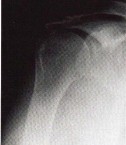
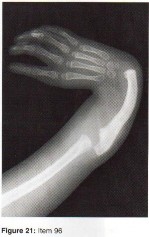
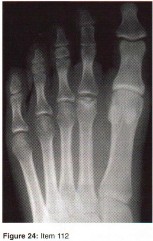
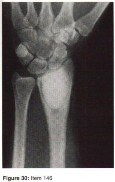
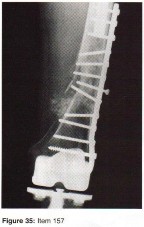
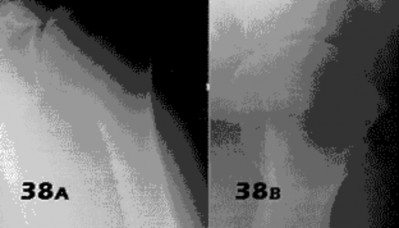
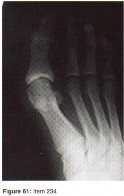
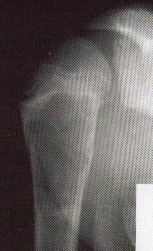
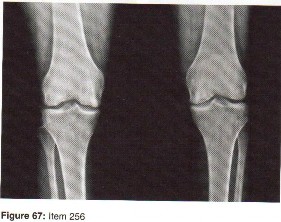
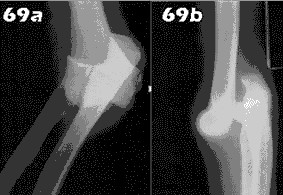
الأشعة السينية (X-rays): هي الخطوة الأولى في معظم حالات إصابات العظام والمفاصل. تُظهر صورًا للعظام وتُساعد في تشخيص الكسور (مثل كسور عظم الفخذ أو الترقوة)، والخلوع، وتشوهات العظام (مثل الجنف أو تشوهات النمو)، وتغيرات التهاب المفاصل (تآكل الغضروف، النتوءات العظمية). كما تُستخدم لتقييم التئام الكسور بعد العلاج.
-

-

-

- صور الأشعة السينية الخاصة: مثل صور الإجهاد (Stress Radiographs) للكاحل لتقييم ثبات الأربطة، أو صور الأشعة السينية للعمود الفقري في وضعيات الانثناء والتمدد لتقييم عدم الاستقرار.
- مسح الهيكل العظمي (Skeletal Survey): سلسلة من صور الأشعة السينية لكامل الهيكل العظمي، تُستخدم للكشف عن الآفات المتعددة، خاصة في حالات الأورام النقوية المتعددة.
-
-
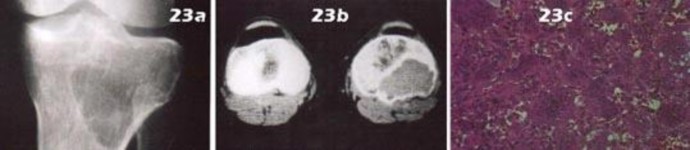
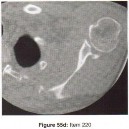
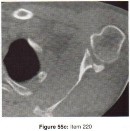
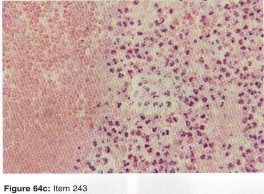
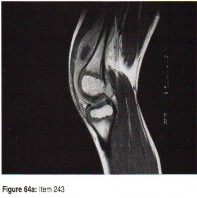
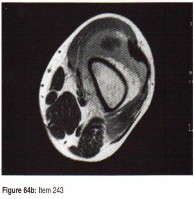
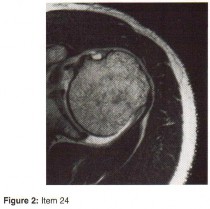
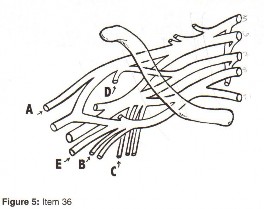
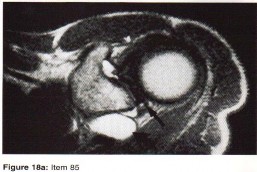
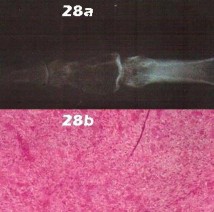
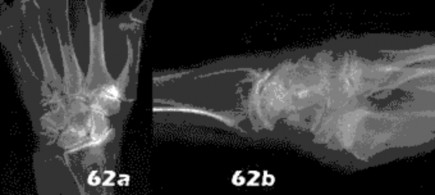
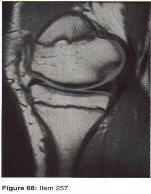
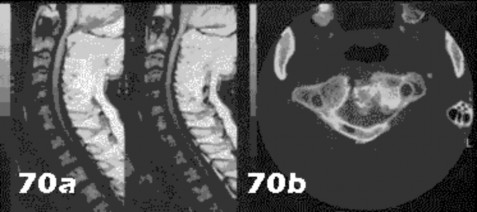
التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الأداة الأكثر دقة لتقييم الأنسجة الرخوة مثل الأربطة والأوتار والغضاريف والعضلات والأعصاب. يُستخدم لتشخيص تمزقات الرباط الصليبي، وتمزقات الغض














آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.