إجابة سريعة (الخلاصة): عملية ويل لتقصير مشط القدم هي إجراء جراحي حديث يعالج انزلاق أو خلع مفصل أصابع القدم الصغيرة، عادةً الثاني أو الثالث، الناتج عن طول مفرط لعظمة المشط أو ضعف في الأربطة. تهدف العملية إلى إعادة المفصل لوضعه الطبيعي وتخفيف الألم وتحسين القدرة على المشي، مع فترة تعافٍ محسنة.
مقدمة: وداعاً لآلام أصابع القدم المتنقلة
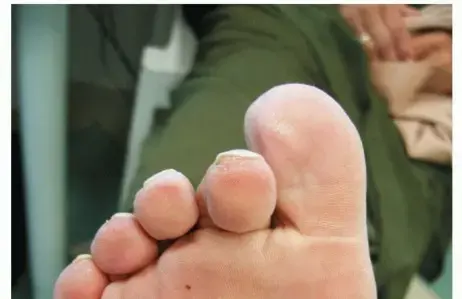
هل تعاني من ألم مزعج في الجزء الأمامي من قدمك، خاصة تحت الأصابع مباشرة؟ هل تلاحظ أن أحد أصابع قدمك، غالباً الثاني أو الثالث، يبدو مرتفعاً أو منزلقاً عن مكانه الطبيعي؟ إذا كانت إجابتك نعم، فأنت لست وحدك. هذه المشكلة، المعروفة بانزلاق أو خلع مفصل الأصابع (MTP joint subluxation or dislocation)، هي حالة شائعة يمكن أن تؤثر بشكل كبير على جودة حياتك، وتجعل المشي وحتى ارتداء الأحذية العادية أمراً مؤلماً وصعباً.
لحسن الحظ، شهدت جراحة العظام تطورات هائلة، وأحد أبرز هذه التطورات هو "جراحة ويل لتقصير عظام مشط القدم" (Weil Lesser Metatarsal Shortening Osteotomy). هذه العملية الدقيقة والفعالة تقدم حلاً جذرياً لهذه المشكلة، وتُعيد لأصابع قدمك استقرارها ووظيفتها الطبيعية، لتعود قادراً على المشي بثقة ودون ألم.
في هذه المقالة الشاملة، سنأخذك في رحلة تفصيلية لفهم هذه الحالة، من تشريح القدم المبسط إلى الأسباب الشائعة والأعراض، مروراً بخيارات العلاج غير الجراحية والجراحية، وصولاً إلى مرحلة التعافي وإعادة التأهيل. سنركز بشكل خاص على جراحة ويل، التي تعد المعيار الذهبي للعلاج الحديث، وكيف يمكن أن تُحدث فرقاً كبيراً في حياتك. وسنسلط الضوء على دور الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العظام في صنعاء واليمن والمنطقة، في تقديم هذه الرعاية المتخصصة وفقاً لأحدث المعايير العالمية.
هدفنا هو تزويدك بالمعلومات الواضحة والموثوقة، وتقديم الأمل للمرضى الذين يعانون من هذه الحالة، مؤكدين أن الشفاء والعودة إلى حياة نشطة ممكنة بفضل الخبرة الطبية المتقدمة.
تشريح القدم المبسّط: كيف يعمل مفصل الإصبع؟
لفهم مشكلة انزلاق أصابع القدم وعلاجها، من المهم أن نفهم أولاً كيف تُبنى قدمنا وما هي المكونات الأساسية لمفصل الإصبع. لا داعي للقلق، سنبسط الأمر قدر الإمكان!
تتكون القدم البشرية من 26 عظمة، مقسمة إلى ثلاثة أقسام رئيسية:
1.
عظام رسغ القدم (Tarsals):
وهي العظام الكبيرة في مؤخرة وأعلى القدم (مثل عظم الكعب والكاحل).
2.
عظام مشط القدم (Metatarsals):
وهي العظام الطويلة التي تربط رسغ القدم بأصابع القدم. لدينا خمسة عظام مشط لكل قدم، واحدة لكل إصبع. هذه العظام تلعب دوراً حاسماً في تحمل وزن الجسم أثناء المشي والوقوف.
3.
عظام السلاميات (Phalanges):
وهي عظام الأصابع نفسها. كل إصبع (باستثناء الإبهام الذي يحتوي على اثنين) يتكون من ثلاث سلاميات صغيرة.
مفصل مشط القدم والسلامية (MTP Joint):
النقطة المحورية لمشكلتنا هي المفصل الذي يربط نهاية عظم المشط الطويل ببداية عظم السلامية الأول (أول عظمة في الإصبع). هذا المفصل يسمى "مفصل المشط والسلامية" أو اختصاراً MTP. لدينا خمسة من هذه المفاصل في كل قدم، واحد لكل إصبع.
أهمية اللوحة الأخمصية (Plantar Plate):
في كل مفصل من هذه المفاصل، توجد بنية غضروفية ليفية قوية ومهمة جداً تسمى "اللوحة الأخمصية" (Plantar Plate). تخيلها كوسادة أو دعامة سميكة تقع في الجانب السفلي (الأخمصي) للمفصل. هذه اللوحة هي الهيكل المركزي الذي يمنح المفصل استقراره في اتجاه الأعلى والأسفل (الظهري والأخمصي)، وتحميه من قوى الضغط ووزن الجسم أثناء المشي.
*
وظيفتها:
توفر توسيداً للمفصل، وتساعد على توزيع قوى الوزن، والأهم من ذلك، تمنع الإصبع من الانزلاق للأعلى (اتجاه ظهر القدم) أو الأسفل.
*
ارتباطاتها:
ترتبط اللوحة الأخمصية بعظم السلامية الأول وباللفافة الأخمصية (رباط سميك يمتد على طول باطن القدم)، ولكنها لا ترتبط بشكل مباشر وقوي برأس عظم المشط نفسه، مما يجعلها عرضة للإصابة تحت الضغط المستمر.
الأوتار والعضلات الداعمة:
بالإضافة إلى العظام واللوحة الأخمصية، هناك أوتار وعضلات تعمل معاً لتحريك الأصابع والحفاظ على استقرارها:
*
الأوتار الباسطة (Extensor Tendons):
تمتد على ظهر القدم وتساعد على رفع الأصابع.
*
الأوتار القابضة (Flexor Tendons):
تمتد على باطن القدم وتساعد على ثني الأصابع.
*
العضلات بين العظام والعضلات الخراطينية (Interossei and Lumbrical Muscles):
هذه العضلات الصغيرة تعمل معاً للحفاظ على أصابع القدم في وضعها المحايد وتساعد على توازن حركة المفاصل.
عندما يحدث خلل في أي من هذه المكونات، خاصة اللوحة الأخمصية أو طول عظم المشط، يمكن أن يفقد مفصل الإصبع استقراره ويؤدي إلى المشكلة التي نحن بصددها.
أسباب وأعراض انزلاق مفصل أصابع القدم: لماذا يحدث وماذا أشعر به؟
فهم الأسباب الكامنة وراء انزلاق مفصل إصبع القدم (MTP joint subluxation or dislocation) سيساعدنا على الوقاية والتعرف على المشكلة مبكراً. كما أن التعرف على الأعراض هو الخطوة الأولى نحو طلب المساعدة الطبية.
الأسباب الشائعة لانزلاق مفصل أصابع القدم:
السبب الرئيسي لهذه الحالة هو الضغط الوظيفي العالي وقوى تحمل الوزن المتكررة، بالإضافة إلى فرط تمدد متكرر لمفصل المشط والسلامية، مما يؤدي إلى ضعف أو تمزق اللوحة الأخمصية، وتالياً انزلاق أو خلع الإصبع. إليك أهم الأسباب بتفصيل:
-
طول زائد لعظم المشط:
- يعتبر هذا أحد أهم الأسباب. إذا كان عظم المشط الثاني (أو الثالث) أطول بشكل ملحوظ من عظم المشط الأول (الخاص بإبهام القدم)، فإنه يتحمل جزءاً أكبر من وزن الجسم والضغط أثناء المشي. هذا الضغط المفرط والمتكرر على رأس عظم المشط الطويل يؤدي إلى إجهاد مستمر وتمدد وضعف في اللوحة الأخمصية، مما يجعلها عرضة للتمزق مع مرور الوقت.
- الأستاذ الدكتور محمد هطيف يؤكد أن تقييم طول عظام المشط بواسطة الأشعة السينية هو خطوة أساسية في تشخيص هذه الحالات لتحديد ما إذا كان هذا السبب الجذري موجوداً.
-
أحذية غير مناسبة:
- الأحذية الضيقة أو ذات الكعب العالي: تضغط على مقدمة القدم وتجبر الأصابع على وضعية غير طبيعية (فرط تمدد)، مما يزيد من الضغط على مفاصل المشط والسلامية ويسرع من تدهور اللوحة الأخمصية.
- الأحذية ذات المقدمة الضيقة تساهم أيضاً في الضغط الجانبي على الأصابع.
-
تشوهات القدم الأخرى (مثل إبهام القدم الأروح - Hallux Valgus):
- في كثير من الحالات، ترتبط مشكلة انزلاق مفصل الإصبع الثاني بتشوه إبهام القدم الأروح (الوكعة)، حيث يميل إبهام القدم نحو الإصبع الثاني.
- هذا الميل يدفع الإصبع الثاني جانباً، مما يخل باستقرار مفصله ويجعله أكثر عرضة للانزلاق أو الخلع.
- يشير الأستاذ الدكتور محمد هطيف إلى أهمية علاج تشوهات القدم الشاملة لتحقيق نتائج طويلة الأمد.
-
الجهد المتكرر والأنشطة الرياضية:
- الأنشطة التي تتضمن القفز المتكرر، الركض، أو الوقوف لفترات طويلة على مقدمة القدم يمكن أن تزيد من الضغط على مفاصل الأصابع وتساهم في هذه المشكلة.
-
ضعف الأنسجة:
- مع تقدم العمر، قد تضعف الأنسجة والأربطة بشكل عام، مما يجعل اللوحة الأخمصية أقل مرونة وأكثر عرضة للضرر.
- بعض الأمراض الجهازية مثل السكري قد تؤثر على صحة الأنسجة وتزيد من خطر حدوث مثل هذه المشاكل، وهو ما يتم تقييمه من قبل الأستاذ الدكتور محمد هطيف من خلال فحص شامل للحالة العامة للمريض.
-
تطور الحالة:
- بمجرد أن تتمدد اللوحة الأخمصية أو تتمزق، تبدأ الأنسجة الأخرى مثل المحفظة الظهرية (التي تغطي الجزء العلوي من المفصل) والأوتار الباسطة بالانكماش، مما يؤدي إلى خلع مزمن للمفصل ويزيد من التشوه.
الأعراض والعلامات: ماذا يجب أن ألاحظ؟
تتطور الأعراض عادةً ببطء وتزداد سوءاً مع مرور الوقت. من المهم جداً الانتباه لهذه العلامات:
-
الألم في مقدمة القدم (Metatarsalgia):
- الشعور بألم حاد أو حارق تحت رأس عظم المشط، خاصة عند المشي حافي القدمين، أو ارتداء الأحذية الضيقة، أو عند الوقوف لفترات طويلة. هذا الألم هو الأكثر شيوعاً وعادة ما يتركز تحت الإصبع المتأثر (غالباً الثاني أو الثالث).
-
تشوه الإصبع:
- يبدأ الإصبع المتأثر بالارتفاع للأعلى (نحو ظهر القدم) وقد ينزلق جانباً، مما يجعله يبدو وكأنه "يركب" فوق الإصبع المجاور أو "ينزلق" تحته.
- مع تفاقم الحالة، يصبح التشوه أكثر وضوحاً وقد يصعب إعادة الإصبع إلى وضعه الطبيعي يدوياً.
-
تورم واحمرار:
- قد يلاحظ تورم خفيف واحمرار حول المفصل المصاب، خاصة بعد النشاط البدني.
-
تكون مسمار القدم (Callus) أو الكالو:
- نتيجة لتوزيع الضغط غير الطبيعي، تتكون طبقات سميكة من الجلد (الكالو) تحت رأس عظم المشط المتأثر، مما يزيد من الألم والانزعاج.
-
الشعور "بالنقر" أو "الطقطقة":
- قد يشعر المريض بصوت أو إحساس "نقر" أو "طقطقة" داخل المفصل عند تحريك الإصبع، خاصة في المراحل المبكرة من الانزلاق.
-
صعوبة في ارتداء الأحذية:
- يصبح ارتداء الأحذية ذات المقدمة الضيقة مستحيلاً، وحتى الأحذية العادية قد تسبب الألم والاحتكاك بسبب التشوه.
-
اختبار الدرج (Drawer Test):
- هذا فحص سريري يجريه الأستاذ الدكتور محمد هطيف في العيادة لتقييم مدى استقرار المفصل. يقوم الطبيب بسحب ودفع الإصبع لتقييم حركة المفصل بشكل غير طبيعي أو مرونته الزائدة، مما يشير إلى ضعف اللوحة الأخمصية. هذا الاختبار يسمح بتقييم مدى الخلع وقابلية الإصبع للعودة إلى مكانه.
-
نطاق حركة محدود:
- قد يلاحظ المريض صعوبة في ثني أو فرد الإصبع بشكل كامل، وذلك بسبب تقلص الأوتار الباسطة وتشوه المفصل.
لتوضيح الأعراض والعلامات بشكل مبسط، إليك جدول يلخص أهمها:
| العرض/العلامة | الوصف | متى يظهر/يشعر به المريض |
|---|---|---|
| ألم في مقدمة القدم | إحساس حارق أو حاد تحت الإصبع المتأثر (غالباً الثاني أو الثالث) | عند المشي حافي القدمين، ارتداء أحذية ضيقة، الوقوف طويلاً. |
| تشوه الإصبع | ارتفاع الإصبع للأعلى أو انزلاقه جانباً (يركب فوق إصبع آخر أو تحته) | يزداد وضوحاً تدريجياً مع تطور الحالة. |
| تورم واحمرار | خفيف حول المفصل المصاب | بعد النشاط البدني أو الوقوف المطول. |
| تكون الكالو | جلد سميك وصلب تحت رأس عظم المشط المتأثر | نتيجة لتوزيع الضغط غير الطبيعي والمستمر. |
| الشعور بالنقر/الطقطقة | إحساس أو صوت مميز داخل المفصل عند الحركة | في المراحل المبكرة من الانزلاق. |
| صعوبة ارتداء الأحذية | عدم الراحة أو الألم عند ارتداء معظم أنواع الأحذية، خاصة ذات المقدمة الضيقة. | مع تفاقم التشوه والألم. |
| محدودية الحركة | صعوبة في تحريك الإصبع بحرية أو ثنيه وفرد كامل | مع تقدم الحالة وتقلص الأوتار. |
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف أو طبيب عظام متخصص لتقييم الحالة ووضع خطة علاج مناسبة. التشخيص المبكر يجنبك الكثير من الألم ويحسن فرص نجاح العلاج.
خيارات العلاج: من التحفظي إلى الجراحي
عند تشخيص انزلاق أو خلع مفصل أصابع القدم، يبدأ الأستاذ الدكتور محمد هطيف بتقييم شامل لحالتك، بما في ذلك تاريخك المرضي، الفحص البدني، وصور الأشعة السينية. الهدف هو تحديد أفضل مسار علاجي يتناسب مع شدة الحالة واحتياجاتك الشخصية. تتراوح الخيارات بين العلاجات غير الجراحية والجراحة المتقدمة.
أولاً: العلاج غير الجراحي (التحفظي)
غالباً ما يبدأ العلاج بالأساليب غير الجراحية، خاصة في المراحل المبكرة أو للحالات الأقل شدة. تهدف هذه الطرق إلى تخفيف الألم وتقليل الضغط على المفصل المتأثر.
-
تغيير الأحذية:
- ينصح بارتداء أحذية واسعة ومريحة ذات مقدمة واسعة وكعب منخفض. يجب تجنب الأحذية الضيقة والكعب العالي تماماً.
- الأحذية ذات النعل الصلب قليلاً والمقوسة قد تساعد في تقليل حركة مفصل المشط والسلامية وبالتالي تقليل الضغط.
-
الفرشات الطبية (Orthotics) ودعامات القدم:
- يمكن تصميم فرشات طبية مخصصة أو استخدام دعامات قدم جاهزة لتوفير الدعم المناسب لقوس القدم وتوزيع الوزن بشكل أفضل، مما يخفف الضغط على رأس عظم المشط المصاب.
- قد تتضمن هذه الفرشات وسائد لرفع رأس عظم المشط المصاب قليلاً، أو فواصل للأصابع للحفاظ على استقامتها.
-
العلاج الطبيعي والتأهيل:
- تمارين تقوية عضلات القدم والساق يمكن أن تحسن من استقرار القدم بشكل عام.
- تمارين التمدد لتحسين مرونة الأصابع والأوتار.
- الهدف هو تحسين ميكانيكا القدم وتقليل الضغط على المفصل.
-
الأدوية ومسكنات الألم:
- يمكن استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- في بعض الحالات، قد يوصي الطبيب بحقن الكورتيزون الموضعية في المفصل لتخفيف الالتهاب الشديد، ولكن يجب استخدامها بحذر بسبب احتمالية إضعاف الأنسجة على المدى الطويل.
-
تعديل النشاط:
- الحد من الأنشطة التي تزيد من الضغط على مقدمة القدم، مثل الجري والقفز والوقوف لفترات طويلة.
- تجنب المشي حافي القدمين على الأسطح الصلبة.
متى لا يكون العلاج غير الجراحي كافياً؟
إذا لم تتحسن الأعراض بعد عدة أشهر من العلاج غير الجراحي، أو إذا كان التشوه والألم شديدين ويؤثران بشكل كبير على جودة الحياة، فإن الأستاذ الدكتور محمد هطيف قد يوصي بالنظر في الخيارات الجراحية.
ثانياً: العلاج الجراحي: جراحة ويل لتقصير عظام مشط القدم
تعتبر جراحة ويل لتقصير عظام مشط القدم (Weil Lesser Metatarsal Shortening Osteotomy) إحدى أكثر التقنيات الجراحية فعالية وابتكاراً لعلاج انزلاق وخلع مفصل أصابع القدم، خاصة عندما يكون السبب هو طول زائد لعظم المشط أو عدم استقرار شديد في المفصل.
تاريخ موجز:
قدم الدكتور ويل هذه الجراحة في أوروبا عام 1992، ونشرها باروك لأول مرة في عام 1996. وقد أثبتت الدراسات التشريحية والسريرية والإشعاعية، وبتأكيد من الأستاذ الدكتور محمد هطيف في خبرته العملية، تفوق جراحة ويل على العديد من الإجراءات البديلة التي كانت تستخدم في السابق، والتي كانت تحمل معدلات عالية من المضاعفات مثل عدم التئام العظام، التشوهات، أو ظهور آلام في أماكن أخرى من القدم.
فكرة العملية وأهدافها:
جراحة ويل هي عملية "حافظة للمفصل" (joint-preserving). فكرتها الرئيسية هي:
*
تقصير عظم المشط:
يتم إزالة قطعة صغيرة جداً من عظم المشط الطويل (عادةً الثاني أو الثالث) بالقرب من المفصل. هذا التقصير يقلل من الضغط الزائد على اللوحة الأخمصية والمفصل.
*
رفع رأس عظم المشط:
التقصير يؤدي أيضاً إلى "رفع" رأس عظم المشط قليلاً من على الأرض، مما يخفف الضغط المباشر على الأنسجة الرخوة تحت القدم.
*
إعادة استقرار المفصل:
بعد تقصير العظم، يتم تثبيته ببرغي صغير. هذا يسمح لإعادة المفصل (MTP joint) إلى وضعه الطبيعي، ويقلل من فرط التمدد، ويعطي اللوحة الأخمصية فرصة للشفاء وتساعد في إبقاء الإصبع في مكانه الصحيح.
*
تحرير الأنسجة الرخوة:
في بعض الحالات، قد يقوم الجراح بتحرير بسيط للأنسجة الرخوة المشدودة (مثل الأوتار الباسطة أو الكبسولة الظهرية) لاستعادة نطاق الحركة الطبيعي.
مزايا جراحة ويل، كما يراها الأستاذ الدكتور محمد هطيف:
*
علاج السبب الجذري:
تعالج المشكلة الأساسية وهي طول عظم المشط والضغط الزائد.
*
حافظة للمفصل:
على عكس بعض الإجراءات القديمة التي كانت تتضمن إزالة أجزاء من المفصل، تحافظ جراحة ويل على بنية المفصل ووظيفته.
*
نتائج ممتازة:
أظهرت نتائج طويلة المدى نسب نجاح عالية في تخفيف الألم وتصحيح التشوه وتحسين وظيفة القدم.
*
معدلات مضاعفات أقل:
مقارنة بالتقنيات القديمة، تقلل جراحة ويل من مخاطر عدم الالتئام والتشوهات الثانوية وآلام الانتقال إلى مناطق أخرى من القدم.
*
تحسين نوعية الحياة:
تمكن المرضى من العودة إلى أنشطتهم اليومية وارتداء الأحذية بشكل مريح.
من هو المرشح الجيد لجراحة ويل؟
عادةً ما يكون المرشحون الجيدون هم المرضى الذين:
* يعانون من ألم مزمن وتشوه في أصابع القدم لا يستجيب للعلاجات غير الجراحية.
* يُظهرون طولاً زائداً في عظم المشط المتأثر على الأشعة السينية.
* يعانون من انزلاق أو خلع في مفصل الإصبع بشكل واضح.
* يتمتعون بصحة عامة جيدة ولا يعانون من مشاكل خطيرة في الدورة الدموية أو السكري غير المتحكم فيه، والتي قد تؤثر على التئام الجروح، وهو ما يحرص الأستاذ الدكتور محمد هطيف على تقييمه بدقة قبل الجراحة.
ماذا تتوقع يوم الجراحة؟
تُجرى العملية عادة تحت التخدير الموضعي (إبرة الظهر) أو الكلي. يقوم الأستاذ الدكتور محمد هطيف بإجراء شق صغير على ظهر القدم، ويقوم بالتقصير الدقيق لعظم المشط وتثبيته ببرغي صغير جداً لا يحتاج عادة للإزالة لاحقاً. تستغرق العملية عادةً أقل من ساعة لكل قدم.
إن اختيار جراحة ويل يعكس التزام الأستاذ الدكتور محمد هطيف بتقديم أحدث وأكثر الحلول فعالية وأماناً لمرضاه، مع التركيز على استعادة وظيفة القدم بالكامل.
التعافي وإعادة التأهيل: خطوة بخطوة نحو الشفاء الكامل
التعافي بعد جراحة ويل لتقصير عظام مشط القدم هو جزء حيوي من نجاح العلاج. على الرغم من أن العملية دقيقة ومفيدة للغاية، إلا أن الالتزام بتعليمات الأستاذ الدكتور محمد هطيف وفريق التأهيل أمر بالغ الأهمية لضمان أفضل النتائج والعودة الكاملة لوظيفة القدم.
مباشرة بعد الجراحة:
- الراحة ورفع القدم: ستحتاج إلى رفع قدمك المعالجة فوق مستوى القلب قدر الإمكان خلال الأيام القليلة الأولى لتقليل التورم والألم.
- إدارة الألم: سيصف لك الأستاذ الدكتور محمد هطيف مسكنات للألم للتحكم في أي إزعاج قد تشعر به. الألم عادة ما يكون محتملاً ويمكن السيطرة عليه جيداً.
- الضماد والحذاء الخاص: ستكون قدمك ملفوفة بضماد واقٍ. سيزودك الطبيب بحذاء خاص مفتوح من الأمام أو حذاء بوست-أوبراتيف (post-operative shoe) يمكّنك من المشي مع تقليل الضغط على مقدمة القدم.
- تجنب حمل الوزن: عادة ما يسمح بحمل الوزن الخفيف على الكعب فقط في البداية، مع تجنب أي ضغط على مقدمة القدم والأصابع المعالجة لمدة تتراوح بين 4 إلى 6 أسابيع. سيحدد الأستاذ الدكتور محمد هطيف مدى تحمل الوزن المسموح به بناءً على حالتك.
- مواعيد المتابعة: ستكون هناك مواعيد متابعة منتظمة مع الدكتور محمد هطيف لمراقبة عملية الشفاء، تغيير الضمادات، وإزالة الغرز إن وجدت.
الأسابيع الأولى بعد الجراحة (الأسبوع 1-6):
- التحكم في التورم: استمر في رفع القدم واستخدام الثلج لتقليل التورم.
- المشي بالحذاء الخاص: سيتوجب عليك الاستمرار في ارتداء الحذاء الخاص المصمم لحماية القدم. تجنب الأحذية العادية تماماً.
- العناية بالجرح: اتبع تعليمات الطبيب بدقة للعناية بالجرح والضماد لمنع العدوى.
- بداية الحركة الخفيفة: قد ينصحك الأستاذ الدكتور محمد هطيف ببدء بعض التمارين الخفيفة لزيادة مدى الحركة في مفاصل أصابع القدم، مثل تحريك الأصابع للأعلى وللأسفل بلطف شديد، ولكن دون أي تحميل للوزن على مقدمة القدم.
مرحلة إعادة التأهيل والعلاج الطبيعي (بعد 6 أسابيع):
بمجرد أن يقرر الأستاذ الدكتور محمد هطيف أن العظم قد بدأ في الالتئام بشكل كافٍ (عادةً بعد 6 أسابيع أو أكثر، بناءً على صور الأشعة السينية)، ستبدأ مرحلة أكثر نشاطاً من العلاج الطبيعي.
- العودة التدريجية لارتداء الأحذية العادية: ستبدأ في ارتداء أحذية رياضية مريحة وواسعة. تجنب الأحذية الضيقة أو ذات الكعب العالي لعدة أشهر إضافية.
-
تمارين تقوية ومدى الحركة:
- تمارين الأصابع: سيعلمك أخصائي العلاج الطبيعي تمارين محددة لتقوية العضلات الصغيرة في القدم وتحسين مرونة الأصابع، مثل التقاط الرخام بالأصابع أو تجعيد المنشفة.
- **تمارين الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.