إجابة سريعة (الخلاصة): الرباط الصليبي الخلفي هو رباط أساسي في الركبة يمنع الساق من الانزلاق للخلف. يمكن أن تؤدي إصابته إلى الألم وعدم الاستقرار. يتم علاج هذه الإصابات إما تحفظيًا بالراحة والعلاج الطبيعي، أو جراحيًا لإعادة بناء الرباط في الحالات الشديدة، بهدف استعادة وظيفة الركبة بالكامل.
تُعد إصابات الركبة من أكثر الإصابات شيوعًا وتأثيرًا على جودة حياة الإنسان، فقدرتنا على المشي، الركض، وأداء المهام اليومية تعتمد بشكل كبير على صحة هذا المفصل المعقد. ومن بين مكونات الركبة الحيوية، يبرز "الرباط الصليبي الخلفي" كحجر زاوية في استقرارها. قد لا يكون اسمه مألوفًا مثل "الرباط الصليبي الأمامي"، ولكن إصابته لا تقل خطورة وتأثيرًا.
في هذه المقالة الشاملة، نهدف إلى تبسيط كل ما يتعلق بإصابة الرباط الصليبي الخلفي وجراحته، محوّلين المصطلحات الطبية المعقدة إلى معلومات سهلة الفهم لغير المتخصصين. سنتطرق إلى التشريح المبسّط، الأسباب الشائعة للأذية، الأعراض، خيارات التشخيص، وخطط العلاج المختلفة، سواء كانت تحفظية أو جراحية، بالإضافة إلى مراحل التعافي وإعادة التأهيل. نحن ندرك تمامًا القلق الذي قد ينتابك عند سماع مصطلح "جراحة الركبة"، لذا نسعى لتقديم معلومات دقيقة ومطمئنة، مع التأكيد على أهمية استشارة أخصائي مؤهل.
وفي هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف ، أحد أبرز استشاريي جراحة العظام والمفاصل في اليمن والمنطقة، كمرجع أساسي. بخبرته الواسعة وسجله الحافل بالنجاحات في مجال جراحة الركبة والرباط الصليبي، يقدم الدكتور هطيف رعاية متكاملة تبدأ من التشخيص الدقيق وصولاً إلى أفضل خيارات العلاج وإعادة التأهيل، مما يجعله الخيار الأمثل لكل من يبحث عن الشفاء واستعادة الحياة الطبيعية في صنعاء واليمن عمومًا.
فهم الرباط الصليبي الخلفي: حارس استقرار ركبتك
مقدمة مفصلة عن الرباط الصليبي الخلفي
الرباط الصليبي الخلفي (Posterior Cruciate Ligament - PCL) هو أحد الأربطة الرئيسية الأربعة التي تربط عظم الفخذ (الفخذ) بعظم الساق (القصبة) في مفصل الركبة. يلعب هذا الرباط دورًا حاسمًا في الحفاظ على استقرار الركبة، حيث يعمل كالحبل الرئيسي الذي يمنع عظم الساق من الانزلاق بشكل مفرط إلى الخلف تحت عظم الفخذ. تخيل أن ركبتك عبارة عن مفصلة معقدة، وهذه الأربطة هي التي تضمن حركتها في الاتجاه الصحيح دون خلع أو عدم استقرار.
على الرغم من أن إصابات الرباط الصليبي الخلفي أقل شيوعًا من إصابات الرباط الصليبي الأمامي، إلا أنها غالبًا ما تكون أكثر تعقيدًا وتتطلب اهتمامًا خاصًا، خاصةً إذا كانت مصحوبة بإصابات أخرى في الركبة. هذه الإصابات قد تكون جزئية (تمزق جزء من الرباط) أو كاملة (تمزق الرباط بالكامل)، وفي كلتا الحالتين، يمكن أن تؤثر بشكل كبير على قدرة الفرد على الحركة وأداء الأنشطة اليومية والرياضية. إن فهم وتقدير وظيفة هذا الرباط وأهميته هو الخطوة الأولى نحو فهم كيفية التعامل مع إصاباته بفعالية.
تشريح الركبة والرباط الصليبي الخلفي بطريقة مبسطة
لفهم إصابة الرباط الصليبي الخلفي، من المهم أن نأخذ جولة سريعة ومبسطة في تشريح الركبة. الركبة ليست مجرد عظمين يلتقيان، بل هي شبكة معقدة من العظام، الغضاريف، الأربطة، والأوتار التي تعمل معًا لتوفير الحركة والمرونة والاستقرار.
مكونات مفصل الركبة الأساسية:
- عظم الفخذ (Femur): هو العظم الطويل في الجزء العلوي من الساق.
- عظم الساق (Tibia): هو العظم الأكبر في الجزء السفلي من الساق.
- الرضفة (Patella): هي عظم الرضفة الذي يحمي الجزء الأمامي من الركبة.
- الغضاريف الهلالية (Menisci): وسائد غضروفية على شكل حرف C تعمل كامتصاص للصدمات بين عظم الفخذ والساق.
- الأربطة (Ligaments): هي أنسجة قوية ومرنة تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل.
الرباط الصليبي الخلفي (PCL) بالتفصيل:
يُعد الرباط الصليبي الخلفي أقوى رباط في الركبة وأكثر سمكًا، مما يجعله أقل عرضة للإصابة مقارنةً بالرباط الصليبي الأمامي.
- الموقع والمسار: ينشأ الرباط الصليبي الخلفي من الجزء السفلي والداخلي من عظم الفخذ (اللقمة الإنسية للفخذ) ويمتد إلى الخلف والأسفل ليلتصق بالجزء الخلفي العلوي من عظم الساق، تحديدًا في منطقة تُعرف بالحديبة الخلفية. هذا المسار المتقاطع مع الرباط الصليبي الأمامي هو ما يمنح الأربطة الصليبية اسمها.
- الوظيفة الرئيسية: كما ذكرنا، وظيفته الأساسية هي منع عظم الساق من الانزلاق المفرط نحو الخلف تحت عظم الفخذ. كما أنه يساعد في التحكم في حركة دوران الركبة. هذا الاستقرار مهم جدًا للأنشطة مثل المشي، صعود السلالم، والرياضة.
-
الحزمتان:
يتكون الرباط الصليبي الخلفي من حزمتين رئيسيتين:
- الحزمة الأمامية الجانبية (Anterolateral Bundle): وهي أكبر حجمًا وتشد عند ثني الركبة.
- الحزمة الخلفية الإنسية (Posteromedial Bundle): وتشد عند تمديد الركبة بالكامل.
- هاتان الحزمتان تعملان معًا لضمان استقرار الركبة في جميع درجات الحركة.
- الأربطة المساعدة: هناك أربطة أخرى صغيرة تُسمى الأربطة الهلالية الفخذية (meniscofemoral ligaments) التي تنشأ من الغضروف الهلالي الجانبي وتساهم في تعزيز قوة واستقرار الرباط الصليبي الخلفي.
إن الفهم الدقيق لهذه التفاصيل التشريحية، وإن كانت مبسطة، يساعد المرضى على استيعاب طبيعة إصابتهم وأهمية العلاج المقترح من قبل الأستاذ الدكتور محمد هطيف وفريقه الطبي.
الأسباب والأعراض: كيف تحدث إصابة الرباط الصليبي الخلفي وما هي علاماتها؟
تحدث إصابات الرباط الصليبي الخلفي عادةً نتيجة لقوة كبيرة ومباشرة تؤثر على الركبة. على عكس الرباط الصليبي الأمامي الذي غالبًا ما يُصاب بتغيير مفاجئ في الاتجاه أو توقف سريع، فإن إصابات الرباط الصليبي الخلفي غالبًا ما تنتج عن ضربات مباشرة أو سقوط قوي.
الأسباب الشائعة لإصابة الرباط الصليبي الخلفي:
- إصابات لوحة القيادة (Dashboard Injuries): هذا هو السبب الأكثر شيوعًا. يحدث عندما تصطدم الركبة بلوحة القيادة في حادث سيارة، مما يدفع عظم الساق بقوة إلى الخلف بالنسبة لعظم الفخذ.
- السقوط على ركبة مثنية: يمكن أن يحدث هذا عند السقوط مباشرة على الجزء الأمامي من الركبة وهي مثنية، مما يدفع عظم الساق للخلف.
-
الإصابات الرياضية:
- الرياضات الاحتكاكية: مثل كرة القدم، الرجبي، وكرة السلة، حيث يمكن أن تحدث اصطدامات مباشرة على الركبة.
- رياضات التزلج: السقوط القوي أثناء التزلج.
- تمدد الركبة المفرط (Hyperextension): على الرغم من أنه أقل شيوعًا، إلا أن تمدد الركبة المفرط قد يؤدي إلى تمزق الرباط.
- الإصابات المتعددة: غالبًا ما تحدث إصابات الرباط الصليبي الخلفي بالتزامن مع إصابات أخرى في الركبة، مثل تمزق أربطة أخرى (الرباط الجانبي الإنسي أو الجانبي الوحشي) أو الغضاريف، مما يجعل التشخيص والعلاج أكثر تعقيدًا.
درجات إصابة الرباط الصليبي الخلفي:
يقوم الأطباء بتصنيف إصابات الرباط الصليبي الخلفي لعدة درجات بناءً على شدة التمزق ومدى عدم الاستقرار الذي تسببه:
- الدرجة الأولى (خفيف): تمزق جزئي للرباط مع ألم خفيف وعدم استقرار بسيط، إن وجد.
- الدرجة الثانية (معتدل): تمزق جزئي أكبر للرباط مع زيادة في عدم الاستقرار أو ارتخاء ملحوظ.
- الدرجة الثالثة (شديد): تمزق كامل للرباط، مما يؤدي إلى عدم استقرار كبير في الركبة، وغالبًا ما يكون مصحوبًا بإصابات أخرى.
الأعراض الشائعة لإصابة الرباط الصليبي الخلفي:
قد تختلف الأعراض بناءً على شدة الإصابة، ولكنها عمومًا تشمل:
- الألم: يتراوح من خفيف إلى شديد، ويتركز غالبًا في الجزء الخلفي من الركبة، وقد يزداد سوءًا عند المشي أو ثني الركبة.
- التورم: عادةً ما يظهر التورم خلال ساعات قليلة من الإصابة، وقد يكون خفيفًا أو شديدًا.
- الاحساس بعدم الاستقرار (Giving Way): قد يشعر المريض بأن ركبته "تتخلخل" أو "تتراجع" إلى الخلف، خاصة عند محاولة المشي أو الوقوف. هذا الشعور يُعد من العلامات المميزة للإصابة.
- صعوبة في المشي أو تحمل الوزن: قد يجد المريض صعوبة في المشي بشكل طبيعي أو تحميل الوزن على الساق المصابة.
- تيبس الركبة: قد تصبح الركبة متيبسة ويصعب ثنيها أو فردها بالكامل.
- صوت "فرقعة" أو "طقطقة": قد يسمع المريض صوتًا مميزًا لحظة وقوع الإصابة.
- ألم عند الركوع أو صعود ونزول السلالم: هذه الأنشطة تضع ضغطًا إضافيًا على الرباط المصاب.
جدول 1: أسباب إصابة الرباط الصليبي الخلفي ونصائح للوقاية
| السبب الرئيسي للإصابة | وصف السبب | أمثلة | نصائح للوقاية والحد من المخاطر |
|---|---|---|---|
| اصطدام مباشر بالركبة (حادث) | ضربة قوية ومباشرة للجزء الأمامي من الركبة، تدفع الساق للخلف. | حوادث السيارات (إصابة لوحة القيادة)، السقوط المباشر على الركبة المثنية. | ارتداء حزام الأمان في السيارة، استخدام واقيات الركبة في بعض المهن أو الأنشطة. |
| الإصابات الرياضية | الاصطدام مع لاعب آخر، السقوط القوي أثناء ممارسة الرياضة. | كرة القدم، كرة السلة، التزلج، الرياضات القتالية. | الإحماء الجيد قبل التمرين، تقوية عضلات الساق والفخذ، تعلم تقنيات الهبوط الآمن، استخدام المعدات الواقية المناسبة. |
| التمدد المفرط للركبة (نادراً) | حركة قوية تدفع الركبة لتتجاوز نطاق حركتها الطبيعي للخلف. | بعض حركات الجمباز أو الرياضات البهلوانية العنيفة. | تجنب الحركات المفرطة التي تزيد الضغط على الركبة، ممارسة التمارين التي تحسن مرونة وقوة العضلات المحيطة بالركبة. |
| إصابات العمل | السقوط من ارتفاع، الاصطدام بآلات أو أدوات ثقيلة. | عمال البناء، العمال في المصانع، بعض المهن التي تتطلب مجهودًا بدنيًا عاليًا. | الالتزام بمعايير السلامة المهنية، استخدام معدات الحماية الشخصية، التدريب على الرفع السليم. |
تشخيص إصابة الرباط الصليبي الخلفي: خطوات دقيقة نحو خطة علاج فعالة
يُعد التشخيص الدقيق حجر الزاوية لأي خطة علاج ناجحة. عند الاشتباه في إصابة الرباط الصليبي الخلفي، يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا لتقييم الحالة وتحديد شدة الإصابة وأي إصابات مصاحبة.
1. التاريخ الطبي والفحص السريري:
- التاريخ المرضي: سيسأل الطبيب عن تفاصيل الإصابة، مثل كيف حدثت، ما هو النشاط الذي كنت تقوم به، هل سمعت صوت فرقعة، وما هي الأعراض التي تعاني منها (ألم، تورم، عدم استقرار). كما سيسأل عن تاريخك الطبي العام وأي إصابات سابقة في الركبة.
-
الفحص البدني:
هذا هو الجزء الأهم في التشخيص الأولي. سيقوم الطبيب بتقييم مظهر الركبة، لمس المناطق المختلفة لتحديد موضع الألم والتورم، ومقارنة الركبة المصابة بالركبة السليمة. سيجري الطبيب اختبارات خاصة لتقييم استقرار الأربطة، ومنها:
- اختبار الانزلاق الخلفي (Posterior Sag Test): في هذا الاختبار، يستلقي المريض على ظهره وركبتاه مثنيتان بزاوية 90 درجة. إذا كان هناك تمزق في الرباط الصليبي الخلفي، فإن عظم الساق على الجانب المصاب سينزلق إلى الخلف بشكل ملحوظ تحت عظم الفخذ بسبب الجاذبية.
- اختبار سحب الساق للخلف (Posterior Drawer Test): يقوم الطبيب بسحب عظم الساق برفق إلى الخلف أثناء ثني الركبة لتقييم مدى الحركة غير الطبيعية.
- تقييم الأربطة الأخرى: سيتم فحص الرباط الصليبي الأمامي والأربطة الجانبية للتأكد من عدم وجود إصابات مصاحبة، وهو أمر شائع في حالات الرباط الصليبي الخلفي.
2. الفحوصات التصويرية:
بعد الفحص السريري، قد يطلب الطبيب إجراء بعض الفحوصات التصويرية لتأكيد التشخيص وتحديد مدى الإصابة.
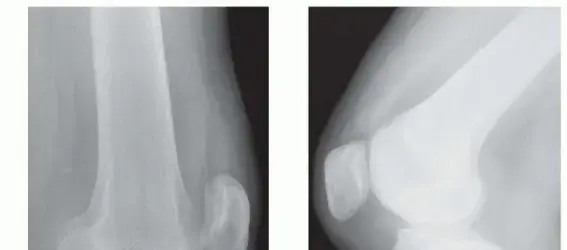
- الأشعة السينية (X-rays): على الرغم من أن الأشعة السينية لا تظهر الأربطة (وهي أنسجة رخوة)، إلا أنها مفيدة جدًا لاستبعاد أي كسور في العظام قد تكون حدثت في نفس وقت إصابة الرباط. يمكنها أيضًا الكشف عن وجود أي قطع عظمية صغيرة قد تكون انفصلت عن مكان ارتباط الرباط.
- الرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي هو الفحص الذهبي لتشخيص إصابات الأربطة، بما في ذلك الرباط الصليبي الخلفي. يوفر صورًا مفصلة للأنسجة الرخوة في الركبة (الأربطة، الأوتار، الغضاريف)، مما يسمح للطبيب بتحديد ما إذا كان الرباط ممزقًا جزئيًا أم كليًا، وتحديد موقعه بدقة، والكشف عن أي إصابات أخرى مصاحبة (مثل تمزق الغضروف الهلالي أو إصابات الأربطة الأخرى).
- الأشعة المقطعية (CT Scan): قد تُستخدم الأشعة المقطعية في حالات نادرة، خاصةً إذا كان هناك اشتباه في كسور معقدة أو لتخطيط الجراحة.
من خلال الجمع بين التاريخ المرضي الدقيق، الفحص السريري الشامل الذي يقوم به أخصائي مثل الأستاذ الدكتور محمد هطيف ، والفحوصات التصويرية المتقدمة، يمكن للطبيب وضع تشخيص نهائي ووضع خطة علاج شخصية تناسب احتياجات كل مريض.
خيارات العلاج: من العلاج التحفظي إلى الجراحة المتقدمة
تعتمد خطة علاج إصابة الرباط الصليبي الخلفي على عدة عوامل، بما في ذلك شدة الإصابة (درجة التمزق)، ما إذا كانت هناك إصابات أخرى مصاحبة، مستوى نشاط المريض، وعمره، ومدى عدم الاستقرار الذي يشعر به المريض. يقدم الأستاذ الدكتور محمد هطيف نهجًا شاملاً يوازن بين هذه العوامل لاختيار الخيار الأنسب.
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي هو الخيار الأول للعديد من إصابات الرباط الصليبي الخلفي، خاصةً في حالات التمزق الجزئي (الدرجة الأولى والثانية) أو الإصابات المعزولة التي لا تسبب عدم استقرار كبير في الركبة. يهدف هذا العلاج إلى تخفيف الألم والتورم، استعادة نطاق حركة الركبة، وتقوية العضلات المحيطة بها لتعويض ضعف الرباط المصاب.
- الراحة (Rest): تجنب الأنشطة التي تزيد من الضغط على الركبة المصابة.
- الثلج (Ice): تطبيق كمادات الثلج على الركبة لتقليل التورم والألم، لمدة 15-20 دقيقة عدة مرات في اليوم.
- الضغط (Compression): استخدام رباط ضاغط أو ضمادة مرنة للمساعدة في تقليل التورم.
- الرفع (Elevation): رفع الساق المصابة فوق مستوى القلب لتقليل التورم.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب.
- مسكنات الألم: قد توصف لتخفيف الألم الشديد.
-
العلاج الطبيعي (Physical Therapy):
هذا هو المكون الأكثر أهمية في العلاج التحفظي. يقوم أخصائي العلاج الطبيعي بتصميم برنامج تمارين مخصص يشمل:
- تمارين استعادة نطاق الحركة (Range of Motion): لاستعادة قدرة الركبة على الثني والفرد بالكامل.
- تمارين تقوية العضلات: التركيز بشكل خاص على تقوية العضلة الرباعية (quadriceps) في مقدمة الفخذ، والتي تساعد في منع عظم الساق من الانزلاق للخلف، وبالتالي تعوض جزئيًا وظيفة الرباط الصليبي الخلفي.
- تمارين التوازن والتأهيل الحسي العميق (Proprioception): لتحسين قدرة الدماغ على استشعار وضعية الركبة في الفراغ، مما يقلل من خطر الإصابة مرة أخرى.
- الدعامات أو الجبائر (Bracing): قد يوصي الطبيب بارتداء دعامة خاصة للركبة للمساعدة في تثبيتها ومنع عظم الساق من الانزلاق للخلف أثناء عملية الشفاء.
2. العلاج الجراحي (إعادة بناء الرباط الصليبي الخلفي):
تُعد الجراحة ضرورية في حالات معينة، خاصةً عندما يكون هناك تمزق كامل للرباط (الدرجة الثالثة)، أو عندما تكون الإصابة مصحوبة بتمزق في أربطة أخرى (إصابات الأربطة المتعددة)، أو في حال فشل العلاج التحفظي في توفير الاستقرار المطلوب للركبة. الهدف من الجراحة هو إعادة بناء الرباط المصاب باستخدام طعم (نسيج بديل) واستعادة استقرار الركبة ووظيفتها.
-
متى تكون الجراحة ضرورية؟
- تمزق كامل للرباط الصليبي الخلفي يؤدي إلى عدم استقرار وظيفي كبير.
- إصابات الأربطة المتعددة في الركبة (مثلاً، الرباط الصليبي الخلفي مع الرباط الجانبي الإنسي أو الوحشي).
- عدم الاستجابة للعلاج التحفظي واستمرار الشعور بعدم الاستقرار والألم.
- المرضى الرياضيين أو النشيطين الذين يحتاجون إلى استقرار كامل للركبة للعودة إلى مستواهم السابق.
-
أنواع الطعوم (Grafts) المستخدمة:
- الطعم الذاتي (Autograft): يؤخذ النسيج من جسم المريض نفسه. المصادر الشائعة تشمل جزءًا من وتر الرضفة (Patellar Tendon)، أو أوتار المأبض (Hamstring Tendons)، أو وتر العضلة الرباعية (Quadriceps Tendon). ميزة هذا الطعم هي أنه جزء من جسم المريض، مما يقلل من خطر الرفض.
- الطعم الخيفي (Allograft): يؤخذ النسيج من متبرع متوفى. يمكن أن يكون خيارًا جيدًا للمرضى الذين لا يرغبون في أخذ طعم من أجسامهم أو في حالات إصابات الأربطة المتعددة.
-
تقنية الجراحة:
- تُجرى معظم جراحات الرباط الصليبي الخلفي حاليًا باستخدام تنظير المفصل (Arthroscopy) . هذه تقنية جراحية طفيفة التوغل تتضمن إجراء شقوق صغيرة حول الركبة. يتم إدخال كاميرا صغيرة (منظار المفصل) وأدوات جراحية دقيقة عبر هذه الشقوق.
- يقوم الجراح بإزالة بقايا الرباط الممزق، ثم يقوم بحفر أنفاق دقيقة في عظم الفخذ والساق لتمرير الطعم الجديد من خلالها.
- يتم تثبيت الطعم في مكانه باستخدام مسامير أو أزرار خاصة، مما يتيح له الاندماج مع العظم بمرور الوقت وتكوين رباط جديد وقوي.
- قد يستخدم الأستاذ الدكتور محمد هطيف تقنيات متقدمة مثل "إعادة بناء الحزمتين" (double-bundle reconstruction) لمحاكاة التشريح الطبيعي للرباط الصليبي الخلفي بشكل أفضل، مما قد يوفر استقرارًا فائقًا في بعض الحالات.
-
ما بعد الجراحة: بعد الجراحة، سيتم تطبيق ضمادة على الركبة، وقد توضع دعامة لتثبيت الركبة. الألم بعد الجراحة يُدار بفعالية باستخدام الأدوية. تبدأ عملية إعادة التأهيل فورًا.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لإصابة الرباط الصليبي الخلفي
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة بناء الرباط) |
|---|---|---|
| دواعي الاستخدام | تمزقات جزئية (درجة 1 و 2)، إصابات معزولة، عدم استقرار بسيط، المرضى الأقل نشاطًا. | تمزقات كاملة (درجة 3)، إصابات أربطة متعددة، عدم استقرار كبير، المرضى الرياضيون والنشطون، فشل العلاج التحفظي. |
| الهدف الرئيسي | تخفيف الألم والتورم، استعادة الحركة، تقوية العضلات المحيطة لتعويض الرباط المصاب. | استعادة الاستقرار التشريحي للركبة، تمكين العودة لمستوى النشاط السابق. |
| فترة التعافي الأولية | أسابيع إلى بضعة أشهر (حسب شدة الإصابة والاستجابة للعلاج الطبيعي). | أطول، من 6 إلى 12 شهرًا للعودة الكاملة للأنشطة الرياضية. |
| الإجراء | راحة، ثلج، ضغط، رفع، أدوية، علاج طبيعي، دعامات. | إجراء جراحي بالمنظار لإعادة بناء الرباط باستخدام طعم (ذاتي أو خيفي). |
| المخاطر | عدم استقرار مزمن إذا لم يشف الرباط بشكل كافٍ. | مخاطر الجراحة (عدوى، نزيف، تيبس، فشل الطعم، خدر)، فترة تعافي أطول وأصعب. |
| العودة للأنشطة | قد تكون محدودة إذا لم تستعد الركبة استقرارها بالكامل. | تهدف إلى العودة الكاملة للأنشطة بما في ذلك الرياضات عالية التأثير. |
يجب أن يتم اتخاذ قرار العلاج بالتشاور الكامل مع أخصائي جراحة العظام، والذي يمكنه تقييم حالتك الفردية وتقديم التوصية الأفضل لك. إن الأستاذ الدكتور محمد هطيف يقدم استشارات متخصصة لمساعدتك على اتخاذ هذا القرار المهم.
التعافي وإعادة التأهيل: رحلة استعادة قوة ركبتك خطوة بخطوة
تُعد مرحلة التعافي وإعادة التأهيل بعد إصابة الرباط الصليبي الخلفي – سواء كان العلاج تحفظيًا أو جراحيًا – حاسمة لنجاح العلاج واستعادة وظيفة الركبة بالكامل. إنها رحلة تتطلب الصبر، الالتزام، والتوجيه المهني. يقوم الأستاذ الدكتور محمد هطيف وفريقه بإرشاد المرضى خلال هذه المراحل لضمان أفضل النتائج.
أهداف إعادة التأهيل:
- تقليل الألم والتورم.
- استعادة نطاق حركة الركبة الطبيعي.
- تقوية عضلات الساق والفخذ المحيطة بالركبة.
- تحسين التوازن والتنسيق.
- العودة التدريجية والآمنة إلى الأنشطة اليومية والرياضية.
مراحل إعادة التأهيل (بعد الجراحة أو العلاج التحفظي المكثف):
على الرغم من أن التفاصيل قد تختلف قليلاً بين البرامج العلاجية المختلفة، إلا أن معظم برامج إعادة التأهيل تتبع مراحل متشابهة:
المرحلة 1: المرحلة الوقائية المبكرة (من 0 إلى 6 أسابيع)
- التركيز: حماية الرباط المصاب أو المعاد بناؤه، تقليل التورم والألم، استعادة نطاق حركة آمن ومحدود.
- بعد الجراحة: قد يتم وضع دعامة (مقبولة للحركة) وجبيرة تمنع عظم الساق من الانزلاق للخلف.
-
التمارين:
- راحة وثلج ورفع: الاستمرار في تطبيق مبادئ (R.I.C.E).
- تحميل الوزن: قد يُسمح ببعض تحميل الوزن الجزئي مع العكازات، أو قد يكون ممنوعًا تمامًا في بعض الحالات الجراحية المعقدة.
- تمارين حركة الركبة اللطيفة: ثني ومد الركبة ببطء ضمن نطاق آمن لتجنب التيبس (على سبيل المثال، من 0 إلى 90 درجة ثني).
- تمارين تقوية العضلة الرباعية (Quad Sets): شد العضلات الأمامية للفخذ دون تحريك الركبة.
- تمارين الكاحل والقدم: للحفاظ على الدورة الدموية ومنع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.