إجابة سريعة (الخلاصة): تمزق وتر أخيل هو إصابة شائعة تصيب الوتر الأقوى في الجسم، مما يسبب ألمًا وضعفًا في الكاحل. يشمل العلاج خيارات غير جراحية مثل الجبس، أو جراحية كالإصلاح المفتوح لاستعادة قوة الوتر. يضمن التشخيص الدقيق والعلاج المتخصص، الذي يقدمه الأستاذ الدكتور محمد هطيف، تعافيًا ناجحًا وعودة للحياة الطبيعية.
تمزق وتر أخيل: دليل المريض الشامل للتعافي
يُعد وتر أخيل، أو كما يُعرف بالوتر العقبي، أحد أهم وأقوى الأوتار في جسم الإنسان، فهو بمثابة جسر عضلي يربط عضلات الساق الخلفية (الربلة) بعظم الكعب. تخيل للحظة أن هذا الوتر هو المحرك الأساسي لقدرتك على المشي، الجري، القفز، وحتى مجرد الوقوف على أطراف أصابعك. إنه ركيزة أساسية لكل حركة تقوم بها بقدمك وكاحلك.
للأسف، وبسبب قوته الهائلة ودوره الحيوي، فإنه أيضاً عرضة للإصابة، خاصة في حالات الشد المفاجئ أو المفرط. يمكن أن يؤدي هذا الشد إلى تمزق جزئي أو كلي للوتر، وهي حالة مؤلمة ومقلقة تتطلب اهتماماً طبياً متخصصاً. قد يبدو الأمر مخيفاً في البداية، لكن الخبر السار هو أن تمزق وتر أخيل، عند تشخيصه وعلاجه بشكل صحيح، يمكن التعافي منه بشكل كامل والعودة إلى ممارسة الأنشطة اليومية والرياضية التي تحبها.
في هذا الدليل الشامل، سنأخذك في رحلة تفصيلية لفهم كل ما يتعلق بتمزق وتر أخيل: من طبيعة هذا الوتر ووظيفته، إلى الأسباب الشائعة للتمزق، والأعراض التي يجب الانتباه إليها، مروراً بخيارات التشخيص والعلاج المتطورة، وصولاً إلى مرحلة التعافي وإعادة التأهيل. هدفنا هو تزويدك بالمعلومات الوافية والطمأنينة، وتقديم الأستاذ الدكتور محمد هطيف، أحد أبرز الأطباء المتخصصين في جراحة العظام والإصابات الرياضية في صنعاء واليمن، كمرجعك الأول للحصول على الرعاية الأمثل. مع الخبرة والنهج المتكامل، يمكننا معًا أن نرسم لك مسارًا واضحًا نحو الشفاء التام.
فهم وتر أخيل: نظرة مبسطة على تشريح الكاحل والقدم
لكي نفهم جيداً ما يحدث عند تمزق وتر أخيل، دعنا نلقي نظرة مبسطة على مكانه ودوره في جسمك.
ما هو وتر أخيل؟
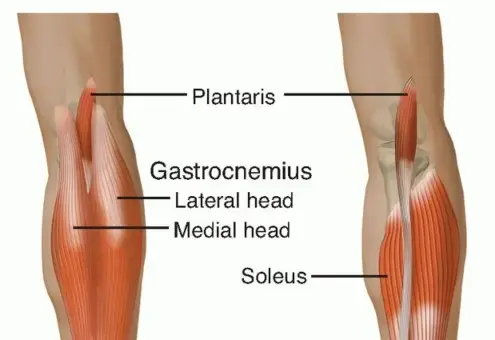
وتر أخيل هو في الأساس حبل سميك وقوي من الأنسجة الليفية يقع في الجزء الخلفي من ساقك، فوق الكعب مباشرة. إنه الوتر الأقوى والأكثر سمكاً في جسم الإنسان، ويبلغ طوله حوالي 15 سنتيمتراً.
من أين يأتي؟
يتكون وتر أخيل من التقاء ثلاثة عضلات رئيسية في ربلة الساق (بطة الساق):
1.
العضلة النعلية (Soleus):
تقع تحت العضلات الأخرى وتساعد في حركة الكاحل أثناء المشي.
2.
العضلة التوأمية الساقية (Gastrocnemius) – الرأس الإنسي:
الجزء الداخلي من عضلة الربلة.
3.
العضلة التوأمية الساقية (Gastrocnemius) – الرأس الوحشي:
الجزء الخارجي من عضلة الربلة.
تتجمع هذه العضلات الثلاثة لتشكل ما يسمى "العضلات ثلاثية الرؤوس الساقية" (Triceps Surae)، والتي تلتقي بدورها لتكوين وتر أخيل.
أين يلتصق؟
يمتد وتر أخيل إلى الأسفل ليلتصق بقوة في الجزء الخلفي من عظم الكعب (Calcaneus). هذا الارتباط القوي هو ما يسمح بنقل القوة من عضلات الساق إلى القدم.
ما هي وظيفته؟
وظيفته الأساسية هي "ثني أخمص القدم" (Plantarflexion). هذا يعني أنه مسؤول عن:
*
الوقوف على أطراف الأصابع:
عند رفع كعبك عن الأرض.
*
المشي والجري:
دفع الأرض بقدمك لتحريك جسمك إلى الأمام.
*
القفز:
توفير القوة اللازمة للدفع.
باختصار، بدون وتر أخيل سليم وقوي، ستفقد الكثير من قدرتك على الحركة الطبيعية والفعالة لقدمك وكاحلك. فهم هذه الوظيفة الحيوية يجعلنا ندرك أهمية العناية به عند حدوث أي إصابة.
الأسباب والأعراض: كيف يحدث تمزق وتر أخيل وما هي علاماته؟
تمزق وتر أخيل ليس دائماً نتيجة مباشرة لصدمة قوية ومباشرة، بل غالباً ما يحدث بسبب مجموعة من العوامل، وله أعراض مميزة يمكن أن تساعد في التشخيص المبكر.
أسباب تمزق وتر أخيل
تحدث معظم تمزقات وتر أخيل أثناء ممارسة الأنشطة الرياضية أو الحركات المفاجئة، ولكن هناك عوامل أخرى قد تزيد من خطر الإصابة:
- الأنشطة الرياضية التي تتطلب اندفاعًا مفاجئًا: مثل كرة القدم، كرة السلة، التنس، الريشة الطائرة، والجري. هذه الرياضات تتضمن حركات توقف وبدء مفاجئة، وقفزات، مما يضع ضغطاً كبيراً على الوتر.
- القفز والهبوط غير الصحيح: يمكن أن يؤدي الهبوط القاسي أو غير المتوازن بعد القفز إلى شد مفرط على الوتر.
- الشد المفاجئ أو غير المتوقع: قد يحدث ذلك عند السقوط أو التعثر، حيث يحاول الجسم المقاومة بشكل مفاجئ.
- التقدم في العمر: يكون الوتر أقل مرونة وأكثر عرضة للتمزق مع التقدم في السن، خاصة بين سن 30 و 50 عاماً، حيث يُعرفون أحيانًا بـ "محاربي عطلة نهاية الأسبوع" الذين يشاركون في أنشطة رياضية مكثفة بشكل متقطع.
- زيادة الوزن والسمنة: تضع حملاً إضافياً على الوتر، مما يجعله أكثر عرضة للإصابة.
- ضعف أو عدم مرونة الوتر: عدم ممارسة تمارين الإطالة بانتظام أو عدم الإحماء الكافي قبل النشاط البدني.
- تاريخ سابق لالتهاب وتر أخيل (Achilles Tendinitis): التهاب الوتر المزمن يمكن أن يضعفه ويزيد من خطر التمزق.
-
استخدام بعض الأدوية:
- المضادات الحيوية من فئة الفلوروكينولونات (Fluoroquinolones): مثل السيبروفلوكساسين والليفوفلوكساسين، قد تزيد من خطر تمزق الوتر كأحد الآثار الجانبية النادرة.
- حقن الكورتيكوستيرويدات: الحقن المباشر في أو حول وتر أخيل يمكن أن يضعف الوتر ويزيد من احتمالية تمزقه، ولذلك يجب أن يتم بحذر شديد وفي حالات محددة.
- التغيرات المفاجئة في كثافة النشاط: البدء بتمارين مكثفة فجأة دون تدرج.
- الأرضيات غير المستوية أو الأحذية غير المناسبة: يمكن أن تزيد من إجهاد الوتر.
أعراض تمزق وتر أخيل
تكون أعراض تمزق وتر أخيل واضحة ومفاجئة عادةً، لكن في بعض الحالات قد تكون أقل حدة مما يؤدي إلى التشخيص الخاطئ أو المتأخر.
- صوت "فرقعة" أو "طقطقة" مفاجئ: غالبًا ما يصف المرضى سماع صوت "فرقعة" عالٍ أو إحساسًا وكأن شيئًا ما انقطع أو ضرب كعبهم بقوة.
- ألم حاد ومفاجئ: يحدث الألم فورًا في الجزء الخلفي من الكاحل أو الساق. قد يكون الألم شديدًا في البداية ثم يهدأ إلى ألم خفيف.
- تورم وكدمات: ظهور تورم وكدمات حول الكاحل والقدم المصابة بسبب النزيف الداخلي.
- صعوبة في المشي أو الوقوف: يصبح من الصعب للغاية، أو المستحيل، الوقوف على أطراف الأصابع أو دفع القدم عن الأرض أثناء المشي. قد يشعر المريض بـ "ترنح" أو "عجز" في القدم المصابة.
- إحساس بوجود فجوة: قد يتمكن المريض أو الطبيب من الإحساس بفجوة أو مسافة فارغة في الجزء الخلفي من الكاحل، حيث يكون الوتر قد تمزق.
- ضعف في ثني أخمص القدم: على الرغم من التمزق الكلي، قد يظل بعض المرضى قادرين على تحريك القدم إلى الأسفل بشكل طفيف. هذا هو ما يسبب الالتباس الشائع الذي يؤدي إلى تأخر التشخيص في حوالي 20% إلى 25% من الحالات . يحدث هذا لأن الأوتار الأخرى الأصغر في القدم يمكن أن تعوض جزئياً وظيفة وتر أخيل، مما يعطي انطباعًا خاطئًا بأن الوتر لا يزال سليماً.
نصيحة هامة: نظرًا لاحتمالية التشخيص الخاطئ بسبب الأعراض المضللة، من الضروري جدًا طلب تقييم فوري من أخصائي جراحة العظام عند الاشتباه في تمزق وتر أخيل. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة، يشدد على أهمية التشخيص الدقيق والسريع لضمان أفضل النتائج العلاجية.
تشخيص تمزق وتر أخيل: دقة لا تقبل الخطأ
يعتمد التشخيص الدقيق لتمزق وتر أخيل على مزيج من الفحص السريري الدقيق والتصوير الطبي. هنا يبرز دور الخبرة الطبية للأستاذ الدكتور محمد هطيف، حيث يعتمد على نهج شامل لضمان تحديد مدى الإصابة ونوعها بدقة.
1. الفحص السريري الدقيق
يبدأ التشخيص بفحص سريري شامل يجربه الطبيب:
- السؤال عن الأعراض: سيطرح الأستاذ الدكتور محمد هطيف أسئلة مفصلة حول كيفية حدوث الإصابة، متى بدأت الأعراض، وما إذا كنت قد سمعت صوت "فرقعة".
- المعاينة البصرية: سيقوم بفحص الكاحل والقدم للبحث عن أي تورم، كدمات، أو تشوهات واضحة.
- الجس (Palpation): سيتحسس الطبيب الجزء الخلفي من ساقك وكاحلك. في حالة التمزق الكلي، غالباً ما يمكن الإحساس بفجوة واضحة في مسار الوتر.
-
اختبار طومسون (Thompson Test):
هذا الاختبار هو المعيار الذهبي للتشخيص السريري. سيطلب منك الاستلقاء على بطنك مع تدلي قدميك من حافة الطاولة، ثم سيقوم بالضغط على عضلات ربلة الساق.
- النتيجة الإيجابية: إذا لم تتحرك قدمك للأسفل (لم يحدث ثني أخمصي)، فهذا يشير بقوة إلى تمزق وتر أخيل.
- النتيجة السلبية: إذا تحركت قدمك للأسفل، فهذا يشير إلى أن الوتر سليم أو أن هناك تمزق جزئي طفيف.
- تقييم قوة ثني أخمص القدم: سيطلب منك محاولة الوقوف على أطراف أصابعك أو دفع قدمك للأسفل ضد مقاومة لتقييم مدى الضعف.
2. التصوير الطبي
لتأكيد التشخيص وتحديد مدى التمزق وموقعه بدقة، قد يطلب الأستاذ الدكتور محمد هطيف فحوصات تصويرية:
- الأشعة السينية (X-rays): على الرغم من أن الأشعة السينية لا تظهر الأنسجة الرخوة مثل الأوتار، إلا أنها قد تساعد في استبعاد وجود كسور في العظام أو مشاكل أخرى في الكاحل يمكن أن تسبب أعراضًا مشابهة.
- الموجات فوق الصوتية (Ultrasound): تُعد الموجات فوق الصوتية أداة تشخيصية ممتازة وغير جراحية. يمكنها إظهار تمزق الوتر بوضوح، وتحديد ما إذا كان جزئياً أم كلياً، ومسافة تباعد طرفي الوتر الممزق. تتميز بكونها ديناميكية، مما يسمح بتقييم الوتر أثناء الحركة.
- الرنين المغناطيسي (MRI): هو الفحص الأكثر تفصيلاً ودقة لتقييم الأنسجة الرخوة. يوفر صورًا مفصلة للوتر، ويحدد حجم التمزق وموقعه بدقة، ويساعد على تقييم وجود أي أضرار أخرى للأنسجة المحيطة. يُعتبر ضروريًا في حالات التمزق الجزئي، أو عند الشك في التشخيص، أو عند التخطيط للجراحة.
بفضل هذه الأدوات التشخيصية وخبرة الأستاذ الدكتور محمد هطيف في تفسيرها، يمكن تحديد الخطة العلاجية الأنسب لحالتك بدقة وفعالية.
خيارات العلاج: رحلة الشفاء من تمزق وتر أخيل
بمجرد تأكيد التشخيص، سيقوم الأستاذ الدكتور محمد هطيف بمناقشة الخيارات العلاجية معك. يعتمد اختيار العلاج على عدة عوامل، بما في ذلك عمرك، مستوى نشاطك البدني، مدى التمزق (كلي أم جزئي)، والمدة منذ حدوث الإصابة. بشكل عام، تنقسم الخيارات إلى علاج غير جراحي (تحفظي) وعلاج جراحي.
أولاً: العلاج غير الجراحي (التحفظي)
هذا الخيار قد يكون مناسبًا لبعض المرضى، خاصة كبار السن، أو الذين لديهم مستوى نشاط بدني منخفض، أو في حالات التمزق الجزئي الصغير، أو عندما تكون أطراف الوتر قريبة من بعضها.
مكونات العلاج غير الجراحي:
-
الراحة والحماية:
- التجبير أو حذاء المشي الطبي (Walking Boot): يتم وضع جبيرة أو حذاء طبي خاص يثبت القدم في وضعية "ثني أخمص القدم" (Plantarflexion) تدريجيًا. هذا الوضع يساعد على تقريب طرفي الوتر الممزق معًا للسماح لهما بالالتئام.
- عدم تحميل الوزن: في البداية، قد يُطلب منك عدم وضع أي وزن على القدم المصابة، والاعتماد على العكازات للمشي. يتم السماح بتحميل الوزن تدريجياً.
-
إدارة الألم والتورم:
- الثلج: تطبيق الثلج على المنطقة المصابة للمساعدة في تقليل التورم والألم.
- الرفع (Elevation): رفع القدم المصابة فوق مستوى القلب لتقليل التورم.
- الأدوية المسكنة: قد يصف الطبيب مسكنات للألم ومضادات للالتهاب لتخفيف الانزعاج.
- العلاج الطبيعي (بعد فترة التثبيت): بمجرد أن يبدأ الوتر في الالتئام وتتم إزالة الجبيرة أو الحذاء الطبي، تبدأ مرحلة العلاج الطبيعي لاستعادة القوة والمرونة ومدى الحركة.
مزايا العلاج غير الجراحي:
- تجنب مخاطر الجراحة (التخدير، العدوى، الندوب).
- مناسب لمن لا يستطيعون تحمل الجراحة.
عيوب العلاج غير الجراحي:
- معدل أعلى لعودة التمزق (إعادة التمزق) مقارنة بالجراحة.
- قد يؤدي إلى ضعف دائم في قوة الكاحل أو مدى الحركة.
- فترة تعافٍ أطول نسبيًا للوصول إلى أقصى قوة وظيفية.
- قد يتشكل نسيج ندبي سميك يجعل الوتر أقل مرونة.
ثانياً: العلاج الجراحي (الإصلاح المفتوح لوتر أخيل)
يُعد العلاج الجراحي، وخاصة الإصلاح المفتوح، الخيار الأمثل والمنتشر على نطاق واسع للمرضى الأصغر سناً والأكثر نشاطاً، والذين يعانون من تمزق كلي في وتر أخيل، أو عندما تكون هناك مسافة كبيرة بين طرفي الوتر الممزق. يفضل الأستاذ الدكتور محمد هطيف هذا النهج في معظم الحالات لضمان أفضل فرصة للتعافي الكامل واستعادة القوة.
الهدف من الجراحة:
الهدف الأساسي هو إعادة ربط طرفي الوتر الممزق معًا بشكل دائم، واستعادة طوله الطبيعي وشدته، مما يسمح له بالالتئام بشكل أقوى وأكثر فعالية.
خطوات الجراحة (وصف مبسط للمريض):
- التخدير: يتم إجراء الجراحة عادة تحت تخدير عام (تنام تماماً) أو تخدير نصفي (من الخصر إلى الأسفل)، حسب حالتك وتفضيلاتك وتوصية طبيب التخدير.
- الشق الجراحي: يقوم الأستاذ الدكتور محمد هطيف بإجراء شق صغير (عادةً بطول بضعة سنتيمترات) في الجزء الخلفي من الساق، فوق منطقة الكعب مباشرة.
- فحص الوتر: يتم الكشف عن طرفي وتر أخيل الممزق. في بعض الحالات، قد يكون هناك نسيج تالف أو متجلط يحتاج إلى إزالة.
-
إعادة توصيل الوتر:
باستخدام تقنيات خياطة خاصة وقوية، يقوم الأستاذ الدكتور محمد هطيف بربط طرفي الوتر الممزق معًا. تُستخدم خيوط قوية جدًا ودائمة لضمان التثبيت المستقر.
- إصلاح مباشر: في معظم الحالات، تكون أطراف الوتر قريبة بما يكفي لإعادة خياطتها مباشرة.
- التعزيز أو استخدام طعم وتري (Graft): إذا كان التمزق قديمًا أو كانت هناك فجوة كبيرة جدًا بين طرفي الوتر، فقد يحتاج الطبيب إلى استخدام تقنيات إضافية. قد يشمل ذلك تعزيز الإصلاح بنسيج وتري قريب (مثل جزء من وتر بلانتاريس - Plantaris Tendon) أو استخدام طعم وتري من مكان آخر في الجسم، أو طعم صناعي، لمد الوتر وتقويته.
- إغلاق الجرح: بعد التأكد من الإصلاح القوي والمستقر للوتر، يتم إغلاق الشق الجراحي بعناية.
- التجبير: يتم وضع جبيرة أو حذاء طبي خاص على الفور لتثبيت الكاحل في وضعية آمنة (عادةً ثني أخمصي خفيف) لحماية الإصلاح والسماح بالالتئام.
مزايا العلاج الجراحي:
- معدل إعادة تمزق أقل بكثير: يوفر الإصلاح الجراحي تثبيتًا أقوى وأكثر ديمومة.
- استعادة أفضل للقوة والوظيفة: يميل المرضى إلى استعادة قوة وثبات أكبر في الكاحل بعد الجراحة.
- عودة أسرع للأنشطة الرياضية: على المدى الطويل، غالبًا ما يكون المرضى قادرين على العودة إلى مستويات أعلى من النشاط البدني.
- تقليل فرصة الضعف المزمن: يقلل من احتمالية الشعور بضعف مستمر أو عدم استقرار في الكاحل.
مخاطر العلاج الجراحي (نادرة ولكن يجب أن تكون على دراية بها):
- مخاطر التخدير: كالتي تحدث مع أي عملية جراحية.
- العدوى: أي عملية جراحية تحمل خطر العدوى، والتي يتم التقليل منها بشكل كبير في بيئة الأستاذ الدكتور محمد هطيف المعقمة.
- تلف الأعصاب: قد يحدث تلف للأعصاب الصغيرة المحيطة بموقع الجراحة، مما يؤدي إلى خدر أو وخز.
- مشاكل في التئام الجرح: قد يواجه بعض المرضى صعوبة في التئام الجرح، خاصة المدخنين أو مرضى السكري.
- إعادة التمزق: على الرغم من ندرتها، إلا أن الوتر يمكن أن يتمزق مرة أخرى بعد الجراحة، خاصة إذا لم يتم اتباع تعليمات التعافي.
- تكون الجلطات الدموية (DVT): خطر عام بعد أي جراحة، ويتم اتخاذ تدابير وقائية.
دور الأستاذ الدكتور محمد هطيف في الجراحة:
يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة ومهارة عالية في جراحات إصلاح وتر أخيل. يعتمد على أحدث التقنيات الجراحية لضمان أفضل النتائج لمرضاه، ويحرص على شرح كافة التفاصيل والمخاطر المحتملة بشكل واضح للمريض قبل اتخاذ أي قرار.
مقارنة بين العلاج الجراحي وغير الجراحي
لتوضيح الفروقات، يمكننا تلخيص النقاط الرئيسية في الجدول التالي:
| الميزة / العامل | العلاج غير الجراحي (التحفظي) | العلاج الجراحي (الإصلاح المفتوح) |
|---|---|---|
| المرشحون المثاليون | كبار السن، ذوو النشاط البدني المنخفض، تمزقات جزئية بسيطة، وجود موانع للجراحة. | الشباب، الرياضيون، ذوو النشاط البدني العالي، تمزقات كلية، فجوة كبيرة بين طرفي الوتر. |
| مخاطر التخدير والجراحة | لا توجد | موجودة (نادرة: عدوى، نزيف، تلف أعصاب، جلطات) |
| معدل إعادة التمزق | أعلى (حوالي 10-15%) | أقل (حوالي 2-5%) |
| استعادة القوة والوظيفة | قد يكون هناك ضعف متبقٍ أو فقدان لمدى الحركة. | استعادة أفضل للقوة ومدى الحركة الطبيعي، فرصة أكبر للعودة للرياضة. |
| فترة التعافي الأولية | غالبًا أطول في الجبيرة/الحذاء الطبي، قد يكون التعافي الوظيفي بطيئًا. | فترة جبيرة/حذاء مماثلة، لكن التعافي الوظيفي النهائي غالبًا أسرع وأكثر اكتمالاً. |
| الندوب | لا توجد ندوب جراحية. | ندبة جراحية في الجزء الخلفي من الكاحل. |
| الراحة المطلوبة | فترة طويلة من التثبيت والحد من النشاط. | فترة تثبيت تليها برنامج إعادة تأهيل مكثف. |
سواء تم اختيار العلاج الجراحي أو غير الجراحي، فإن العنصر الأهم هو الالتزام بخطة العلاج وإعادة التأهيل التي يضعها لك الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي، فهذا هو مفتاح التعافي الناجح.
التعافي وإعادة التأهيل: خارطة طريق للعودة إلى الحياة الطبيعية
إن نجاح علاج تمزق وتر أخيل، سواء جراحيًا أو غير جراحيًا، لا يقتصر على المرحلة الأولى من العلاج فحسب، بل يعتمد بشكل كبير على الالتزام ببرنامج شامل لإعادة التأهيل والعلاج الطبيعي. هذه المرحلة هي الأطول والأكثر أهمية، وهي تتطلب صبرًا، التزامًا، ومثابرة. يُشرف الأستاذ الدكتور محمد هطيف عن كثب على هذه المرحلة، مع فريق متخصص في العلاج الطبيعي، لضمان استعادة الوظيفة الكاملة والعودة إلى الأنشطة اليومية والرياضية بأمان.
تتضمن خطة التعافي وإعادة التأهيل مراحل متتابعة، كل مرحلة تبني على سابقتها:
المرحلة الأولى: الحماية الأولية (من 0 إلى 2-4 أسابيع بعد الإصابة/الجراحة)
الهدف: حماية الوتر الملتئم حديثًا، تقليل الألم والتورم، والسماح بالالتئام الأولي.
- التثبيت: ستكون قدمك وكاحلك في جبيرة أو حذاء طبي خاص (Walking Boot) يثبت الكاحل في وضعية ثني أخمصي خفيف. هذا الوضع يقلل الضغط على الوتر.
- عدم تحميل الوزن: في الأيام الأولى وربما الأسابيع، سيُطلب منك عدم وضع أي وزن على القدم المصابة، واستخدام العكازات للمشي.
-
إدارة الألم والتورم:
- الثلج: تطبيق أكياس الثلج بانتظام (15-20 دقيقة عدة مرات في اليوم) لتقليل التورم والألم.
- الرفع (Elevation): إبقاء القدم مرفوعة فوق مستوى القلب قدر الإمكان.
- الأدوية: تناول المسكنات ومضادات الالتهاب التي يصفها الأستاذ الدكتور محمد هطيف.
- حركة الأصابع: يمكنك تحريك أصابع قدمك بانتظام لتجنب التيبس وتحسين الدورة الدموية.
المرحلة الثانية: بداية الحركة والتحميل التدريجي (من 2-4 أسابيع إلى 6-8 أسابيع)
الهدف: البدء في استعادة مدى الحركة بشكل آمن، وتحميل الوزن تدريجياً على الوتر.
- تعديل التثبيت: سيقوم الأستاذ الدكتور محمد هطيف أو أخصائي العلاج الطبيعي بتعديل زاوية حذاء المشي الطبي تدريجياً لزيادة درجة البسط (Dorsiflexion) ببطء.
- تحميل الوزن التدريجي: ستبدأ بوضع وزن جزئي على القدم باستخدام العكازات، ثم تزيد الحمل تدريجياً حتى تتمكن من المشي دون عكازات.
-
تمارين مدى الحركة اللطيفة:
- تمارين الكاحل السلبية/المساعدة: بمساعدة المعالج، ستبدأ في تحريك الكاحل في نطاق حركة آمن ومحدود.
- تجنب الشد المفرط: في هذه المرحلة، يجب تجنب أي حركات قوية أو مفاجئة يمكن أن تضع ضغطًا على الوتر.
- التحكم في التورم: الاستمرار في تطبيق الثلج والرفع حسب الحاجة.
المرحلة الثالثة: استعادة القوة والمرونة (من 8 أسابيع إلى 4 أشهر)
الهدف: زيادة قوة عضلات الساق والك
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.