صحة أطفالنا هي جوهر اهتماماتنا ومحور سعينا لتوفير حياة كريمة ومستقبل مشرق لهم. وعندما يتعلق الأمر بالصحة العظمية، فإن أي تشوه قد يؤثر على النمو والتطور الطبيعي يثير قلق الوالدين. يُعد تشوه مفصل الورك النمائي (Developmental Dysplasia of the Hip - DDH)، المعروف أيضاً بالخلع الوركي الخلقي، من الحالات الشائعة التي يمكن أن تؤثر بشكل كبير على جودة حياة الطفل في المستقبل إذا لم يتم تشخيصها وعلاجها بفعالية وفي التوقيت المناسب. يتطلب التعامل مع هذه الحالة دقة متناهية وخبرة واسعة، وهو ما يجسده الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام وإصلاح التشوهات في اليمن، والذي يمتلك سجلاً حافلاً بالنجاحات لأكثر من عقدين من الزمن.
في هذا الدليل الشامل، سنخوض في أعماق تشوه مفصل الورك النمائي، بدءاً من فهم أساسياته وأسبابه، مروراً بأعراضه المتنوعة وطرق تشخيصه، وصولاً إلى الحلول العلاجية المتقدمة التي يقدمها الدكتور هطيف، خاصةً الجراحات التصحيحية للحُق مثل جراحات بمبرتون (Pemberton) وديجا (Dega)، والتي تعد من الركائز الأساسية لاستعادة استقرار ووظيفة مفصل الورك لطفلك.
ما هو تشوه مفصل الورك النمائي (خلع الورك الخلقي)؟
مفصل الورك هو أحد أكبر المفاصل في الجسم وأكثرها تعقيداً، مصمم لتحمل الأوزان الثقيلة وتوفير نطاق واسع من الحركة. يتكون هذا المفصل الكروي الحقي من جزأين رئيسيين: رأس عظم الفخذ (الكرة)، وهو الجزء العلوي المستدير من عظم الفخذ، وتجويف الحوض الذي يستقبل هذه الكرة، والذي يُعرف باسم الحُق (Acetabulum). في الحالة الطبيعية، يجب أن يكون رأس الفخذ مستقراً بشكل محكم داخل الحُق، مما يضمن حركة سلسة وخالية من الألم، بالإضافة إلى النمو والتطور السليم للمفصل.
تشوه مفصل الورك النمائي (Developmental Dysplasia of the Hip - DDH) هو مصطلح شامل يصف مجموعة من الحالات التي لا يتطور فيها مفصل الورك بشكل صحيح خلال فترة الطفولة. يتراوح هذا التشوه من مجرد ارتخاء بسيط في المفصل (عدم استقرار) إلى تطور غير كامل للحُق (خلل التنسج)، وصولاً إلى خروج رأس الفخذ جزئياً (خلع جزئي أو تحت خلع) أو كلياً (خلع كامل) من تجويف الحُق.
الجوهر في DDH هو أن تجويف الحُق يصبح ضحلاً، أو مسطحاً، أو غير مكتمل التكوين بدلاً من أن يكون عميقاً وكروياً. هذا الخلل يمنع رأس الفخذ من الانغراس بشكل صحيح وثابت داخل الحُق. يؤدي عدم الاستقرار هذا إلى عدم تطور الحُق بشكل طبيعي، حيث أن وجود رأس الفخذ المستقر داخل الحُق هو المحفز الرئيسي لنمو الحُق وتعميقه. إذا تُركت هذه الحالة دون علاج، فإنها تؤدي إلى تدهور مستمر للمفصل، مما يسبب الألم، صعوبة في المشي، وتطور التهاب المفاصل في سن مبكرة.
يُطلق عليه "نمائي" لأنه يمكن أن يتطور قبل الولادة، أثناءها، أو في الأشهر والسنوات الأولى من حياة الطفل. هذا التسمية تعكس الفهم الحديث بأن الحالة ليست دائمًا "خلقية" (موجودة عند الولادة) ولكنها قد تتطور مع نمو الطفل.
أسباب وعوامل خطر تشوه مفصل الورك النمائي
تُعد أسباب DDH متعددة ومعقدة، وغالباً ما تكون مزيجاً من العوامل الوراثية والبيئية. فهم هذه العوامل يساعد في تحديد الأطفال الأكثر عرضة للخطر للتشخيص المبكر.
1. العوامل الوراثية والجينية
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء قد عانى من DDH، يزداد خطر إصابة الطفل بشكل كبير. يُعتقد أن هناك استعداداً وراثياً لهذه الحالة.
- الخلع الوركي الوراثي: في بعض الحالات، تكون هناك طفرات جينية محددة تؤثر على تطور الغضاريف والأنسجة الضامة، مما يزيد من قابلية المفصل للخلع.
2. العوامل الميكانيكية والوضعية
- الولادة الأولى: الأطفال البكر هم أكثر عرضة للإصابة، ربما بسبب ضيق مساحة الرحم وزيادة الضغط على الجنين.
- وضعية المقعدة (Breech Presentation): عندما يكون الطفل في وضعية المقعدة داخل الرحم (الأرداف أو القدمين أولاً بدلاً من الرأس)، فإن مفصل الورك يكون في وضع تمدد وداخلي يؤثر على تطوره. تُعتبر هذه الوضعية من أقوى عوامل الخطر.
- قلة السائل الأمنيوسي (Oligohydramnios): نقص السائل المحيط بالجنين يقلل من المساحة المتاحة للحركة، مما يزيد من الضغط الميكانيكي على المفاصل.
- الجنس الأنثوي: البنات أكثر عرضة للإصابة بـ DDH بنسبة تتراوح بين 4 إلى 5 أضعاف مقارنة بالذكور، ويُعتقد أن ذلك مرتبط بتأثير الهرمونات الأنثوية (مثل الريلاكسين) على ارتخاء الأربطة أثناء الحمل والولادة.
- التوائم: الأطفال الذين يولدون في ولادات متعددة قد يكونون أكثر عرضة بسبب المساحة المحدودة في الرحم.
- وضعية تقميط الساقين الضيقة (Swaddling): القمط الذي يشد ساقي الطفل بشكل مستقيم ويمنعه من ثنيهما أو فتحهما قد يضغط على الورك ويمنع التطور السليم. يُنصح بالقمط الذي يسمح بحرية حركة الساقين وثنيهما (وضعية الضفدع).
- مشاكل أخرى في النمو: مثل انحراف العمود الفقري (Scoliosis) أو الكاحل الأحدب (Clubfoot)، قد تترافق أحياناً مع DDH.
3. العوامل الهرمونية
- يُعتقد أن هرمونات معينة تفرزها الأم (مثل الريلاكسين) والتي تهدف إلى إرخاء أربطة الحوض استعداداً للولادة، قد تؤثر أيضاً على أربطة مفصل الورك لدى الجنين، مما يجعله أكثر ارتخاءً وعرضة للخلع.
بسبب تعدد هذه العوامل، يقوم الأستاذ الدكتور محمد هطيف بتوصية بإجراء فحص روتيني لجميع الأطفال حديثي الولادة، وخاصة أولئك الذين لديهم عوامل خطر متعددة، لضمان الكشف المبكر والتدخل العلاجي في الوقت المناسب.
أعراض تشوه مفصل الورك النمائي: متى يجب الانتباه؟
تختلف أعراض تشوه مفصل الورك النمائي بشكل كبير حسب عمر الطفل ودرجة التشوه. يمكن أن تكون العلامات خفية في الرضع وتزداد وضوحاً مع بدء الطفل في المشي. الفحص الدقيق والمراقبة من قبل الوالدين والأطباء أمر حيوي.
في الرضع والأطفال الصغار (من الولادة حتى 12 شهراً):
في هذه المرحلة، قد لا تظهر الأعراض بشكل واضح، ولكن الفحص السريري من قبل طبيب الأطفال أو أخصائي العظام مثل الأستاذ الدكتور محمد هطيف يمكن أن يكشف عن علامات مهمة:
*
صوت "طقطقة" أو "فرقعة" (Clicking or Popping Sound):
قد يسمعه الوالدان أو الطبيب عند تحريك ساق الطفل أو عند إجراء مناورات خاصة (مناورات أورتولاني وبارلو) التي يقوم بها الأستاذ الدكتور هطيف أثناء الفحص. هذا الصوت يشير إلى عدم استقرار المفصل.
*
عدم تناظر في طيات الجلد (Asymmetric Skin Folds):
وجود طيات جلدية إضافية أو غير متساوية في الفخذ أو الأرداف عند مقارنة الجانبين. قد تكون هذه علامة على قصر في الفخذ المتأثر.
*
اختلاف في طول الساقين:
قد تبدو إحدى الساقين أقصر من الأخرى عند وضع الطفل على ظهره وثني ركبتيه (علامة غالييزي).
*
الحد من حركة الورك:
صعوبة في فتح ساقي الطفل بالكامل (تقييد في حركة الاختطاف). يُلاحظ هذا غالباً عند تغيير الحفاضات.
*
عدم تناظر وضعية المشي (في حالة المشي المبكر):
قد يلاحظ تأخر في بدء المشي أو المشي غير المتوازن.
*
صعوبة في ارتداء الحفاضات:
قد يجد الوالدان صعوبة في وضع الحفاض بشكل صحيح بسبب الوضعية غير الطبيعية للساقين.
في الأطفال الأكبر سناً (أكثر من 12 شهراً):
بمجرد أن يبدأ الطفل في المشي، تصبح الأعراض أكثر وضوحاً وتأثيراً على الحركة:
*
العرج أو المشي المتمايل (Limp or Waddling Gait):
يُعد العرج من أبرز العلامات، حيث قد يميل الطفل بجسده نحو الجانب المتأثر أو يتمايل بشكل مميز (Gait Trendelenburg) لتعويض ضعف العضلات حول المفصل.
*
مشية البطة (Duck-like Gait):
إذا كان التشوه في كلا الوركين، قد يمشي الطفل ببطء وبخطوات قصيرة ومترنحة.
*
ألم في الورك أو الركبة:
قد يشكو الأطفال الأكبر سناً من ألم متقطع في منطقة الورك أو الفخذ أو حتى الركبة، حيث يمكن أن ينتشر الألم من مفصل الورك.
*
اختلاف في طول الساقين (واضح):
يصبح هذا الاختلاف أكثر وضوحاً عند الوقوف أو المشي.
*
صعوبة في أداء الأنشطة الرياضية:
قد يجد الطفل صعوبة في الركض، القفز، أو ممارسة الأنشطة التي تتطلب مرونة وثباتاً في الورك.
*
عدم تناظر في القوة العضلية:
ضعف في عضلات الورك على الجانب المصاب.
مهم جداً: التشخيص المبكر هو مفتاح النجاح في علاج DDH. أي من هذه العلامات يجب أن يدفع الوالدين للتوجه فوراً إلى طبيب متخصص مثل الأستاذ الدكتور محمد هطيف لإجراء فحص شامل. بفضل خبرته الواسعة، يمكن للدكتور هطيف تحديد العلامات الدقيقة وتوجيه خطة العلاج المناسبة في أقرب وقت ممكن.
تشخيص تشوه مفصل الورك النمائي: دقة ووضوح مع الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق والمبكر لـ DDH حجر الزاوية في تحقيق أفضل النتائج العلاجية. يعتمد التشخيص على مزيج من الفحص السريري الدقيق والتصوير الطبي. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكولات عالمية لضمان أعلى مستويات الدقة.
1. الفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل للرضع والأطفال، مع التركيز على الكشف عن علامات عدم استقرار الورك:
*
مناورتا أورتولاني (Ortolani) وبارلو (Barlow):
تُعد هاتان المناورتان أساسيتين في فحص الرضع. تُستخدم مناورة بارلو لخلع الورك غير المستقر، بينما تستخدم مناورة أورتولاني لإرجاع الورك المخلوع إلى مكانه، وكلاهما يمكن أن ينتج عنه صوت "طقطقة" مسموع وملموس.
*
علامة غالييزي (Galeazzi Sign):
مقارنة طول الساقين عن طريق ثني ركبتي الطفل ووضع قدميه على سطح مستوٍ.
*
فحص نطاق حركة الورك:
تقييم القدرة على فتح الساقين (الاختطاف) وتقييم أي تقييد في الحركة.
*
مراقبة المشي (للأطفال الأكبر سناً):
تحديد وجود عرج، مشية متمايلة، أو أي أنماط مشي غير طبيعية.
*
تقييم طيات الجلد:
البحث عن عدم تناظر في طيات الجلد الفخذية أو الألوية.
تُظهر خبرة الدكتور هطيف التي تتجاوز 20 عاماً في جراحة العظام قدرته الفائقة على اكتشاف أدق العلامات خلال الفحص السريري، حتى تلك التي قد يغفلها البعض.
2. التصوير الطبي
تُستخدم تقنيات التصوير المختلفة لتأكيد التشخيص، تقييم شدة التشوه، ومتابعة العلاج:
-
الأشعة فوق الصوتية (Ultrasound):
- الاستخدام الرئيسي: هي الطريقة المفضلة لتصوير مفصل الورك لدى الرضع حتى عمر 6 أشهر، لأن عظام الورك لا تكون قد تعظمت بالكامل بعد، والغضاريف لا تظهر بوضوح في الأشعة السينية.
- الميزة: غير مؤلمة، لا تستخدم إشعاعات، وتوفر صوراً ديناميكية للمفصل أثناء الحركة. يمكنها قياس زوايا مهمة مثل زاوية ألفا وبيتا لتقييم عمق الحُق واستقرار رأس الفخذ.
- في عيادة الدكتور هطيف: تُجرى فحوصات الموجات فوق الصوتية بدقة عالية لتقييم مفصل الورك وتشخيص DDH في مراحله المبكرة.
-
الأشعة السينية (X-rays):
- الاستخدام الرئيسي: تُصبح الأشعة السينية هي الأداة التشخيصية المفضلة بعد عمر 4-6 أشهر، عندما تبدأ العظام في التعظم.
- التقييم: تُظهر الأشعة السينية درجة تكلس الحُق، وموقع رأس الفخذ بالنسبة للحُق، وأي تشوهات هيكلية. يتم قياس زوايا وخطوط محددة (مثل خط هيلجينراينر، وخط بيركنز، ومؤشر الحُق) لتحديد شدة التشوه.
- الدقة: يستخدم الأستاذ الدكتور محمد هطيف أجهزة أشعة عالية الجودة لتقييم شامل للحالة العظمية.
-
التصوير بالرنين المغناطيسي (MRI):
- الاستخدام الرئيسي: يُستخدم عادة في الحالات المعقدة، أو عند التخطيط للجراحة، أو لتقييم الأنسجة الرخوة (الأربطة، الغضاريف، العضلات) التي قد تكون متأثرة بالتشوه.
- الميزة: يوفر تفاصيل ممتازة للأنسجة الرخوة والعظام على حد سواء، دون التعرض للإشعاع.
-
التصوير المقطعي المحوسب (CT Scan):
- الاستخدام الرئيسي: قد يُستخدم في بعض الحالات النادرة لتقييم التشوه ثلاثي الأبعاد، خاصةً قبل الجراحة لإعادة بناء المفصل بشكل دقيق.
من خلال الجمع بين الفحص السريري المفصل واستخدام أحدث تقنيات التصوير، يضمن الأستاذ الدكتور محمد هطيف تشخيصاً شاملاً ودقيقاً، مما يمهد الطريق لوضع خطة علاجية مخصصة وفعالة لكل طفل.
لماذا التدخل المبكر حاسم في علاج DDH؟
إن فهم أهمية التدخل المبكر في علاج تشوه مفصل الورك النمائي لا يقل أهمية عن التشخيص نفسه. كلما تم تشخيص وعلاج DDH مبكراً، كانت فرصة الشفاء التام واستعادة وظيفة الورك الطبيعية أعلى بكثير.
1. الاستفادة من مرونة النمو:
- تطور الحُق: في الأشهر والسنوات الأولى من حياة الطفل، تكون عظام وغضاريف الورك لا تزال في طور النمو والتطور. الحُق يكون غضروفياً ومرناً، مما يعني أنه يمكن إعادة تشكيله وتعميقه بشكل طبيعي إذا تم وضع رأس الفخذ في مكانه الصحيح مبكراً.
- إعادة النمذجة (Remodeling): عندما يتم تثبيت رأس الفخذ داخل الحُق في سن مبكرة (خاصة قبل 6 أشهر)، فإنه يحفز الحُق على النمو والتعمق بشكل طبيعي حول رأس الفخذ، مما يعيد تشكيل المفصل إلى حالته السليمة. هذه القدرة على إعادة النمذجة تتناقص بشكل كبير مع تقدم العمر.
2. تجنب التدخلات الجراحية الكبرى:
- العلاج التحفظي: في الرضع، يمكن علاج العديد من حالات DDH بنجاح باستخدام طرق غير جراحية مثل حزام بافليك (Pavlik Harness) أو الجبائر المبعدة (Abduction Braces). هذه الأساليب بسيطة، آمنة، وفعالة للغاية عندما تبدأ في الأسابيع الأولى أو الأشهر القليلة من العمر.
- تقليل الحاجة للجراحة: كلما تأخر التشخيص، زادت احتمالية أن يصبح العلاج التحفظي غير فعال، مما يجعل التدخل الجراحي أمراً لا مفر منه. الجراحات أكثر تعقيداً، وتتطلب فترة تعافٍ أطول، وتحمل مخاطر أكبر.
3. تقليل المضاعفات المستقبلية:
- هشاشة العظام المبكرة: إذا تُرك DDH دون علاج، فإن الاحتكاك غير الطبيعي وتوزيع الضغط غير المتوازن داخل المفصل يؤدي إلى تآكل الغضاريف وتطور هشاشة العظام (التهاب المفاصل التنكسي) في سن مبكرة جداً، ربما في العشرينات أو الثلاثينات من العمر.
- الألم المزمن وصعوبة الحركة: الأطفال الذين لم يُعالجوا قد يعانون من ألم مزمن، عرج دائم، وتقييد كبير في الحركة، مما يؤثر على نوعية حياتهم وقدرتهم على ممارسة الأنشطة اليومية والرياضية.
- الحاجة لاستبدال المفصل: في الحالات المتقدمة، قد يحتاج المريض إلى جراحة استبدال مفصل الورك في سن صغيرة، وهي عملية جراحية كبرى قد تحتاج إلى مراجعات مستقبلية.
4. استعادة الوظيفة الطبيعية بالكامل:
- يهدف التدخل المبكر إلى استعادة التشريح الطبيعي للورك، مما يسمح للطفل بالنمو والتطور الحركي دون أي قيود، والوصول إلى قدرته الكاملة في المشي والجري واللعب.
بفضل الفحص الدقيق والخبرة الطويلة للأستاذ الدكتور محمد هطيف، يتم تشخيص هذه الحالات في وقت مبكر، مما يفتح الباب أمام خيارات علاجية أقل تدخلاً وأكثر نجاحاً، ويضمن مستقبلاً صحياً لأطفالنا.
خيارات العلاج المتاحة لتشوه مفصل الورك النمائي
تختلف خيارات العلاج لـ DDH بناءً على عمر الطفل، درجة التشوه، وما إذا كان رأس الفخذ مخلوعاً أم لا. يتم تحديد الخطة العلاجية من قبل الأستاذ الدكتور محمد هطيف بعد تقييم شامل لكل حالة، مع الحرص على اختيار الأسلوب الأقل تدخلاً والأكثر فعالية.
أولاً: العلاج التحفظي (غير الجراحي)
يُفضل هذا النوع من العلاج للرضع الصغار (عادةً حتى 6-9 أشهر) أو للحالات الخفيفة إلى المتوسطة من DDH، حيث لا يزال المفصل مرناً وقابلاً للتشكيل.
-
حزام بافليك (Pavlik Harness):
- الاستخدام: هو الخيار الأول للعلاج في معظم حالات DDH المشخصة في الأشهر الستة الأولى من العمر.
- آلية العمل: حزام ناعم يُلبس حول أكتاف وصدر الطفل وساقيه. يثبت مفصل الورك في وضعية الثني والتبعيد (الوضعية التي تشبه وضعية الضفدع)، مما يشجع رأس الفخذ على البقاء في مكانه داخل الحُق.
- الهدف: يسمح هذا الوضع الطبيعي للحُق بالنمو والتطور بشكل صحيح حول رأس الفخذ، ويعمق التجويف بمرور الوقت.
- المدة: يُلبس الحزام عادةً بشكل مستمر لعدة أسابيع أو أشهر، ويتم تعديله بانتظام من قبل الأستاذ الدكتور محمد هطيف لمتابعة التقدم.
- معدلات النجاح: عالية جداً (أكثر من 90%) عند استخدامه بشكل صحيح وفي الوقت المناسب.
-
الجبائر المبعدة (Abduction Braces/Orthoses):
- الاستخدام: قد تُستخدم للرضع الأكبر سناً (عادةً من 6 إلى 12 شهراً) الذين فشل حزام بافليك في علاجهم، أو للحالات الأقل شدة.
- آلية العمل: جبائر صلبة أو شبه صلبة تثبت الوركين في وضعية التبعيد ولكنها توفر ثباتاً أكبر من حزام بافليك.
ثانياً: العلاج الجراحي
يُصبح التدخل الجراحي ضرورياً عندما يفشل العلاج التحفظي، أو عندما يتم تشخيص DDH في سن متأخرة (أكثر من 9-12 شهراً)، أو في حالات الخلع الكاملة التي لا يمكن ردها يدوياً. يتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة في تنفيذ هذه الجراحات المعقدة بأعلى مستويات الدقة.
-
الرد المغلق مع التثبيت بالجبس (Closed Reduction with Spica Cast):
- الاستخدام: يُجرى عادةً للأطفال من 6 أشهر إلى 18 شهراً حيث يكون الورك مخلوعاً ولكن يمكن رده يدوياً دون الحاجة إلى فتح المفصل.
- الإجراء: يتم تحت التخدير العام. يقوم الأستاذ الدكتور محمد هطيف برد رأس الفخذ يدوياً إلى داخل الحُق. بعد الرد، يتم تثبيت الورك في مكانه بجبيرة حوضية (Spica Cast) تمتد من الصدر إلى الكاحلين، مع ثني الوركين في وضعية آمنة.
- المدة: تُترك الجبيرة لعدة أشهر، مع تغييرها دورياً للمتابعة.
-
الرد المفتوح مع التثبيت بالجبس (Open Reduction with Spica Cast):
- الاستخدام: للحالات التي لا يمكن فيها رد الورك بالطرق المغلقة، أو للأطفال الأكبر سناً (عادةً أكثر من 18 شهراً).
- الإجراء: يتطلب هذا الإجراء فتح المفصل جراحياً. يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي للوصول إلى مفصل الورك، وإزالة أي عوائق تمنع رأس الفخذ من الدخول إلى الحُق (مثل الأنسجة الرخوة الزائدة أو الأربطة السميكة)، ثم يتم رد رأس الفخذ وتثبيته.
- التثبيت: بعد الرد، يتم وضع جبيرة حوضية (Spica Cast) لتثبيت المفصل في مكانه خلال فترة الشفاء.
-
جراحات قطع العظم في الحوض (Pelvic Osteotomies):
- الاستخدام: تُجرى هذه الجراحات عادةً للأطفال الأكبر سناً (غالباً من عمر 1.5-2 سنة وما فوق) الذين يعانون من خلل تنسج الحُق (الحُق الضحل أو غير المتطور)، حتى بعد رد الورك بنجاح. الهدف هو إعادة تشكيل الحُق لجعله أعمق وأكثر تغطية لرأس الفخذ.
- الهدف: تحسين استقرار المفصل، توزيع الضغط بشكل متساوٍ، وتقليل خطر تطور هشاشة العظام في المستقبل.
-
أنواعها (الأكثر شيوعاً):
-
قطع عظم بمبرتون (Pemberton Osteotomy):
- الهدف: زيادة تغطية رأس الفخذ من الأمام والجانب.
- الإجراء: يتم عمل قطع في عظم الحوض (العظم الحرقفي) فوق الحُق، ثم يتم تدوير الجزء السفلي من الحُق لأسفل وللخارج وتثبيته في وضع جديد بواسطة مسامير أو أسلاك، مع إضافة طعم عظمي (bone graft) لملء الفجوة.
- الآلية: يعيد تشكيل سقف الحُق (السقف العلوي الأمامي) ليكون أكثر انحداراً وتغطية.
- الميزة: مناسبة للحالات التي يكون فيها العيب أساساً في سقف الحُق الأمامي والجانبي.
- خبرة الدكتور هطيف: يُعد الأستاذ الدكتور محمد هطيف من الخبراء في تنفيذ هذه الجراحة بدقة لضمان أفضل تغطية لرأس الفخذ.
-
قطع عظم ديجا (Dega Osteotomy):
- الهدف: زيادة تغطية رأس الفخذ من الأمام والجانب، وتعميق الحُق من الخلف.
- الإجراء: يشبه قطع عظم بمبرتون ولكنه يتميز بقطع جزئي عبر عظم الحوض (العظم الحرقفي) يسمح بتدوير الحُق لأسفل وللخارج وتثبيته بطعم عظمي. يتميز هذا الإجراء بتقنية تسمح بالحفاظ على استمرارية الجزء الخلفي من الحُق، مما يقلل من احتمالية حدوث تشوه.
- الآلية: يعيد تشكيل الحُق ليكون أعمق وأكثر شمولاً، مع ترك الجزء الخلفي من الحُق سليماً نسبياً.
- الميزة: تُعتبر مفضلة في بعض الحالات لتقليل بعض المضاعفات المرتبطة بقطع عظم بمبرتون الكامل.
- تميز الأستاذ الدكتور محمد هطيف: يختار الدكتور هطيف هذه الجراحة بناءً على تقييم دقيق لاحتياجات كل طفل، لضمان الحصول على أفضل شكل ووظيفة للحُق.
-
جراحات قطع عظم الحوض ثلاثية الأبعاد (Triple Osteotomy) أو حول الحُق (Periacetabular Osteotomy - Ganz):
- الاستخدام: تُجرى هذه الجراحات المعقدة عادةً للمراهقين والبالغين الشباب الذين يعانون من خلل تنسج الحُق ولكن لديهم مفصل ورك محتفظ بغضروف سليم. تهدف إلى إعادة توجيه الحُق بالكامل دون التأثير على استقرار الحوض الكلي. يتطلب هذا النوع من الجراحات خبرة فائقة في جراحة العظام، وهي من المجالات التي يتفوق فيها الأستاذ الدكتور محمد هطيف.
-
-
جراحات قطع عظم الفخذ (Femoral Osteotomies):
- الاستخدام: قد تُجرى هذه الجراحات أحياناً بالاشتراك مع جراحات قطع عظم الحوض، خاصةً إذا كان هناك تشوه في عظم الفخذ نفسه (مثل زيادة زاوية الرقبة الفخذية أو دوران غير طبيعي).
- الهدف: إعادة توجيه رأس الفخذ بشكل أفضل داخل الحُق.
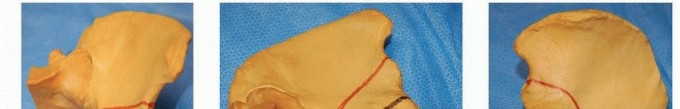
جدول 1: مقارنة بين جراحات قطع عظم بمبرتون وديجا
| الميزة | قطع عظم بمبرتون (Pemberton Osteotomy) | قطع عظم ديجا (Dega Osteotomy) |
|---|---|---|
| الهدف الرئيسي | زيادة تغطية رأس الفخذ من الأمام والجانب (السقف الأمامي العلوي للحُق). | زيادة تغطية رأس الفخذ من الأمام والجانب، وتعميق الحُق مع الحفاظ على الجزء الخلفي. |
| العمر المفضل | الأطفال الصغار (عادةً من 2 إلى 8 سنوات). | الأطفال الصغار (عادةً من 2 إلى 8 سنوات). |
| الإجراء | قطع كامل لعظم الحرقفة فوق الحُق، وتدوير الجزء السفلي. | قطع جزئي لعظم الحرقفة فوق الحُق، مع الحفاظ على الجزء الخلفي سليماً. |
| آلية التعديل | تحريك الجزء الغضروفي من الحُق لأسفل وخارجاً. | تحريك الجزء الغضروفي من الحُق لأسفل وخارجاً مع نقطة ارتكاز خلفية. |
| استخدام طعم عظمي | مطلوب لملء الفجوة بعد التدوير. | مطلوب لملء الفجوة بعد التدوير. |
| الميزة الرئيسية | فعالة جداً في تصحيح خلل التنسج الأمامي والعلوي. | قد توفر استقراراً خلفياً أفضل، مع تقليل مخاطر بعض المضاعفات. |
| المضاعفات المحتملة | قد تؤثر على النمو الخلفي للحُق (نادرة)، تصلب المفصل (نادر). | قد تكون أقل تأثيراً على النمو الخلفي، مخاطر مشابهة لأي جراحة عظمية. |
| نتائج الأستاذ الدكتور محمد هطيف | خبرة واسعة في تحقيق نتائج ممتازة في التغطية والاستقرار. | يختارها بعناية للحالات التي تستفيد منها، مع التركيز على الوظيفة طويلة المدى. |
تُعد هذه الجراحات معقدة وتتطلب مهارة جراحية عالية. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة ومهارة فائقة في جراحات قطع العظم الحوضية، ويستخدم أحدث التقنيات لضمان أفضل النتائج الجراحية لطفلك.
الرحلة الجراحية مع الأستاذ الدكتور محمد هطيف: من التقييم إلى التعافي
عندما يتقرر التدخل الجراحي لتصحيح تشوه مفصل الورك النمائي، فإن اختيار الجراح الماهر وذو الخبرة يلعب دوراً محورياً في نجاح العملية ومستقبل الطفل. يُعد الأستاذ الدكتور محمد هطيف، بخبرته الممتدة لأكثر من 20 عاماً، وكونه أستاذاً في جامعة صنعاء، رائداً في هذا المجال، ويقدم رعاية متكاملة تبدأ من التقييم الدقيق وتستمر حتى التعافي التام.
1. التقييم ما قبل الجراحة: أسس النجاح
تُعد المرحلة التحضيرية حاسمة لضمان عملية جراحية آمنة وفعالة. يقوم الأستاذ الدكتور محمد هطيف بالآتي:
*
مراجعة شاملة للتاريخ المرضي:
جمع معلومات دقيقة حول تاريخ الولادة، التطور الحركي للطفل، أي أمراض مصاحبة، وتاريخ DDH في العائلة.
*
فحص سريري مفصل:
إعادة تقييم شاملة للورك المتأثر والورك الآخر، وتقييم نطاق الحركة، قوة العضلات، وأي تشوهات أخرى.
*
دراسات التصوير المتقدمة:
*
الأشعة السينية (X-rays):
تُستخدم لتقييم التشوه العظمي وتحديد الزوايا والخطوط التشريحية.
*
التصوير بالرنين المغناطيسي (MRI) أو المقطعي المحوسب (CT Scan):
قد يطلبهما الدكتور هطيف في الحالات المعقدة لتقييم الأنسجة الرخوة بشكل دقيق أو للحصول على نموذج ثلاثي الأبعاد للمفصل لتخطيط الجراحة.
*
التحاليل المخبرية:
إجراء تحاليل دم روتينية للتأكد من جاهزية الطفل للجراحة.
*
استشارة التخدير:
يجتمع فريق التخدير مع العائلة لتقييم صحة الطفل وتحديد أفضل طريقة للتخدير، مع التأكيد على سلامة الطفل خلال العملية.
*
المناقشة الوافية مع الوالدين:
يشرح الأستاذ الدكتور محمد هطيف تفاصيل التشخيص، الخيارات الجراحية المتاحة، الإجراءات المتوقعة، المخاطر المحتملة، ونتائج ما بعد الجراحة، مجيباً على جميع استفسارات الوالدين بشفافية ووضوح، وذلك جزء من مبدأ "النزاهة الطبية الصارمة" التي يلتزم بها.
2. الإجراء الجراحي: دقة وابتكار
يتم إجراء الجراحة في غرفة عمليات مجهزة بأحدث التقنيات، تحت إشراف الأستاذ الدكتور محمد هطيف وفريقه الطبي المتخصص.
*
التخدير العام:
يضمن راحة الطفل وعدم شعوره بالألم خلال العملية.
*
الشق الجراحي:
يعتمد موقع وحجم الشق على نوع الجراحة (قطع عظم بمبرتون أو ديجا أو غيرها). يحرص الدكتور هطيف على أن يكون الشق في مكان يقلل من ظهور الندبات قدر الإمكان.
*
إزالة العوائق (في الرد المفتوح):
إذا كانت الجراحة تتضمن رداً مفتوحاً، فسيتم إزالة أي أنسجة رخوة تعيق استقرار رأس الفخذ.
*
تنفيذ قطع العظم (Osteotomy):
* باستخدام أدوات جراحية دقيقة، يقوم الأستاذ الدكتور محمد هطيف بقطع العظم في المواقع المحددة بدقة (في عظم الحوض لقطع عظم بمبرتون أو ديجا، أو في عظم الفخذ إذا لزم الأمر).
* يتم إعادة توجيه الجزء العظمي المصحح بعناية فائقة لوضع الحُق أو رأس الفخذ في الوضع الأمثل، مما يضمن التغطية الصحيحة والاستقرار.
*
تقنيات حديثة:
يستفيد الدكتور هطيف من التقنيات الحديثة في جراحة العظام لضمان أعلى درجات الدقة، فخبرته تمتد لتشمل الجراحات المجهرية (Microsurgery) والجراحات بالمنظار (Arthroscopy 4K) في مجالات أخرى، مما يعكس مستوى دقته ومهارته حتى في جراحات العظام الكبرى. هذه الدقة تضمن أفضل النتائج التشريحية.
*
التثبيت الداخلي:
بعد إعادة التوجيه، يتم تثبيت العظم المصحح باستخدام مسامير أو أسلاك جراحية خاصة، وقد يُستخدم طعم عظمي (bone graft) لملء الفجوات وتعزيز الشفاء.
*
إغلاق الجرح:
بعد التأكد من استقرار المفصل، يتم إغلاق الشقوق الجراحية بطبقات معقمة.
*
تطبيق الجبيرة الحوضية (Spica Cast):
في معظم الحالات، تُطبق جبيرة حوضية بعد الجراحة مباشرةً لتثبيت الورك في الوضع الجديد ومنع حركته خلال فترة الشفاء الأولية. هذه الجبيرة مصممة خصيصاً لتناسب جسم الطفل وتوفر الراحة والدعم.
3. الرعاية ما بعد الجراحة والإقامة في المستشفى:
- غرفة الإفاقة: يتم نقل الطفل إلى غرفة الإفاقة للمراقبة الدقيقة بعد التخدير.
- إدارة الألم: يتم توفير خطة فعالة لإدارة الألم لضمان راحة الطفل باستخدام أحدث بروتوكولات تخفيف الألم.
- المراقبة: يظل الطفل تحت المراقبة في المستشفى لبضعة أيام، حيث يتابع الدكتور هطيف وفريقه حالته عن كثب، مع التركيز على علامات الشفاء، ومراقبة الجبيرة، والتأكد من عدم وجود مضاعفات.
- تعليمات تفريغ المستشفى: يتم تزويد الوالدين بتعليمات مفصلة حول كيفية العناية بالطفل والجبيرة في المنزل، وعلامات الإنذار التي تستدعي الاتصال بالطبيب.
بفضل خبرة الأستاذ الدكتور محمد هطيف التي لا تضاهى والتزامه بأعلى معايير الرعاية الطبية، يمكن للوالدين أن يطمئنوا إلى أن طفلهم في أيدٍ أمينة وأن الرحلة الجراحية ستتم بأقصى درجات الكفاءة والاحترافية.
دليل شامل لإعادة التأهيل بعد جراحة الورك
تُعد مرحلة إعادة التأهيل لا تقل أهمية عن الجراحة نفسها في تحقيق النتائج المرجوة واستعادة الوظيفة الكاملة لمفصل الورك. يضع الأستاذ الدكتور محمد هطيف خطة إعادة تأهيل مخصصة لكل طفل، بالتعاون مع أخصائيي العلاج الطبيعي، لضمان تعافي آمن وفعال.
1. المرحلة الأولية: فترة التثبيت بالجبيرة (Spica Cast)
بعد الجراحة، يُثبت الورك في جبيرة حوضية (Spica Cast) لعدة أسابيع أو أشهر (عادةً 6-12 أسبوعاً، وقد تزيد أو تقل حسب الحالة). هذه المرحلة ضرورية للسماح للعظام التي تم قطعها بالالتئام وللمفصل بأن يستقر في وضعه الجديد.
*
العناية بالجبيرة:
*
النظافة:
الحفاظ على الجبيرة جافة ونظيفة أمر بالغ الأهمية لمنع العدوى وتهيج الجلد. يجب تنظيف منطقة الحفاض بعناية فائقة.
*
الراحة:
توفير وسائد داعمة للطفل لضمان راحته ومنع تكون تقرحات الضغط.
*
المراقبة:
يجب على الوالدين مراقبة أي تورم، تغير في لون الأصابع، برودة، أو شكوى من الألم، والتي قد تشير إلى مشكلة في الدورة الدموية أو ضغط الجبيرة.
*
التغذية والترطيب:
ضمان حصول الطفل على تغذية جيدة وترطيب كافٍ لدعم عملية الشفاء.
*
التحفيز:
على الرغم من الجبيرة، من المهم تحفيز الطفل عقلياً واجتماعياً من خلال الألعاب، القراءة، والتفاعل.
*
المتابعة الدورية:
يقوم الأستاذ الدكتور محمد هطيف بمراجعات منتظمة تتضمن فحوصات سريرية وأشعة سينية لتقييم التئام العظام والتأكد من استقرار الورك. قد تتطلب هذه المراجعات تغيير الجبيرة.
2. المرحلة الثانية: بعد إزالة الجبيرة وبدء العلاج الطبيعي
بعد إزالة الجبيرة، تبدأ المرحلة الأكثر نشاطاً من إعادة التأهيل. يعاني الطفل في البداية من ضعف عضلي وتصلب في المفصل بسبب فترة عدم الحركة.
*
العلاج الطبيعي (Physical Therapy):
يبدأ العلاج الطبيعي تحت إشراف أخصائيين خبراء، بالتعاون مع توجيهات الأستاذ الدكتور محمد هطيف.
*
استعادة نطاق الحركة:
تمارين لطيفة لاستعادة المرونة الكاملة في مفصل الورك والركبة والكاحل.
*
تقوية العضلات:
تمارين لتقوية عضلات الورك، الفخذ، البطن، والظهر، والتي قد تكون ضعفت أثناء فترة التثبيت.
*
تدريب التوازن والتنسيق:
مساعدة الطفل على استعادة توازنه وتنسيق حركاته.
*
تمارين التحمل:
زيادة قدرة الطفل على التحمل تدريجياً.
*
المشي:
*
الدعم:
في البداية، قد يحتاج الطفل إلى دعم (عكازات أو مشاية) للمساعدة في المشي وتقليل التحميل على الورك.
*
إعادة تعلم المشي:
يركز العلاج الطبيعي على إعادة تعليم الطفل نمط المشي الصحيح، والتخلص من أي عرج قد يكون اكتسبه.
*
الأنشطة اليومية:
مساعدة الطفل على العودة تدريجياً إلى أداء الأنشطة اليومية مثل الجلوس، الوقوف، صعود السلالم، واللعب.
*
إدارة الألم:
قد يكون هناك بعض الألم أو الانزعاج في بداية هذه المرحلة، ويتم إدارة ذلك بالتعاون مع الطبيب المعالج.
3. المرحلة الثالثة: العودة إلى الأنشطة الكاملة والمتابعة طويلة المدى
هذه المرحلة هي ذروة التعافي، حيث يهدف الطفل إلى العودة الكاملة إلى الأنشطة الطبيعية.
*
العودة التدريجية للأنشطة:
يُسمح للطفل بالعودة تدريجياً إلى الأنشطة البدنية والرياضية، بدءاً من الأنشطة منخفضة التأثير (مثل السباحة) إلى الأنشطة الأكثر شدة، وفقاً لتوصيات الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي.
*
المتابعة طويلة المدى:
سيظل الطفل بحاجة إلى متابعة دورية مع الأستاذ الدكتور محمد هطيف لعدة سنوات بعد الجراحة. تتضمن هذه المتابعات فحوصات سريرية وأشعة سينية لتقييم نمو المفصل، والتأكد من عدم وجود مضاعفات، وتحديد أي مشاكل محتملة في وقت مبكر. هذه المتابعات حاسمة لضمان النتائج طويلة الأمد للجراحة.
*
التوعية المستمرة:
يستمر الدكتور هطيف في توعية الوالدين حول أهمية الحفاظ على نمط حياة صحي للطفل، بما في ذلك التغذية المتوازنة وممارسة الرياضة بانتظام، لدعم صحة العظام والمفاصل.
يعتبر الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وشهرته في علاج حالات DDH، مرجعاً أساسياً في هذه الرحلة. التزامه بمتابعة كل خطوة من خطوات التعافي يضمن لأطفالنا تحقيق أقصى استفادة من التدخل الجراحي والعودة إلى حياة طبيعية ومليئة بالنشاط.
المضاعفات المحتملة وكيف يقللها الأستاذ الدكتور محمد هطيف
مثل أي إجراء جراحي، تحمل جراحات تصحيح تشوه مفصل الورك النمائي بعض المخاطر والمضاعفات المحتملة. ومع ذلك، فإن خبرة الجراح ومهارته تلعب دوراً حاسماً في تقليل هذه المخاطر إلى أدنى حد ممكن. الأستاذ الدكتور محمد هطيف، بصفته أستاذاً جامعياً وجراحاً رائداً في اليمن، يطبق أعلى معايير السلامة والرعاية لضمان أفضل النتائج لمرضاه.
1. العدوى (Infection):
- المخاطر: يمكن أن تحدث العدوى في موقع الجراحة أو في الجبيرة.
-
كيفية التخفيف:
- تعقيم صارم: يُجرى الدكتور هطيف الجراحات في بيئة معقمة تماماً ويتبع بروتوكولات صارمة لمكافحة العدوى.
- المضادات الحيوية الوقائية: تُعطى المضادات الحيوية قبل الجراحة وخلالها وبعدها للوقاية من العدوى.
- العناية بالجرح: يتم تزويد الوالدين بتعليمات مفصلة حول العناية بالجرح والجبيرة.
2. النخر اللاوعائي لرأس الفخذ (Avascular Necrosis - AVN):
- المخاطر: هو أخطر المضاعفات، حيث يحدث نقص في إمداد الدم إلى رأس الفخذ، مما قد يؤدي إلى تلف وتسطح رأس الفخذ. يمكن أن يؤثر على نتائج الجراحة على المدى الطويل.
-
كيفية التخفيف:
- تقنية جراحية دقيقة: يحرص الأستاذ الدكتور محمد هطيف على الحفاظ على إمداد الدم إلى رأس الفخذ أثناء الجراحة، وذلك بفضل مهارته الجراحية الفائقة ومعرفته التشريحية الدقيقة.
- رد لطيف للورك: عند رد الورك (سواء بالطرق المغلقة أو المفتوحة)، يُستخدم أسلوب لطيف وحذر لتجنب الضغط المفرط على الأوعية الدموية.
- اختيار الجراحة المناسبة: يتم اختيار نوع الجراحة بعناية فائقة لتقليل هذا الخطر.
3. إصابة الأعصاب أو الأوعية الدموية:
- المخاطر: نادراً ما قد تتضرر الأعصاب أو الأوعية الدموية المحيطة بالورك أثناء الجراحة.
-
كيفية التخفيف:
- خبرة تشريحية: يتمتع الدكتور هطيف بمعرفة عميقة بالتشريح الجراحي، مما يقلل بشكل كبير من خطر إصابة الهياكل الحيوية.
- الجراحة المجهرية (Microsurgery): على الرغم من أن جراحة العظام الكبرى ليست مجهرية بالكامل، إلا أن خبرة الدكتور هطيف في الجراحات المجهرية تظهر مستوى الدقة الذي يطبقه في جميع عملياته، مما يضمن تعاملاً حساساً مع الأنسجة والأعصاب.
4. عدم استقرار الورك أو تكرار الخلع (Recurrence):
- المخاطر: قد لا يستقر الورك بشكل كامل بعد الجراحة، أو قد يحدث خلع مرة أخرى في بعض الحالات.
-
كيفية التخفيف:
- تشخيص دقيق: يضمن الدكتور هطيف تشخيصاً دقيقاً وتقييماً شاملاً لشدة التشوه قبل الجراحة.
- تقنية جراحية مثلى: يختار الدكتور هطيف ويطبق التقنية الجراحية الأنسب لكل حالة فردية لضمان أقصى قدر من الاستقرار والتغطية.
- التثبيت بالجبيرة: يُعد التثبيت بالجبيرة بعد الجراحة أمراً حاسماً لشفاء العظام واستقرار المفصل.
- إعادة التأهيل الدقيقة: خطة إعادة التأهيل المتابعة مهمة لتقوية العضلات المحيطة ودعم المفصل.
5. تصلب المفصل أو تقييد الحركة:
- المخاطر: قد يعاني الطفل من نطاق حركة محدود بعد الجراحة.
-
كيفية التخفيف:
- الحركة المبكرة واللطيفة: تبدأ تمارين الحركة العلاجية اللطيفة بعد إزالة الجبيرة تحت إشراف أخصائيي العلاج الطبيعي.
- المتابعة المستمرة: يراقب الدكتور هطيف وفريق العلاج الطبيعي تقدم الطفل في استعادة نطاق حركته.
6. تشوه نمو الورك أو عظم الفخذ:
- المخاطر: قد يحدث تشوه في النمو مع مرور الوقت إذا لم يُعالج الورك بشكل كامل أو إذا حدثت مضاعفات.
-
كيفية التخفيف:
- متابعة طويلة الأمد: يُشدد الدكتور هطيف على أهمية المتابعة المنتظمة لسنوات بعد الجراحة لمراقبة نمو الورك واكتشاف أي مشاكل مبكراً.
- التدخل في الوقت المناسب: في حال ظهور أي علامات على تشوه في النمو، يتخذ الدكتور هطيف الإجراءات التصحيحية اللازمة في الوقت المناسب.
يُعد الأستاذ الدكتور محمد هطيف، بصفته جراحاً متخصصاً وذا خبرة عالية، ملتزماً بتوفير أعلى مستويات الرعاية والنزاهة الطبية لمرضاه. إن فهمه العميق للتشوهات العظمية لدى الأطفال، واستخدامه للتقنيات الحديثة (مثل جراحات المنظار 4K في حالات أخرى تعكس دقته)، وخبرته الممتدة، كلها تساهم بشكل كبير في تقليل مخاطر المضاعفات وتحقيق نتائج ممتازة تضمن لأطفالنا مستقبلاً حركياً صحياً.
قصص نجاح ملهمة: الأمل يتجدد بفضل الأستاذ الدكتور محمد هطيف
تتجسد النزاهة الطبية الصارمة والخبرة الاستثنائية للأستاذ الدكتور محمد هطيف في قصص النجاح المتعددة لأطفال استعادوا حركتهم وحياتهم الطبيعية بعد معاناتهم من تشوه مفصل الورك النمائي. هذه القصص ليست مجرد أرقام، بل هي شهادات حية على التزام الدكتور هطيف بتقديم أعلى مستويات الرعاية الجراحية.
قصة الطفلة سارة (4 سنوات): العودة إلى الركض واللعب
كانت سارة تعاني من عرج واضح في ساقها اليمنى منذ أن بدأت المشي في عمر السنتين. لم يكن والداها يعلمان السبب حتى أحضراها إلى الأستاذ الدكتور محمد هطيف. بعد الفحص السريري الدقيق والأشعة السينية، تم تشخيص سارة بخلل تنسج حُقي شديد في الورك الأيمن، مع خلع جزئي. كانت سارة في عمر لا يمكن معه الاعتماد على العلاج التحفظي.
شرح الدكتور هطيف لوالدي سارة أن جراحة قطع عظم ديجا (Dega Osteotomy) هي الحل الأمثل لتعميق الحُق وتوفير تغطية أفضل لرأس الفخذ. كان الوالدان قلقين للغاية، ولكن ثقتهما في خبرة الدكتور هطيف التي تمتد لأكثر من 20 عاماً، بالإضافة إلى شرحه الواضح والمفصل، بددت مخاوفهما.
أجرى الأستاذ الدكتور محمد هطيف الجراحة بدقة فائقة. بعد فترة تعافٍ مع الجبيرة الحوضية، بدأت سارة برنامجاً مكثفاً للعلاج الطبيعي. اليوم، وبعد عامين من الجراحة، سارة تركض وتلعب كأي طفلة في عمرها، بدون أي عرج أو ألم، ووركيها متطابقان تماماً في الطول والوظيفة. الابتسامة التي عادت إلى وجه سارة ووالديها هي خير دليل على إنجازات الدكتور هطيف.
قصة الطفل أحمد (18 شهراً): وداعاً لحزام بافليك ومرحباً بالخطوات الواثقة
تم تشخيص أحمد بخلع وركي نمائي في كلا الوركين عندما كان عمره 6 أشهر. حاول والداه استخدام حزام بافليك لمدة 4 أشهر تحت إشراف طبيب آخر، ولكن دون نجاح كامل، حيث ظل الورك الأيسر غير مستقر. عندما أحضراه إلى الأستاذ الدكتور محمد هطيف، كان أحمد قد بلغ 18 شهراً، وبدأ يحاول المشي بعرج واضح.
بعد تقييم شامل، أوضح الدكتور هطيف أن الورك الأيسر يحتاج إلى رد مفتوح، وأن الورك الأيمن، على الرغم من تحسنه، يحتاج إلى متابعة دقيقة. قرر الدكتور هطيف إجراء الرد المفتوح للورك الأيسر، متبعاً أحدث البروتوكولات الجراحية، لضمان رد آمن ودقيق. بعد الجراحة، تم وضع جبيرة حوضية لأحمد.
كانت فترة التعافي صعبة على الوالدين في البداية، لكن الدعم المستمر والتوجيهات الواضحة من الدكتور هطيف وفريقه جعلا الأمر أسهل. بعد إزالة الجبيرة والعلاج الطبيعي المكثف، بدأ أحمد يتخذ خطواته الأولى بثقة أكبر. بعد ستة أشهر، اختفى العرج تقريباً، وأصبح أحمد يمشي ويجري بشكل طبيعي. عائلة أحمد لا تزال تتابع مع الدكتور هطيف، وتثني على احترافيته والتزامه.
هذه القصص ليست استثناءات؛ بل هي جزء من العمل اليومي للأستاذ الدكتور محمد هطيف. بصفته أستاذاً في جامعة صنعاء، وخبيراً جراحياً يتمتع بسمعة ممتازة في اليمن، فإن الدكتور هطيف يجمع بين المعرفة الأكاديمية العميقة والمهارة الجراحية العملية التي تنقذ الأرواح وتغير مسار حياة الأطفال نحو الأفضل. إن استخدامه لأحدث التقنيات الطبية، مثل جراحات المنظار 4K في مجالات تخصصه الأخرى، يعكس التزامه بالجودة والابتكار في كل جانب من جوانب عمله.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج تشوه مفصل الورك النمائي لطفلك؟
إن اختيار الجراح المناسب لطفلك هو أحد أهم القرارات التي ستتخذها كوالد. عندما يتعلق الأمر بحالة معقدة وحساسة مثل تشوه مفصل الورك النمائي، فإن الخبرة والكفاءة والنزاهة هي عوامل لا يمكن المساومة عليها. هنا تبرز مكانة الأستاذ الدكتور محمد هطيف كخيار أول ولا مثيل له في اليمن:
-
الخبرة المتراكمة التي تتجاوز العقدين: يمتلك الأستاذ الدكتور محمد هطيف أكثر من 20 عاماً من الخبرة العملية في مجال جراحة العظام، مع تخصص دقيق في جراحة عظام الأطفال وإصلاح التشوهات. هذه الخبرة الطويلة تعني أنه تعامل مع مجموعة واسعة من حالات DDH، من أبسطها إلى أكثرها تعقيداً، مما يمنحه القدرة على توقع التحديات وتقديم الحلول الأكثر فعالية.
-
الريادة الأكاديمية والبحثية: بصفته أستاذاً في جامعة صنعاء، لا يكتفي الدكتور هطيف بالممارسة السريرية فحسب، بل يساهم أيضاً في التعليم الطبي والبحث العلمي. هذا يضمن أنه ليس فقط مطلعاً على أحدث التطورات والتقنيات في جراحة العظام على مستوى العالم، بل يشارك أيضاً في تشكيل مستقبل هذا المجال. هذه المعرفة الأكاديمية تنعكس في دقة تشخيصه وجودة علاجه.
-
النزاهة الطبية الصارمة: يلتزم الأستاذ الدكتور محمد هطيف بأعلى معايير الأخلاق والشفافية. يحرص على شرح كافة تفاصيل الحالة، وخيارات العلاج المتاحة، والمخاطر والفوائد المحتملة بوضوح تام للوالدين، مما يمكنهم من اتخاذ قرارات مستنيرة بثقة كاملة. لن يقترح أبداً إجراءً غير ضروري.
-
استخدام التقنيات الحديثة والمتطورة: يدرك الدكتور هطيف أهمية التكنولوجيا في تحسين النتائج الجراحية. على الرغم من أن جراحات قطع العظم الحوضية هي جراحات مفتوحة بشكل أساسي، فإن خبرته تمتد لتشمل أحدث التقنيات مثل الجراحة المجهرية (Microsurgery) التي تتطلب دقة متناهية في التعامل مع الأنسجة والأعصاب، وجراحات المنظار (Arthroscopy 4K) في مجالات أخرى من تخصصه. هذا يعكس مستوى دقته ومهارته الجراحية العامة التي يطبقها في جميع عملياته، مما يضمن أعلى مستويات الأمان والدقة في تصحيح تشوهات الورك.
-
التركيز على الرعاية الشاملة: لا يقتصر دور الدكتور هطيف على الجراحة فقط، بل يمتد ليشمل الرعاية ما قبل الجراحة وما بعدها، بما في ذلك التخطيط المفصل لإعادة التأهيل والمتابعة طويلة الأمد. يضمن هذا النهج المتكامل حصول طفلك على الدعم الكامل خلال كل مرحلة من مراحل التعافي.
-
السمعة الطبية المرموقة في اليمن: يُعرف الأستاذ الدكتور محمد هطيف على نطاق واسع في اليمن بأنه أحد أبرز وأفضل جراحي العظام والعمود الفقري والكتف. هذه السمعة بُنيت على سجل حافل بالنجاحات، ومئات المرضى الذين استعادوا جودة حياتهم بفضله.
عندما تضع طفلك بين يدي الأستاذ الدكتور محمد هطيف، فإنك لا تختار جراحاً فحسب، بل تختار شريكاً في رحلة علاج طفلك، ملتزماً بتقديم أفضل رعاية ممكنة، مستخدماً خبرته ومعرفته وأحدث التقنيات لضمان مستقبل صحي لطفلك.
أسئلة متكررة حول تشوه مفصل الورك النمائي وعلاجه
لقد جمعنا هنا بعض الأسئلة الأكثر شيوعاً التي يطرحها الآباء حول تشوه مفصل الورك النمائي وعلاجه، مع إجابات يقدمها الأستاذ الدكتور محمد هطيف لزيادة الوعي والطمأنينة.
1. هل يمكن الوقاية من تشوه مفصل الورك النمائي (DDH)؟
لا يمكن منع جميع حالات DDH، خاصة تلك المتعلقة بالعوامل الوراثية أو وضعية الجنين داخل الرحم. ومع ذلك، يمكن تقليل خطر تفاقم الحالة من خلال تجنب التقميط الضيق الذي يشد ساقي الطفل بشكل مستقيم. يجب أن يسمح التقميط الصحي للطفل بثني ساقيه ووركييه وحركتهما بحرية (وضعية الضفدع). الكشف المبكر والتدخل السريع هما أهم خطوات الوقاية من المضاعفات طويلة الأمد.
2. ما هو العمر الأمثل للبدء في علاج DDH؟
العمر الأمثل للبدء في العلاج هو في أقرب وقت ممكن بعد التشخيص، ويفضل أن يكون ذلك في الأشهر الستة الأولى من العمر. في هذه الفترة، يكون العلاج التحفظي (مثل حزام بافليك) فعالاً للغاية، حيث تكون مفاصل الورك لا تزال غضروفية ولينة ويمكن إعادة تشكيلها بسهولة. كلما تأخر العلاج، زادت احتمالية الحاجة إلى تدخلات جراحية معقدة.
3. هل حزام بافليك مؤلم للطفل؟
عادةً ما يكون حزام بافليك غير مؤلم عند تطبيقه وتركيبه بشكل صحيح من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف. قد يشعر الطفل ببعض الانزعاج في الأيام القليلة الأولى بسبب التقييد الجديد في الحركة، ولكنه سرعان ما يتكيف مع الحزام. الهدف من الحزام هو الحفاظ على وضعية مريحة وطبيعية للورك تساعد على شفائه.
4. كم تستغرق فترة التعافي بعد جراحات قطع عظم الحوض (بمبرتون أو ديجا)؟
تختلف فترة التعافي حسب نوع الجراحة وعمر الطفل ومدى شدة الحالة. بشكل عام، يتضمن التعافي:
*
فترة الجبيرة الحوضية (Spica Cast):
عادةً من 6 إلى 12 أسبوعاً، يتم خلالها متابعة التئام العظام.
*
بعد إزالة الجبيرة:
تبدأ مرحلة العلاج الطبيعي التي قد تستمر لعدة أشهر (من 3 إلى 6 أشهر أو أكثر) لاستعادة نطاق الحركة والقوة والمشي الطبيعي.
*
العودة للأنشطة الكاملة:
قد تستغرق من 6 أشهر إلى سنة كاملة أو أكثر قبل أن يتمكن الطفل من العودة إلى جميع الأنشطة البدنية والرياضية دون قيود. المتابعة الدورية مع الأستاذ الدكتور محمد هطيف ضرورية لسنوات لتقييم النمو.
5. هل يمكن أن يعود DDH بعد العلاج؟
في معظم الحالات التي تُعالج بنجاح من قبل خبراء مثل الأستاذ الدكتور محمد هطيف، فإن فرصة عودة DDH تكون منخفضة جداً. ومع ذلك، هناك نسبة صغيرة من الحالات قد تواجه عدم استقرار متأخر أو خلل تنسج متبقي يتطلب متابعة أو تدخلات إضافية. هذا هو السبب في أن المتابعة طويلة الأمد ضرورية لمراقبة نمو الورك.
6. هل سيتمكن طفلي من ممارسة الرياضة بشكل طبيعي بعد الجراحة؟
الهدف الرئيسي من جراحة DDH هو استعادة الوظيفة الطبيعية الكاملة للورك، بما في ذلك القدرة على ممارسة الرياضة. معظم الأطفال الذين يخضعون لجراحة ناجحة ويتبعون برنامج إعادة التأهيل بالكامل يمكنهم المشاركة في مجموعة واسعة من الأنشطة الرياضية. ومع ذلك، قد يُنصح بتجنب بعض الرياضات عالية التأثير التي تضع ضغطاً كبيراً على مفصل الورك على المدى الطويل، وهذا يعتمد على تقييم الأستاذ الدكتور محمد هطيف للحالة الفردية.
7. ما هي المضاعفات الأكثر شيوعاً بعد الجراحة؟
كما هو الحال مع أي جراحة، هناك مخاطر محتملة. الأكثر شيوعاً قد تشمل العدوى، وتأخر التئام الجروح. المضاعفات الأكثر خطورة ولكنها نادرة تشمل النخر اللاوعائي لرأس الفخذ (AVN)، أو إصابة الأعصاب/الأوعية الدموية. بفضل خبرة الأستاذ الدكتور محمد هطيف التي تمتد لأكثر من عقدين والتقنيات الحديثة التي يستخدمها، يتم تقليل هذه المخاطر بشكل كبير.
8. هل سيترك طفلي ندبة بعد الجراحة؟
نعم، ستكون هناك ندبة جراحية. ومع ذلك، يسعى الأستاذ الدكتور محمد هطيف دائماً إلى جعل الشقوق الجراحية صغيرة قدر الإمكان وفي أماكن استراتيجية لتقليل ظهور الندبات. مع العناية الجيدة بالجرح والوقت، عادة ما تتلاشى الندوب وتصبح أقل وضوحاً.
9. متى يمكن لطفلي العودة إلى المدرسة أو الروضة؟
يعتمد ذلك على عمر الطفل ونوع الجراحة وفترة التعافي. في كثير من الأحيان، يمكن للطفل العودة إلى الروضة أو المدرسة بعد إزالة الجبيرة وبدء العلاج الطبيعي، بشرط توفر الدعم الكافي والتعديلات اللازمة في البيئة المدرسية (مثل كرسي خاص إذا كان لا يزال يستخدم عكازات أو مشاية). سيقدم الأستاذ الدكتور محمد هطيف التوجيهات الدقيقة بناءً على تقدم الطفل.
10. ما هو دور الوالدين في عملية الشفاء؟
دور الوالدين حيوي جداً في كل مراحل العلاج. يشمل ذلك:
* الالتزام التام بتعليمات الطبيب فيما يخص الجبيرة، الأدوية، والعناية بالجرح.
* التحفيز والدعم النفسي للطفل خلال فترة التعافي.
* المساعدة في تمارين العلاج الطبيعي الموجهة.
* المتابعة الدورية مع الأستاذ الدكتور محمد هطيف.
* الصبر والتفهم، فالتعافي قد يكون رحلة طويلة.
التعاون الوثيق بين الوالدين، الدكتور هطيف، وفريق العلاج الطبيعي هو مفتاح تحقيق أفضل النتائج.
جدول 2: قائمة مراجعة أعراض تشوه مفصل الورك النمائي حسب العمر
| العمر | الأعراض المحتملة | متى يجب استشارة الأستاذ الدكتور محمد هطيف |
|---|---|---|
| حديثو الولادة - 3 أشهر | - طقطقة أو فرقعة في الورك أثناء الفحص | عند أي فحص روتيني لحديثي الولادة، أو ملاحظة أي من الأعراض. |
| - عدم تناظر في طيات الجلد في الفخذ/الأرداف | ||
| - تقييد في حركة فتح الساقين (الاختطاف) | ||
| - اختلاف في طول الساقين (صعب الملاحظة غالباً) | ||
| 3 أشهر - 12 شهراً | - استمرار أو ظهور أي من الأعراض المذكورة أعلاه | إذا لم يتحسن الورك بعد 3 أشهر من العلاج التحفظي، أو ظهور أعراض جديدة. |
| - صعوبة في ارتداء الحفاضات بسبب الوضعية | ||
| - تأخر في مراحل التطور الحركي (الجلوس، الزحف) | ||
| 12 شهراً وما فوق | - عرج واضح أو مشية متمايلة (Waddling Gait) | فور ملاحظة عرج أو مشية غير طبيعية. |
| - ألم في الورك أو الركبة (خاصة عند الأطفال الأكبر سناً) | ||
| - اختلاف واضح في طول الساقين | ||
| - صعوبة في أداء الأنشطة البدنية (الركض، القفز) |
يُشجع الأستاذ الدكتور محمد هطيف جميع الوالدين على عدم التردد في طلب استشارة طبية إذا لاحظوا أي من هذه العلامات، فالتشخيص والعلاج المبكران هما مفتاح استعادة صحة ورك طفلهم بالكامل.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل