إجابة سريعة (الخلاصة): تثبيت مفصل القدم الخلفية الثلاثي هو إجراء جراحي دقيق يهدف إلى دمج ثلاثة مفاصل أساسية في الجزء الخلفي من القدم لتصحيح التشوهات الشديدة، تخفيف الألم المزمن، واستعادة المحاذاة الطبيعية. يُعد حلاً جذرياً للمرضى الذين لم تستجب حالاتهم للعلاجات التحفظية، مما يُمكنهم من استعادة القدرة على المشي وتحسين جودة حياتهم.
تُعدُّ آلام القدم وتشوهاتها من المشكلات الصحية الشائعة التي تؤثر بشكل كبير على جودة حياة الملايين حول العالم، وفي اليمن والخليج العربي بشكل خاص، حيث تُعيق الحركة اليومية وتُقلل من القدرة على أداء المهام الاعتيادية. القدم، بتركيبتها المعقدة التي تجمع بين العظام والمفاصل والأربطة والأوتار، هي أساس حركتنا ودعم وزن أجسامنا. عندما تتعرض هذه التركيبة لأي خلل أو إصابة أو مرض مزمن، فإن النتائج قد تكون وخيمة، تتراوح بين الألم المستمر وصعوبة المشي وصولاً إلى فقدان القدرة على الحركة بشكل طبيعي.
في هذا الدليل الشامل والمفصل، نُسلط الضوء على أحد الحلول الجراحية المتقدمة والفعالة للغاية لعلاج تشوهات القدم الخلفية الشديدة التي تُسبب آلاماً مزمنة وعجزاً وظيفياً، ألا وهو "تثبيت مفاصل القدم الخلفية الثلاثي" (Triple Arthrodesis). هذا الإجراء، الذي يُعتبر بمثابة طوق نجاة للعديد من المرضى، يهدف إلى استعادة التوازن، تصحيح التشوهات، والتخفيف من الألم، مما يُمكن المرضى من استعادة حياتهم النشطة.
مع الأستاذ الدكتور محمد هطيف، الاسم الرائد في جراحة العظام والقدم والكاحل في صنعاء واليمن، والذي يمتلك خبرة واسعة وسجلاً حافلاً بالنجاحات في هذا المجال، نقدم لكم شرحاً وافياً ومبسطاً لكل ما يتعلق بهذه الجراحة. سنغوص معاً في تفاصيل التشريح، الأسباب الكامنة وراء هذه المشكلات، الأعراض، خيارات العلاج المتاحة (سواء الجراحية أو غير الجراحية)، وصولاً إلى رحلة التعافي وإعادة التأهيل. هدفنا هو تزويدكم بالمعرفة الوافية والطمأنينة اللازمة لاتخاذ قرارات مستنيرة بشأن صحتكم، مؤكدين أن الحياة بدون ألم والقدرة على الحركة بشكل طبيعي حق يستحقه كل إنسان.
ما هو تثبيت مفاصل القدم الخلفية الثلاثي؟
تثبيت مفاصل القدم الخلفية الثلاثي هو إجراء جراحي دقيق ومعقد يتم إجراؤه لإعادة محاذاة القدم الخلفية والحفاظ عليها في وضعها الفسيولوجي الطبيعي. يُعد هذا الإجراء حلاً فعالاً ومستداماً لحالات تشوهات القدم الشديدة والثابتة التي لا تستجيب للعلاجات الأخرى الأقل تدخلاً، أو في حالات التهاب المفاصل الشديد في القدم الخلفية. جوهر العملية يكمن في دمج أو تثبيت ثلاثة مفاصل رئيسية في الجزء الخلفي من القدم بشكل دائم:
- المفصل تحت الكاحلي (Subtalar Joint): وهو المفصل بين عظم الكاحل (Talus) وعظم العقب (Calcaneus).
- المفصل الكاحلي الزورقي (Talonavicular Joint): وهو المفصل بين عظم الكاحل (Talus) والعظم الزورقي (Navicular).
- المفصل العقبي النردي (Calcaneocuboid Joint): وهو المفصل بين عظم العقب (Calcaneus) والعظم النردي (Cuboid).
من خلال دمج هذه المفاصل، يتم القضاء على الحركة غير الطبيعية أو المؤلمة فيها، مما يؤدي إلى تصحيح التشوه، تخفيف الألم بشكل كبير، وتوفير قدم أكثر استقراراً وقدرة على تحمل الوزن. يُعتبر هذا التدخل الجراحي خياراً مهماً للمرضى الذين يعانون من تدهور وظيفي كبير بسبب ألم القدم الخلفية وتشوهاتها.
فهم تشريح القدم الخلفية: مفتاح العلاج الفعال
لتقدير أهمية عملية تثبيت مفاصل القدم الثلاثي، من الضروري فهم التركيب المعقد للقدم الخلفية وكيفية عملها. القدم ليست مجرد كتلة عظمية، بل هي تحفة هندسية تسمح لنا بالمشي، الجري، والوقوف بثبات.
مكونات القدم الخلفية الأساسية
تتألف القدم الخلفية بشكل رئيسي من أربعة عظام محورية تعمل بتناغم تام:
- عظم الكاحل (Talus): هو العظم العلوي في القدم، ويتصل مباشرة بعظم الساق (Tibia) وعظم الشظية (Fibula) ليشكل مفصل الكاحل، الذي يسمح بحركة القدم للأعلى وللأسفل (الثني الظهري والأخمصي).
- عظم العقب (Calcaneus): ويُعرف أيضاً بعظم الكعب، وهو أكبر عظام القدم، ويشكل قاعدة الدعم الأساسية عند الوقوف والمشي. يتصل عظم العقب بعظم الكاحل من الأعلى.
- العظم الزورقي (Navicular): يقع أمام عظم الكاحل، ويُعد جزءاً مهماً من القوس الطولي الإنسي للقدم.
- العظم النردي (Cuboid): يقع على الجانب الخارجي للقدم، أمام عظم العقب.
المفاصل الرئيسية في القدم الخلفية
تتفاعل هذه العظام مع بعضها البعض عبر مفاصل متعددة، لكن ثلاثة منها هي الأهم في سياق عملية التثبيت الثلاثي:
- المفصل تحت الكاحلي (Subtalar Joint): هذا المفصل بين عظم الكاحل وعظم العقب مسؤول بشكل أساسي عن حركات الانقلاب (Inversion) والانقلاب للخارج (Eversion) للقدم، وهي الحركات التي تسمح للقدم بالتكيف مع الأسطح غير المستوية. تخيل أنك تمشي على أرض صخرية؛ هذه الحركة هي ما يسمح لك بالحفاظ على توازنك.
- المفصل الكاحلي الزورقي (Talonavicular Joint): يقع هذا المفصل بين عظم الكاحل والعظم الزورقي.
-
المفصل العقبي النردي (Calcaneocuboid Joint):
يقع هذا المفصل بين عظم العقب والعظم النردي.
- يُشار إلى المفصلين الأخيرين (الكاحلي الزورقي والعقبي النردي) معاً باسم المفصل الرسغي المستعرض (Transverse Tarsal Joint) أو مفصل شوبرت. يلعب هذا المفصل دوراً حيوياً في مرونة القدم واستقرارها، مما يسمح لها بالتحول من قدم مرنة تمتص الصدمات إلى قدم صلبة تدفع الجسم للأمام أثناء المشي.
أهمية المحاذاة الفسيولوجية للقدم الخلفية
المحاذاة الفسيولوجية للقدم الخلفية تُعرف عموماً بكونها محاذاة متطابقة بين عظم الكاحل والعظم المشطي الأول، سواء في المستويين الأمامي الخلفي (AP) أو الجانبي (Lateral) عند تحمل الوزن. ببساطة، هذا يعني أن عظام القدم يجب أن تكون متراصفة بشكل صحيح لتوزيع الضغط بالتساوي عند الوقوف والمشي. القدم السليمة (plantigrade foot) تتوازن عندما يكون هناك توزيع متساوٍ للضغط على الكعب، ومجمع العظم المشطي الأول-السمسمية، والعظم المشطي الخامس.
تدعم القدم الخلفية شبكة معقدة من الأربطة القوية التي توفر استقراراً سكونياً ممتازاً. في الواقع، في مرحلة الوقوف، تكون القدم الطبيعية متوازنة ومستوية دون الحاجة إلى قوى عضلية ديناميكية كبيرة للعمل عليها. هذا الاستقرار الرباطي هو ما يسمح لنا بالوقوف لفترات طويلة.
تتأثر محاذاة القدم الخلفية الفسيولوجية أيضاً بمفاصل الكاحل، ومنتصف القدم، ومقدمة القدم. يمكن لخلل المحاذاة في الكاحل أن يعوض جزئياً عن طريق القدم الخلفية، ولكن ليس بشكل كامل. على الرغم من أن مفصل الكاحل مسؤول بشكل أساسي عن حركة القدم للأعلى والأسفل، إلا أن القدم الخلفية تتمتع ببعض القدرة على التعويض في المستوى السهمي (Sagittal plane) في حالات تصلب الكاحل، مما يسمح ببعض الحركة المتبقية بعد عمليات تثبيت مفصل الكاحل.
فهم هذه المكونات والعلاقات المعقدة يساعد الأستاذ الدكتور محمد هطيف على تشخيص وتقييم حالة القدم بدقة عالية، وتحديد ما إذا كان تثبيت مفاصل القدم الثلاثي هو الخيار الأنسب لاستعادة وظيفة القدم وتخفيف الألم.
الأسباب الشائعة لتشوهات وآلام القدم الخلفية التي تستدعي التثبيت الثلاثي
لا تحدث تشوهات القدم الخلفية الشديدة التي تتطلب عملية تثبيت المفاصل الثلاثي فجأة. بل هي عادةً نتيجة لسنوات من التآكل، الأمراض، أو الإصابات التي أدت إلى تدهور المفاصل وتغير في محاذاة القدم. يُقدم الأستاذ الدكتور محمد هطيف تشخيصاً دقيقاً لتحديد السبب الجذري، وهو أمر حاسم لتحديد خطة العلاج المناسبة.
الأسباب الرئيسية التي تؤدي إلى الحاجة لتثبيت مفاصل القدم الخلفية الثلاثي:
-
التهاب المفاصل (Arthritis):
- التهاب المفاصل التنكسي (Osteoarthritis): يُعرف أيضاً باسم خشونة المفاصل، وهو الشكل الأكثر شيوعاً لالتهاب المفاصل، وينجم عن تآكل الغضروف الواقي الذي يغطي نهايات العظام. مع مرور الوقت، يمكن أن يؤدي هذا التآكل إلى الألم، التورم، والتصلب في مفاصل القدم الخلفية، مما يُعيق الحركة الطبيعية.
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): هو مرض مناعي ذاتي يهاجم فيه الجهاز المناعي للجسم بطانة المفاصل، مما يؤدي إلى التهاب مزمن، ألم شديد، وتدمير الغضاريف والعظام. في القدم، يمكن أن يسبب تشوهات تدريجية ومؤلمة للغاية.
- التهاب المفاصل التالي للصدمة (Post-Traumatic Arthritis): يحدث هذا النوع من التهاب المفاصل بعد إصابة سابقة في القدم أو الكاحل، مثل الكسور أو الالتواءات الشديدة. حتى لو تم علاج الإصابة الأولية بشكل جيد، فإن الضرر الذي لحق بالغضروف أو تغير محاذاة المفصل يمكن أن يؤدي إلى التهاب المفاصل بمرور الوقت.
- التهاب المفاصل الصدفي (Psoriatic Arthritis) والأنواع الأخرى: يمكن لأمراض المناعة الذاتية الأخرى أن تؤثر على مفاصل القدم مسببة التهاباً وتشوهات.
-
تشوهات القدم الخلقية أو المكتسبة الشديدة:
- القدم المسطحة الشديدة والمرنة (Severe Flexible Flatfoot): على الرغم من أن العديد من حالات القدم المسطحة يمكن إدارتها بدون جراحة، إلا أن القدم المسطحة الشديدة التي أصبحت صلبة ومؤلمة مع مرور الوقت، والتي تؤثر على المفاصل الثلاثة في القدم الخلفية، قد تتطلب التثبيت الثلاثي لتصحيح المحاذاة واستعادة القوس.
- القدم الجوفاء (Cavus Foot) أو القدم ذات القوس العالي: هي تشوه عكس القدم المسطحة، حيث يكون القوس في القدم مرتفعاً جداً. يمكن أن يسبب هذا أيضاً آلاماً وتشوهات شديدة.
- قدم شاركو العصبية المفصلية (Charcot Neuroarthropathy): هذه حالة نادرة وخطيرة تحدث عادة لدى مرضى السكري المصابين باعتلال الأعصاب الطرفية. تفقد القدم الإحساس بالألم، مما يؤدي إلى كسور متكررة وتشوهات حادة في القدم والكاحل، مما يتطلب غالباً تثبيتاً جراحياً واسع النطاق.
-
الرضوض والإصابات البالغة:
- الكسور المعقدة في عظام الكاحل والعقب (Talus and Calcaneus fractures) التي تلتئم بشكل غير صحيح يمكن أن تؤدي إلى تشوهات دائمة وتلف في المفاصل، مما يسبب ألماً مزمناً وخللاً وظيفياً.
- الالتواءات المتكررة والشديدة التي تُلحق ضرراً دائماً بالأربطة وتُزعزع استقرار المفاصل.
-
مشاكل الأعصاب والعضلات:
- بعض الحالات العصبية أو العضلية التي تؤثر على التحكم في عضلات القدم قد تؤدي إلى تشوهات لا يمكن تصحيحها بالوسائل الأخرى.
الأعراض التي تُشير إلى الحاجة المحتملة للجراحة:
إذا كنت تعاني من أي من الأعراض التالية، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك:
- الألم المزمن والشديد في القدم الخلفية: الألم الذي لا يزول بالراحة أو الأدوية المسكنة، ويتفاقم مع الأنشطة التي تتطلب تحمل الوزن مثل المشي أو الوقوف.
- تشوه واضح في شكل القدم: قد تبدو القدم ملتوية إلى الداخل أو الخارج، أو قد تفقد قوسها الطبيعي وتصبح مسطحة تماماً (القدم المسطحة الثابتة).
- تصلب وتيبس في مفاصل القدم: صعوبة في تحريك القدم، خاصة عند الاستيقاظ في الصباح أو بعد فترات طويلة من الجلوس.
- صعوبة في المشي والتحرك: تغير في طريقة المشي (العرج)، صعوبة في الوقوف لفترات طويلة، أو عدم القدرة على ممارسة الأنشطة اليومية.
- تورم واحمرار مستمر: علامات التهاب مزمن في مفاصل القدم.
- صعوبة في ارتداء الأحذية: بسبب شكل القدم المتغير أو الألم عند الضغط على مناطق معينة.
- عدم الاستجابة للعلاجات التحفظية: إذا جربت العلاج الطبيعي، الأدوية، الحقن، أو الأحذية الطبية ولم تتحسن حالتك.
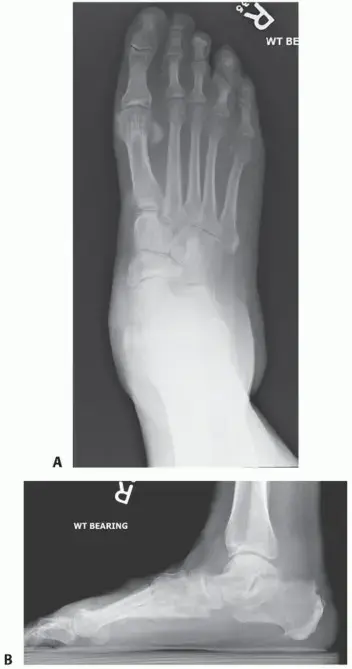
يُعد التشخيص المبكر والدقيق أمراً بالغ الأهمية. يعتمد الأستاذ الدكتور محمد هطيف على الفحص السريري الشامل، بالإضافة إلى صور الأشعة السينية (X-rays) في وضعيات مختلفة، وربما التصوير بالرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT Scan) لتقييم حالة العظام والغضاريف والأنسجة الرخوة بدقة وتحديد مدى الضرر في المفاصل.
رحلة العلاج: من التحفظي إلى الجراحي
عندما يعاني المريض من آلام وتشوهات في القدم الخلفية، يبدأ الأستاذ الدكتور محمد هطيف عادةً باستكشاف الخيارات العلاجية الأقل تدخلاً، والمعروفة بالعلاجات التحفظية. تُعتبر الجراحة دائماً الملاذ الأخير بعد استنفاد جميع السبل الأخرى.
العلاجات التحفظية (غير الجراحية)
تهدف هذه العلاجات إلى تخفيف الألم، تقليل الالتهاب، وتحسين وظيفة القدم دون الحاجة إلى تدخل جراحي. قد تشمل ما يلي:
- الراحة وتعديل النشاط: تقليل الأنشطة التي تُفاقم الألم، وإراحة القدم قدر الإمكان.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مسكنات الألم: حسب الحاجة لتقليل الانزعاج.
- العلاج الطبيعي (Physical Therapy): يركز على تمارين تقوية عضلات القدم والساق، تحسين المرونة، واستعادة نطاق الحركة. قد يشمل العلاج بالموجات فوق الصوتية أو التحفيز الكهربائي.
- الأحذية الطبية المخصصة والتقويمات (Custom Orthotics & Braces): دعامات القدم المصممة خصيصاً لتصحيح المحاذاة، توزيع الضغط بالتساوي، وتوفير الدعم اللازم للقوس، مما يخفف الحمل عن المفاصل المصابة.
-
الحقن:
- حقن الكورتيكوستيرويدات (Corticosteroid Injections): تُحقن مباشرة في المفصل المصاب لتقليل الالتهاب والألم بشكل مؤقت.
- حقن البلازما الغنية بالصفائح الدموية (PRP Injections): قد تُستخدم في بعض الحالات للمساعدة في التئام الأنسجة وتقليل الالتهاب.
- تعديل نمط الحياة: فقدان الوزن الزائد لتقليل الضغط على القدم، وتجنب الأنشطة ذات التأثير العالي.
تُقدم هذه العلاجات راحة لكثير من المرضى، خاصة في المراحل المبكرة من المرض. ومع ذلك، إذا استمر الألم والتشوه، أو إذا كانت الحالة شديدة منذ البداية، فقد يكون التدخل الجراحي هو الخيار الوحيد لاستعادة الوظيفة وتحسين نوعية الحياة.
العلاج الجراحي: تثبيت مفاصل القدم الخلفية الثلاثي
عندما يُقرر الأستاذ الدكتور محمد هطيف أن الجراحة هي الخيار الأنسب، يتم التخطيط لعملية تثبيت مفاصل القدم الخلفية الثلاثي بعناية فائقة. هذا الإجراء، رغم كونه تدخلاً كبيراً، يُقدم نتائج ممتازة للمرضى المناسبين، مما يسمح لهم بالعودة إلى حياة طبيعية خالية من الألم.
أهداف الجراحة:
- تخفيف الألم: بدمج المفاصل المؤلمة، يتم القضاء على الاحتكاك والحركة التي تُسبب الألم.
- تصحيح التشوه: إعادة القدم إلى محاذاتها الطبيعية قدر الإمكان.
- تحسين الاستقرار: توفير قدم مستقرة وقادرة على تحمل الوزن.
- استعادة الوظيفة: تمكين المريض من المشي والوقوف بشكل أفضل.
تفاصيل الإجراء الجراحي:
تُجرى العملية عادة تحت التخدير العام أو التخدير الموضعي مع التخدير الوريدي. يقوم الأستاذ الدكتور محمد هطيف بالخطوات التالية:
- الشق الجراحي (Incision): عادة ما يتم إجراء شق أو شقين على جانبي القدم الخلفية للوصول إلى المفاصل الثلاثة المستهدفة.
- كشف المفاصل وتحضيرها (Joint Exposure and Preparation): يتم كشف المفاصل تحت الكاحلي، الكاحلي الزورقي، والعقبي النردي. تُزال أي غضاريف تالفة أو نسيج عظمي غير صحي من أسطح المفاصل. تُشذب العظام بعناية لإعدادها للدمج وتصحيح أي تشوهات موجودة في المحاذاة.
- تصحيح التشوه (Deformity Correction): يقوم الجراح بإعادة محاذاة القدم إلى وضعها الصحيح. قد يتطلب ذلك إزالة أجزاء صغيرة من العظم (osteotomy) لتحقيق المحاذاة المثلى.
- تثبيت المفاصل (Joint Fixation): بعد تصحيح المحاذاة، تُثبت المفاصل الثلاثة معاً باستخدام أدوات معدنية مثل البراغي، الصفائح المعدنية، أو الدبابيس. تُصمم هذه الأدوات لتثبيت العظام في مكانها بإحكام حتى يحدث الاندماج العظمي الطبيعي (Bone Fusion).
- إغلاق الجروح (Wound Closure): تُغلق الشقوق الجراحية بعناية باستخدام الغرز الجراحية، ثم يتم وضع ضمادات معقمة وجبيرة أو حذاء خاص للقدم.
تستغرق العملية عادةً من ساعتين إلى ثلاث ساعات، حسب مدى تعقيد الحالة. بعد الجراحة، يُنقل المريض إلى غرفة الإفاقة للمراقبة.
مقارنة بين خيارات العلاج الرئيسية لتشوهات القدم الخلفية
يُقدم هذا الجدول ملخصاً للخيارات العلاجية المتاحة، مع الأخذ في الاعتبار أن اختيار العلاج الأمثل يتم بالتشاور مع الأستاذ الدكتور محمد هطيف بناءً على حالة المريض الفردية.
| ميزة/العلاج | العلاج التحفظي (غير الجراحي) | تثبيت مفاصل القدم الخلفية الثلاثي (جراحة) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، تحسين الوظيفة، تأخير الحاجة للجراحة | تصحيح دائم للتشوه، تخفيف جذري للألم، استقرار القدم |
| مدى التدخل | غير جراحي، يعتمد على التدخلات الخارجية والدوائية | جراحي، يتطلب شقوقاً وتثبيتاً داخلياً للعظام |
| المؤشرات الرئيسية | آلام خفيفة إلى متوسطة، تشوهات مرنة، استجابة للعلاج الطبيعي | تشوهات ثابتة وشديدة، آلام مزمنة لا تستجيب للعلاج التحفظي، التهاب مفاصل متقدم |
| وقت التعافي | فوري (مع الاستمرار في العلاج)، لا يوجد توقف عن العمل | طويل (3-6 أشهر للعودة للأنشطة الخفيفة، سنة للتعافي الكامل) |
| النتائج المتوقعة | تخفيف مؤقت أو جزئي للألم، تحسين طفيف في الوظيفة، قد يتطلب علاجات مستمرة | تخفيف كبير أو كامل للألم، تصحيح دائم للتشوه، استقرار كبير للقدم |
| المخاطر المحتملة | نادرة، قد تشمل تهيج الجلد من الأجهزة التقويمية، عدم فعالية العلاج | التهاب، عدم الالتئام (Nonunion)، تلف الأعصاب، جلطات دموية، ألم مستمر (نادر) |
| القيود بعد العلاج | قد تظل هناك قيود على بعض الأنشطة | فقدان حركة المفاصل المندمجة (تأثير محدود على المشي الطبيعي)، قد لا تكون قادراً على الجري |
رحلة التعافي وإعادة التأهيل: خطوات نحو الشفاء التام
تُعد مرحلة التعافي وإعادة التأهيل بعد عملية تثبيت مفاصل القدم الخلفية الثلاثي بنفس أهمية الجراحة نفسها. إنها رحلة تتطلب الصبر، الالتزام، والدعم، ولكنها ضرورية لضمان أفضل النتائج واستعادة وظيفة القدم بشكل كامل. يُقدم الأستاذ الدكتور محمد هطيف وفريقه إرشادات مفصلة للمرضى خلال هذه المرحلة الحيوية.
المرحلة الأولى: فترة ما بعد الجراحة مباشرة (أول أسبوعين)
- المكوث في المستشفى: عادةً ما يبقى المريض في المستشفى ليوم واحد أو يومين بعد الجراحة للمراقبة وإدارة الألم.
- إدارة الألم: سيتم وصف أدوية مسكنة قوية للسيطرة على الألم في البداية، ثم يتم تقليلها تدريجياً.
- الضمادات والجبيرة: تُغطى القدم بضمادات معقمة ووضعها في جبيرة أو حذاء خاص لتثبيت القدم ومنع الحركة.
- الراحة والرفع (Elevation): من الضروري إبقاء القدم مرفوعة فوق مستوى القلب قدر الإمكان لتقليل التورم.
- تجنب حمل الوزن (Non-Weight Bearing): يُمنع منعاً باتاً وضع أي وزن على القدم الجراحية خلال هذه الفترة. سيتم استخدام العكازات أو المشاية للتنقل.
- العناية بالجرح: إرشادات حول كيفية العناية بالجرح وتغيير الضمادات لمنع العدوى.
المرحلة الثانية: الأسابيع 2-6 (مرحلة عدم تحمل الوزن المستمر)
- تغيير الجبيرة: قد تُستبدل الجبيرة بجبيرة جديدة أو حذاء طبي خاص قابل للإزالة (CAM boot) في هذا التوقيت، وفقاً لتعليمات الأستاذ الدكتور هطيف.
- مراقبة الجرح: متابعة التئام الجرح وإزالة الغرز الجراحية إذا لم تكن قابلة للذوبان.
- الاستمرار في عدم تحمل الوزن: لا يزال من الضروري عدم وضع أي وزن على القدم.
- بدء تمارين لطيفة: قد يُسمح ببعض التمارين الخفيفة لتحريك أصابع القدم والكاحل (الذي لم يتم تثبيته) للمساعدة في تقليل التورم وتحسين الدورة الدموية، ولكن دون تحميل على القدم.
- العلاج الطبيعي (جزئي): قد يبدأ العلاج الطبيعي بتركز على الحفاظ على حركة مفاصل الساق والكاحل وتجنب التيبس في المفاصل غير المدمجة.
المرحلة الثالثة: الأسابيع 6-12 (بدء تحمل الوزن التدريجي)
- فحص الأشعة السينية: في هذه المرحلة، يتم إجراء أشعة سينية لتقييم مدى التئام العظام وبدء عملية الاندماج.
- تحمل الوزن التدريجي: إذا أظهرت الأشعة السينية علامات جيدة للالتئام، سيبدأ الأستاذ الدكتور هطيف في السماح بتحمل وزن جزئي على القدم باستخدام الحذاء الطبي الخاص أو الجبيرة، ثم زيادة الحمل تدريجياً.
-
العلاج الطبيعي المكثف:
تُصبح جلسات العلاج الطبيعي أكثر أهمية، حيث تركز على:
- تحسين نطاق الحركة: للمفاصل غير المندمجة.
- تقوية العضلات: لعضلات القدم والساق لاستعادة القوة والثبات.
- تمارين التوازن والتنسيق: لتدريب القدم والدماغ على العمل معاً مرة أخرى.
- تدريب المشي (Gait Training): لإعادة تعليم المريض كيفية المشي بشكل طبيعي وصحيح.
- الأجهزة المساعدة: سيستمر استخدام العكازات أو المشاية حتى يصبح المريض قادراً على المشي بأمان دون دعم.
المرحلة الرابعة: ما بعد 12 أسبوعاً (العودة إلى الأنشطة الكاملة)
- التقدم في العلاج الطبيعي: يستمر العلاج الطبيعي في التركيز على استعادة القوة الكاملة، المرونة، والقدرة على التحمل.
- العودة إلى الأنشطة: يعود معظم المرضى إلى أنشطتهم اليومية العادية، بما في ذلك المشي لمسافات طويلة، في غضون 3-6 أشهر بعد الجراحة.
- الأنشطة الرياضية: قد تستغرق العودة إلى الأنشطة الرياضية الأكثر شدة، مثل الجري أو الرياضات عالية التأثير، ما يصل إلى سنة كاملة، ويجب أن يتم ذلك فقط بعد موافقة الأستاذ الدكتور هطيف.
- الأحذية: يُنصح بارتداء أحذية مريحة وداعمة مدى الحياة. قد لا يتمكن البعض من ارتداء أحذية بكعب عالٍ.
- النتائج النهائية: يمكن أن يستغرق الاندماج العظمي الكامل زهاء 6 أشهر، ولكن التحسن في الألم والوظيفة قد يستمر لعدة أشهر بعد ذلك.
جدول زمني تقريبي للتعافي بعد تثبيت مفاصل القدم الثلاثي
يُقدم هذا
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.