1. مقدمة شاملة حول الورم الليفي العصبي والمتلازمات الوراثية وتأثيرها على الجهاز العظمي
يُعد الورم الليفي العصبي (Neurofibromatosis - NF) مجموعة من الاضطرابات الوراثية المعقدة التي تؤثر بشكل أساسي على الجهاز العصبي، ولكن تأثيراتها لا تقتصر عليه فحسب، بل تمتد لتشمل العديد من أجهزة الجسم الأخرى، ومن أبرزها الجهاز العظمي الهيكلي. هذه المتلازمات، التي تُصنف عادةً إلى أنواع رئيسية مثل الورم الليفي العصبي من النوع الأول (NF1) والنوع الثاني (NF2) والورم الشفاني (Schwannomatosis)، تتميز بنمو أورام حميدة (غير سرطانية) على الأعصاب، بالإضافة إلى ظهور بقع جلدية مميزة وتغيرات هيكلية في العظام. إن فهم هذه المتلازمات، خاصةً من منظور العظام والمفاصل، يُعد أمرًا حيويًا للمرضى وعائلاتهم، وللمتخصصين في جراحة العظام مثل الأستاذ الدكتور محمد هطيف في صنعاء، الذي يمتلك خبرة واسعة في التعامل مع هذه الحالات المعقدة وتقديم حلول علاجية متقدمة.
يُصيب الورم الليفي العصبي من النوع الأول (NF1) حوالي 1 من كل 3000 شخص، مما يجعله أحد أكثر الاضطرابات الوراثية شيوعًا التي تؤثر على الجهاز العصبي. بينما يُعد NF2 والورم الشفاني أقل شيوعًا، إلا أن جميع الأنواع يمكن أن تسبب تحديات صحية كبيرة. تظهر هذه المتلازمات عادةً في مرحلة الطفولة أو المراهقة المبكرة، وتتطور أعراضها بمرور الوقت، مما يستدعي متابعة طبية دقيقة ومستمرة. التأثيرات العظمية للورم الليفي العصبي قد تتراوح بين تشوهات خفيفة يمكن إدارتها تحفظياً، إلى حالات معقدة وشديدة كالجنف الشديد أو الجنف الكاذب الذي يتطلب تدخلًا جراحيًا متخصصًا لتصحيح التشوه ومنع الإعاقة.
يهدف هذا الدليل الشامل إلى تقديم معلومات معمقة حول الورم الليفي العصبي وتأثيراته على العظام والمفاصل، مع التركيز على أحدث طرق التشخيص والعلاج، والدور المحوري الذي يلعبه الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري بجامعة صنعاء، في توفير رعاية متكاملة لهذه الفئة من المرضى في اليمن. بفضل خبرته التي تتجاوز 20 عاماً، والتزامه باستخدام أحدث التقنيات مثل الميكروسكوب الجراحي والمنظار الجراحي 4K وجراحة استبدال المفاصل، يقدم الدكتور هطيف حلولاً مبتكرة تعيد للمرضى جودة حياتهم وتحسن وظيفة أجهزتهم العظمية.
2. فهم أعمق للورم الليفي العصبي: الأنواع، الأسباب، والآلية المرضية
لفهم كيفية تأثير الورم الليفي العصبي على الجهاز العظمي، يجب أولاً التعمق في طبيعة هذا الاضطراب الوراثي وأصوله الجينية.
2.1. الأساس الوراثي والجيني للمرض
الورم الليفي العصبي هو اضطراب وراثي صبغي سائد، مما يعني أن نسخة واحدة فقط من الجين المتحور تكفي لظهور المرض. في حوالي 50% من الحالات، يكون المرض موروثًا من أحد الوالدين، بينما في النصف الآخر، تنشأ طفرة جينية جديدة تلقائيًا.
- الورم الليفي العصبي من النوع الأول (NF1): ينجم عن طفرات في جين NF1 الموجود على الكروموسوم 17. هذا الجين مسؤول عن إنتاج بروتين يسمى "نيوروفيبرومين" (Neurofibromin). يعمل النيوروفيبرومين كمثبط للورم، فهو ينظم نمو الخلايا ويمنعها من الانقسام بشكل مفرط. عندما يكون هناك خلل في هذا البروتين، يحدث نمو غير منضبط للخلايا العصبية والخلايا المحيطة بها، مما يؤدي إلى ظهور الأورام الليفية العصبية وغيرها من المظاهر السريرية.
- الورم الليفي العصبي من النوع الثاني (NF2): ناتج عن طفرات في جين NF2 الموجود على الكروموسوم 22. هذا الجين ينتج بروتينًا يسمى "ميرلين" (Merlin) أو "شوانومين" (Schwannomin)، وهو أيضًا مثبط للورم. وظيفته الأساسية هي تنظيم شكل الخلايا وتواصلها، وعندما يتعطل، يؤدي ذلك إلى نمو أورام شوانية (Schwannomas)، خاصة على العصب السمعي (أورام العصب السمعي الثنائية).
- الورم الشفاني (Schwannomatosis): هذا النوع الأقل شيوعًا ينجم عادة عن طفرات في جينات SMARCB1 أو LZTR1، وكلاهما يشارك في تنظيم نمو الخلايا. يتميز بظهور أورام شوانية متعددة في الأعصاب الطرفية والعمود الفقري، ولكن بدون الأورام الشوانية السمعية الثنائية المميزة لـ NF2.
2.2. الآلية المرضية وتأثيرها على الأنسجة
تؤدي هذه الطفرات الجينية إلى خلل في الإشارات الخلوية التي تتحكم في نمو الخلايا وتمايزها، مما يؤدي إلى:
- نمو أورام حميدة: الأورام الليفية العصبية (Neurofibromas) هي السمة المميزة لـ NF1، وتتكون من خلايا شوان، ليفيات، خلايا صارية، وعائيّات دموية. أما في NF2 والورم الشفاني، فتكون الأورام شوانية (Schwannomas). هذه الأورام يمكن أن تنمو على الأعصاب في أي مكان بالجسم، بما في ذلك الأعصاب الطرفية، جذور الأعصاب الشوكية، وحتى داخل النخاع الشوكي والدماغ.
-
تأثيرات على الجهاز الهيكلي:
البروتينات المعنية (نيوروفيبرومين وميرلين) تلعب أدوارًا في نمو وتطور العظام. يؤثر خلل هذه البروتينات على الخلايا البانية للعظم (osteoblasts) والخلايا الهادمة للعظم (osteoclasts) والخلايا الغضروفية، مما يؤدي إلى تشوهات هيكلية متنوعة. وتشمل هذه التأثيرات:
- خلل في تشكيل العظام (dysplasia).
- ضعف في بنية العظام.
- زيادة نشاط الخلايا الهادمة للعظم في بعض المناطق.
- نمو غير طبيعي للأنسجة المحيطة بالعظام.
فهم هذه الآليات الدقيقة يمكن الأستاذ الدكتور محمد هطيف وفريقه من وضع خطط علاجية مستنيرة ومخصصة لكل مريض، مع الأخذ في الاعتبار طبيعة الورم الليفي العصبي وتأثيراته المتعددة على الجسم.
3. التشوهات العظمية والمفصلية المرتبطة بالورم الليفي العصبي: الأعراض والعلامات
تُعد المشكلات العظمية من أبرز وأكثر المضاعفات السريرية تعقيدًا في مرضى الورم الليفي العصبي، خاصة النوع الأول (NF1). هذه المشكلات يمكن أن تؤثر على أي جزء من الهيكل العظمي، وتتطلب تشخيصًا دقيقًا وإدارة علاجية متخصصة.
3.1. تشوهات العمود الفقري: الجنف والحداب
تُعد تشوهات العمود الفقري، وبخاصة الجنف (Scoliosis) والحداب (Kyphosis)، من أكثر المشكلات العظمية شيوعًا وخطورة في مرضى NF1، حيث تصيب ما بين 10% إلى 25% منهم.
-
الجنف في الورم الليفي العصبي (Scoliosis in NF1):
- الجنف التغذوي (Dystrophic Scoliosis): هذا النوع هو الأكثر تحديًا ويُعد مميزًا لـ NF1. يتميز بتقوس حاد ومتقدم بسرعة، وغالبًا ما يكون في المنطقة الصدرية القصوى أو الصدرية القطنية. يرتبط بوجود أورام ليفية عصبية داخل العمود الفقري أو حوله، والتي قد تؤدي إلى تآكل الفقرات أو ضعف في بنية العظام المحيطة، مما يجعل العظام هشة وعرضة للتشوه. يتميز هذا النوع بوجود تشوهات فقارية مثل خلل التنسج الفقري (vertebral dysplasia)، تآكل الضلوع (rib penciling)، واتساع الثقوب العصبية (neural foraminal enlargement). غالبًا ما يتطلب التدخل الجراحي.
- الجنف غير التغذوي (Non-dystrophic Scoliosis): يشبه الجنف مجهول السبب (Idiopathic Scoliosis) من حيث الشكل والتطور، ويُعتقد أنه ليس مرتبطًا بشكل مباشر بتأثيرات الأورام الليفية العصبية على العظام. يمكن أن يكون خفيفًا إلى متوسطًا، وقد يستجيب للدعامات في بعض الحالات، ولكن قد يتطلب الجراحة إذا كان التقوس شديدًا أو متقدمًا.
- الحداب والجنف الحدابي (Kyphosis and Kyphoscoliosis): يُعد الحداب (انحناء الظهر للأمام) والجنف الحدابي (انحناء جانبي وأمامي معًا) أكثر شيوعًا وشدة في مرضى NF1 من الجنف وحده. غالبًا ما يكون الحداب في NF1 من النوع "الزاوِي" (Angular Kyphosis) ويكون متقدمًا، مما قد يؤدي إلى ضغط على النخاع الشوكي (Spinal Cord Compression) ويسبب ضعفًا عصبيًا أو شللًا. هذه الحالات تتطلب تقييمًا عاجلاً وتدخلًا جراحيًا عادةً.
3.2. تشوهات الأطراف والعظام الطويلة
تظهر تشوهات العظام الطويلة في الأطراف بنسبة لا بأس بها في مرضى NF1، وقد تؤثر بشكل كبير على القدرة الوظيفية للمريض.
- الجنف الكاذب (Congenital Pseudarthrosis): يُعد الجنف الكاذب في الساق (Congenital Tibial Pseudarthrosis) من أخطر وأصعب المضاعفات في NF1، على الرغم من ندرته النسبية. يتسم بعدم التئام كسر في العظم (عادةً الساق) تلقائيًا، مما يؤدي إلى مفصل كاذب (non-union) مع مرونة غير طبيعية وتلف في العظم. يبدأ غالبًا كعظم ضعيف أو مقوس عند الولادة. يتطلب التدخل الجراحي المتكرر وغالبًا ما يكون صعب العلاج، مما قد يؤدي إلى بتر الطرف في حالات نادرة وفشل العلاج.
-
خلل التنسج العظمي (Skeletal Dysplasia):
يمكن أن يؤدي NF1 إلى نمو غير طبيعي في العظام، مثل:
- فرط النمو (Hypertrophy): قد تنمو عظام معينة بشكل أكبر من المعتاد، خاصة في الأطراف أو الأصابع (Macrodactyly).
- ضمور العظام (Atrophy) أو نقص النمو: قد تكون بعض العظام أصغر أو أرق من المعتاد.
- تقوس العظام الطويلة (Bowing of Long Bones): خاصة في عظم الساق أو الفخذ، مما يزيد من خطر الكسور.
- نقص كثافة العظام وهشاشتها (Osteoporosis and Osteopenia): يُعاني العديد من مرضى NF1 من نقص في كثافة العظام، مما يجعلهم أكثر عرضة للكسور، حتى مع إصابات طفيفة. يعود هذا إلى خلل في عملية بناء وهدم العظام.
3.3. تشوهات الجمجمة والوجه
- خلل التنسج الوتدي (Sphenoid Wing Dysplasia): يُعد هذا التشوه مميزًا لـ NF1، حيث يحدث نمو غير طبيعي أو غياب جزئي لعظم الوتد في الجمجمة، مما يؤدي إلى بروز العين (Proptosis) وغياب جزء من جدار محجر العين. يمكن أن يتطلب جراحة تجميلية أو ترميمية.
- الأورام الليفية العصبية الضفيرة (Plexiform Neurofibromas) في الوجه: يمكن أن تؤدي إلى تشوهات كبيرة في الأنسجة الرخوة والعظام في منطقة الوجه والفكين، مما يؤثر على المظهر والوظيفة.
3.4. أورام العظام
على الرغم من أن معظم أورام NF1 حميدة، إلا أن الأورام الليفية العصبية يمكن أن تنمو داخل العظم (Intraosseous Neurofibromas) أو تسبب تآكلًا للعظم المجاور. في حالات نادرة، قد تتحول بعض الأورام الليفية العصبية الضفيرة إلى أورام خبيثة في غمد العصب المحيطي (Malignant Peripheral Nerve Sheath Tumors - MPNSTs)، مما يتطلب علاجًا جذريًا.
يلعب الأستاذ الدكتور محمد هطيف دورًا حاسمًا في تشخيص هذه التشوهات المعقدة وإدارتها، مستخدمًا خبرته الطويلة وأحدث تقنيات التصوير والفحص السريري لتقديم أفضل خطة علاجية لكل مريض، سواء كانت تحفظية أو جراحية.
4. التشخيص الدقيق للورم الليفي العصبي ومضاعفاته العظمية
التشخيص المبكر والدقيق للورم الليفي العصبي ومضاعفاته العظمية أمر بالغ الأهمية لتمكين التدخل العلاجي في الوقت المناسب ومنع تدهور الحالة. يتم هذا التشخيص من خلال نهج متعدد الجوانب يشمل الفحص السريري، التصوير التشخيصي، وفي بعض الحالات، الفحص الجيني.
4.1. الفحص السريري والمعايير التشخيصية
يعتمد تشخيص الورم الليفي العصبي من النوع الأول (NF1) سريريًا على معايير المعهد الوطني للصحة (National Institutes of Health - NIH)، والتي تتطلب وجود اثنين أو أكثر مما يلي:
- بقع حليب بالقهوة (Café-au-lait spots): ستة بقع أو أكثر، يزيد حجمها عن 5 ملم في الأطفال و15 ملم في البالغين.
- نمش في الإبط أو منطقة الأربية (Axillary or Inguinal Freckling): تجمعات من النمش في ثنايا الجلد.
- ورمان ليفيان عصبيان (Neurofibromas): ورمان ليفيان عصبيان أو أكثر من أي نوع، أو ورم ليفي عصبي ضفيري واحد (plexiform neurofibroma).
- أورام شفانية بصرية (Optic Pathway Glioma): ورم في المسار البصري.
- عقيدات ليش (Lisch Nodules): (أورام عصبية قزحية) اثنتان أو أكثر، وهي أورام حميدة في قزحية العين، تُرى بالفحص باستخدام المصباح الشقي.
- آفة عظمية مميزة: مثل خلل التنسج الوتدي (sphenoid wing dysplasia) أو ترقق القشرة العظمية الطويلة مع أو بدون جنف كاذب (pseudarthrosis).
- تاريخ عائلي: وجود قريب من الدرجة الأولى (الأب، الأم، الأخ، الأخت، الابن، الابنة) مصاب بـ NF1 وفقًا للمعايير المذكورة.
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري شامل لتقييم جميع هذه العلامات، بالإضافة إلى تقييم الجهاز الحركي بشكل خاص للبحث عن تشوهات العمود الفقري، الأطراف، أو أي علامات على ضعف العظام.
4.2. التصوير التشخيصي المتقدم
التصوير يلعب دورًا محوريًا في تأكيد التشخيص، تحديد مدى انتشار المرض، وتقييم المضاعفات العظمية.
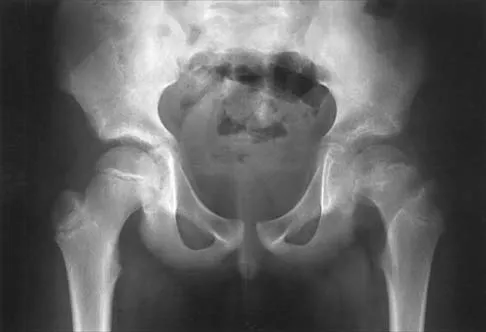
- الأشعة السينية (X-rays): تُستخدم لتقييم تشوهات العمود الفقري مثل الجنف والحداب، وتشوهات العظام الطويلة مثل تقوس العظام والجنف الكاذب، وتآكل الضلوع وخلل التنسج الفقري. تُجرى بشكل دوري لمتابعة تطور التشوهات.
-
التصوير بالرنين المغناطيسي (MRI):
يُعد الأداة الذهبية لتقييم الجهاز العصبي والعظمي.
- العمود الفقري: يُستخدم لتحديد وجود أورام ليفية عصبية داخل القناة الشوكية أو حولها، وتقييم ضغط النخاع الشوكي، وتصوير التشوهات العظمية بالتفصيل، خاصةً في حالات الجنف الحدابي الشديد.
- العظام والأنسجة الرخوة: يكشف عن الأورام الليفية العصبية في الأطراف أو حول العظام، ويساعد في تقييم الجنف الكاذب وحيوية الأنسجة المحيطة.
- الدماغ: لتحديد وجود أورام شفانية بصرية أو بؤر براقة غير محددة (unidentified bright objects - UBOs) في الدماغ، وهي علامات شائعة في NF1.
- الأشعة المقطعية (CT Scan): مفيدة بشكل خاص لتقييم التفاصيل العظمية الدقيقة، مثل خلل التنسج الوتدي في الجمجمة، ودرجة تآكل العظام، وهيكل الفقرات بدقة ثلاثية الأبعاد، وهو أمر حيوي في التخطيط الجراحي المعقد.
- قياس كثافة العظام (DEXA Scan): يوصى به لتقييم نقص كثافة العظام وهشاشتها، مما يساعد في وضع خطط وقائية أو علاجية للحد من خطر الكسور.
4.3. الفحوصات الجينية
في بعض الحالات التي يكون فيها التشخيص غير مؤكد سريريًا أو لغرض الاستشارة الوراثية والتخطيط الأسري، يمكن إجراء الفحص الجيني لتأكيد وجود طفرات في جينات NF1، NF2، أو SMARCB1/LZTR1. هذا الفحص له دور متزايد في الفهم الدقيق للمرض وتأثيراته المحتملة.
الأستاذ الدكتور محمد هطيف، بصفته جراح عظام رائدًا، يضمن استخدام هذه التقنيات التشخيصية المتقدمة لتقديم صورة شاملة لحالة المريض، مما يمكنه من اتخاذ قرارات علاجية دقيقة ومستنيرة، وهو ما يعكس التزامه بالأمانة الطبية وأفضل الممارسات العالمية.
5. الأستاذ الدكتور محمد هطيف: الرائد في جراحة العظام والعمود الفقري لمرضى الورم الليفي العصبي في صنعاء
عندما يتعلق الأمر بالحالات المعقدة مثل الورم الليفي العصبي ومضاعفاته العظمية، فإن اختيار الجراح المناسب يحدث فرقًا جوهريًا في نتائج العلاج وجودة حياة المريض. في صنعاء، اليمن، يُعد الأستاذ الدكتور محمد هطيف الاسم الأكثر موثوقية والأعلى كفاءة في هذا المجال، حيث يتميز بكونه:
5.1. أستاذ جراحة العظام والعمود الفقري بجامعة صنعاء
لا يقتصر دور الدكتور هطيف على الممارسة السريرية فحسب، بل يمتد ليشمل الجانب الأكاديمي والتعليمي. بصفته أستاذًا في جامعة صنعاء، يُسهم الدكتور هطيف في تعليم وتدريب الأجيال القادمة من الأطباء، مما يعكس معرفته العميقة والتزامه بتطوير المجال الطبي في اليمن. هذه الرتبة الأكاديمية هي شهادة على خبرته الواسعة وبراعته في تخصصه.
5.2. خبرة تتجاوز 20 عامًا في جراحة العظام والعمود الفقري
يمتلك الأستاذ الدكتور محمد هطيف مسيرة مهنية طويلة وثرية تمتد لأكثر من عقدين من الزمن. هذه الخبرة العملية الطويلة منحته فهمًا عميقًا لتشريح العظام والمفاصل، وخاصة العمود الفقري، ومهارة استثنائية في التعامل مع الحالات الأكثر تحديًا وتعقيدًا، بما في ذلك التشوهات العظمية المرتبطة بالورم الليفي العصبي. لقد أجرى مئات العمليات الجراحية الناجحة، مما أكسبه سمعة طيبة كجراح خبير وموثوق به.
5.3. رائد في استخدام التقنيات الجراحية الحديثة والمتقدمة
يلتزم الأستاذ الدكتور محمد هطيف بتقديم أفضل رعاية ممكنة لمرضاه من خلال دمج أحدث التقنيات والممارسات الجراحية العالمية في عملياته. هو من الرواد في استخدام:
- الميكروسكوب الجراحي (Microsurgery): يُستخدم في العمليات الدقيقة، خاصة في العمود الفقري والأعصاب، لتمكين رؤية مكبرة وواضحة للهياكل العصبية والعظمية الدقيقة، مما يقلل من مخاطر المضاعفات ويزيد من دقة التدخل الجراحي، وهو أمر حيوي في حالات الأورام الليفية العصبية التي تؤثر على الأعصاب.
- المنظار الجراحي 4K (Arthroscopy 4K): لعمليات المفاصل، يوفر صورًا عالية الدقة تسمح للجراح بتشخيص وعلاج مشاكل المفاصل بأقل تدخل جراحي ممكن، مما يقلل من الألم وفترة التعافي.
- جراحة استبدال المفاصل (Arthroplasty): يقدم حلولًا دائمة للمرضى الذين يعانون من تلف شديد في المفاصل بسبب الورم الليفي العصبي أو لأسباب أخرى، مما يعيد لهم القدرة على الحركة ويحسن جودة حياتهم.
5.4. الأمانة الطبية والالتزام بأعلى معايير الرعاية
يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الراسخ بالأمانة الطبية والأخلاق المهنية. فهو يضع مصلحة المريض في المقام الأول، ويقدم استشارات شفافة وموضوعية حول خيارات العلاج المتاحة، مع شرح واضح للمخاطر والفوائد المتوقعة. إنه يضمن حصول كل مريض على خطة علاجية مخصصة ومبنية على أحدث الأدلة العلمية، مع متابعة دقيقة قبل وبعد الجراحة.
5.5. نهج شامل ومتكامل للرعاية
يؤمن الدكتور هطيف بالنهج الشامل لعلاج مرضى الورم الليفي العصبي، والذي يتطلب تنسيقًا مع تخصصات طبية أخرى مثل أطباء الأعصاب، أطباء الأطفال، أخصائيي العلاج الطبيعي، ومعالجين وظيفيين. هذا النهج يضمن رعاية متكاملة تعالج جميع جوانب المرض، ليس فقط الجانب الجراحي.
إن الجمع بين المعرفة الأكاديمية العميقة، الخبرة العملية الطويلة، تبني أحدث التقنيات، والأمانة الطبية المطلقة، يجعل الأستاذ الدكتور محمد هطيف الخيار الأول والأمثل لمرضى الورم الليفي العصبي الذين يبحثون عن رعاية استثنائية لمشاكل العظام والمفاصل في صنعاء واليمن ككل.
6. خيارات العلاج المتاحة للتشوهات العظمية في الورم الليفي العصبي
تعتمد خطة علاج التشوهات العظمية في مرضى الورم الليفي العصبي على نوع التشوه، شدته، عمر المريض، وتطور الحالة. قد تتراوح الخيارات من المراقبة الدورية والعلاج التحفظي إلى التدخلات الجراحية المعقدة.
6.1. العلاج التحفظي (Conservative Management)
يُعتبر العلاج التحفظي الخيار الأول في العديد من الحالات، خاصةً للتشوهات الخفيفة أو في مراحلها المبكرة.
- المراقبة الدورية (Regular Monitoring): ضرورية لمتابعة تطور التشوهات، خاصة الجنف الخفيف. تشمل فحوصات سريرية وأشعة سينية منتظمة.
- العلاج الطبيعي (Physical Therapy): يهدف إلى تقوية العضلات المحيطة بالعمود الفقري والمفاصل، تحسين المرونة، تخفيف الألم، وتحسين الوضعية. يلعب دورًا مهمًا في الحفاظ على الوظيفة والحد من تفاقم بعض التشوهات.
- الدعامات والأجهزة التقويمية (Bracing and Orthotics): يمكن استخدام الدعامات (مثل دعامات بوسطن للجنف) للتحكم في تطور الجنف الخفيف إلى المتوسط، خاصة في الأطفال والمراهقين الذين لا يزالون في طور النمو. الأجهزة التقويمية للأطراف قد تساعد في دعم العظام الضعيفة أو المصابة بالجنف الكاذب، أو تصحيح اختلالات الطول.
- إدارة الألم (Pain Management): استخدام الأدوية المسكنة للألم، ومضادات الالتهاب، وتقنيات العلاج الطبيعي لتخفيف الألم المرتبط بالتشوهات العظمية أو الأورام العصبية.
- المكملات الغذائية والفيتامينات (Nutritional Supplements): يُعاني مرضى NF1 غالبًا من نقص فيتامين D، مما يزيد من خطر هشاشة العظام. يُنصح بتناول مكملات فيتامين D والكالسيوم لتقوية العظام وتحسين كثافتها.
6.2. العلاج الجراحي (Surgical Intervention)
يُصبح التدخل الجراحي ضروريًا عندما لا يكون العلاج التحفظي كافيًا، أو عندما تكون التشوهات شديدة، متقدمة بسرعة، أو تسبب ضغطًا على الأعصاب. الأستاذ الدكتور محمد هطيف متخصص في هذه العمليات الجراحية المعقدة، مستخدمًا خبرته الطويلة وأحدث التقنيات.
6.2.1. جراحة العمود الفقري (Scoliosis & Kyphosis Correction)
- متى تكون ضرورية؟ تُجرى الجراحة عادة في حالات الجنف التغذوي، أو الجنف غير التغذوي الذي يتجاوز تقوسه 40-50 درجة ومستمر في التقدم، أو في حالات الحداب الشديد الذي يسبب ضغطًا على النخاع الشوكي أو يزيد عن 60 درجة.
-
تقنيات تثبيت العمود الفقري (Spinal Fusion):
هذه هي الجراحة الأكثر شيوعًا. تتضمن دمج الفقرات المتأثرة باستخدام قضبان معدنية ومسامير لتصحيح الانحناء وتثبيت العمود الفقري. في مرضى NF1، قد تكون جودة العظام ضعيفة، مما يتطلب تقنيات تثبيت خاصة وزراعة عظمية مكثفة لضمان الاندماج.
- إزالة الضغط العصبي (Decompression): في حالات الجنف الحدابي الذي يضغط على النخاع الشوكي، قد تكون هناك حاجة لإزالة أجزاء من العظم أو الأورام لتخفيف الضغط قبل التثبيت.
- تقنيات النمو (Growing Rods): للأطفال الصغار الذين يعانون من جنف شديد ومبكر الظهور، يمكن استخدام قضبان النمو التي تُطول بشكل دوري دون الحاجة لجراحة دمج كاملة حتى يبلغ الطفل سن النمو الكافي، مما يسمح للعمود الفقري والصدر بالنمو بشكل طبيعي.
6.2.2. علاج الجنف الكاذب (Pseudarthrosis Repair)
الجنف الكاذب في الساق (Tibial Pseudarthrosis) تحدٍ جراحي كبير. الهدف هو تحقيق الالتئام وتجنب البتر.
- تقنيات التطعيم العظمي (Bone Grafting): تُستخدم لملء الفجوة في العظم وتوفير مواد للالتئام. يمكن أن يكون التطعيم ذاتيًا (من المريض نفسه) أو من متبرع.
- التثبيت الداخلي (Internal Fixation): استخدام مسامير، شرائح، وقضبان معدنية لتثبيت أجزاء العظم المكسورة في مكانها الصحيح للسماح بالالتئام.
- التحفيز الكهربائي أو بالموجات فوق الصوتية (Electrical or Ultrasound Stimulation): قد يُستخدم لتحفيز عملية الالتئام العظمي.
- أحيانًا تتطلب العملية عدة مراحل: بما في ذلك إزالة الأنسجة الليفية المحيطة بمنطقة الكسر (التي تعيق الالتئام) وزراعة العظم من الأوعية الدموية الدقيقة (vascularized fibula graft) للحصول على إمداد دموي جيد.
6.2.3. تصحيح تشوهات الأطراف
- إطالة الأطراف (Limb Lengthening): باستخدام جهاز إليزاروف (Ilizarov apparatus) أو مسامير تمدد داخلية، لعلاج تفاوت طول الأطراف الناتج عن النمو غير الطبيعي.
- إزالة الأورام العظمية أو الليفية (Tumor Excision): استئصال الأورام الليفية العصبية التي تنمو داخل العظم أو تضغط عليه.
- تصحيح التشوهات الزاويّة (Angular Deformity Correction): باستخدام جراحة القطع العظمي (Osteotomy) لإعادة تنظيم العظام وتقويمها.
| نوع التشوه العظمي الرئيسي | العلاج التحفظي | العلاج الجراحي (دور الأستاذ الدكتور محمد هطيف) |
|---|---|---|
| الجنف الخفيف | مراقبة دورية، علاج طبيعي، دعامات (للتصحيح والوقاية) | لا يفضل إلا في حالات نادرة جداً ومتقدمة. |
| الجنف التغذوي أو المتقدم | لا يكفي | تثبيت العمود الفقري (Spinal Fusion)، إزالة الضغط العصبي (Decompression) مع استخدام الميكروسكوب الجراحي لتقليل المضاعفات. |
| الحداب الشديد | لا يكفي | جراحة تقويم وتثبيت العمود الفقري (Vertebral Osteotomy and Fusion) مع مراقبة عصبية دقيقة. |
| الجنف الكاذب في الساق | لا يكفي | تطعيم عظمي ذاتي أو وعائي (Vascularized Bone Graft)، تثبيت داخلي متعدد المراحل (Internal Fixation)، تحفيز الالتئام. |
| نقص كثافة العظام | فيتامين D، كالسيوم، مراقبة | علاج الأسباب الكامنة، تدابير وقائية للحد من الكسور. |
| تفاوت طول الأطراف | أجهزة تقويمية بسيطة | إطالة الأطراف (Limb Lengthening) باستخدام الإليزاروف أو المسامير الداخلية. |
| أورام ليفية عصبية داخل العظم | مراقبة (للصغيرة وغير العرضية) | استئصال جراحي مع الحفاظ على أكبر قدر ممكن من العظم. |
يلتزم الأستاذ الدكتور محمد هطيف بتقديم خيارات علاجية مدروسة بعناية لكل مريض، مع الأخذ في الاعتبار خصوصية كل حالة من حالات الورم الليفي العصبي. خبرته التي تتجاوز 20 عاماً في جراحة العظام والعمود الفقري، واستخدامه للتقنيات الحديثة، تضمن أفضل النتائج الممكنة لمرضاه.
7. التحضير للعمليات الجراحية المتقدمة لمرضى الورم الليفي العصبي
التحضير للعمليات الجراحية المعقدة في مرضى الورم الليفي العصبي يتطلب نهجًا شاملاً ومتعدد التخصصات لضمان سلامة المريض وتحقيق أفضل النتائج. الأستاذ الدكتور محمد هطيف وفريقه يتبعون بروتوكولات صارمة لتقييم المريض وإعداده قبل أي تدخل جراحي.
7.1. التقييم الشامل قبل الجراحة
- التقييم الطبي العام: يتضمن مراجعة شاملة للتاريخ المرضي، الفحص السريري، وفحوصات الدم الروتينية لتقييم الصحة العامة للمريض والتأكد من عدم وجود أي أمراض كامنة قد تؤثر على الجراحة أو التخدير.
- تقييم الجهاز العصبي: نظرًا لأن الورم الليفي العصبي يؤثر بشكل أساسي على الجهاز العصبي، فإن التقييم العصبي الدقيق ضروري. يشمل ذلك فحص وظائف الأعصاب الطرفية، الحواس، والقدرة الحركية. قد تُطلب دراسات توصيل الأعصاب (Nerve Conduction Studies) أو تخطيط كهربية العضل (Electromyography - EMG) في بعض الحالات.
- تقييم وظائف القلب والرئة: يُعد تقييم وظائف القلب والرئة أمرًا بالغ الأهمية، خاصة وأن مرضى NF1 قد يكون لديهم معدل أعلى لبعض أمراض القلب والأوعية الدموية. قد تُجرى تخطيطات قلب (ECG) وأشعة للصدر وفحوصات وظائف الرئة.
- تقييم نفسي واجتماعي: قد يواجه مرضى الورم الليفي العصبي تحديات نفسية واجتماعية، ويجب أن يتم تقييم الدعم المتاح لهم وفهم توقعاتهم من الجراحة.
7.2. التنسيق مع التخصصات الأخرى
يتطلب علاج الورم الليفي العصبي فريقًا متعدد التخصصات. قبل الجراحة، يتم التنسيق مع:
- أطباء التخدير: لوضع خطة تخدير آمنة ومناسبة، مع الأخذ في الاعتبار أي تحديات محتملة تتعلق بالجهاز العصبي أو الهيكل العظمي للمريض.
- أطباء الأعصاب: لتقييم أي أورام عصبية أو مضاعفات عصبية قد تؤثر على الجراحة.
- أطباء القلب: إذا كان هناك تاريخ لأمراض قلبية.
- أخصائيو العلاج الطبيعي: للبدء في التحضير البدني للمريض وتعليمه تمارين ما قبل الجراحة التي قد تساعد في التعافي.
- خبراء التغذية: لضمان حصول المريض على تغذية كافية تعزز الشفاء بعد الجراحة.
7.3. التجهيزات الخاصة
- التصوير المتقدم: تُجرى فحوصات تصويرية حديثة (MRI، CT ثلاثي الأبعاد) لإنشاء خريطة دقيقة للتشوهات العظمية والأورام العصبية، مما يساعد الأستاذ الدكتور محمد هطيف في التخطيط الجراحي بدقة متناهية.
- التبرع بالدم: يتم التأكد من توفر وحدات دم مناسبة، خاصة للعمليات الكبرى التي قد تتطلب نقل دم.
- الاستشارة الوراثية: تُقدم الاستشارة الوراثية للمريض وعائلته لفهم طبيعة المرض الوراثي والمخاطر المحتملة لانتقاله.
يقوم الأستاذ الدكتور محمد هطيف، بخبرته الممتدة لأكثر من 20 عامًا، بالإشراف على جميع مراحل التحضير، لضمان أن كل جانب من جوانب رعاية المريض يتم التعامل معه بأعلى مستويات الكفاءة والأمانة الطبية، مما يجعل العمليات الجراحية في مركزة تجربة آمنة وناجحة قدر الإمكان.
8. العلاج الجراحي لتقويم العمود الفقري في حالات الورم الليفي العصبي: خطوة بخطوة
يُعد العلاج الجراحي لتقويم العمود الفقري في حالات الورم الليفي العصبي من الإجراءات المعقدة التي تتطلب مهارة جراحية فائقة وتقنيات حديثة. يقود الأستاذ الدكتور محمد هطيف هذه العمليات، مستخدمًا الميكروسكوب الجراحي المتقدم لضمان الدقة والأمان. فيما يلي نظرة عامة خطوة بخطوة على هذه الجراحة:
8.1. التخدير والمراقبة
- التخدير العام: يتم تخدير المريض تخديرًا عامًا بالكامل. يضمن فريق التخدير المتخصص متابعة حيوية المريض (القلب، التنفس، ضغط الدم) بدقة طوال العملية.
- المراقبة العصبية أثناء الجراحة (Intraoperative Neuromonitoring - IOM): هذه الخطوة حاسمة في جراحة العمود الفقري لمرضى NF1. يتم توصيل أقطاب كهربائية على الأطراف لمراقبة وظيفة الحبل الشوكي والأعصاب باستمرار (باستخدام قياس الكمونات المحرضة الحسية والحركية - SSEP و MEP). أي تغيير في هذه الإشارات يُنبه الفريق الجراحي فورًا لاتخاذ الإجراءات اللازمة لمنع إصابة الأعصاب.
8.2. الوصول الجراحي
- الشق الجراحي: يُجرى شق جراحي في منتصف الظهر على طول العمود الفقري المصاب بالتشوه. يتم كشف الفقرات والعضلات المحيطة بعناية شديدة.
- كشف الفقرات: تُزال العضلات والأنسجة الرخوة من سطح الفقرات لكشف الهياكل العظمية بدقة.
8.3. التقويم والتثبيت
- تحرير الأنسجة (Soft Tissue Release): في حالات الجنف الحدابي الشديد أو الجنف التغذوي، قد تكون هناك حاجة لتحرير الأربطة والعضلات المتيبسة حول الفقرات لتسهيل عملية التقويم.
- إزالة الضغط العصبي (Decompression): إذا كان هناك ضغط على الحبل الشوكي بسبب أورام ليفية عصبية أو تشوهات عظمية، يقوم الدكتور هطيف بإزالة هذه الأجزاء بعناية فائقة باستخدام الميكروسكوب الجراحي، مما يضمن الحفاظ على سلامة الأعصاب.
- وضع المسامير والقضبان: يتم تثبيت مسامير خاصة في الفقرات على جانبي العمود الفقري. تُستخدم هذه المسامير كنقاط ارتكاز لتثبيت قضبان معدنية.
- التصحيح (Correction): بعد وضع المسامير، يتم إدخال قضبان معدنية طويلة (عادةً من التيتانيوم) وتوصيلها بالمسامير. يقوم الجراح بعد ذلك بتطبيق قوة محددة على القضبان لتصحيح انحناء العمود الفقري تدريجيًا وإعادته إلى وضع أقرب ما يكون إلى الطبيعي. تُجرى هذه العملية بحذر شديد مع مراقبة عصبية مستمرة.
8.4. زراعة العظام (Bone Grafting)
- تحضير سرير الدمج: يتم كشط السطح الخارجي للفقرات لتنشيط الأنسجة العظمية وزيادة فرصة الاندماج.
- زراعة العظم: تُوضع قطع صغيرة من العظم (سواء من المريض نفسه أو من متبرع أو مواد صناعية) على طول الفقرات المثبتة. هذه القطع تتحد مع الوقت لتكوين كتلة عظمية صلبة تربط الفقرات وتجعلها كيانًا واحدًا (Spinal Fusion)، مما يمنع عودة التشوه. في مرضى NF1، قد تكون جودة العظام ضعيفة، مما يستدعي اهتمامًا خاصًا لضمان نجاح الاندماج.
8.5. إغلاق الجرح
- تنظيف الجرح: يتم تنظيف منطقة الجراحة بعناية وإيقاف أي نزيف.
- إغلاق الطبقات: تُعاد العضلات والأنسجة إلى مكانها وتُغلق الطبقات الجراحية واحدة تلو الأخرى باستخدام الخيوط الجراحية.
- ضمادات معقمة: يُغطى الجرح بضمادات معقمة.
8.6. الرعاية بعد الجراحة مباشرة
- الرعاية المركزة: يُنقل المريض إلى وحدة العناية المركزة أو غرفة الإفاقة للمراقبة الدقيقة لعدة ساعات أو أيام، حسب شدة الجراحة وحالة المريض.
- إدارة الألم: يتم توفير مسكنات قوية للألم عن طريق الوريد أو عن طريق مضخة تحكم ذاتي للمريض (PCA) لضمان راحة المريض.
- التعبئة المبكرة: بتوجيه من الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي، يبدأ المريض عادة في النهوض والمشي بمساعدة في غضون أيام قليلة بعد الجراحة لتجنب المضاعفات وتعزيز الشفاء.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز 20 عامًا وبراعته في استخدام الميكروسكوب الجراحي والتقنيات المتقدمة، الخيار الأول لمثل هذه العمليات الحساسة في صنعاء، مما يضمن لمرضاه أعلى مستويات الأمان والدقة والنجاح.
9. برنامج إعادة التأهيل بعد جراحة العظام لمرضى الورم الليفي العصبي
النجاح الحقيقي لأي جراحة عظام لا يكتمل إلا ببرنامج تأهيل شامل ومكثف. لمرضى الورم الليفي العصبي الذين يخضعون لجراحة العظام، يُعد إعادة التأهيل حجر الزاوية في استعادة الوظيفة، تخفيف الألم، وتحسين جودة الحياة. يولي الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا لهذا الجانب من العلاج، ويُشرف على وضع خطط تأهيل فردية لكل مريض.
9.1. المرحلة المبكرة: في المستشفى (الأيام والأسابيع الأولى)
- إدارة الألم والالتهاب: تُعد الأولوية القصوى هي التحكم في الألم بعد الجراحة باستخدام الأدوية الموصوفة. تُطبق الكمادات الباردة للمساعدة في تقليل التورم والالتهاب.
-
التعبئة المبكرة:
بمجرد أن تسمح حالة المريض، يبدأ العلاج الطبيعي تحت إشراف متخصص. يشمل ذلك:
- تمارين التنفس: للحفاظ على صحة الرئة ومنع المضاعفات التنفسية.
- تمارين الدورة الدموية: لتحسين تدفق الدم ومنع تكون الجلطات.
- تمارين خفيفة للحركة: تحريك المفاصل والأطراف التي لم تُجرَ عليها الجراحة للحفاظ على مرونتها.
- المشي المبكر: يُشجع المريض على النهوض من السرير والمشي بمساعدة المعالج الطبيعي والأجهزة المساعدة (مثل المشاية أو العكازات) في أقرب وقت ممكن. هذا يقلل من مخاطر المضاعفات ويساعد على التعافي النفسي.
- تعليمات العناية بالجرح: يُقدم الفريق الطبي تعليمات واضحة حول كيفية العناية بالجرح لمنع العدوى.
9.2. المرحلة المتوسطة: العلاج الطبيعي المكثف (الأسابيع الأولى إلى الأشهر القليلة)
بعد الخروج من المستشفى، ينتقل المريض إلى برنامج علاج طبيعي أكثر كثافة يُصمم خصيصًا لحالته.
- استعادة نطاق الحركة (Range of Motion): تمارين لطيفة لزيادة مرونة المفاصل والأجزاء التي خضعت للجراحة تدريجيًا.
- تقوية العضلات (Muscle Strengthening): تمارين تستهدف العضلات المحيطة بمنطقة الجراحة لدعم الهياكل المثبتة (خاصة في جراحة العمود الفقري أو الجنف الكاذب) واستعادة القوة.
- تحسين التوازن والتنسيق (Balance and Coordination): تمارين لتحسين قدرة المريض على الحفاظ على توازنه أثناء المشي والأنشطة اليومية.
- تمارين الوضعية (Posture Exercises): خاصة لمرضى العمود الفقري، لتعزيز الوضعية الصحيحة وتقليل الضغط على العمود الفقري.
- تقنيات المشي (Gait Training): إعادة تعليم المريض كيفية المشي بشكل صحيح وفعال، وقد يتطلب ذلك استخدام أجهزة مساعدة في البداية.
- إدارة الندوب (Scar Management): قد تُستخدم تقنيات تدليك أو ليزر لتحسين مرونة الندوب وتقليل التصاقات.
9.3. المرحلة الطويلة الأمد: العودة للأنشطة والتعافي الكامل (عدة أشهر إلى سنة أو أكثر)
- برنامج التمارين المنزلية: يُعلم المريض مجموعة من التمارين التي يمكنه القيام بها في المنزل للحفاظ على التقدم المحرز في العلاج الطبيعي.
- العودة التدريجية للأنشطة: يُوجه المريض للعودة إلى الأنشطة اليومية، العمل، والهوايات بشكل تدريجي ومحسوب، مع تجنب الأنشطة عالية التأثير أو التي تضع جهدًا كبيرًا على المنطقة المعالجة حتى اكتمال الشفاء.
- التعليم والتوعية: يُقدم التوعية حول كيفية حماية العمود الفقري والمفاصل، وما هي العلامات التي تستدعي طلب المشورة الطبية.
- الدعم النفسي: قد يكون التعافي من جراحة معقدة رحلة طويلة ومليئة بالتحديات. الدعم النفسي من العائلة والأصدقاء، وفي بعض الأحيان الاستعانة بأخصائيين نفسيين، يمكن أن يكون حاسمًا.
- متابعة منتظمة مع الأستاذ الدكتور محمد هطيف: تُعد الزيارات الدورية لتقييم التقدم والتحقق من الاندماج العظمي أو استقرار الأطراف ضرورية. تُجرى الأشعة السينية للتأكد من نجاح الجراحة وعدم وجود مضاعفات.
| جانب التأهيل | أهدافه الرئيسية | أمثلة على الأنشطة/التمارين |
|---|---|---|
| إدارة الألم | تقليل الألم والالتهاب | مسكنات، كمادات باردة/دافئة، تمارين خفيفة |
| استعادة الحركة | زيادة مرونة المفاصل والأنسجة | تمارين تمدد لطيفة، تحريك المفاصل (passive/active) |
| تقوية العضلات | بناء قوة العضلات الداعمة | تمارين المقاومة الخفيفة، تمارين وزن الجسم، تمارين متساوية القياس (isometric) |
| تحسين الوظيفة | استعادة القدرة على أداء الأنشطة اليومية | تمارين المشي، صعود الدرج، رفع الأشياء الخفيفة |
| الوقاية | منع تكرار الإصابة أو تفاقم التشوهات | تعليم الوضعيات الصحيحة، تمارين وقائية، نمط حياة صحي |
| الدعم النفسي | مساعدة المريض على التكيف والتعافي نفسياً | مجموعات الدعم، استشارة نفسية، تشجيع ذاتي |
يُدرك الأستاذ الدكتور محمد هطيف أن لكل مريض رحلة تعافٍ فريدة، ويحرص على تصميم برامج تأهيل مرنة وقابلة للتكيف، تضمن أن يحقق كل مريض أقصى قدر ممكن من التعافي الوظيفي ويعود إلى حياته الطبيعية بأمان وثقة.
10. قصص نجاح ملهمة مع الأستاذ الدكتور محمد هطيف في صنعاء
تُعد قصص النجاح الحقيقية هي أفضل شهادة على براعة الأستاذ الدكتور محمد هطيف وخبرته في التعامل مع الحالات المعقدة للورم الليفي العصبي. هذه القصص، المستوحاة من مسيرته الطويلة، تُبرز تأثيره الإيجابي على حياة المرضى في صنعاء.
10.1. قصة "ليلى" – من الجنف الشديد إلى حياة طبيعية
ليلى، فتاة في الثالثة عشرة من عمرها، كانت تعاني من جنف تغذوي حاد في العمود الفقري الصدري بسبب الورم الليفي العصبي من النوع الأول (NF1). كان انحناء ظهرها يزداد بسرعة، مما أثر على قدرتها على التنفس والمشي بشكل طبيعي، وبدأ يضغط على أعصابها مسببًا لها آلامًا مبرحة. عانت ليلى وأسرتها طويلاً بحثًا عن حل، ولكن تعقيد حالتها وقلة المتخصصين في مثل هذه الحالات المعقدة جعلهم يفقدون الأمل.
عندما وصلوا إلى الأستاذ الدكتور محمد هطيف في صنعاء، استقبلهم بفحص دقيق ومفصل، وشرح لهم الوضع بكل أمانة طبية ووضوح. أكد الدكتور هطيف على ضرورة التدخل الجراحي لتصحيح الانحناء وتثبيت العمود الفقري قبل تفاقم الوضع. قام الدكتور هطيف، بخبرته التي تتجاوز 20 عامًا، بتخطيط الجراحة بدقة فائقة، مستخدمًا أحدث تقنيات الميكروسكوب الجراحي لضمان الدقة وتجنب أي إصابة للأعصاب أثناء عملية تثبيت ودمج الفقرات.
كانت العملية تحديًا كبيرًا، ولكن بفضل مهارة الدكتور هطيف وفريقه، تكللت بالنجاح. تم تصحيح الجنف بشكل كبير، وتحرر العمود الفقري من الضغط. بعد فترة من إعادة التأهيل المكثفة تحت إشراف فريق الدكتور هطيف، بدأت ليلى تستعيد قوتها وقدرتها على الحركة. اليوم، ليلى تعيش حياة طبيعية، وتلعب وتذهب إلى المدرسة دون ألم، وقد عادت إليها ابتسامتها وثقتها بنفسها. أصبحت ليلى تمثل قصة نجاح ملهمة، ودليلًا على أن الخبرة والتقنية الحديثة يمكن أن تصنع المعجزات.
10.2. قصة "أحمد" – استعادة الأمل بعد الجنف الكاذب
أحمد، شاب في العشرينات من عمره، كان يعيش مع جنف كاذب في عظم الساق الأيمن منذ طفولته، نتيجة لإصابته بالورم الليفي العصبي. حاول أحمد وأسرته العديد من العلاجات والعمليات السابقة التي لم تنجح في تحقيق الالتئام، مما جعله يعاني من عرج شديد، وألم مزمن، وعدم استقرار في ساقه، وأثر ذلك على قدرته على العمل وممارسة حياته بشكل طبيعي.
وصل أحمد إلى الأستاذ الدكتور محمد هطيف وهو شبه فاقد للأمل في إمكانية علاج ساقه. بعد فحص شامل ودراسة دقيقة لتاريخه الطبي والفحوصات التصويرية، قرر الدكتور هطيف إجراء جراحة معقدة لإعادة بناء الساق. تضمنت الجراحة إزالة الأنسجة المتليفة التي كانت تمنع الالتئام، واستخدام تطعيم عظمي وعائي (vascularized fibula graft) من جزء آخر من جسم أحمد لضمان إمداد دموي جيد للعظم، بالإضافة إلى التثبيت الداخلي القوي باستخدام المسامير والشرائح.
بفضل دقة الدكتور هطيف وخبرته في جراحات إعادة البناء المتقدمة، تكللت العملية بالنجاح. استغرقت فترة التعافي وإعادة التأهيل وقتًا طويلاً، لكن أحمد التزم بالبرنامج العلاجي بحماس كبير. بعد أشهر من العلاج الطبيعي المكثف، بدأ عظم الساق بالالتئام تدريجيًا. اليوم، أحمد يمشي بشكل طبيعي تقريبًا، وقد تخلص من الألم المزمن، وعاد إلى عمله، واستعاد استقلاليته. إنه يرى في الأستاذ الدكتور محمد هطيف ليس فقط جراحًا، بل منقذًا أعاد له الأمل والحياة.
تُظهر هذه القصص كيف أن التزام الأستاذ الدكتور محمد هطيف بالتميز، ومعرفته الواسعة كأستاذ في جامعة صنعاء، واستخدامه للتقنيات الحديثة مثل الميكروسكوب الجراحي والمنظار الجراحي 4K وجراحة استبدال المفاصل، يمكّنه من تحقيق نتائج مذهلة حتى في أصعب الحالات، مما يجعله بالفعل أفضل جراح عظام وعمود فقري في صنعاء.
11. الجوانب النفسية والاجتماعية للتعايش مع الورم الليفي العصبي
التعايش مع الورم الليفي العصبي يتجاوز مجرد التحديات الجسدية والعلاجية؛ فهو يحمل في طياته أبعادًا نفسية واجتماعية عميقة تؤثر بشكل كبير على المريض وأسرته. فهم هذه الجوانب أمر ضروري لتوفير رعاية شاملة ومتكاملة.
11.1. التحديات النفسية
- القلق والاكتئاب: قد يشعر المرضى بالقلق بشأن تطور المرض، ظهور أورام جديدة، أو الحاجة إلى جراحات متكررة. كما أن التشوهات الجسدية، خاصة تلك المرئية مثل الأورام الليفية الجلدية أو تشوهات الوجه، يمكن أن تؤدي إلى الاكتئاب وتدني احترام الذات.
- اضطراب صورة الجسد: قد يعاني الأطفال والمراهقون بشكل خاص من تأثير الأورام أو التشوهات العظمية على صورتهم الذاتية، مما يؤثر على تفاعلهم الاجتماعي وثقتهم بأنفسهم.
- الخوف من المجهول: طبيعة المرض المتقلبة وغير المتوقعة، مع خطر تحول بعض الأورام إلى خبيثة (وإن كان نادرًا)، يمكن أن تسبب خوفًا مستمرًا.
- التأثير على النمو والتطور: قد تؤثر التشوهات العظمية والألم المزمن على قدرة الأطفال على اللعب والمشاركة في الأنشطة المدرسية، مما يعوق نموهم الاجتماعي والعاطفي.
11.2. التحديات الاجتماعية
- الوصمة الاجتماعية والتمييز: قد يواجه بعض المرضى، خاصة الأطفال والمراهقين، صعوبات في الاندماج الاجتماعي بسبب مظهرهم الخارجي، مما قد يؤدي إلى العزلة أو التنمر.
- القيود الوظيفية: يمكن أن تؤثر تشوهات العمود الفقري أو الأطراف على القدرة على أداء بعض المهن أو الأنشطة البدنية، مما يحد من فرص العمل والدراسة.
- الضغوط المالية: تكاليف العلاج والرعاية المستمرة، بما في ذلك الجراحات المتعددة والعلاج الطبيعي، يمكن أن تشكل عبئًا ماليًا كبيرًا على الأسر.
- تأثير على الأسرة: يتطلب رعاية مريض الورم الليفي العصبي جهدًا ودعمًا كبيرين من الأسرة، مما قد يؤثر على ديناميكية الأسرة ويسبب إجهادًا لأفرادها.
11.3. أهمية الدعم الشامل
لمواجهة هذه التحديات، يُعد الدعم الشامل أمرًا بالغ الأهمية:
- الدعم النفسي: توفير الاستشارة النفسية للمرضى وأسرهم لمساعدتهم على التكيف مع المرض، إدارة القلق والاكتئاب، وتعزيز آليات التكيف الإيجابية.
- مجموعات الدعم: الانضمام إلى مجموعات دعم للمرضى والأسر يمكن أن يوفر بيئة آمنة لتبادل الخبرات والمشاعر، والشعور بالانتماء.
- التعليم والتوعية: تثقيف المريض والأسرة حول المرض يساعدهم على فهم ما يمكن توقعه، ويقلل من الخوف من المجهول.
- التدخل المبكر: التعامل مع التشوهات الجسدية مبكرًا من خلال الجراحة، كما يفعل الأستاذ الدكتور محمد هطيف، يمكن أن يقلل من التأثير النفسي والاجتماعي على المريض.
- الدعم المدرسي والمهني: توفير الترتيبات اللازمة في المدارس وأماكن العمل لمساعدة المرضى على تحقيق إمكاناتهم الكاملة.
يلعب الأستاذ الدكتور محمد هطيف دورًا أساسيًا ليس فقط كجراح، بل كداعم للمرضى. إنه يدرك أهمية الجوانب النفسية والاجتماعية في رحلة علاج الورم الليفي العصبي، ويعمل مع فريق متعدد التخصصات لتقديم رعاية شاملة لا تقتصر على الجانب الطبي فحسب، بل تمتد لتشمل الجوانب الإنسانية والنفسية لمرضاه.
12. الأسئلة الشائعة حول الورم الليفي العصبي وتأثيراته العظمية والعلاج مع الأستاذ الدكتور محمد هطيف
هنا بعض الأسئلة المتكررة التي يطرحها المرضى وأسرهم حول الورم الليفي العصبي ومضاعفاته العظمية، مع إجابات مستنيرة من منظور الأستاذ الدكتور محمد هطيف، الخبير في جراحة العظام والعمود الفقري.
12.1. ما هو الورم الليفي العصبي باختصار؟
الورم الليفي العصبي (Neurofibromatosis) هو اضطراب وراثي يسبب نمو أورام حميدة (غير سرطانية) على الأعصاب في أي جزء من الجسم، بالإضافة إلى ظهور بقع جلدية مميزة وتشوهات عظمية. هناك ثلاثة أنواع رئيسية: NF1، NF2، والورم الشفاني.
12.2. هل يمكن الوقاية من الورم الليفي العصبي؟
لا يمكن الوقاية من الورم الليفي العصبي حاليًا لأنه اضطراب وراثي ناتج عن طفرة جينية. ومع ذلك، يمكن للاستشارة الوراثية أن تساعد الأسر على فهم خطر انتقال المرض لأطفالهم والتخطيط للمستقبل.
12.3. ما هي أبرز مشاكل العظام التي يسببها الورم الليفي العصبي؟
يسبب الورم الليفي العصبي العديد من مشاكل العظام، أبرزها:
*
الجنف والحداب:
انحناءات غير طبيعية في العمود الفقري، بعضها يمكن أن يكون شديدًا وسريع التقدم.
*
الجنف الكاذب:
عدم التئام كسر في العظم، غالبًا في عظم الساق (الظنبوب).
*
نقص كثافة العظام (هشاشة العظام):
مما يجعل العظام أكثر عرضة للكسور.
*
خلل التنسج العظمي:
نمو غير طبيعي للعظام، مثل تضخم أو ضمور بعض أجزاء الهيكل العظمي.
*
خلل التنسج الوتدي:
تشوه في عظم الجمجمة يؤثر على محجر العين.
12.4. متى يجب اللجوء إلى الجراحة لعلاج تشوهات العظام المرتبطة بالورم الليفي العصبي؟
يُوصي الأستاذ الدكتور محمد هطيف بالجراحة عندما:
* يتجاوز الجنف أو الحداب درجة معينة (عادة 40-50 درجة أو أكثر في النمو).
* يتقدم التشوه العظمي بسرعة.
* يسبب التشوه ضغطًا على الأعصاب أو النخاع الشوكي.
* تفشل الطرق التحفظية (مثل الدعامات والعلاج الطبيعي) في السيطرة على التشوه.
* في حالات الجنف الكاذب، تكون الجراحة هي الخيار الأساسي لتعزيز الالتئام.
12.5. ما هي نسبة نجاح العمليات الجراحية التي يجريها الأستاذ الدكتور محمد هطيف لمثل هذه الحالات؟
بفضل خبرته التي تتجاوز 20 عامًا واستخدامه لأحدث التقنيات مثل الميكروسكوب الجراحي، يحقق الأستاذ الدكتور محمد هطيف نسب نجاح عالية جدًا في تصحيح تشوهات العمود الفقري وعلاج الجنف الكاذب. ومع ذلك، من المهم فهم أن نجاح العملية يعتمد على عوامل متعددة مثل شدة الحالة، عمر المريض، مدى استجابته للعلاج، والتزامه ببرنامج إعادة التأهيل. الدكتور هطيف يلتزم بالأمانة الطبية ويشرح للمرضى التوقعات الواقعية لكل حالة.
12.6. هل يمكن أن يعود الجنف بعد الجراحة؟
في حالات قليلة، قد يحدث بعض التقدم الطفيف للجنف بعد الجراحة، خاصة في الأطفال الذين ما زالوا ينمون. لهذا السبب، يُعد المتابعة الدورية مع الأستاذ الدكتور محمد هطيف ضرورية للغاية لسنوات عديدة بعد الجراحة لمراقبة العمود الفقري والتأكد من استقرار التصحيح.
12.7. ما هي المخاطر المحتملة للجراحة؟
مثل أي عملية جراحية كبرى، تحمل جراحات العمود الفقري والأطراف لمرضى الورم الليفي العصبي بعض المخاطر المحتملة، والتي تشمل:
* العدوى
* النزيف
* إصابة الأعصاب أو الحبل الشوكي (يقلل استخدام المراقبة العصبية أثناء الجراحة من هذا الخطر بشكل كبير)
* عدم التئام العظم (non-union) أو فشل التثبيت
* تكرار التشوه
* مضاعفات التخدير
يناقش الأستاذ الدكتور محمد هطيف هذه المخاطر بتفصيل كامل مع المرضى وأسرهم قبل اتخاذ قرار الجراحة، ويتبع أعلى معايير الأمان للحد منها.
12.8. ما هو دور الفحص الجيني في تشخيص وعلاج الورم الليفي العصبي؟
يساعد الفحص الجيني في تأكيد التشخيص في الحالات التي لا تكون فيها العلامات السريرية واضحة، وفي تحديد نوع الورم الليفي العصبي بدقة. كما أنه ضروري للاستشارة الوراثية وتخطيط الأسرة. في بعض الحالات، يمكن أن يوفر معلومات حول التوقعات المحتملة للمرض، مما يساعد الأستاذ الدكتور محمد هطيف وفريقه في وضع خطة علاجية أكثر تخصيصًا.
12.9. كيف يمكنني التواصل مع الأستاذ الدكتور محمد هطيف لتحديد موعد؟
يمكن للمرضى تحديد موعد للاستشارة مع الأستاذ الدكتور محمد هطيف من خلال الاتصال بالعيادة الخاصة به في صنعاء، أو زيارة الموقع الإلكتروني الرسمي أو صفحات التواصل الاجتماعي الخاصة به للحصول على معلومات الاتصال والمواعيد المتاحة. فريق عمله مستعد للإجابة على جميع استفساراتكم وتوجيهكم خلال عملية حجز الموعد. يلتزم الأستاذ الدكتور محمد هطيف بتقديم استشارات متخصصة وعالية الجودة لكل مريض.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.