الورك المتخلخل وخلل التنسج: حل جذري ودائم مع عملية إعادة تشكيل تجويف الورك الثلاثية (TIO) على يد الأستاذ الدكتور محمد هطيف
يُعد مفصل الورك من أهم المفاصل المحورية في جسم الإنسان، فهو بمثابة حجر الزاوية الذي يدعم وزن الجسم، ويؤمن الاستقرار الضروري للوقوف والمشي، ويسمح بمدى واسع وحر لحركات الأطراف السفلية. ولكن ماذا يحدث عندما لا يتطور هذا المفصل بشكل سليم منذ البداية، أو عندما يتعرض لمشاكل معقدة تؤثر على بنيته ووظيفته الحيوية؟ هنا تبرز الحاجة الملحة للتدخل الطبي المتخصص، وخاصةً في حالات "الورك المتخلخل" و"خلل التنسج الحقي" التي تؤدي إلى عدم استقرار مزمن وآلام مبرحة وإعاقة للحركة.
في هذا السياق، تظهر عملية إعادة تشكيل تجويف الورك الثلاثية (Triple Innominate Osteotomy - TIO) كحل جراحي متقدم وفعال للغاية، يعالج جذور المشكلة التشريحية للورك المتخلخل وخلل التنسج، بدلاً من مجرد تخفيف الأعراض. هذه العملية، التي تتطلب دقة جراحية متناهية وخبرة واسعة، أثبتت فعاليتها في استعادة الوظيفة الطبيعية للمفصل ومنع التدهور المستقبلي.
يتشرف هذا الدليل الشامل بأن يقدم لكم كل ما تحتاجون معرفته عن هذه العملية الجراحية الدقيقة، بمنظور يركز على المريض، ويسلط الضوء على أحدث التقنيات وأفضل الممارسات، وبإشراف مباشر وتوجيهات مستفيضة من قِبل الأستاذ الدكتور محمد هطيف ، أحد أبرز استشاريي جراحة العظام والعمود الفقري في اليمن والمنطقة. الأستاذ الدكتور هطيف، بصفته أستاذًا في جامعة صنعاء وبخبرته التي تجاوزت العشرين عامًا، ورائداً في استخدام التقنيات الحديثة مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، يمثل الضمانة للجودة والدقة والأمانة الطبية التي يستحقها كل مريض.
دعونا ننطلق في رحلة معرفية عميقة لفهم هذه المشكلة المعقدة والحل الجراحي المبتكر الذي يقدمه الأستاذ الدكتور محمد هطيف.
فهم عميق لتشريح مفصل الورك ووظيفته
لتقدير حجم المشكلة وأهمية الحل، يجب أولاً فهم التركيب الطبيعي لمفصل الورك ودوره الحيوي. يُصنف مفصل الورك كمفصل كروي حقي (Ball-and-Socket Joint)، وهو مصمم لتحمل قوى هائلة مع توفير مرونة استثنائية. يتكون المفصل بشكل أساسي من جزأين رئيسيين:
- رأس عظم الفخذ (Femoral Head): وهو الجزء العلوي الكروي لعظم الفخذ، ويُشار إليه غالبًا بـ "الكرة".
- التجويف الحقي (Acetabulum): وهو تجويف عميق ومقعر يقع في عظم الحوض، ويُعرف بـ "الحُق" أو "الحُفْرَة الحُقّيّة". يُشار إليه غالبًا بـ "الكأس" أو "المقبس".
يجب أن يتناسب رأس عظم الفخذ بشكل محكم وعميق داخل التجويف الحقي لضمان الاستقرار الأمثل وتوزيع الوزن بشكل متساوٍ على سطح المفصل. يغطى كل من رأس الفخذ والتجويف الحقي بطبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage) ، الذي يقلل الاحتكاك ويمتص الصدمات، مما يسمح بحركة سلسة وغير مؤلمة. تحيط بالمفصل محفظة ليفية قوية وأربطة متعددة تعمل على تقويته وتثبيته، بينما توفر العضلات المحيطة القوة والحركة.
عندما يكون هذا التناسب مثاليًا، يمكن للمفصل أن يؤدي وظيفته بكفاءة عالية لعقود طويلة. ولكن عندما يحدث خلل في هذا التناسب، تبدأ المشاكل.
ما هو خلل تنسج الورك (Acetabular Dysplasia)؟
ببساطة، خلل تنسج الورك هو حالة تتسم بكون التجويف الحقي (Acetabulum) في عظم الحوض غير مكتمل النمو أو ضحلًا جدًا أو ذو اتجاه غير سليم، مما يمنعه من احتضان رأس عظم الفخذ (Femoral Head) بشكل كافٍ ومحكم. تخيل كأساً غير عميق لا يستطيع تثبيت كرة بداخله جيداً، مما يجعل الكرة عرضة للانزلاق أو الخروج من الكأس.
هذا الوضع يؤدي إلى عواقب وخيمة على المفصل على المدى القصير والطويل:
- عدم استقرار المفصل (Joint Instability): حيث يمكن لرأس الفخذ أن ينزلق جزئياً (خلع جزئي - Subluxation) أو كلياً (خلع كامل - Dislocation) من التجويف.
- زيادة الضغط (Increased Stress): بدلاً من توزيع وزن الجسم على مساحة واسعة من الغضروف المفصلي داخل التجويف، يتوزع الضغط على مساحة صغيرة ومحدودة على حافة التجويف. هذا الضغط المفرط يؤدي إلى تآكل سريع ومبكر للغضاريف.
- الألم المزمن (Chronic Pain) والعرج (Limping): خاصة أثناء المشي أو الوقوف أو ممارسة الأنشطة البدنية. الألم قد يكون حاداً أو خفيفاً مستمراً.
- تطور مبكر لالتهاب المفاصل (Early Osteoarthritis): على المدى الطويل، نتيجة التآكل المستمر للغضاريف والضغط غير الطبيعي على المفصل، يتطور التهاب المفاصل التنكسي (الخشونة) في سن مبكرة، مما يؤدي إلى تيبس وفقدان لوظيفة المفصل.
- تقييد نطاق الحركة (Restricted Range of Motion): قد يجد المريض صعوبة في أداء حركات معينة في الورك.
قد يكون خلل التنسج مشكلة أولية تحدث منذ الولادة (خلقية)، أو قد ينجم عن علاج غير مكتمل أو غير فعال لحالات أخرى مثل الخلع الوركي التطوري (Developmental Dysplasia of the Hip - DDH) لدى الرضع والأطفال. كما يمكن أن يرتبط ببعض الحالات العصبية العضلية أو المتلازمات الوراثية.
الأسباب وعوامل الخطر لخلل تنسج الورك
فهم الأسباب الكامنة وراء خلل تنسج الورك أمر بالغ الأهمية للتشخيص المبكر والعلاج الفعال. يمكن تصنيف الأسباب الرئيسية على النحو التالي:
-
الخلل الوراثي والتكويني (Congenital and Developmental Factors):
- الخلع الوركي التطوري (DDH): يُعد السبب الأكثر شيوعاً. يبدأ هذا الخلل في التطور الجنيني أو خلال الطفولة المبكرة، حيث يكون هناك تراخي في الأربطة المحيطة بمفصل الورك، أو وضع غير سليم للطفل في الرحم (مثل الوضع المقعدي)، مما يمنع التجويف الحقي من التطور بشكل طبيعي ليحتضن رأس الفخذ. إذا لم يُعالج DDH بشكل فعال ومبكر، يمكن أن يؤدي إلى خلل تنسج الورك المزمن في الكبر.
- العوامل الوراثية: قد تلعب الوراثة دوراً، حيث تزيد احتمالية الإصابة بخلل تنسج الورك في العائلات التي لديها تاريخ مرضي لهذه الحالة.
- جنس المولود: الإناث أكثر عرضة للإصابة بـ DDH وخلل تنسج الورك بسبع مرات تقريباً مقارنة بالذكور.
- وضع الجنين في الرحم: الوضع المقعدي (Breech presentation) يزيد من خطر الإصابة بخلل تنسج الورك.
-
عوامل ميكانيكية وظيفية (Mechanical and Functional Factors):
- الرضوح والإصابات: على الرغم من أن خلل التنسج ليس ناتجاً مباشراً عن الإصابة، إلا أن الإصابات الشديدة للورك يمكن أن تؤدي إلى تفاقم حالة خلل التنسج الموجود مسبقاً أو تعجل بظهور الأعراض.
- الأمراض العصبية العضلية: بعض الحالات مثل الشلل الدماغي أو السنسنة المشقوقة يمكن أن تؤثر على التطور الطبيعي للعضلات والأربطة حول مفصل الورك، مما يؤدي إلى خلل التنسج.
الأعراض والعلامات التحذيرية لخلل تنسج الورك
تختلف أعراض خلل تنسج الورك بشكل كبير اعتماداً على شدة الحالة وعمر المريض ومدى تدهور المفصل. ومع ذلك، هناك علامات تحذيرية شائعة يجب الانتباه إليها:
- الألم في منطقة الورك أو الفخذ أو الأربية (Groin Pain): وهو العرض الأكثر شيوعاً. قد يكون الألم خفيفاً في البداية ويزداد سوءاً مع النشاط البدني أو الوقوف لفترات طويلة. وقد ينتشر الألم إلى الفخذ أو حتى الركبة.
- العرج أو صعوبة في المشي (Limping or Gait Disturbance): قد يلاحظ المريض طريقة مشي غير طبيعية (عرج) نتيجة للألم وعدم استقرار المفصل، أو محاولة لتخفيف الضغط على الورك المصاب.
- صوت طقطقة أو فرقعة في الورك (Clicking or Popping Sensation): قد يشعر المريض أو يسمع صوت طقطقة أو فرقعة أثناء حركة الورك، خاصة عند ثني الورك أو تدويره، بسبب حركة رأس الفخذ داخل التجويف الضحل.
- شعور بعدم الاستقرار في المفصل (Feeling of Instability): قد يصف المريض إحساساً بأن الورك "سيتفكك" أو "غير ثابت"، خاصة عند تحميل الوزن عليه.
- تقييد في نطاق حركة الورك (Restricted Range of Motion): قد يجد المريض صعوبة في أداء حركات معينة، مثل ثني الركبة نحو الصدر أو تدوير الساق للداخل أو الخارج.
- عدم تساوي في طول الساقين (Leg Length Discrepancy): في الحالات الشديدة من الخلع الجزئي أو الكلي، قد تظهر إحدى الساقين أقصر من الأخرى.
- ضعف في العضلات المحيطة بالورك (Weakness in Hip Muscles): قد يحدث ضعف في عضلات الفخذ والأرداف نتيجة للألم وعدم الاستخدام الطبيعي.
ملاحظة هامة: في بعض الحالات الخفيفة، قد لا تظهر الأعراض إلا في مرحلة متأخرة من العمر، عندما تبدأ عملية تآكل الغضاريف وتطور التهاب المفاصل. لذلك، التشخيص المبكر، خاصة لدى الأطفال الذين يعانون من DDH، أمر حاسم للوقاية من المضاعفات المستقبلية.
التشخيص الدقيق: حجر الزاوية للعلاج الناجح
يُعد التشخيص الدقيق والمتكامل هو الخطوة الأولى والأكثر أهمية في إدارة خلل تنسج الورك. يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص يشمل:
-
التاريخ المرضي الشامل والفحص السريري الدقيق:
- يستمع الأستاذ الدكتور هطيف بعناية إلى شكوى المريض، مدة الأعراض، شدتها، العوامل التي تزيدها أو تخففها.
- يسأل عن تاريخ الميلاد (مثل الوضع المقعدي)، تاريخ العائلة، وأي أمراض سابقة.
- يقوم بفحص جسدي دقيق للورك المصاب، بتقييم نطاق الحركة، وجود ألم عند لمس مناطق معينة، اختبارات الثباتية (مثل اختبار Trendelenburg)، وملاحظة أي عرج أو عدم تساوي في طول الساقين.
-
التصوير التشخيصي المتقدم:
- الأشعة السينية (X-rays): هي الفحص الأولي والأكثر شيوعاً. تُظهر صور الأشعة السينية عظام الحوض والورك، وتسمح بقياس زوايا معينة (مثل زاوية ويبر – Wiberg's Angle أو زاوية التغطية الجانبية Lateral Coverage Angle) لتقييم عمق التجويف الحقي وتغطيته لرأس الفخذ. كما يمكن أن تكشف عن علامات مبكرة لتآكل الغضاريف أو التهاب المفاصل.
- التصوير بالرنين المغناطيسي (MRI): يوفر صوراً مفصلة للأنسجة الرخوة مثل الغضاريف، الأربطة، والعضلات، ويساعد في تقييم مدى الضرر الغضروفي أو وجود تمزق في الشفة الحقية (Labral Tear) التي غالباً ما ترافق خلل التنسج.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم في حالات معينة للحصول على صور ثلاثية الأبعاد للعظام، وهو مفيد جداً في التخطيط الجراحي الدقيق، حيث يمكن تحديد الاتجاهات الصحيحة لقطع العظم وإعادة التشكيل بدقة متناهية.
- الأشعة فوق الصوتية (Ultrasound): تستخدم بشكل رئيسي لتشخيص الخلع الوركي التطوري (DDH) عند الرضع قبل أن تتكون العظام بشكل كامل.
باستخدام هذه الأدوات التشخيصية، يتمكن الأستاذ الدكتور محمد هطيف من تحديد مدى خلل التنسج، تقييم صحة المفصل بشكل عام، ووضع خطة علاجية مخصصة لكل مريض بما يتماشى مع مبدأ "الأمانة الطبية" الذي يلتزم به.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
يعتمد اختيار العلاج الأمثل لخلل تنسج الورك على عدة عوامل، منها عمر المريض، شدة خلل التنسج، وجود أعراض، ومدى تدهور المفصل. يقدم الأستاذ الدكتور محمد هطيف تقييماً شاملاً لمناقشة كافة الخيارات مع المريض.
1. العلاج التحفظي (Conservative Treatment)
يهدف العلاج التحفظي إلى تخفيف الأعراض وإبطاء تطور المرض، ولكنه لا يصحح الخلل التشريحي الأساسي. غالباً ما يُلجأ إليه في الحالات الخفيفة جداً، أو كخطوة أولية قبل التفكير في الجراحة، أو عندما لا يكون المريض مرشحاً للجراحة لأسباب صحية.
-
الأدوية (Medications):
- المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مكملات المفاصل: مثل الجلوكوزامين والكوندرويتين، قد تساعد في دعم صحة الغضاريف، لكن فعاليتها في حالات خلل التنسج محدودة.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- يهدف إلى تقوية العضلات المحيطة بالورك، تحسين المرونة، وتعزيز استقرار المفصل.
- تتضمن التمارين: تقوية عضلات الفخذ والأرداف، تحسين نطاق الحركة، وتمارين التوازن.
- قد يوصي أخصائي العلاج الطبيعي بتعديل نمط الحركة لتقليل الضغط على المفصل.
-
تعديلات نمط الحياة (Lifestyle Modifications):
- تخفيف الوزن: لتقليل الحمل على مفصل الورك.
- تجنب الأنشطة ذات التأثير العالي: مثل الجري أو القفز، التي تزيد من الضغط على المفصل.
- استخدام وسائل مساعدة للمشي: مثل العكازات أو المشايات، لتقليل الضغط على الورك المتألم.
-
حقن المفصل (Joint Injections):
- حقن الكورتيزون: لتخفيف الألم والالتهاب بشكل مؤقت.
- حقن حمض الهيالورونيك (Viscosupplementation): لتحسين تزييت المفصل وتخفيف الألم، خاصة في حالات الخشونة المبكرة.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية: كعلاجات تجديدية محتملة، ولكن فعاليتها في خلل التنسج لا تزال قيد البحث.
ملاحظة هامة: يؤكد الأستاذ الدكتور محمد هطيف أن العلاج التحفظي، على الرغم من أهميته في تخفيف الأعراض، لا يعالج السبب الجذري لخلل تنسج الورك. فإذا كان هناك عدم تطابق تشريحي كبير بين رأس الفخذ والتجويف، فإن العلاج التحفظي لن يمنع تطور التهاب المفاصل التنكسي على المدى الطويل.
2. العلاج الجراحي (Surgical Treatment)
عندما يكون خلل تنسج الورك واضحاً، وتظهر الأعراض المزعجة، ويثبت فشل العلاج التحفظي، يصبح التدخل الجراحي هو الخيار الأكثر فعالية لإعادة بناء المفصل واستعادة وظيفته، ووقايته من التدهور المستقبلي. تهدف الجراحة إلى إعادة توجيه التجويف الحقي ليحتضن رأس الفخذ بشكل أفضل.
هناك عدة أنواع من عمليات قطع العظم الحقي (Periacetabular Osteotomies)، وأشهرها وأكثرها فعالية: عملية إعادة تشكيل تجويف الورك الثلاثية (Triple Innominate Osteotomy - TIO) .
مقارنة بين خيارات العلاج: تحفظي مقابل جراحي
| الميزة / المعيار | العلاج التحفظي | العلاج الجراحي (TIO) |
|---|---|---|
| الهدف الرئيسي | تخفيف الأعراض، إبطاء التدهور | تصحيح الخلل التشريحي، استعادة الوظيفة، الوقاية من التدهور |
| معالجة السبب الجذري | لا يعالج | يعالج بشكل فعال |
| الاستطباب | حالات خفيفة، أعراض بسيطة، عدم الرغبة أو عدم القدرة على الجراحة | حالات متوسطة إلى شديدة، فشل التحفظي، تدهور وظيفي |
| مستوى الألم | يخفف بشكل مؤقت، لا يزيل تماماً | يزيل الألم بشكل كبير ودائم بعد التعافي |
| استقرار المفصل | لا يحسن الاستقرار بشكل أساسي | يحسن الاستقرار بشكل جذري |
| الوقاية من الخشونة | محدودة، قد يؤخرها | يقلل بشكل كبير خطر تطور الخشونة المبكرة |
| وقت التعافي | مستمر، يمكن العودة للأنشطة العادية بسرعة | يتطلب فترة تعافٍ طويلة (عدة أشهر) |
| المخاطر | بسيطة جداً (آثار جانبية للأدوية) | جراحية (عدوى، نزيف، إصابة أعصاب، عدم التحام العظم) |
| التكلفة | أقل تكلفة على المدى القصير | تكلفة أولية أعلى، لكنها استثمار طويل الأمد |
| العودة للأنشطة | قد تظل الأنشطة محدودة | عودة كاملة أو شبه كاملة للأنشطة بعد التعافي |
عملية إعادة تشكيل تجويف الورك الثلاثية (TIO): تفاصيل دقيقة وخبرة الأستاذ الدكتور هطيف
تُعد عملية TIO إجراءً جراحياً معقداً يتطلب فهماً عميقاً للتشريح الجراحي وخبرة واسعة في جراحات الورك. بفضل خبرة الأستاذ الدكتور محمد هطيف لأكثر من 20 عاماً في جراحة العظام، واستخدامه لأحدث التقنيات الجراحية، يضمن نتائج ممتازة في هذه العملية الدقيقة.
الهدف من عملية TIO:
الهدف الرئيسي هو "تدوير" أو "إعادة توجيه" الجزء الذي يحتوي على التجويف الحقي في عظم الحوض (الحُق) بحيث يصبح أكثر عمقاً ويغطي رأس عظم الفخذ بشكل أفضل وأكثر استقراراً. هذا التعديل يوزع الضغط على مساحة أكبر من الغضروف، مما يقلل من الألم، يحسن وظيفة المفصل، ويؤخر أو يمنع تطور التهاب المفاصل.
خطوات العملية الجراحية (بمنظور الأستاذ الدكتور محمد هطيف):
-
التقييم والتخطيط قبل الجراحة (Pre-operative Assessment and Planning):
- هذه هي المرحلة الحاسمة التي يوليها الأستاذ الدكتور هطيف اهتماماً خاصاً.
- تشمل مراجعة دقيقة لصور الأشعة السينية، الأشعة المقطعية (CT) ثلاثية الأبعاد، والرنين المغناطيسي (MRI).
- يتم إجراء قياسات دقيقة لتحديد زاوية ودرجة التصحيح المطلوبة للتجويف الحقي، وتحديد المواقع الدقيقة لقطع العظم. يضمن هذا التخطيط الدقيق الحد الأدنى من الأخطاء والنتائج المثلى.
- يتم مناقشة خطة الجراحة بالتفصيل مع المريض، مع شرح المخاطر والفوائد المتوقعة، والتعافي.
-
التخدير والتحضير (Anesthesia and Preparation):
- تُجرى العملية تحت التخدير العام عادةً، مع إمكانية إضافة تخدير فوق الجافية لتخفيف الألم بعد الجراحة.
- يتم وضع المريض في وضعية مناسبة تسمح بالوصول الجراحي الجيد لمفصل الورك والحوض.
- يُعطى المريض مضادات حيوية وريدية قبل الجراحة للوقاية من العدوى.
-
الشق الجراحي والتعريض (Incision and Exposure):
- يقوم الأستاذ الدكتور هطيف بإجراء شق جراحي واحد أو شقين صغيرين (حسب تفضيله وحالة المريض) في منطقة الورك والفخذ.
- يتم بعناية إزاحة العضلات والأنسجة الرخوة للوصول إلى عظم الحوض حول التجويف الحقي. يعتمد الأستاذ الدكتور هطيف تقنيات جراحية تقلل من تضرر الأنسجة قدر الإمكان.
-
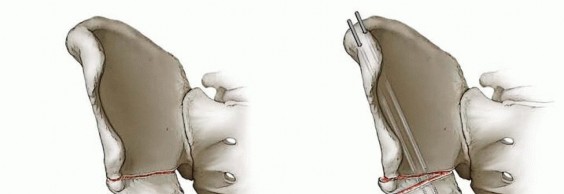
إجراء قطع العظم الثلاثي (The Triple Osteotomy):
-
هذا هو الجزء الجوهري من العملية، ويتضمن ثلاث عمليات قطع دقيقة في عظم الحوض حول التجويف الحقي، مع الحفاظ على سلامة الجزء الذي يحتوي على التجويف ذاته. يتم إجراء القطع في:
- عظم الحرقفة (Ilium): القطع الأول يتم في عظم الحرقفة (الجزء العلوي والواسع من عظم الحوض) فوق التجويف الحقي.
- عظم العانة (Pubis): القطع الثاني يتم في عظم العانة (الجزء الأمامي والسفلي من عظم الحوض).
- عظم الورك (Ischium): القطع الثالث يتم في عظم الورك (الجزء الخلفي والسفلي من عظم الحوض).
- تسمح هذه القطوع الثلاثة بفصل كتلة التجويف الحقي عن بقية عظم الحوض، مع الحفاظ على الاتصال بالعمود الفقري عبر المفصل العجزي الحرقفي، وبالتالي الحفاظ على إمدادات الدم والأعصاب لهذه الكتلة.
- يتم تنفيذ هذه القطوع بمنتهى الدقة باستخدام أدوات جراحية متخصصة، تحت إشراف بصري مباشر وأحياناً باستخدام التنظير الفلوري (Fluoroscopy) لضمان الدقة، وهي تقنيات يتقنها الأستاذ الدكتور هطيف.
-
هذا هو الجزء الجوهري من العملية، ويتضمن ثلاث عمليات قطع دقيقة في عظم الحوض حول التجويف الحقي، مع الحفاظ على سلامة الجزء الذي يحتوي على التجويف ذاته. يتم إجراء القطع في:
-
إعادة توجيه التجويف الحقي (Acetabular Reorientation):
- بعد إجراء القطوع، يتم تدوير كتلة التجويف الحقي بلطف وبشكل متحكم فيه إلى الوضع الصحيح والمناسب.
- يتم التحقق من التغطية المثلى لرأس الفخذ داخل التجويف الحقي، والتأكد من استقرار المفصل وتقليل الضغط على الغضروف. يستخدم الأستاذ الدكتور هطيف خبرته البصرية ومهاراته لإيجاد أفضل وضع ممكن.
-
التثبيت (Fixation):
- بمجرد وضع التجويف الحقي في مكانه الجديد الصحيح، يتم تثبيته باستخدام مسامير معدنية خاصة (عادةً 3-4 مسامير) عبر مناطق القطع في العظم. هذه المسامير توفر الثبات الفوري للقطع العظمية، مما يسمح لها بالالتئام في وضعها الجديد.
- يعتبر تثبيت المسامير خطوة حاسمة تتطلب دقة عالية لتجنب إصابة الأوعية الدموية أو الأعصاب المحيطة.
-
الإغلاق (Closure):
- بعد التأكد من استقرار المفصل وإتمام التثبيت، يتم غسل المنطقة الجراحية جيداً.
- تتم إعادة الأنسجة الرخوة والعضلات إلى مكانها، ثم يتم إغلاق الشق الجراحي بطبقات متتالية، مع وضع أنبوب تصريف مؤقت (Drain) لمنع تجمع السوائل.
تستغرق العملية عادة من 2 إلى 4 ساعات، وتعتمد على مدى تعقيد الحالة. بعد الجراحة، يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة.
الرعاية بعد الجراحة وإعادة التأهيل الشاملة
إن نجاح عملية TIO لا يقتصر فقط على مهارة الجراح، بل يمتد ليشمل برنامجاً تأهيلياً دقيقاً ومكثفاً بعد الجراحة. يحرص الأستاذ الدكتور محمد هطيف على وضع خطة تأهيل فردية لكل مريض، بالتعاون مع فريق من أخصائيي العلاج الطبيعي، لضمان أقصى درجات التعافي.
المرحلة الأولى: مباشرة بعد الجراحة (في المستشفى)
- إدارة الألم (Pain Management): يتم التحكم في الألم بشكل فعال باستخدام مسكنات الألم الوريدية والمسكنات الفموية، وقد يتم استخدام تخدير فوق الجافية أو قثطرة عصبية لتسكين موضعي.
-
الحركة المبكرة (Early Mobilization):
- يبدأ أخصائي العلاج الطبيعي بتحريك الورك بلطف بشكل سلبي أو نشط بمساعدة المريض بعد 24-48 ساعة من الجراحة، مع الحفاظ على الاحتياطات اللازمة.
- يتم تعليم المريض كيفية استخدام المشاية أو العكازات للتحرك.
- تحميل الوزن: سيتم تحديد تعليمات صارمة بشأن تحميل الوزن على الساق المصابة. غالباً ما يكون تحميل الوزن جزئياً أو عدم التحميل على الإطلاق لعدة أسابيع، للسماح للعظم بالالتئام. هذه الفترة حاسمة.
- تمارين التنفس والدورة الدموية: لتقليل خطر حدوث مضاعفات مثل الالتهاب الرئوي أو الجلطات الدموية.
المرحلة الثانية: بعد الخروج من المستشفى (الأسابيع 2-12)
-
العلاج الطبيعي المنتظم:
سيستمر المريض في جلسات العلاج الطبيعي المكثفة، مع التركيز على:
- تحسين نطاق حركة الورك: تمارين لطيفة لزيادة المرونة، مثل ثني الورك وتدويره ضمن حدود معينة.
- تقوية العضلات: تمارين لتقوية عضلات الفخذ والأرداف والبطن، بما في ذلك تمارين الأيزومترك (الانقباضات الثابتة) ثم التمارين الديناميكية.
- المشي باستخدام وسائل مساعدة: الاستمرار في استخدام العكازات أو المشاية، مع زيادة تدريجية في تحميل الوزن حسب توصيات الأستاذ الدكتور هطيف وأخصائي العلاج الطبيعي.
-
الرعاية الذاتية:
- العناية بالجرح للحفاظ على نظافته ومنع العدوى.
- الاستمرار في تناول الأدوية الموصوفة (مسكنات، مضادات تخثر الدم).
- الاحتياطات الهامة: تجنب الحركات المحددة التي قد تضغط على الورك (مثل ثني الورك بشدة، تقريب الساق للداخل، أو تدويرها بشكل مفرط) وتجنب الجلوس بوضعيات خاطئة.
المرحلة الثالثة: العودة للأنشطة (بعد 3-6 أشهر فما فوق)
- زيادة تحميل الوزن: تدريجياً، ومع تأكد الأستاذ الدكتور هطيف من التئام العظم عبر صور الأشعة، يبدأ المريض في تحميل الوزن الكامل على الساق المصابة.
-
تمارين وظيفية متقدمة:
- التركيز على تحسين التوازن، التنسيق، والقدرة على التحمل.
- تمارين لتقوية عضلات الجذع والساقين.
- التحضير للعودة إلى الأنشطة اليومية الطبيعية.
- العودة التدريجية للرياضة: يمكن للمريض البدء تدريجياً في ممارسة الأنشطة الرياضية منخفضة التأثير (مثل المشي السريع، السباحة، ركوب الدراجات الثابتة) بعد الحصول على موافقة الأستاذ الدكتور هطيف، وتجنب الرياضات عالية التأثير لفترة أطول.
جدول زمني تقديري للتعافي بعد عملية TIO
| المرحلة | الفترة الزمنية التقريبية | الأنشطة والتركيز الرئيسي | القيود والتنبيهات |
|---|---|---|---|
| ما بعد الجراحة مباشرة | 1-5 أيام | إدارة الألم، حركة سلبية لطيفة للورك، تمارين تنفس، البدء في الجلوس والوقوف بمساعدة، البدء بالمشي بحد أدنى من تحميل الوزن (أو بدون) | ممنوع تحميل الوزن الكامل، حركات مفصلية محددة، راحة تامة |
| المرحلة المبكرة | 1-6 أسابيع | المشي باستخدام العكازات (تحميل وزن جزئي)، تمارين لزيادة نطاق الحركة اللطيفة، تقوية العضلات الأساسية (الكور) وعضلات الورك. | تحميل الوزن الجزئي فقط، تجنب الحركات المفرطة، تجنب ثني الورك أكثر من 90 درجة |
| المرحلة المتوسطة | 6 أسابيع - 3 أشهر | زيادة تدريجية في تحميل الوزن (إلى تحميل كامل مع العكازات)، تمارين تقوية مكثفة، تمارين توازن، زيادة نطاق الحركة. | الاستمرار في تجنب الأنشطة عالية التأثير، التدرج في إزالة العكازات. |
| المرحلة المتقدمة | 3-6 أشهر | المشي بدون عكازات، تمارين وظيفية متقدمة، العودة التدريجية للأنشطة اليومية، البدء في الأنشطة منخفضة التأثير (سباحة، دراجة). | استمرار تقوية العضلات، مراقبة الألم، تجنب الرياضات عالية التأثير (الجري، القفز) |
| العودة الكاملة | 6-12 شهرًا فما بعد | العودة لمعظم الأنشطة الرياضية والعملية حسب توصيات الأستاذ الدكتور هطيف، مع استمرار الحفاظ على اللياقة البدنية. | المتابعة الدورية، الانتباه لأي آلام غير طبيعية. |
يُشدد الأستاذ الدكتور محمد هطيف على أن الالتزام ببرنامج إعادة التأهيل بدقة هو المفتاح لنجاح العملية على المدى الطويل واستعادة جودة الحياة.
المخاطر والمضاعفات المحتملة (بمنظور طبيب ذو أمانة)
مثل أي إجراء جراحي كبير، تحمل عملية TIO بعض المخاطر والمضاعفات المحتملة. يُعد الأستاذ الدكتور محمد هطيف مرضاه دائماً بشفافية تامة حول هذه المخاطر، مؤكداً على مبدأ "الأمانة الطبية" التي يلتزم بها:
- العدوى (Infection): يمكن أن تحدث في موقع الجرح أو داخل المفصل. يتم اتخاذ إجراءات وقائية صارمة (مضادات حيوية وقائية، تعقيم) لتقليل هذا الخطر.
- النزيف (Bleeding): قد يحدث أثناء الجراحة أو بعدها، وقد يتطلب نقل دم في حالات نادرة.
- تلف الأعصاب أو الأوعية الدموية (Nerve or Vascular Damage): على الرغم من أن العملية تُجرى بدقة عالية، إلا أن هناك خطراً ضئيلاً لإصابة الأعصاب أو الأوعية الدموية المحيطة بالورك، مما قد يؤدي إلى ضعف أو خدر مؤقت أو دائم.
- عدم التئام العظم (Nonunion) أو سوء الالتئام (Malunion): قد لا تلتئم القطوع العظمية بشكل صحيح، أو قد تلتئم في وضع غير مثالي، مما قد يتطلب جراحة إضافية. هذه المضاعفات نادرة بفضل تقنيات التثبيت الحديثة والخبرة الجراحية.
- تجلط الأوردة العميقة (Deep Vein Thrombosis - DVT) والانسداد الرئوي (Pulmonary Embolism - PE): وهي جلطات دموية قد تتكون في الساق وتنتقل إلى الرئة. يتم إعطاء أدوية مضادة للتخثر واتخاذ إجراءات وقائية لتقليل هذا الخطر.
- ألم مستمر (Persistent Pain): في بعض الحالات، قد لا يختفي الألم بشكل كامل، أو قد يعود لاحقاً بسبب عوامل أخرى.
- تطور التهاب المفاصل (Progression of Arthritis): على الرغم من أن العملية تهدف إلى منع أو تأخير التهاب المفاصل، إلا أنها قد تستمر في التطور في بعض الحالات، خاصة إذا كان هناك تآكل غضروفي كبير قبل الجراحة.
- التحسس من المواد المزروعة (Implant Irritation): قد يشعر بعض المرضى بانزعاج من المسامير المعدنية، وقد تتطلب إزالتها في جراحة لاحقة بعد التئام العظم (عادة بعد عام أو أكثر).
تأكيد الأستاذ الدكتور محمد هطيف: "إن الأمانة الطبية تقتضي إعلام المريض بكل هذه الاحتمالات. في مركزنا، نتبع أعلى معايير السلامة والرعاية لتقليل هذه المخاطر إلى أدنى حد ممكن، ونقدم متابعة دقيقة لكل مريض لضمان التعافي الأمثل."
قصص نجاح حقيقية تحت رعاية الأستاذ الدكتور محمد هطيف
تتجسد الخبرة والمهارة الجراحية للأستاذ الدكتور محمد هطيف في قصص النجاح المتعددة لمرضاه الذين استعادوا حركتهم وجودة حياتهم بعد عملية TIO. إليكم بعض الأمثلة (مستوحاة من حالات حقيقية مع تغيير التفاصيل للحفاظ على الخصوصية):
قصة المريض "أحمد": التخلص من العرج والألم المزمن
كان أحمد، شاب في الثلاثينيات، يعاني من عرج واضح وألم مستمر في وركه الأيمن منذ سنوات طويلة، مما أثر على عمله كمهندس وقدرته على ممارسة الرياضة. بعد استشارة عدة أطباء، نصحه البعض بتناول المسكنات، بينما لم يقدم آخرون حلاً جذرياً. عندما التقى بالأستاذ الدكتور محمد هطيف، وبعد الفحص الدقيق والتحاليل الإشعاعية المتقدمة، تم تشخيص حالته بخلل تنسج حاد في الورك الأيمن، مع بداية لتآكل الغضاريف.
شرح الأستاذ الدكتور هطيف لأحمد طبيعة المشكلة المعقدة والحل الجذري المتمثل في عملية TIO. بتقنيته المتطورة وخبرته الواسعة، أجرى الأستاذ الدكتور هطيف العملية بنجاح كبير. بعد فترة تعافٍ والتزام صارم ببرنامج العلاج الطبيعي، بدأ أحمد يلاحظ تحسناً تدريجياً. اليوم، أحمد يمارس عمله بحرية، وعاد لممارسة هواية المشي لمسافات طويلة دون ألم أو عرج. يقول أحمد: "لقد أعاد لي الأستاذ الدكتور محمد هطيف حياتي. لم أكن أتصور أنني سأتخلص من هذا الألم وأمشي بشكل طبيعي مرة أخرى."
قصة المريضة "فاطمة": استعادة الأمل في حياة نشطة
فاطمة، شابة في أواخر العشرينات، كانت تعيش مع آلام مبرحة في منطقة الفخذ الأيسر، تزداد سوءاً عند الوقوف أو حمل الأوزان. كانت هذه الآلام تمنعها من متابعة دراستها الجامعية وتشارك في الأنشطة الاجتماعية. كان تشخيص حالتها هو خلل تنسج الورك، والذي كان سبباً لخلع جزئي متكرر للورك.
بعد استشارتها للأستاذ الدكتور محمد هطيف، الذي يُعرف بخبرته الواسعة في حالات الورك المعقدة، تم وضع خطة جراحية مفصلة. استخدم الأستاذ الدكتور هطيف تقنيات حديثة في عملية TIO لفاطمة، مع إعادة توجيه التجويف الحقي بدقة متناهية. كانت عملية التعافي صعبة في البداية، لكن الدعم المستمر من الأستاذ الدكتور هطيف وفريق العلاج الطبيعي المتابع جعلها تمر بها بنجاح.
اليوم، فاطمة تواصل دراستها الجامعية بنشاط وحيوية، وتخطط للعودة إلى ممارسة الرياضات الخفيفة. تقول فاطمة: "الأستاذ الدكتور محمد هطيف ليس مجرد جراح ماهر، بل هو طبيب يتحلى بالأمانة والرحمة. بفضله، أستطيع الآن أن أحلم بمستقبل مشرق خالٍ من الألم."
الأستاذ الدكتور محمد هطيف: رائد جراحة العظام في اليمن والمنطقة
تُعد هذه القصص شهادة حية على التزام
الأستاذ الدكتور محمد هطيف
بالتميز والرعاية المركزة على المريض. بصفته
أستاذًا في جامعة صنعاء
، يتمتع الأستاذ الدكتور هطيف بمكانة أكاديمية مرموقة، مما يعكس معرفته العميقة والتزامه بالبحث والتطوير في مجال جراحة العظام.
تجمع خبرته التي تزيد عن
20 عامًا
بين الممارسة السريرية المكثفة والبحث الأكاديمي، مما يجعله ليس فقط جراحًا متميزًا، بل أيضًا معلمًا وقائدًا في مجاله.
إن اعتماده على
أحدث التقنيات الطبية
مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، يضمن لمرضاه الحصول على أفضل رعاية ممكنة وفقًا للمعايير العالمية. وهو ما يؤكد على أنه
الخيار الأول والموثوق به لجراحات العظام المعقدة في صنعاء واليمن ككل
.
كل ذلك يتم في إطار من
الأمانة الطبية الصارمة
، حيث يضع الأستاذ الدكتور هطيف مصلحة المريض وصحته فوق كل اعتبار، مقدماً تشخيصات دقيقة وخطط علاجية واضحة وشفافة.
أسئلة شائعة حول عملية إعادة تشكيل تجويف الورك الثلاثية (TIO)
لتوضيح المزيد من الجوانب المتعلقة بعملية TIO، جمعنا لكم بعض الأسئلة الشائعة التي يطرحها المرضى على الأستاذ الدكتور محمد هطيف :
1. متى يكون الوقت الأنسب لإجراء عملية TIO؟
الأستاذ الدكتور محمد هطيف يجيب: أفضل توقيت لإجراء عملية TIO هو عندما يكون هناك تشخيص مؤكد لخلل تنسج الورك مع وجود أعراض مثل الألم أو العرج أو عدم الاستقرار، وقبل حدوث تآكل غضروفي كبير أو تطور التهاب المفاصل التنكسي (الخشونة). عادة ما تُجرى العملية في مرحلة المراهقة المتأخرة أو بداية الشباب (العشرينيات والثلاثينيات)، حيث يكون العظم لا يزال لديه القدرة على الالتئام بشكل جيد وتكون احتمالية منع الخشونة المبكرة أعلى. ومع ذلك، يمكن إجراؤها أيضاً في سن متأخرة إذا لم يكن هناك تآكل شديد في المفصل. التقييم الدقيق لكل حالة يحدد التوقيت الأمثل.
2. هل يمكنني إجراء عملية TIO إذا كنت قد تجاوزت الأربعين عاماً؟
الأستاذ الدكتور محمد هطيف يجيب: العمر ليس دائماً هو العامل المحدد الوحيد. الأهم هو حالة الغضروف المفصلي ومدى تدهور المفصل. إذا كانت صور الأشعة تظهر تآكلاً غضروفياً خفيفاً أو متوسطاً فقط، ولم تتطور الخشونة الشديدة بعد، فقد تكون عملية TIO لا تزال خياراً مناسباً وفعالاً لتقليل الألم وتحسين الوظيفة وتأخير الحاجة إلى استبدال المفصل مستقبلاً. ومع ذلك، إذا كانت هناك خشونة شديدة وتلف واسع في الغضروف، فقد يكون استبدال مفصل الورك الكلي (Total Hip Arthroplasty) هو الخيار الأفضل. هذا القرار يتطلب تقييمًا دقيقًا من قبل جراح خبير.
3. ما هي فترة الإقامة في المستشفى بعد عملية TIO؟
الأستاذ الدكتور محمد هطيف يجيب: عادةً ما تتراوح فترة الإقامة في المستشفى بعد عملية TIO بين 3 إلى 7 أيام، اعتماداً على سرعة تعافي المريض وقدرته على التحكم في الألم والبدء في الحركة المبكرة. خلال هذه الفترة، يتلقى المريض رعاية طبية مركزة، ويبدأ برنامج العلاج الطبيعي الأولي. نضمن في مركزنا أن يكون المريض مستقراً وقادراً على الحركة بأمان قبل السماح له بالعودة إلى المنزل.
4. كم من الوقت يستغرق التعافي الكامل بعد العملية؟
الأستاذ الدكتور محمد هطيف يجيب: التعافي الكامل بعد عملية TIO هو عملية تدريجية وتستغرق وقتاً طويلاً نسبياً. الالتئام الأولي للعظم يستغرق عادة من 6 إلى 12 أسبوعاً، وخلال هذه الفترة يكون هناك قيود على تحميل الوزن. العودة إلى الأنشطة اليومية الخفيفة قد تستغرق من 3 إلى 6 أشهر. أما العودة الكاملة للرياضات أو الأنشطة البدنية الشديدة فقد تستغرق من 9 إلى 12 شهراً، وفي بعض الأحيان أكثر. يعتمد ذلك على التزام المريض ببرنامج العلاج الطبيعي والتأهيل. الصبر والمثابرة هما مفتاح النجاح.
5. هل ستتم إزالة المسامير المعدنية المستخدمة لتثبيت العظم؟
الأستاذ الدكتور محمد هطيف يجيب: في معظم الحالات، لا تكون هناك حاجة لإزالة المسامير المعدنية إذا لم تسبب أي مشكلة. المسامير مصنوعة من مواد متوافقة حيوياً (مثل التيتانيوم) ويمكن أن تبقى في الجسم بأمان مدى الحياة. ومع ذلك، إذا تسببت المسامير في انزعاج أو ألم (وهو أمر نادر)، يمكن إزالتها في عملية جراحية بسيطة بعد مرور عام أو أكثر، عندما يكون العظم قد التئم وتصلب بشكل كامل.
6. ما هو الفرق بين عملية TIO وعمليات قطع العظم الأخرى مثل Salter أو Dega أو Pemberton؟
الأستاذ الدكتور محمد هطيف يجيب:
هذه كلها عمليات قطع عظم (Osteotomy) تُجرى لتصحيح خلل تنسج الورك، ولكنها تختلف في التقنية ومناطق القطع وجمهور المرضى المستهدف:
*
عملية سالتر (Salter Osteotomy):
عادة ما تُجرى للأطفال الصغار (أقل من 6 سنوات)، وتتضمن قطعاً واحداً في عظم الحرقفة، ثم تدوير الجزء السفلي.
*
عملية ديغا (Dega Osteotomy) وبيمبرتون (Pemberton Osteotomy):
تُجرى أيضاً للأطفال، ولكنها عمليات قطع داخلية للعظم، وتغير شكل التجويف الحقي بشكل مباشر لزيادة التغطية.
*
عملية TIO (Triple Innominate Osteotomy):
هي عملية قطع عظم معقدة تُجرى عادة للمراهقين والبالغين الذين أغلقت لديهم لوحات النمو. تتضمن ثلاثة قطوع حول التجويف الحقي، مما يسمح بتدوير كامل لكتلة التجويف الحقي كقطعة واحدة، وبالتالي توفير تصحيح أكثر شمولية وثباتًا للورك الناضج. إنها تختلف عن غيرها في أنها تحافظ على سلامة حلقة عظم الحوض الخلفية. الأستاذ الدكتور هطيف يفضل TIO للحالات التي تتطلب تصحيحاً ثلاثي الأبعاد ودقيقاً في الورك الناضج.
7. هل يمكنني ممارسة الرياضة بعد التعافي من عملية TIO؟
الأستاذ الدكتور محمد هطيف يجيب: نعم، الهدف النهائي من عملية TIO هو تمكين المريض من العودة إلى حياة نشطة وممارسة الرياضة. ومع ذلك، يجب أن تكون العودة تدريجية وتحت إشراف طبي. بعد التعافي الكامل وتأهيل الورك، يمكن لمعظم المرضى العودة إلى ممارسة الأنشطة الرياضية منخفضة التأثير مثل المشي، السباحة، ركوب الدراجات، واليوجا. بالنسبة للرياضات عالية التأثير مثل الجري أو الرياضات التنافسية، يجب مناقشة ذلك مع طبيبك، وقد يكون هناك بعض القيود اعتماداً على مدى تعافيك وحالة مفصلك. ننصح دائمًا بالاستماع إلى جسدك وتجنب أي نشاط يسبب الألم.
8. ما هو مدى نجاح عملية TIO على المدى الطويل؟
الأستاذ الدكتور محمد هطيف يجيب: تُظهر الدراسات أن عملية TIO تحقق نتائج ممتازة على المدى الطويل في معظم المرضى، خاصة عند إجرائها قبل حدوث تآكل غضروفي كبير. ما يقرب من 80-90% من المرضى يشهدون تحسناً كبيراً في الألم والوظيفة بعد 10-20 عاماً من الجراحة، ويتمكنون من تأخير أو تجنب الحاجة إلى استبدال مفصل الورك الكلي. ومع ذلك، تظل المتابعة الدورية مهمة لمراقبة صحة المفصل.
9. هل هناك بدائل لعملية TIO إذا لم تكن مناسبة لي؟
الأستاذ الدكتور محمد هطيف يجيب: نعم، إذا لم تكن عملية TIO مناسبة لحالتك (على سبيل المثال، بسبب خشونة شديدة في المفصل)، فستتم مناقشة خيارات علاجية أخرى. البديل الأكثر شيوعاً هو استبدال مفصل الورك الكلي (Total Hip Arthroplasty) ، والذي يتضمن استبدال الأجزاء التالفة من المفصل بأجزاء اصطناعية. في حالات أخرى، قد تكون هناك خيارات جراحية أخرى لقطع العظم أقل تعقيداً أو علاجات تحفظية متقدمة. كل حالة تُقيّم بشكل فردي لتقديم أفضل الحلول المتاحة.
10. هل تغطي شركات التأمين تكاليف عملية TIO؟
الأستاذ الدكتور محمد هطيف يجيب: تغطية تكاليف عملية TIO من قبل شركات التأمين الصحي تختلف باختلاف نوع وثيقة التأمين والشروط المتفق عليها. يجب على المريض التواصل مباشرة مع شركة التأمين الخاصة به للاستفسار عن مدى التغطية المطلوبة. سيقوم فريقنا بتقديم جميع التقارير الطبية والوثائق اللازمة لدعم طلبك لدى شركة التأمين، مع الالتزام التام بالشفافية في جميع التكاليف المرتبطة بالعملية.
خاتمة: استعادة الأمل في حياة بلا ألم مع الأستاذ الدكتور محمد هطيف
يُعد الورك المتخلخل وخلل تنسج الورك حالات طبية معقدة يمكن أن تؤثر بشكل كبير على جودة حياة المريض، محدثةً ألماً مزمناً وعرجاً وتقييداً في الحركة. ولكن مع التقدم في الجراحة العظمية، أصبح هناك أمل حقيقي في استعادة الوظيفة الطبيعية للمفصل والعيش حياة خالية من الألم.
إن عملية إعادة تشكيل تجويف الورك الثلاثية (TIO) تمثل حلاً جراحياً جذرياً وفعالاً، يصحح الخلل التشريحي الكامن، ويمنع التدهور المستقبلي للمفصل. وتزداد فعالية هذه العملية وتألق نتائجها عندما تُجرى على يد خبير متمرس وذو كفاءة عالية مثل الأستاذ الدكتور محمد هطيف .
بخبرته التي تتجاوز العقدين، ومكانته الأكاديمية كأستاذ في جامعة صنعاء، والتزامه الراسخ بأحدث التقنيات الجراحية كالجراحة المجهرية ومنظار 4K وجراحات المفاصل، يقدم الأستاذ الدكتور هطيف رعاية استثنائية لمرضاه. إنه يجمع بين الدقة الجراحية الفائقة، والتخطيط المتأني، والأمانة الطبية المطلقة، ليضمن لكل مريض أفضل فرصة للتعافي الكامل والعودة إلى حياة نشطة ومثمرة.
إذا كنت تعاني من أعراض الورك المتخلخل أو خلل تنسج الورك، فلا تتردد في طلب المشورة من الأستاذ الدكتور محمد هطيف . فالتشخيص المبكر والعلاج المناسب هما مفتاح استعادة صحتك وجودة حياتك. استثمر في صحتك، واختر الخيار الأفضل مع الخبير الموثوق به في جراحة العظام في اليمن.
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل