الوتر
-
التركيب والمكونات
- المكونات
- الماء: 50%–60% من الوزن الكلي للوتر
- الكولاجين: 75% من الوزن الجاف
-
95% كولاجين من النوع الأول، وكذلك كولاجين من النوع الثالث
- الإيلاستين: 1%–2% من الوزن الجاف
-
بروتين عالي المرونة يسمح للوتر باستعادة شكله بعد التمدد

*
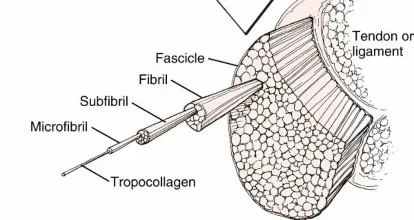
الشكل 1.44 بنية الوتر والرباط.
من برينكر إم. آر.، ميلر إم. دي.:
أساسيات جراحة العظام،
فيلادلفيا، 1999، سوندرز، ص 15.
2. مسؤول أيضًا عن “منطقة أصبع القدم” في منحنى الإجهاد-الانفعال
4. البروتيوغليكانات
1. #### ديكورين—البروتيوغليكان الأكثر شيوعًا في الأوتار. ينظم قطر الوتر ويوفر روابط عرضية بين ألياف الكولاجين. وقد أُظهر أيضًا أن له خصائص مضادة للتليف عبر تثبيط TGF-β1.
2. أجريكان—موجود عند نقاط انضغاط الوتر
3. بيجليكان
5. الخلايا الوترية (الأرومات الليفية):
1. مشتقة من الأديم المتوسط
2. وظيفتها تخليق المصفوفة خارج الخلوية (ECM)، الكولاجين، والبروتيوغليكانات
3. تجمع اللويفات الكولاجينية المبكرة وتنتج إنزيمات محللة للمصفوفة (MMPs)
4. تكتشف الإجهاد أثناء تحميل الوتر من خلال انحراف أهداب الخلية
5. إنتاج الخلايا الوترية للكولاجين يزيد من التئام الوتر ويقلل من تمزقات الإصلاح.
6. دور في اعتلال الأوتار (بسبب إنتاج الوسائط الالتهابية)
2. التركيب
1. تنتج الخلايا الوترية الكولاجين من النوع الثالث استجابة للتمزق.
2. تزيد النسبة الأكبر من الكولاجين من النوع الثالث، والتي تُرى بشكل طبيعي في وتر العرقوب، من قابلية الأوتار للتمزق.
1. خيوط الكولاجين (حلزون ثلاثي يتكون من سلسلتين α1 وسلسلة α2 واحدة) منظمة في لويفات دقيقة، والتي بدورها تشكل لويفات، حزم، والوتر.
2. حزم محاطة بالوتر الداخلي (متصل بالوتر الخارجي الذي يغطي الوتر بأكمله)
1. تحمل الإمداد العصبي الوعائي واللمفاوي للأوتار
2. تتكون من الكولاجين من النوع الثالث
3. مع التقدم في العمر، تتشابك المزيد من خيوط الكولاجين من النوع الأول بين خيوط الكولاجين من النوع الثالث.
3. مغطاة بالنسيج حول الوتر (الأوتار الأخيلية، الرضفية) مقابل الغشاء الزليلي (أوتار الثني الرقمية)
1. زيادة التروية الدموية للنسيج حول الوتر تؤدي إلى زيادة الشفاء.
4. الأوتار المغمدة
1.
الرباط (امتداد للغشاء الزليلي) يحمل الإمداد الدموي لقطعة واحدة من الوتر (
الشكل 1.45 ).
2. بعض التغذية من السائل الزليلي (الموجود بين طبقتي الغمد الزليلي) عن طريق الانتشار
5. الموصل العضلي الوتري
1. تمتد الخيوط الدقيقة للأكتين من آخر خط Z
2. ترتبط هذه الخيوط بالساركوليما، والتي بدورها تتصل بالمصفوفة الغنية باللويفات الكولاجينية للوتر.
6. الموصل العظمي الوتري (مباشر مقابل غير مباشر)
1. الإدخال المباشر (الغضروفي الليفي)
1. عادةً في المناطق المعرضة لحمل شد عالٍ
2. أربع طبقات: الوتر، الغضروف الليفي، الغضروف الليفي المتكلس، والعظم
2. الإدخال غير المباشر
1. الألياف تدخل مباشرة في السمحاق عبر
ألياف شاربي
*
2. #### الخصائص الميكانيكية
1. متباين الخواص: تختلف الخصائص باختلاف اتجاه القوة المطبقة
2. مرونة لزجة: تختلف الخصائص باختلاف معدل تطبيق القوة



-
الشكل 1.45 (أ) عينة حبر هندي توضح الإمداد الوعائي للأوتار القابضة عبر الرباط (vincula). (ب) لقطة مقربة للعينة.
*
من سايمون إس. آر.، محرر: العلوم الأساسية لجراحة العظام، الطبعة الثانية، روزمونت، إلينوي، 1994، الأكاديمية الأمريكية لجراحي العظام، ص 51. - الزحف: زيادة التشوه تحت حمل ثابت
- استرخاء الإجهاد: انخفاض الإجهاد مع تشوه ثابت (استطالة)
- التخلفية: أثناء التحميل والتفريغ، يختلف منحنى التفريغ عن منحنى التحميل. يمثل الفرق بينهما كمية الطاقة المفقودة أثناء التحميل.
- منحنى الإجهاد-الانفعال
- الراحة: ألياف الكولاجين "مجعدة".
- منطقة أصبع القدم: تسطيح التجعد؛ غير خطي؛ يتمدد الوتر بسهولة
- المنطقة الخطية: أحمال متوسطة
- الفشل
-
الإصابة والالتئام
- ثلاث مراحل لالتئام الوتر
- الالتهاب
- تكون الورم الدموي يليه الامتصاص
- ينتج الكولاجين من النوع الثالث في موقع الإصابة بواسطة الخلايا الوترية.
-
أضعف مراحل الإصلاح
- التكاثر: أقصى إنتاج للكولاجين من النوع الثالث
- إعادة التشكيل:
- يبدأ عند 6 أسابيع
- انخفاض الكثافة الخلوية
- الكولاجين من النوع الأول هو السائد
- آليتان:
- داخلي: تجنيد الخلايا الجذعية/الخلايا السلفية المحلية من الوتر الداخلي والوتر الخارجي
- خارجي: خلايا من الأنسجة المحيطة تغزو المنطقة المتضررة.
- أسرع ولكنه المصدر الرئيسي للالتصاقات
- أوتار العرقوب، الرضفية، وفوق الشوكة عرضة للتمزق في المناطق قليلة التروية الدموية.
- وتر العرقوب قليل التروية الدموية 4–6 سم قرب المدخل العقبي.
- يستجيب لمختلف السيتوكينات وعوامل النمو
- جينات عامل النمو المشتق من الصفيحات (PDGF) المنقولة إلى الخلايا الوترية تُظهر تكوين الكولاجين.
- جينات عامل نمو بطانة الأوعية الدموية (VEGF) المنقولة إلى الخلايا الوترية تُظهر تنظيمًا صاعدًا لـ TGF-β وتكوين الالتصاقات.
- عند التعرض للخلايا المحببة متعددة الأشكال (PMNs) (كما هو الحال مع الالتهاب)، تنظم الخلايا الوترية جينات السيتوكينات الالتهابية، TGF-β، وMMPs صعودًا بينما تثبط تعبير الكولاجين من النوع الأول.
- إصلاحات الأوتار الجراحية: أضعف حالاتها بين 7-10 أيام
- يتم تحقيق أقصى قوة عند 6 أشهر، لتصل إلى ثلثي القوة الأصلية.
- لا يوجد دليل يدعم استخدام التجويف (تعريض الوتر للعظم الإسفنجي) على الإصلاح المباشر للعظم القشري.
- للحركة والتحميل الميكانيكي آثار مفيدة على وظيفة الخلايا الوترية.
- التثبيت يقلل من القوة عند الواجهة بين الوتر والعظم.