الخلاصة الطبية:
النتوءات العظمية (الأورام الغضروفية العظمية) هي أورام عظمية حميدة شائعة، تنشأ عادةً بالقرب من صفائح النمو. بينما تكون عديمة الأعراض في كثير من الحالات، إلا أنها قد تسبب ألماً موضعياً، قيوداً في الحركة، أو مضاعفات خطيرة مثل الضغط على الأعصاب والأوعية الدموية، أو الكسور، وفي حالات نادرة جداً قد تتحول إلى ورم خبيث. يتطلب التشخيص الدقيق فحصاً سريرياً وتصويراً إشعاعياً، ويتم تحديد خطة العلاج – التي تتراوح بين المراقبة الدورية والعلاج التحفظي وصولاً إلى الاستئصال الجراحي – بناءً على الأعراض وحجم النتوء وموقعه، وكل ذلك يتم تحت إشراف الأستاذ الدكتور محمد هطيف، الخبير الرائد في جراحة العظام في اليمن، باستخدام أحدث التقنيات الجراحية لضمان أفضل النتائج والتعافي السريع للمرضى.
1. مقدمة شاملة حول النتوءات العظمية (الأورام الغضروفية العظمية)
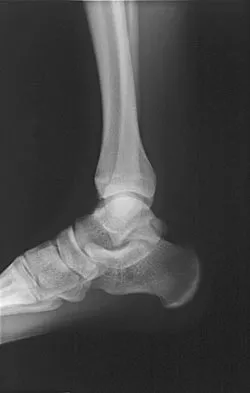
تُعد النتوءات العظمية، المعروفة طبياً بالأورام الغضروفية العظمية (Osteochondromas)، من أكثر الأورام الحميدة شيوعاً في الجهاز الهيكلي، حيث تمثل ما يقرب من 35% إلى 50% من جميع أورام العظام الحميدة، وما يصل إلى 10-15% من جميع أورام العظام الأولية. هذه الأورام عبارة عن نمو عظمي غير سرطاني يبرز من السطح الخارجي للعظم، ويتكون من نسيج عظمي مغطى بطبقة من الغضروف. تنشأ هذه النتوءات عادةً بالقرب من صفائح النمو (Epiphyseal Plates) في العظام الطويلة، مثل عظم الفخذ، الساق، والذراع، إلا أنها قد تظهر في أي عظم يتكون من غضروف، بما في ذلك عظام الحوض، الكتف، وحتى العمود الفقري.
على الرغم من أن النتوءات العظمية غالبًا ما تكون حميدة وتتوقف عن النمو عند اكتمال نضج الهيكل العظمي، إلا أنها يمكن أن تسبب مجموعة من المشاكل التي تتراوح بين الألم الخفيف والقيود الوظيفية الكبيرة، وصولاً إلى المضاعفات الأكثر خطورة مثل الضغط على الأعصاب أو الأوعية الدموية، أو الكسور، أو حتى التحول النادر جدًا إلى ورم خبيث (ساركوما غضروفية ثانوية). فهم طبيعة هذه النتوءات، وكيفية تطورها، وأهمية التشخيص المبكر، يمثل حجر الزاوية في إدارة هذه الحالة بفعالية وضمان أفضل النتائج للمرضى.
تظهر النتوءات العظمية عادةً خلال فترة الطفولة والمراهقة، وهي الفترة التي تشهد فيها العظام نموًا سريعًا. في كثير من الحالات، قد لا يدرك الشخص وجودها إلا بعد أن تصبح كبيرة بما يكفي لتُلاحظ باللمس أو تسبب ألمًا أو إعاقة للحركة. يمكن أن تكون هذه النتوءات مفردة (منفردة) أو متعددة، حيث تُعرف الحالة الأخيرة باسم "النتوءات العظمية الوراثية المتعددة" (Hereditary Multiple Exostoses - HME)، وهي حالة وراثية نادرة نسبيًا تنتقل عبر الأجيال وتؤثر على عدة عظام في الجسم، وتكون عادةً أكثر عرضة للمضاعفات.
في اليمن، حيث قد تكون الرعاية الصحية المتخصصة محدودة في بعض المناطق، يبرز دور الخبراء المتخصصين كالأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام في جامعة صنعاء بخبرة تزيد عن 20 عامًا. يُعد الدكتور هطيف مرجعاً رئيسياً في تشخيص وعلاج هذه الحالات، ويقدم نهجاً شاملاً يعتمد على أحدث التقنيات الطبية العالمية، بما في ذلك المناظير الجراحية بتقنية 4K والجراحة المجهرية، لضمان أدق التشخيص وأكثر خيارات العلاج فعالية مع التزام تام بالصدق الطبي والأمانة العلمية. يهدف هذا الدليل الشامل إلى تزويد المرضى وأسرهم بالمعلومات الضرورية لفهم النتوءات العظمية وكيفية التعامل معها بفعالية تحت إشراف طبي متخصص.
2. فهم النتوءات العظمية: الأسباب، الأنواع، وميكانيكية التطور
لفهم كيفية التعامل مع النتوءات العظمية، من الضروري التعمق في طبيعتها، أسبابها، وأنواعها المختلفة.
2.1 ما هي النتوءات العظمية؟ تعريف وتكوين
النتوء العظمي، أو الورم الغضروفي العظمي، هو ورم حميد ينمو خارج السطح العظمي، ويكون عادةً مغطى بطبقة من الغضروف الشبيه بالغضروف الموجود في صفائح النمو. يُعتقد أن النتوء العظمي ينشأ نتيجة خلل موضعي في نمو العظم والغضروف، حيث تبرز قطعة صغيرة من صفيحة النمو أو الغضروف حول العظم وتستمر في النمو بشكل مستقل خارج العظم الأصلي. هذا النمو يحدث عادةً بشكل بطيء ويتوقف عندما يصل المريض إلى مرحلة النضج الهيكلي.
تتميز النتوءات العظمية بتكوينها:
*
القشرة العظمية (Cortex):
وهي الطبقة الخارجية الصلبة للنتوء، وهي امتداد مباشر لقشرة العظم الأصلي.
*
النخاع العظمي (Medullary Cavity):
وهو الجزء الداخلي الذي يحتوي على نخاع العظم، ويكون متصلاً بنخاع العظم الأصلي.
*
القلنسوة الغضروفية (Cartilaginous Cap):
وهي الطبقة الخارجية للنتوء، وتتكون من غضروف زجاجي (Hyaline cartilage). هذه القلنسوة هي المسؤولة عن نمو النتوء، وتشبه في وظيفتها صفيحة النمو الطبيعية. يُعد سمك هذه القلنسوة مؤشراً هاماً في التقييم، حيث أن الزيادة المفرطة في سمكها (أكثر من 2 سم لدى البالغين) قد تثير الشك في التحول الخبيث.
2.2 الأسباب والعوامل الوراثية: لماذا تحدث؟
السبب الدقيق وراء نشأة النتوءات العظمية المنفردة غير مفهوم تماماً، ولكن يُعتقد أنه قد يكون نتيجة لاضطراب موضعي في صفيحة النمو أو صدمة سابقة في منطقة النمو.
أما في حالة النتوءات العظمية الوراثية المتعددة (HME)، فالسبب واضح ووراثي. وهي حالة جسمية سائدة (Autosomal Dominant) تنتج عن طفرات في جينات محددة، أبرزها جينات EXT1 و EXT2 الموجودة على الكروموسومات 8 و 11 على التوالي. هذه الجينات مسؤولة عن إنتاج بروتينات تسمى "غلويكوزامينوغليكانز" (Glycosaminoglycans)، والتي تلعب دوراً حاسماً في تنظيم نمو الغضاريف والعظام. عندما تحدث طفرة في هذه الجينات، يحدث خلل في نمو الغضاريف في صفيحة النمو، مما يؤدي إلى ظهور نتوءات عظمية متعددة. الأفراد المصابون بـ HME يواجهون مخاطر أعلى للتعرض لمضاعفات مثل التشوهات الهيكلية المتعددة والتحول الخبيث المحتمل في أحد النتوءات.
2.3 أنواع النتوءات العظمية: منفردة ومتعددة
يمكن تصنيف النتوءات العظمية بشكل رئيسي إلى نوعين:
-
النتوءات العظمية المنفردة (Solitary Osteochondroma):
- الأكثر شيوعاً، وتمثل حوالي 85-90% من الحالات.
- عادة ما تكون معزولة وتظهر كنمو واحد على عظم واحد.
- عادة ما تتوقف عن النمو مع اكتمال نضج الهيكل العظمي.
- مخاطر التحول الخبيث منخفضة جداً (أقل من 1%).
-
النتوءات العظمية الوراثية المتعددة (Hereditary Multiple Exostoses - HME):
- حالة وراثية نادرة تؤثر على 1 من كل 50,000 شخص.
- تتميز بوجود العديد من النتوءات العظمية على عظام مختلفة في الجسم.
- غالباً ما تكون متناظرة وتؤثر على الأطراف، خاصة الأطراف السفلية.
- تكون أكثر عرضة للمضاعفات مثل قصر القامة، تشوهات الأطراف، انحناءات العظام، والتأثير على حركة المفاصل.
- مخاطر التحول الخبيث أعلى بكثير، تتراوح من 1% إلى 5% أو حتى 10% في بعض الدراسات، مما يتطلب متابعة دقيقة.
2.4 المواقع الشائعة للنتوءات العظمية في الجسم
يمكن أن تظهر النتوءات العظمية في أي عظم يتكون بواسطة الغضروف، ولكنها تكون أكثر شيوعاً في مناطق محددة:
- العظام الطويلة: خاصة حول الركبة (الجزء البعيد من عظم الفخذ والجزء القريب من عظم الساق)، وحول الكتف (الجزء القريب من عظم العضد).
- عظام الحوض والكتف (Scapula): قد تكون أقل شيوعاً ولكنها قد تسبب مشاكل أكبر بسبب قربها من هياكل حيوية.
- عظام الرسغ والكاحل: قد تسبب قيوداً في الحركة.
- العمود الفقري (نادرًا): يمكن أن تسبب ضغطاً على الحبل الشوكي أو جذور الأعصاب.
فهم هذه الجوانب يساعد الأستاذ الدكتور محمد هطيف وفريقه في تحديد خطة علاج مخصصة لكل مريض، مع الأخذ في الاعتبار تاريخه الطبي والوراثي والموقع المحدد للنتوء العظمي.
3. الأعراض والعلامات: متى يجب استشارة الطبيب؟
في كثير من الحالات، تكون النتوءات العظمية بدون أعراض تمامًا، خاصة إذا كانت صغيرة ولا تسبب احتكاكًا أو ضغطًا على الهياكل المحيطة. قد يتم اكتشافها بالصدفة أثناء إجراء تصوير شعاعي لأسباب أخرى. ومع ذلك، عندما تبدأ النتوءات العظمية في النمو أو تقع في مواقع حرجة، يمكن أن تسبب مجموعة متنوعة من الأعراض. معرفة هذه الأعراض أمر بالغ الأهمية لطلب الاستشارة الطبية في الوقت المناسب.
3.1 الأعراض الشائعة
- كتلة ملموسة (Palpable Mass): هذا هو العرض الأكثر شيوعًا. قد يلاحظ المريض أو أحد أفراد أسرته وجود كتلة صلبة وغير مؤلمة غالبًا، تحت الجلد، خاصة في مناطق مثل الركبة، الكتف، أو الورك. يمكن أن يزيد حجم هذه الكتلة مع نمو العظم حتى سن البلوغ.
-
الألم (Pain):
- ألم موضعي: قد يحدث الألم نتيجة احتكاك النتوء بالعضلات، الأوتار، الأعصاب، أو الأوعية الدموية المحيطة، خاصة أثناء الحركة.
- التهاب الجراب (Bursitis): قد يؤدي الاحتكاك المستمر إلى التهاب الجراب (كيس مليء بالسائل يقلل الاحتكاك) الذي يتشكل فوق النتوء.
- كسر عنق النتوء: في بعض الأحيان، يمكن أن يتعرض "عنق" النتوء (الجزء الذي يربطه بالعظم) للكسر نتيجة صدمة مباشرة أو إجهاد متكرر، مما يسبب ألمًا حادًا مفاجئًا.
- قيود في حركة المفصل (Restricted Joint Motion): إذا كان النتوء يقع بالقرب من مفصل، فقد يعيق الحركة الطبيعية للمفصل، مما يحد من نطاق الحركة ويسبب ألمًا عند محاولة تحريك المفصل إلى أقصى مداه.
- تشوه الطرف (Limb Deformity): في حالات النتوءات المتعددة أو الكبيرة، خاصة لدى الأطفال، قد يؤدي النتوء إلى نمو غير متساوٍ للعظام، مما يسبب تشوهات مثل تقوس الساقين (Genu Valgum أو Genu Varum)، أو اختلاف في طول الأطراف.
3.2 الأعراض الأقل شيوعاً ولكنها خطيرة
-
الضغط على الأعصاب (Nerve Compression):
إذا نما النتوء بالقرب من عصب رئيسي، فقد يضغط عليه مسببًا:
- ألمًا يشع إلى أسفل الطرف.
- خدرًا أو وخزًا (Paresthesia).
- ضعفًا في العضلات التي يغذيها العصب.
- على سبيل المثال، قد يضغط النتوء حول الركبة على العصب الشظوي (Peroneal nerve)، مما يؤدي إلى "سقوط القدم" (Foot Drop).
-
الضغط على الأوعية الدموية (Vascular Compression):
في حالات نادرة، يمكن أن يضغط النتوء على شريان أو وريد، مما قد يؤدي إلى:
- ضعف النبض في الطرف.
- تورم الطرف (وذمة).
- تغير في لون الجلد (ازرقاق أو شحوب).
- تشكيل أم الدم الكاذبة (Pseudoaneurysm) نتيجة ضعف جدار الوعاء الدموي.
- الجلطات الدموية.
-
التحول الخبيث (Malignant Transformation):
على الرغم من ندرته الشديدة في النتوءات المنفردة (أقل من 1%)، إلا أنه أكثر شيوعًا في النتوءات المتعددة (حتى 10%). تشمل علامات التحول الخبيث:
- نمو سريع للكتلة بعد توقف نمو الهيكل العظمي.
- ألم جديد أو متزايد في موقع النتوء.
- زيادة في سمك القلنسوة الغضروفية (أكثر من 2 سم في الأشعة فوق الصوتية أو الرنين المغناطيسي).
3.3 متى تصبح النتوءات العظمية مصدر قلق؟
يجب استشارة الأستاذ الدكتور محمد هطيف فورًا عند ملاحظة أي من الأعراض التالية:
*
ظهور كتلة جديدة أو نمو سريع لكتلة موجودة، خاصة بعد سن البلوغ.
*
ألم جديد أو متفاقم في موقع النتوء، خاصة إذا كان الألم يوقظ المريض من النوم أو لا يستجيب للمسكنات العادية.
*
ظهور أعراض عصبية مثل الخدر، الوخز، أو ضعف في الأطراف.
*
ظهور أعراض وعائية مثل تورم الطرف، تغير لونه، أو ضعف النبض.
*
قيود كبيرة في حركة المفصل تؤثر على الأنشطة اليومية.
*
كسر مفاجئ في منطقة النتوء أو ألم حاد بعد صدمة خفيفة.
تقديم هذه المعلومات للأستاذ الدكتور محمد هطيف يسهل عملية التشخيص ويضمن الحصول على الرعاية المناسبة في الوقت المناسب.
جدول 1: قائمة فحص الأعراض للنتوءات العظمية
| العرض | الوصف | الأهمية المحتملة | متى يجب استشارة الطبيب؟ |
|---|---|---|---|
| كتلة ملموسة تحت الجلد | كتلة صلبة، ثابتة، وقد تكون غير مؤلمة غالبًا، تنمو ببطء. | العرض الأكثر شيوعًا، غالبًا ما يكون حميدًا. | عند اكتشاف أي كتلة غير مبررة، خاصة إذا كانت تنمو. |
| ألم موضعي | ألم حول النتوء، يزداد مع الحركة أو النشاط. | قد يشير إلى احتكاك، التهاب جراب، أو كسر في النتوء. | إذا كان الألم مستمرًا، متفاقمًا، أو يؤثر على الأنشطة اليومية. |
| قيود في حركة المفصل | صعوبة في ثني أو فرد المفصل بشكل كامل، أو ألم عند محاولة ذلك. | النتوء يعيق الحركة الميكانيكية للمفصل. | إذا أثر على القدرة على أداء المهام اليومية أو ممارسة الرياضة. |
| خدر، وخز، أو ضعف عضلي | شعور بالخدر أو الوخز في الطرف، أو ضعف في قوة العضلات. | يشير إلى ضغط النتوء على عصب محيط. | فورًا، لتجنب تلف دائم في الأعصاب. |
| تورم الطرف أو تغير لونه | تورم في الذراع أو الساق، تغير في لون الجلد (شحوب أو ازرقاق). | يشير إلى ضغط النتوء على الأوعية الدموية. | فورًا، لمنع مضاعفات خطيرة مثل الجلطات. |
| نمو سريع للكتلة بعد البلوغ | زيادة ملحوظة في حجم النتوء بعد توقف النمو الهيكلي للمريض. | قد يكون علامة على التحول الخبيث (ساركوما غضروفية). | فورًا، للتقييم الفوري والاستبعاد. |
| ألم مستمر ليلاً أو يوقظ من النوم | ألم لا يهدأ بالراحة أو المسكنات العادية، ويكون أسوأ في الليل. | قد يكون علامة على التهاب، كسر، أو تحول خبيث. | فورًا، للتشخيص والاستبعاد. |
| اختلاف في طول الأطراف أو تشوه | ملاحظة فرق في طول الذراعين أو الساقين، أو انحناء غير طبيعي في العظم. | شائع في حالات النتوءات المتعددة، يؤثر على النمو الطبيعي. | عند ملاحظة أي تشوه، خاصة لدى الأطفال والمراهقين. |
4. التشخيص الدقيق: خطوات الأستاذ الدكتور محمد هطيف لتأكيد الحالة
يُعد التشخيص الدقيق للنتوءات العظمية أمرًا حيويًا لتحديد خطة العلاج الأنسب. يعتمد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة التي تتجاوز العقدين في جراحة العظام، على نهج منهجي وشامل يضمن تقييمًا دقيقًا للحالة.
4.1 الفحص السريري الشامل
تبدأ عملية التشخيص بفحص سريري دقيق يقوم به الأستاذ الدكتور محمد هطيف. يتضمن هذا الفحص:
- أخذ التاريخ المرضي (Medical History): سؤال المريض عن الأعراض التي يعاني منها، متى بدأت، مدى شدتها، العوامل التي تزيدها أو تخففها. كما يتم السؤال عن التاريخ العائلي لأورام العظام أو النتوءات المتعددة، وعن أي إصابات سابقة في المنطقة.
- فحص الكتلة الملموسة: يقوم الدكتور هطيف بتقييم حجم، شكل، قوام، وموقع الكتلة. هل هي ثابتة أم متحركة؟ هل تسبب ألمًا عند اللمس؟ هل هناك علامات التهاب مثل الاحمرار أو الحرارة؟
- تقييم نطاق حركة المفصل (Range of Motion): فحص قدرة المفصل القريب على الحركة في جميع الاتجاهات، وما إذا كان هناك أي قيود أو ألم أثناء الحركة.
- الفحص العصبي والوعائي (Neurological and Vascular Examination): البحث عن علامات ضغط على الأعصاب (مثل الخدر، الوخز، ضعف العضلات) أو الأوعية الدموية (مثل ضعف النبض، تغير اللون، التورم) في الطرف المصاب.
4.2 التصوير الإشعاعي
تُعد الفحوصات التصويرية هي حجر الزاوية في تشخيص النتوءات العظمية وتحديد خصائصها. يستخدم الأستاذ الدكتور محمد هطيف أحدث تقنيات التصوير لضمان دقة التشخيص:
-
الأشعة السينية (X-rays):
- هي الخطوة الأولى والأكثر أهمية في التشخيص.
- تُظهر الأشعة السينية النتوء العظمي بوضوح كبروز عظمي يمتد من سطح العظم، ويكون نخاع النتوء متواصلاً مع نخاع العظم الأم.
- يمكنها تحديد حجم النتوء، موقعه، وشكله (معنق Pedunculated أو قاعدي Sessile).
- تساعد في تقييم أي تشوهات عظمية مصاحبة، خاصة في حالات HME.
- تظهر القلنسوة الغضروفية عادة شفافة في الأشعة السينية ولا يمكن رؤيتها مباشرة.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي الأداة الأكثر فعالية لتقييم القلنسوة الغضروفية، والتي لا تظهر في الأشعة السينية.
- يحدد سمك القلنسوة الغضروفية بدقة، وهو مؤشر حاسم للشك في التحول الخبيث (إذا تجاوز سمك القلنسوة 2 سم في البالغين بعد اكتمال نمو الهيكل العظمي).
- يوفر صورًا تفصيلية للهياكل المحيطة بالنتوء، مثل الأعصاب، الأوعية الدموية، العضلات، والأوتار، مما يساعد في تحديد ما إذا كان النتوء يضغط على أي من هذه الهياكل.
- يساعد في التخطيط الجراحي الدقيق من قبل الأستاذ الدكتور محمد هطيف، لتجنب إصابة الهياكل الحيوية.
-
الأشعة المقطعية (CT Scan):
- قد تُستخدم الأشعة المقطعية في حالات معينة، خاصة عندما يكون هناك شك في وجود كسر في النتوء أو لتقييم علاقة النتوء بالهياكل العظمية المعقدة، مثل تلك الموجودة في العمود الفقري أو الحوض.
- توفر صورًا ثلاثية الأبعاد للعظم وتفاصيله الدقيقة، مما يساعد في تحديد مدى الامتداد العظمي للنتوء.
-
الموجات فوق الصوتية (Ultrasound):
- قد تُستخدم لتقييم القلنسوة الغضروفية، خاصة في الأطفال، حيث إنها لا تعرضهم للإشعاع.
- يمكنها أيضًا الكشف عن وجود التهاب جراب فوق النتوء أو تقييم تدفق الدم في الأوعية الدموية القريبة.
4.3 دور الفحوصات المخبرية والخزعة (إذا لزم الأمر)
- الفحوصات المخبرية: عادة لا تكون هناك حاجة إلى فحوصات مخبرية روتينية لتشخيص النتوءات العظمية، فهي لا تُحدث تغييرات في تحاليل الدم.
- الخزعة (Biopsy): نادراً ما تكون الخزعة ضرورية لتشخيص النتوء العظمي الحميد، حيث أن خصائصها الإشعاعية والسريعة مميزة جداً. ومع ذلك، قد يلجأ إليها الأستاذ الدكتور محمد هطيف في حالات استثنائية إذا كان هناك شك كبير في التحول الخبيث، أو إذا كانت النتائج التصويرية غير واضحة وتثير الشك في وجود ورم آخر. يتم إجراء الخزعة بحذر شديد لضمان جمع عينة ممثلة من النسيج الغضروفي والعظمي للتحليل الباثولوجي.
4.4 التشخيص التفريقي
يُعتبر التشخيص التفريقي جزءاً هاماً من عملية التقييم لضمان استبعاد حالات أخرى قد تتشابه في الأعراض أو المظهر الإشعاعي مع النتوءات العظمية، مثل:
* أورام العظام الأخرى الحميدة (مثل الورم الغضروفي Endochondroma).
* أورام العظام الخبيثة (مثل الساركوما العظمية Osteosarcoma، أو الساركوما الغضروفية Chondrosarcoma).
* التكلسات أو التعظمات خارج العظم (Heterotopic ossification).
* التهابات العظام.
بفضل خبرته المتعمقة، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا وموثوقًا للنتوءات العظمية، مما يمهد الطريق لخطة علاج فعالة ومخصصة لكل مريض في اليمن.
5. خيارات العلاج المتاحة للنتوءات العظمية: نهج مخصص لكل مريض
تعتمد خطة علاج النتوءات العظمية على عدة عوامل، بما في ذلك حجم النتوء، موقعه، الأعراض التي يسببها، عمر المريض، وما إذا كانت الحالة منفردة أم متعددة. يتبع الأستاذ الدكتور محمد هطيف نهجًا شخصيًا ومدروسًا لتقديم أفضل رعاية ممكنة، مع الالتزام بالصدق الطبي وتقديم جميع الخيارات للمريض.
5.1 المراقبة والانتظار اليقظ: متى تكون كافية؟
في العديد من الحالات، خاصة عندما تكون النتوءات العظمية صغيرة ولا تسبب أي أعراض (لا ألم، لا قيود في الحركة، ولا ضغط على الأعصاب أو الأوعية الدموية)، يكون النهج الأمثل هو المراقبة الدورية.
- المراقبة في الأطفال: لدى الأطفال الذين ما زالوا في طور النمو، قد يُوصي الأستاذ الدكتور محمد هطيف بالمراقبة الدورية بالأشعة السينية كل 6-12 شهرًا لتقييم نمو النتوء. إذا لم يسبب النتوء أي مشاكل، فقد لا يحتاج إلى أي تدخل حتى اكتمال النمو الهيكلي، حيث تتوقف النتوءات عن النمو عادةً.
- المراقبة في البالغين: في البالغين، إذا تم اكتشاف النتوء العظمي بالصدفة وكان بدون أعراض، فإن المراقبة المستمرة تكفي عادةً. ومع ذلك، يجب أن يكون المريض واعيًا لأي تغييرات، مثل نمو مفاجئ في الحجم أو ظهور ألم جديد، والتي قد تستدعي تقييمًا فوريًا.
دواعي المراقبة:
* عدم وجود أعراض (لا ألم، لا قيود وظيفية).
* صغر حجم النتوء.
* عدم وجود ضغط على الأعصاب أو الأوعية الدموية.
* خاصة في الأطفال، انتظار اكتمال النمو.
5.2 العلاج التحفظي: إدارة الأعراض
إذا بدأت النتوءات العظمية في التسبب في أعراض خفيفة مثل الألم أو الانزعاج، فقد يوصي الدكتور هطيف بالعلاج التحفظي لإدارة هذه الأعراض دون الحاجة إلى تدخل جراحي.
- مسكنات الألم ومضادات الالتهاب: الأدوية المتاحة دون وصفة طبية مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen) يمكن أن تساعد في تخفيف الألم والالتهاب المرتبطين بالنتوء العظمي أو التهاب الجراب فوقه.
- العلاج الطبيعي (Physiotherapy): يمكن أن تساعد تمارين العلاج الطبيعي في تقوية العضلات المحيطة، وتحسين نطاق حركة المفصل، وتقليل الاحتكاك. قد يوصي أخصائي العلاج الطبيعي بتمارين تمدد معينة أو تقنيات لتقليل الضغط على النتوء.
- تعديل النشاط (Activity Modification): قد يُنصح المريض بتجنب الأنشطة التي تزيد من الألم أو الاحتكاك مع النتوء.
- حقن الكورتيكوستيرويدات: في حالات التهاب الجراب الشديد، قد يتم حقن الكورتيكوستيرويدات مباشرة في الجراب لتخفيف الالتهاب والألم، ولكن هذا حل مؤقت ولا يعالج النتوء نفسه.
دواعي العلاج التحفظي:
* ألم خفيف إلى متوسط.
* قيود وظيفية بسيطة.
* عدم وجود مضاعفات خطيرة (ضغط عصبي/وعائي، تحول خبيث).
5.3 التدخل الجراحي: متى يصبح ضرورياً؟
يُعد التدخل الجراحي هو العلاج الأكثر فعالية لإزالة النتوء العظمي بشكل كامل وتخفيف الأعراض، ويكون خيارًا مفضلاً عندما تفشل العلاجات التحفظية أو عندما تكون هناك مؤشرات واضحة للمضاعفات. الأستاذ الدكتور محمد هطيف، بخبرته الطويلة في الجراحة، يضمن تنفيذ هذه العمليات بأعلى مستويات الدقة والأمان.
-
دواعي الاستئصال الجراحي:
- الألم المستمر أو الشديد: إذا كان الألم لا يستجيب للعلاج التحفظي ويؤثر بشكل كبير على جودة حياة المريض.
- قيود وظيفية كبيرة: إذا كان النتوء يعيق حركة المفصل بشكل كبير أو يؤثر على الأنشطة اليومية أو الرياضية.
- ضغط على الأعصاب أو الأوعية الدموية: هذه حالة طارئة تقريبًا وتتطلب تدخلاً جراحيًا عاجلاً لمنع تلف دائم.
- التشوه الهيكلي: خاصة في الأطفال والمراهقين، إذا كان النتوء يسبب تشوهًا في العظام أو اختلافًا في طول الأطراف.
- الكسر في النتوء العظمي: قد يتطلب الأمر إزالة النتوء المكسور لتخفيف الألم ومنع المزيد من المشاكل.
- الشك في التحول الخبيث: إذا كانت هناك علامات تدعو للشك في أن النتوء قد تحول إلى ورم خبيث (مثل النمو السريع بعد البلوغ، زيادة سمك القلنسوة الغضروفية، ألم جديد)، فإن الاستئصال الجراحي الكامل ضروري للتشخيص والعلاج.
-
الاستعداد للجراحة:
- قبل الجراحة، سيقوم الأستاذ الدكتور محمد هطيف بإجراء تقييمات شاملة تتضمن مراجعة الفحوصات التصويرية الأخيرة (خاصة الرنين المغناطيسي) والتأكد من عدم وجود أي موانع للجراحة.
- يتم مناقشة جميع جوانب العملية مع المريض وأسرته، بما في ذلك المخاطر والفوائد المتوقعة، وخطة التعافي.
- يتم تحديد نوع التخدير (عام أو موضعي) بالتشاور مع طبيب التخدير.
جدول 2: مقارنة بين العلاج التحفظي والجراحي للنتوءات العظمية
| الميزة/الخيار | المراقبة والعلاج التحفظي | الاستئصال الجراحي |
|---|---|---|
| دواعي الاستخدام | نتوءات صغيرة، لا تسبب أعراضًا أو أعراض خفيفة قابلة للإدارة، أطفال لم يكتمل نموهم. | ألم مستمر وشديد، قيود وظيفية، ضغط عصبي/وعائي، تشوهات، كسر، شك في تحول خبيث. |
| الهدف الأساسي | إدارة الأعراض، متابعة تطور النتوء. | إزالة النتوء بالكامل، تخفيف الأعراض، منع المضاعفات. |
| الإجراءات | متابعة دورية (أشعة سينية)، مسكنات، مضادات التهاب، علاج طبيعي، تعديل الأنشطة. | عملية جراحية لإزالة النتوء، قد تستخدم تقنيات متقدمة. |
| الفعالية | جيدة في الحالات غير المعقدة، مؤقتة للأعراض. | حل دائم وشافٍ لمعظم الحالات. |
| المخاطر | تفاقم الأعراض، تطور مضاعفات، احتمالية التحول الخبيث (خاصة في HME). | مخاطر التخدير، العدوى، النزيف، إصابة الأنسجة المحيطة، تكرار (نادرًا)، ندبات. |
| التعافي | لا يوجد فترة تعافٍ محددة، استمرارية في الأنشطة. | فترة تعافٍ تتضمن راحة، علاج طبيعي، وقيود مؤقتة على النشاط. |
| المتابعة | منتظمة لتقييم التغيرات. | متابعة ما بعد الجراحة لتقييم الشفاء والتعافي. |
| المدة الزمنية | قد تستمر لسنوات. | إجراء لمرة واحدة مع فترة تعافٍ لأسابيع/أشهر. |
من خلال هذا النهج المتكامل، يضمن الأستاذ الدكتور محمد هطيف لمرضاه في اليمن الحصول على أفضل رعاية ممكنة، مع الأخذ في الاعتبار خصوصية كل حالة لضمان الشفاء الكامل والعودة إلى حياة طبيعية.
6. الجراحة المتقدمة لاستئصال النتوءات العظمية: خبرة الأستاذ الدكتور محمد هطيف
عندما يصبح التدخل الجراحي ضروريًا، يبرز دور الأستاذ الدكتور محمد هطيف كخبير في جراحة العظام في اليمن. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات، يضمن الدكتور هطيف إجراءً آمنًا ودقيقًا بأقل قدر من التدخل الجراحي ومعدلات تعافٍ سريعة.
6.1 أنواع التقنيات الجراحية
تعتمد التقنية الجراحية المختارة على حجم النتوء، موقعه، مدى قربه من الهياكل الحيوية، وتفضيل الجراح.
-
الجراحة المفتوحة (Open Excision):
- التقنية الأكثر شيوعًا وفعالية.
- تتضمن عمل شق جراحي مباشر فوق النتوء العظمي.
- تتيح للجراح رؤية واضحة ومباشرة للنتوء والأنسجة المحيطة به.
- يتم استئصال النتوء بالكامل، بما في ذلك القلنسوة الغضروفية، من قاعدة اتصاله بالعظم الأم.
- مناسبة للنتوءات الكبيرة أو المعقدة أو تلك التي تقع بالقرب من هياكل عصبية/وعائية حرجة، حيث توفر أمانًا ودقة أكبر.
- يتأكد الدكتور هطيف من إزالة النتوء بالكامل لتقليل فرص تكراره.
-
الجراحة المجهرية (Microsurgery):
- في حالات نادرة، خاصة عندما يقع النتوء بالقرب من أعصاب أو أوعية دموية دقيقة، يمكن استخدام الجراحة المجهرية.
- تتضمن استخدام مجهر جراحي لزيادة التكبير والوضوح، مما يسمح للجراح بالعمل بدقة متناهية.
- تُقلل من خطر إصابة الهياكل الحيوية الدقيقة.
- يتمتع الأستاذ الدكتور محمد هطيف بخبرة في استخدام هذه التقنية لضمان أقصى درجات الأمان.
-
الاستئصال بالمنظار (Arthroscopic Excision) – نادرًا:
- في بعض الحالات النادرة جدًا، خاصة للنتوءات الصغيرة داخل المفصل أو بالقرب منه، يمكن استخدام تقنيات المنظار.
- تتضمن إدخال أدوات جراحية وكاميرا صغيرة (المناظير الجراحية بتقنية 4K) من خلال شقوق صغيرة.
- مميزاتها: جرح أصغر، ألم أقل، تعافٍ أسرع.
- تتطلب خبرة عالية جدًا، ولا يمكن تطبيقها على جميع النتوءات بسبب طبيعتها.
6.2 وصف تفصيلي لخطوات العملية الجراحية (الجراحة المفتوحة كنموذج)
تُجرى عملية استئصال النتوء العظمي عادةً تحت التخدير العام. وتتضمن الخطوات التالية:
- التخدير: يتم تخدير المريض تخديرًا عامًا لضمان راحته وعدم شعوره بالألم أثناء العملية.
- التطهير والتحضير: يتم تطهير الجلد في منطقة الجراحة بعناية، وتغطية المنطقة المحيطة بلفافات معقمة.
- الشق الجراحي: يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي مباشر فوق النتوء العظمي. يتم اختيار موقع وحجم الشق بحيث يوفر أفضل رؤية وأقل تأثير تجميلي.
- الوصول إلى النتوء: يتم فصل العضلات والأنسجة الرخوة بعناية للوصول إلى النتوء العظمي، مع الحفاظ على الأعصاب والأوعية الدموية المحيطة. يتم استخدام أحدث التقنيات لتقليل النزيف، وقد يُستخدم الشاش الجراحي المزود بالمناظير 4K لزيادة دقة الرؤية.
- استئصال النتوء: يتم تحديد عنق النتوء أو قاعدته التي تتصل بالعظم الأم. باستخدام أدوات جراحية متخصصة (مثل الأزاميل أو المناشير العظمية الدقيقة)، يتم فصل النتوء بالكامل عن العظم الأصلي. يؤكد الدكتور هطيف على أهمية إزالة القلنسوة الغضروفية بالكامل لمنع تكرار النمو.
- تنعيم العظم: بعد إزالة النتوء، يتم تنعيم سطح العظم المتبقي لمنع أي احتكاك أو تهيج مستقبلي للأنسجة المحيطة.
- التحقق من الهياكل المحيطة: يقوم الدكتور هطيف بفحص دقيق للمنطقة للتأكد من عدم وجود أي إصابة للأعصاب أو الأوعية الدموية المحيطة، وأن جميع الأنسجة الحيوية في حالة جيدة.
- إغلاق الجرح: بعد التأكد من عدم وجود نزيف، يتم إعادة الأنسجة إلى مكانها، وإغلاق الشق الجراحي طبقة بعد طبقة باستخدام الغرز الجراحية المناسبة. قد يتم وضع أنبوب تصريف مؤقت (Drain) لتصريف أي سوائل زائدة ومنع تجمعها.
- الضماد: يتم وضع ضمادات معقمة على الجرح لحمايته.
6.3 دور التقنيات الحديثة (المناظير 4K) في دقة الجراحة وتقليل التعافي
يتبنى الأستاذ الدكتور محمد هطيف أحدث الابتكارات في مجال جراحة العظام، بما في ذلك استخدام التقنيات المتقدمة:
- المناظير الجراحية بتقنية 4K: توفر هذه التقنية دقة رؤية فائقة الجودة أثناء الجراحة، مما يسمح للجراح برؤية التفاصيل الدقيقة للأنسجة والأوعية الدموية والأعصاب بوضوح لا يضاهى. هذا يقلل بشكل كبير من خطر إصابة الهياكل الحيوية ويعزز الدقة الجراحية، خاصة في المناطق المعقدة.
- الجراحة المجهرية (Microsurgery): عندما تكون هناك حاجة للتعامل مع هياكل عصبية أو وعائية دقيقة، فإن استخدام المجهر الجراحي يكبر مجال الرؤية بشكل كبير، مما يتيح للجراح العمل بأقل قدر من التدخل وأعلى دقة.
- أدوات جراحية دقيقة: استخدام أدوات جراحية مصممة خصيصًا يقلل من حجم الشقوق ويقلل من الصدمة للأنسجة المحيطة.
هذه التقنيات الحديثة، بالإضافة إلى خبرة الأستاذ الدكتور محمد هطيف، تساهم في:
*
زيادة دقة الاستئصال:
ضمان إزالة النتوء بالكامل دون ترك بقايا قد تؤدي إلى تكراره.
*
تقليل المضاعفات:
الحد من خطر إصابة الأعصاب والأوعية الدموية.
*
تسريع التعافي:
شقوق أصغر وأقل صدمة للأنسجة تعني ألمًا أقل بعد الجراحة وفترة تعافٍ أقصر.
*
نتائج تجميلية أفضل:
ندوب أصغر وأقل وضوحًا.
6.4 المخاطر والمضاعفات المحتملة للجراحة
مثل أي إجراء جراحي، فإن استئصال النتوء العظمي يحمل بعض المخاطر المحتملة، على الرغم من أن الأستاذ الدكتور محمد هطيف يتخذ جميع الاحتياطات لتقليلها:
- مخاطر التخدير: تفاعلات تحسسية، مشاكل في التنفس.
- العدوى: قد تحدث في موقع الجراحة، وتتطلب مضادات حيوية أو تدخلًا إضافيًا.
- النزيف: نزيف زائد أثناء أو بعد الجراحة.
- إصابة الأعصاب أو الأوعية الدموية: على الرغم من الحذر الشديد واستخدام التقنيات المتقدمة، إلا أن هناك دائمًا خطرًا طفيفًا لإصابة الهياكل المحيطة، مما قد يؤدي إلى خدر، ضعف، أو مشاكل في الدورة الدموية.
- تكرار النتوء العظمي: نادر الحدوث إذا تم استئصال القلنسوة الغضروفية بالكامل، ولكنه ممكن، خاصة في حالات HME أو إذا لم يتم الاستئصال كاملاً.
- تكون ورم دموي (Hematoma) أو ورم مصلي (Seroma): تجمع الدم أو السوائل تحت الجلد، وقد يتطلب تصريفًا.
- تكون ندبة (Scarring): أمر طبيعي بعد أي جراحة، وقد تكون الندبة ظاهرة.
يناقش الأستاذ الدكتور محمد هطيف هذه المخاطر مع المرضى وأسرهم بشكل تفصيلي قبل الجراحة، ويقدم لهم كل المعلومات اللازمة لاتخاذ قرار مستنير.
7. التعافي وإعادة التأهيل بعد الجراحة: طريقك نحو الشفاء الكامل
يُعد التعافي وإعادة التأهيل جزءًا لا يتجزأ من رحلة الشفاء بعد جراحة استئصال النتوء العظمي. يضع الأستاذ الدكتور محمد هطيف خطة رعاية شاملة تضمن عودة المريض إلى أنشطته الطبيعية بأمان وفعالية.
7.1 الرعاية الفورية بعد الجراحة
مباشرة بعد العملية، سيركز الفريق الطبي على ضمان راحة المريض والتحكم في الألم ومنع المضاعفات:
- إدارة الألم: سيتم وصف مسكنات الألم اللازمة للتحكم في أي ألم بعد الجراحة. من المهم تناول الأدوية حسب توجيهات الطبيب.
- العناية بالجرح: سيتم تغيير الضمادات بانتظام، ومراقبة الجرح بحثًا عن أي علامات للعدوى (احمرار، تورم، إفرازات).
- التصريف: إذا تم وضع أنبوب تصريف (Drain)، فسيتم إزالته عادة بعد يوم أو يومين، عندما يقل حجم السائل المصفى.
- الراحة والرفع: يُنصح برفع الطرف المصاب لتقليل التورم. الراحة مهمة في الأيام الأولى بعد الجراحة.
- الحركة المبكرة: غالبًا ما يشجع الدكتور هطيف على الحركة المبكرة اللطيفة للمفصل القريب (إذا لم يكن هناك موانع) لمنع التيبس وتحسين الدورة الدموية، ولكن ضمن حدود معينة.
7.2 برامج العلاج الطبيعي والتأهيلي
العلاج الطبيعي ضروري لاستعادة القوة، نطاق الحركة، والوظيفة الكاملة للطرف المصاب. يبدأ برنامج إعادة التأهيل عادة بعد بضعة أيام إلى أسبوع من الجراحة، حسب حالة المريض وموقع النتوء.
- تمارين نطاق الحركة (Range of Motion Exercises): تهدف هذه التمارين إلى استعادة المرونة الكاملة للمفصل القريب، ومنع التيبس.
- تمارين التقوية (Strengthening Exercises): تُركز على تقوية العضلات المحيطة بالجراحة، والتي قد تكون قد ضعفت بسبب الجراحة أو عدم النشاط.
- تحسين التوازن والتنسيق: خاصة إذا كانت الجراحة في الأطراف السفلية، لضمان قدرة المريض على المشي بثقة وأمان.
- تقنيات تقليل التورم والألم: قد يستخدم أخصائي العلاج الطبيعي تقنيات مثل الثلج، التدليك، أو الموجات فوق الصوتية للمساعدة في إدارة التورم والألم.
- العودة التدريجية للأنشطة: يوجه أخصائي العلاج الطبيعي المريض خلال عملية العودة التدريجية للأنشطة اليومية والرياضية، مع التركيز على السلامة ومنع إعادة الإصابة.
يُعد التعاون الوثيق بين المريض، أخصائي العلاج الطبيعي، والأستاذ الدكتور محمد هطيف أمرًا حاسمًا لنجاح برنامج إعادة التأهيل.
7.3 نصائح للتعافي السريع والعودة إلى الأنشطة اليومية
- اتبع تعليمات الطبيب بدقة: الالتزام بتعليمات الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي هو المفتاح.
- الحفاظ على نظافة الجرح: لمنع العدوى.
- نظام غذائي صحي: يساعد في عملية الشفاء ويمنح الجسم الطاقة اللازمة.
- تجنب رفع الأثقال أو الأنشطة الشاقة: في الفترة الأولية للتعافي.
- الإقلاع عن التدخين: إذا كنت مدخنًا، فإن التدخين يعيق عملية الشفاء ويجب تجنبه.
- الاستماع إلى جسدك: لا تضغط على نفسك كثيرًا، وخذ قسطًا كافيًا من الراحة.
- الحفاظ على التفاؤل والإيجابية: الحالة النفسية الإيجابية تلعب دورًا في التعافي.
تتراوح فترة التعافي الكاملة من بضعة أسابيع إلى عدة أشهر، اعتمادًا على مدى الجراحة وموقعها وحالة المريض العامة.
7.4 المتابعة الدورية مع الأستاذ الدكتور محمد هطيف
بعد الجراحة، ستكون هناك مواعيد متابعة منتظمة مع الأستاذ الدكتور محمد هطيف. هذه المتابعات مهمة للتأكد من أن:
* الجرح يشفى بشكل صحيح.
* نطاق الحركة والقوة يتحسنان.
* لا توجد علامات على تكرار النتوء (على الرغم من ندرتها).
* معالجة أي مخاوف أو مضاعفات قد تنشأ.
قد تتضمن مواعيد المتابعة إجراء أشعة سينية لتقييم منطقة الجراحة والتأكد من إزالة النتوء بالكامل. التزامك بالمتابعة الدورية مع الأستاذ الدكتور محمد هطيف يضمن لك أفضل النتائج على المدى الطويل وراحة البال.
8. المضاعفات المحتملة للنتوءات العظمية: ما يجب معرفته
على الرغم من أن النتوءات العظمية حميدة في معظم الحالات، إلا أنها يمكن أن تؤدي إلى مجموعة من المضاعفات إذا لم يتم علاجها أو متابعتها بشكل صحيح. فهم هذه المضاعفات أمر بالغ الأهمية لطلب الرعاية الطبية في الوقت المناسب.
8.1 الضغط على الأعصاب والأوعية الدموية
تُعد هذه واحدة من أخطر المضاعفات، خاصة إذا كان النتوء ينمو بالقرب من مسار عصب رئيسي أو وعاء دموي:
- الضغط العصبي (Nerve Compression): يمكن أن يؤدي الضغط المستمر على العصب إلى ألم شديد، خدر، وخز، ضعف عضلي، أو حتى شلل جزئي في المنطقة التي يغذيها العصب. على سبيل المثال، النتوءات حول الركبة قد تضغط على العصب الشظوي (Peroneal nerve) مسببة "سقوط القدم" (Foot Drop). إذا لم يتم تخفيف الضغط في الوقت المناسب، قد يحدث تلف دائم للعصب.
- الضغط الوعائي (Vascular Compression): الضغط على الأوعية الدموية يمكن أن يعيق تدفق الدم، مما يؤدي إلى تورم الطرف، تغيرات في اللون (شحوب أو ازرقاق)، برودة، وضعف النبض. في حالات نادرة، يمكن أن يؤدي إلى تكوين أم الدم الكاذبة (Pseudoaneurysm)، أو تجلط الدم (Thrombosis)، مما قد يهدد حياة الطرف.
8.2 الكسور
قد تتعرض النتوءات العظمية ذات "العنق" الطويل (Pedunculated osteochondromas) للكسر نتيجة لصدمة مباشرة أو حركة مفاجئة. الكسر في النتوء يمكن أن يسبب ألمًا حادًا مفاجئًا وتورمًا في المنطقة. في بعض الأحيان، قد يكون الكسر هو أول عرض يكتشف فيه المريض وجود النتوء العظمي.
8.3 التحول الخبيث (Malignant Transformation)
على الرغم من ندرته الشديدة، إلا أن النتوء العظمي يمكن أن يتحول إلى ورم خبيث، عادة ما يكون ساركوما غضروفية (Chondrosarcoma). مخاطر التحول أعلى في حالات النتوءات العظمية الوراثية المتعددة (HME) مقارنة بالنتوءات المنفردة.
علامات التحول الخبيث تشمل:
*
نمو سريع للكتلة بعد توقف النمو الهيكلي (بعد البلوغ).
*
ألم جديد أو متزايد، خاصة إذا كان لا يهدأ بالراحة أو المسكنات.
*
زيادة كبيرة في سمك القلنسوة الغضروفية (أكثر من 2 سم في البالغين).
*
تدمير العظم الأصلي (في الأشعة).
يتطلب هذا الاحتمال تقييمًا فوريًا من قبل الأستاذ الدكتور محمد هطيف لتقييم الحاجة إلى خزعة أو استئصال كامل للورم.
8.4 التشوهات الهيكلية
خاصة في الأطفال والمراهقين المصابين بالنتوءات المتعددة (HME)، يمكن أن يؤثر وجود النتوءات بالقرب من صفائح النمو على النمو الطبيعي للعظام، مما يؤدي إلى:
*
قصر القامة (Short Stature):
النمو غير الطبيعي للعظام.
*
تشوهات الأطراف (Limb Deformities):
مثل تقوس الساقين (Genu valgum أو Genu varum)، أو انحرافات في عظام الساعد أو الساق، مما يؤثر على مظهر ووظيفة الطرف.
*
اختلاف في طول الأطراف (Limb Length Discrepancy):
إذا تأثر نمو عظم واحد أكثر من الآخر.
*
خلع المفصل (Joint Dislocation):
نادرًا، إذا كان النتوء يعيق المفصل بشكل كبير.
تتطلب هذه التشوهات التدخل الجراحي التصحيحي لضمان النمو الطبيعي والوظيفة المثلى للطرف.
8.5 التهاب الجراب (Bursitis)
قد تتشكل جراب (كيس مملوء بسائل) فوق النتوء العظمي نتيجة للاحتكاك المستمر. يمكن أن تلتهب هذه الجراب وتسبب ألمًا وتورمًا وتحد من الحركة.
من المهم جدًا للمرضى وأسرهم أن يكونوا على دراية بهذه المضاعفات المحتملة. يُعد المتابعة الدورية مع الأستاذ الدكتور محمد هطيف والبحث عن المشورة الطبية فور ظهور أي أعراض جديدة أو متفاقمة هو المفتاح لمنع هذه المضاعفات أو التعامل معها بفعالية عند حدوثها.
9. قصص نجاح حقيقية من مرضى الأستاذ الدكتور محمد هطيف في اليمن
يعكس سجل الأستاذ الدكتور محمد هطيف الحافل بالإنجازات التزامه بالتميز ورعاية المرضى. هنا، نستعرض بعض قصص النجاح الملهمة لمرضى استعادوا حياتهم الطبيعية بفضل خبرته الفائقة:
قصة 1: عائشة، 14 عاماً – نهاية الألم وعودة النشاط الرياضي
كانت عائشة، فتاة في الرابعة عشرة من عمرها من صنعاء، تعاني من ألم شديد في ركبتها اليمنى وصعوبة في ثنيها بعد أن لاحظت والدتها كتلة صلبة تنمو ببطء. كان الألم يتزايد تدريجياً، مما منعها من ممارسة رياضتها المفضلة وهي الجري. بعد مراجعة العديد من الأطباء دون تشخيص واضح، أوصى أحد المعارف بزيارة الأستاذ الدكتور محمد هطيف.
بعد الفحص السريري الدقيق والأشعة السينية والرنين المغناطيسي المتقدم، شخص الدكتور هطيف الحالة على أنها نتوء عظمي كبير (Osteochondroma) يضغط على الأنسجة الرخوة في مفصل الركبة. شرح الدكتور هطيف لوالدي عائشة أن الحل الأمثل هو الاستئصال الجراحي لتخفيف الضغط وإنهاء الألم. باستخدام المناظير الجراحية بتقنية 4K وأدوات الجراحة المجهرية الدقيقة، أجرى الدكتور هطيف العملية بنجاح باهر، حيث أزال النتوء بالكامل مع الحفاظ على جميع الهياكل المحيطة.
بعد فترة تعافٍ قصيرة وبرنامج تأهيلي مكثف تحت إشراف الدكتور هطيف، عادت عائشة لممارسة الجري دون أي ألم. تقول عائشة بابتسامة: "لم أصدق أنني سأعود للركض مرة أخرى. الدكتور هطيف أعاد لي حياتي!" أصبحت قصتها مصدر إلهام لغيرها من الشباب الذين يعانون من مشاكل مماثلة.
قصة 2: أحمد، 28 عاماً – التخلص من الخدر واستعادة الوظيفة العصبية
أحمد، مهندس شاب يبلغ من العمر 28 عامًا من تعز، بدأ يعاني من خدر شديد وضعف في يده اليمنى، مما أثر على قدرته على العمل والكتابة. بعد أسابيع من الألم المتزايد، قام بزيارة الأستاذ الدكتور محمد هطيف. كشفت الفحوصات أن أحمد يعاني من نتوء عظمي في عظم العضد (Humeral head) يضغط بشكل مباشر على العصب الكعبري (Radial nerve)، مما يسبب هذه الأعراض العصبية المقلقة.
أوضح الدكتور هطيف لأحمد ضرورة التدخل الجراحي العاجل لمنع تلف دائم للعصب. في عملية دقيقة للغاية، استخدم الدكتور هطيف خبرته في الجراحة المجهرية لإزالة النتوء العظمي بعناية فائقة، مع تحرير العصب المضغوط دون أي إصابات. كانت العملية تحديًا بسبب قرب النتوء من العصب الحيوي، لكن مهارة الدكتور هطيف العالية أدت إلى نتيجة ممتازة.
بعد أسابيع قليلة من الجراحة، بدأت أحاسيس أحمد تعود تدريجياً إلى يده، واستعاد قوة عضلاته بفضل برنامج العلاج الطبيعي المكثف. يشعر أحمد بالامتنان العميق للدكتور هطيف، قائلاً: "أستاذ الدكتور محمد هطيف هو المنقذ. لقد كان واضحًا وصادقًا معي في كل خطوة، والآن أستطيع أن أعمل وأعيش حياتي بشكل طبيعي مرة أخرى. إنه حقًا أفضل جراح عظام في اليمن."
قصة 3: سارة، 6 سنوات – تصحيح التشوه والنمو الطبيعي
سارة، طفلة صغيرة من الحديدة، كانت تعاني من تشوه في الساعد الأيسر واختلاف بسيط في طول ذراعيها بسبب نتوءات عظمية وراثية متعددة (HME). لاحظ والداها أن ذراعها كانت تنحني بشكل غير طبيعي، وكان النتوء يؤثر على حركتها. كانا قلقين للغاية بشأن مستقبلها ونموها.
بعد استشارة الأستاذ الدكتور محمد هطيف، شرح لهما أن حالة سارة تتطلب تدخلاً جراحيًا لتصحيح التشوه ومنع تفاقم المشكلة مع تقدمها في العمر. أجرى الدكتور هطيف عملية جراحية معقدة ودقيقة لإزالة النتوءات العظمية المسببة للتشوه وتصحيح انحراف العظم في الساعد الأيسر. كان هدفه هو تمكين عظم سارة من النمو بشكل طبيعي قدر الإمكان.
بعد الجراحة والالتزام بالعلاج الطبيعي، تحسنت حالة سارة بشكل ملحوظ. أصبحت ذراعها أكثر استقامة، وتحسن نطاق حركتها بشكل كبير. يتابع الدكتور هطيف حالة سارة بانتظام لمراقبة نموها والتأكد من عدم وجود مضاعفات جديدة. يقول والد سارة: "الدكتور هطيف لم يعالج ذراع ابنتنا فحسب، بل أعاد لنا الأمل في مستقبلها. معرفته وخبرته تفوق الوصف، ونثق به تماماً."
هذه القصص ليست سوى أمثلة قليلة على الآلاف من المرضى الذين استفادوا من خبرة والتزام الأستاذ الدكتور محمد هطيف بالتميز في جراحة العظام في اليمن، مما يؤكد مكانته كقائد لا يضاهى في مجاله.
10. لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج النتوءات العظمية في اليمن؟
عندما يتعلق الأمر بصحة العظام والمفاصل، وخاصة في حالات تتطلب دقة ومهارة مثل النتوءات العظمية، فإن اختيار الطبيب المناسب يحدث فرقاً هائلاً في نتائج العلاج وجودة الحياة. يُعد الأستاذ الدكتور محمد هطيف الخيار الأمثل للمرضى في اليمن لعدة أسباب جوهرية:
- خبرة تتجاوز العقدين في جراحة العظام: يتمتع الأستاذ الدكتور محمد هطيف بخبرة عملية تزيد عن 20 عامًا في مجال جراحة العظام والعمود الفقري والمفاصل. هذه الخبرة الطويلة تعني أنه واجه الآلاف من الحالات المتنوعة، مما صقل مهاراته وجعله قادرًا على التعامل مع أعقد الحالات بدقة وفعالية لا مثيل لهما.
- أستاذ في جامعة صنعاء: لا تقتصر مكانة الدكتور هطيف على الممارسة السريرية فحسب، بل يمتد تأثيره إلى الأوساط الأكاديمية بصفته أستاذًا في جامعة صنعاء. هذا الدور يجعله في طليعة البحث العلمي والتعليم الطبي، ويضمن أنه على اطلاع دائم بأحدث التطورات والتقنيات في جراحة العظام على مستوى العالم.
-
ريادة في استخدام أحدث التقنيات الجراحية:
يحرص الدكتور هطيف على دمج التكنولوجيا الحديثة في ممارساته الجراحية لتقديم أفضل رعاية ممكنة. يشمل ذلك:
- المناظير الجراحية بتقنية 4K: توفر هذه التقنية رؤية فائقة الوضوح والدقة أثناء العمليات الجراحية، مما يقلل من حجم الشقوق، ويحسن من دقة الاستئصال، ويقلل من فترة التعافي.
- الجراحة المجهرية (Microsurgery): لاستئصال النتوءات التي تقع بالقرب من الأعصاب والأوعية الدموية الدقيقة، تضمن هذه التقنية أعلى مستويات الأمان والدقة للحفاظ على الهياكل الحيوية.
- استبدال المفاصل (Arthroplasty): على الرغم من أن هذا الإجراء ليس متعلقًا مباشرة بالنتوءات العظمية، إلا أنه يبرز مدى شمولية خبرة الدكتور هطيف في مختلف جوانب جراحة العظام المتقدمة.
- الصدق الطبي والأمانة العلمية: يشتهر الأستاذ الدكتور محمد هطيف بنهجه الأخلاقي الصارم في الممارسة الطبية. يقدم دائمًا تقييمًا صريحًا ودقيقًا لحالة المريض، ويشرح جميع الخيارات العلاجية المتاحة (سواء كانت تحفظية أو جراحية) بوضوح وشفافية. يلتزم بتقديم المشورة الأكثر فائدة للمريض، حتى لو كان ذلك يعني عدم التدخل الجراحي إذا لم تكن هناك حاجة لذلك، مما يرسخ الثقة والمصداقية.
- النهج الشامل والمخصص للمريض: كل مريض فريد، وتختلف حالته عن غيره. يتبع الدكتور هطيف نهجًا فرديًا، حيث يقوم بتقييم شامل لكل حالة وتصميم خطة علاج مخصصة تتناسب مع احتياجات المريض الصحية، ظروفه، وتوقعاته، مع التركيز على أفضل النتائج طويلة الأمد.
- الرعاية المتكاملة من التشخيص إلى التعافي: لا تقتصر رعاية الدكتور هطيف على الجراحة فحسب، بل تشمل التشخيص الدقيق، والتخطيط الجراحي، والمتابعة ما بعد الجراحة، وتوجيهات برنامج إعادة التأهيل، مما يضمن حصول المريض على دعم شامل طوال رحلة علاجه.
باختيار الأستاذ الدكتور محمد هطيف، فإنك تختار ليس فقط جراح عظام متميز، بل شريكًا صحيًا يلتزم بتقديم أعلى مستويات الرعاية والخبرة والأمانة لمساعدتك على استعادة صحتك وجودة حياتك في اليمن.
11. أسئلة شائعة حول النتوءات العظمية (FAQ)
11.1 هل النتوءات العظمية سرطانية؟
لا، في الغالب الأعم، النتوءات العظمية (الأورام الغضروفية العظمية) هي أورام حميدة (غير سرطانية) وتتوقف عن النمو عند اكتمال نضج الهيكل العظمي. ومع ذلك، في حالات نادرة جدًا، يمكن أن يحدث تحول خبيث إلى ساركوما غضروفية، خاصة في حالات النتوءات العظمية الوراثية المتعددة. لذلك، المتابعة الدورية مهمة.
11.2 هل يمكن أن تختفي النتوءات العظمية من تلقاء نفسها؟
لا، النتوءات العظمية لا تختفي من تلقاء نفسها. بمجرد تكونها، تبقى موجودة. ومع ذلك، فإنها تتوقف عن النمو عادةً عندما يصل الشخص إلى مرحلة النضج الهيكلي. إذا كانت لا تسبب أي أعراض، فقد لا تحتاج إلى علاج.
11.3 ما هو معدل تكرار النتوءات العظمية بعد الجراحة؟
معدل تكرار النتوءات العظمية بعد الاستئصال الجراحي الكامل منخفض جدًا، خاصة إذا تم إزالة القلنسوة الغضروفية بالكامل. يُعد التكرار أكثر احتمالًا في حالات النتوءات العظمية الوراثية المتعددة أو إذا لم يتم الاستئصال بالكامل.
11.4 هل النتوءات العظمية مؤلمة دائماً؟
ليس بالضرورة. العديد من النتوءات العظمية لا تسبب أي ألم وتُكتشف بالصدفة. الألم يحدث عادة عندما يضغط النتوء على الأنسجة المحيطة، الأعصاب، الأوعية الدموية، أو إذا تعرض للكسر أو تطور التهاب جراب فوقه.
11.5 هل يمكن أن تؤثر النتوءات العظمية على النمو لدى الأطفال؟
نعم، خاصة في حالات النتوءات العظمية الوراثية المتعددة أو إذا كان النتوء كبيرًا ويقع بالقرب من صفيحة النمو (Growth Plate) في العظم. يمكن أن يؤثر على النمو الطبيعي للعظم، مما يؤدي إلى قصر القامة، تشوهات الأطراف، أو اختلاف في طول الأطراف. لذلك، المتابعة الدورية مع الأستاذ الدكتور محمد هطيف مهمة جدًا للأطفال.
11.6 ما هي المدة الزمنية المتوقعة للتعافي بعد جراحة النتوء العظمي؟
تختلف فترة التعافي باختلاف حجم وموقع النتوء، ومدى تعقيد الجراحة، والاستجابة الفردية للمريض. بشكل عام، قد يحتاج المريض لعدة أسابيع إلى بضعة أشهر للتعافي الكامل، تتضمن راحة أولية ثم برنامج علاج طبيعي مكثف. يمكن للأستاذ الدكتور محمد هطيف تزويدك بتقدير أكثر دقة بناءً على حالتك.
11.7 هل هناك أي قيود على الأنشطة بعد التعافي من الجراحة؟
بمجرد التعافي الكامل واستعادة القوة ونطاق الحركة، يمكن لمعظم المرضى العودة إلى أنشطتهم الطبيعية، بما في ذلك الرياضة. ومع ذلك، قد ينصح الأستاذ الدكتور محمد هطيف بتجنب بعض الأنشطة الشديدة أو التي تضع ضغطًا كبيرًا على المنطقة المعالجة لفترة معينة، أو بشكل دائم في بعض الحالات النادرة.
11.8 متى يجب أن أقلق بشأن نمو النتوء العظمي؟
يجب أن تقلق وتستشير الأستاذ الدكتور محمد هطيف إذا لاحظت نموًا سريعًا للكتلة بعد توقف النمو الهيكلي (بعد سن البلوغ)، أو إذا شعرت بألم جديد أو متزايد في موقع النتوء، خاصة إذا كان لا يهدأ بالراحة أو المسكنات. هذه الأعراض قد تشير إلى مضاعفات تتطلب تقييمًا فوريًا.
11.9 هل النتوءات العظمية الوراثية المتعددة أخطر من المنفردة؟
نعم، عادة ما تكون النتوءات العظمية الوراثية المتعددة (HME) أكثر خطورة. فهي تزيد من خطر الإصابة بتشوهات هيكلية متعددة، وقصر القامة، ومخاطر أعلى بكثير للتحول الخبيث (تصل إلى 5-10% مقارنة بأقل من 1% للنتوءات المنفردة). تتطلب متابعة وعلاجًا أكثر شمولاً.
11.10 كيف يمكنني الحصول على موعد استشارة مع الأستاذ الدكتور محمد هطيف؟
يمكنك التواصل مع عيادة الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، لحجز موعد استشارة. يوصى بجمع جميع التقارير الطبية والصور الإشعاعية السابقة قبل الزيارة لتسهيل عملية التقييم الدقيق لحالتك.
12. الخلاصة النهائية والتوصيات
تُعد النتوءات العظمية، على الرغم من كونها حميدة في معظم الحالات، تحديًا صحيًا يتطلب فهمًا دقيقًا وتشخيصًا مبكرًا ورعاية طبية متخصصة. من الأعراض الصامتة إلى المضاعفات الخطيرة مثل الضغط العصبي الوعائي أو التحول الخبيث النادر، يتوجب على المرضى وأسرهم أن يكونوا على دراية تامة بكيفية تطور هذه الأورام وأفضل السبل لإدارتها.
في اليمن، يبرز الأستاذ الدكتور محمد هطيف كمرجع لا غنى عنه في مجال جراحة العظام. بصفته أستاذًا في جامعة صنعاء، وخبرة تتجاوز العقدين في الميدان، واستخدامه المتقن لأحدث التقنيات الجراحية مثل المناظير بتقنية 4K والجراحة المجهرية، فإنه يقدم نهجًا شاملاً يضمن أدق التشخيص وأكثر خيارات العلاج فعالية. التزامه بالصدق الطبي والأمانة العلمية يجعله الشريك الموثوق الذي تحتاجه في رحلتك نحو الشفاء.
التوصيات الرئيسية:
- الوعي بالأعراض: كن يقظًا لأي كتلة جديدة، ألم غير مبرر، قيود في الحركة، أو أعراض عصبية/وعائية في الأطراف.
- التشخيص المبكر: لا تتردد في طلب الاستشارة الطبية فور ظهور أي من هذه الأعراض. التشخيص المبكر يمنع تطور المضاعفات.
- اختيار الخبير المناسب: ثق بخبرة الأستاذ الدكتور محمد هطيف الذي يقدم رعاية متخصصة وشاملة تعتمد على أحدث الممارسات العالمية.
- المتابعة الدورية: حتى بعد العلاج، تظل المتابعة الدورية ضرورية لضمان الشفاء الكامل والكشف المبكر عن أي تكرار أو مضاعفات محتملة، خاصة في حالات النتوءات المتعددة.
تذكر دائمًا أن صحتك هي أثمن ما تملك. لا تتردد في اتخاذ الخطوات اللازمة لضمان أفضل رعاية ممكنة. الأستاذ الدكتور محمد هطيف وفريقه ملتزمون بتقديم أعلى مستويات الرعاية لمساعدتك على استعادة جودة حياتك والعيش بصحة وراحة.
لا تدع النتوءات العظمية تعيق حياتك. احجز موعد استشارتك اليوم مع الأستاذ الدكتور محمد هطيف للحصول على تقييم دقيق وخطة علاج مخصصة تناسب احتياجاتك.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.