إجابة سريعة (الخلاصة): الكسور المرضية هي كسور تحدث في عظام ضعيفة بسبب أمراض كامنة مثل الأورام، هشاشة العظام، أو الالتهابات، وليست ناتجة عن إصابة قوية. يشمل علاجها تثبيت الكسر ومعالجة السبب الأساسي، وقد يتضمن تدخلات غير جراحية أو جراحية متخصصة لضمان الشفاء التام واستعادة وظيفة العظم.
الكسور المرضية: دليل شامل لفهم أسبابها، أعراضها، وخيارات العلاج المتاحة في اليمن
قد يجد الكثيرون أنفسهم في موقف محيّر ومقلق: كسر في العظم يحدث بعد سقطة بسيطة أو حتى دون أي إصابة واضحة. فبينما نتوقع أن تحدث الكسور نتيجة لحوادث قوية أو صدمات عنيفة، فإن حدوثها بشكل غير متوقع قد يشير إلى حالة أعمق وأكثر تعقيدًا تُعرف بالكسور المرضية. هذه الكسور ليست مجرد كسر عادي، بل هي مؤشر على أن هناك ضعفًا كامنًا في بنية العظم، جعله عرضة للكسر حتى مع أقل ضغط أو جهد.
في هذا الدليل الشامل، سنتعمق في فهم الكسور المرضية، مستهدفين تقديم معلومات واضحة ومطمئنة لمرضانا في اليمن والخليج العربي. سنتناول تعريفها، أسبابها المتنوعة، الأعراض التي يجب الانتباه إليها، وكيف يتم تشخيصها وعلاجها، وصولاً إلى رحلة التعافي وإعادة التأهيل. هدفنا هو تبديد المخاوف وتقديم الأمل، مؤكدين أن الحصول على الرعاية الطبية المناسبة والدعم المتخصص يمكن أن يحدث فرقًا هائلاً في استعادة جودة الحياة.
في قلب هذه الرعاية المتخصصة في اليمن، يبرز اسم الأستاذ الدكتور محمد هطيف ، كقائد ورائد في مجال جراحة العظام والتعامل مع الحالات المعقدة مثل الكسور المرضية. بخبرته الواسعة وسجله الحافل بالنجاحات، يقدم الدكتور هطيف أحدث طرق التشخيص والعلاج، ويُعدُّ من أبرز الأطباء الذين يمكن للمرضى الوثوق بهم لتقديم أفضل رعاية ممكنة في صنعاء والمنطقة. نأمل أن يكون هذا الدليل مرجعًا قيمًا يساعدكم على فهم حالتكم واتخاذ خطوات مستنيرة نحو الشفاء.
نظرة مبسطة على تشريح العظام: حصون الجسم الحيوية
لنفهم ما هي الكسور المرضية، يجب أولاً أن نلقي نظرة سريعة على بنية عظامنا وكيف تعمل. العظام ليست مجرد هياكل صلبة ثابتة، بل هي أنسجة حية تتجدد باستمرار وتلعب أدوارًا حيوية متعددة في أجسامنا:
- الدعم والحماية: توفر العظام الإطار الهيكلي الذي يدعم الجسم ويحافظ على شكله، وتحمي الأعضاء الداخلية الحساسة كالدماغ والقلب والرئتين.
- الحركة: تعمل العظام كنقاط ارتكاز للعضلات، مما يسمح لنا بالحركة والقيام بجميع الأنشطة اليومية.
- إنتاج خلايا الدم: نخاع العظم داخل بعض العظام الكبيرة هو المصنع الرئيسي لخلايا الدم الحمراء والبيضاء والصفائح الدموية.
- تخزين المعادن: تعد العظام مخزنًا أساسيًا للكالسيوم والفوسفور، وهما معدنان ضروريان للعديد من وظائف الجسم، بما في ذلك صحة العظام نفسها.
ما الذي يجعل العظام قوية؟
تكتسب العظام قوتها ومتانتها من تركيبتها المعقدة التي تشمل شبكة من البروتينات، أبرزها الكولاجين، والمعادن مثل فوسفات الكالسيوم. هذه المكونات تتضافر لتمنح العظم مرونة كافية لمقاومة الضغط وصلابة كافية لتحمل الأحمال. العظم أيضًا نسيج ديناميكي؛ فهو يمر بعملية مستمرة تسمى "إعادة التشكيل" (Remodeling)، حيث يتم إزالة العظم القديم واستبداله بعظم جديد. هذه العملية تضمن بقاء العظم قويًا وصحيًا.
متى يصبح العظم ضعيفًا؟
تخيل بناءً هندسيًا صلبًا ومتينًا. إذا بدأت تآكله عوامل داخلية مثل الرطوبة أو الحشرات، فإنه قد ينهار بسهولة عند تعرضه لأي ضغط خارجي حتى لو كان بسيطًا. الأمر مشابه لعظامنا. عندما تؤثر أمراض معينة على عملية إعادة التشكيل، أو تدمر بنية العظم الداخلية، أو تستنزف معادنه الأساسية، يصبح العظم ضعيفًا وهشًا. في هذه الحالة، حتى الأنشطة اليومية العادية أو السقوط الطفيف الذي لا يسبب أي ضرر لعظم سليم، قد يؤدي إلى كسره. هذا هو جوهر الكسور المرضية – ليست المشكلة في الإصابة نفسها، بل في ضعف العظم الذي سبق الإصابة.
تعريف الكسور المرضية: فهم جوهر المشكلة
الكسر المرضي هو كسر يحدث في عظم ضعيف بسبب مرض كامن أو عملية تدميرية، وليس نتيجة لصدمة قوية كافية لكسر عظم سليم. بعبارة أخرى، إذا كسر شخص ذو عظام سليمة ساقه في حادث سيارة، فهذا كسر طبيعي. أما إذا كسر شخص ساقه أثناء المشي على أرض مستوية بسبب ضعف في العظم ناجم عن مرض، فهذا كسر مرضي.
الضعف الكامن في العظم يمكن أن ينشأ من مجموعة واسعة من الحالات الطبية التي تؤثر على سلامة وقوة العظام. هذه الحالات تجعل العظم هشًا وعرضة للكسر حتى مع الإجهاد الخفيف أو الصدمة التي لا تكفي لكسر العظام السليمة. هذا التحديد الدقيق هو ما يميز الكسر المرضي عن الكسر الرضحي (Traumatic fracture) العادي.
الأسباب والأعراض: فهم عميق لما يحدث داخل الجسم
تتعدد الأسباب الكامنة وراء ضعف العظام المؤدي إلى الكسور المرضية، وهي تتراوح بين الحالات الحميدة التي يسهل علاجها إلى الأمراض الأكثر خطورة. فهم هذه الأسباب والأعراض المصاحبة لها هو الخطوة الأولى نحو التشخيص السليم والعلاج الفعال.
الأسباب الشائعة للكسور المرضية:
-
الأورام (Neoplasms):
تعتبر الأورام، سواء كانت حميدة أو خبيثة، من الأسباب الرئيسية للكسور المرضية. عندما ينمو ورم داخل العظم، فإنه يضعف بنيته عن طريق استبدال الأنسجة العظمية السليمة بخلايا الورم، أو عن طريق تحفيز تآكل العظم.-
الأورام الحميدة (Benign Tumors):
تعد الأورام الحميدة أكثر شيوعًا من الأورام الخبيثة، خاصة لدى الأطفال والشباب. غالبًا ما لا تظهر عليها أي أعراض قبل حدوث الكسر. من أمثلتها الشائعة:- كيس العظم الأحادي (Unicameral Bone Cyst): كيس مملوء بسائل يتكون داخل العظم، غالبًا في عظم العضد (الذراع العلوي) أو عظم الفخذ لدى الأطفال.
- الورم الليفي غير العظمي (Nonossifying Fibroma): آفة حميدة تتكون من نسيج ليفي بدلاً من العظم، وتوجد عادة في الأطراف السفلية.
- خلل التنسج الليفي (Fibrous Dysplasia): حالة يتكون فيها نسيج ليفي غير ناضج بدلاً من العظم السليم، مما يضعف العظم.
-
الورم الحبيبي اليوزيني (Eosinophilic Granuloma):
آفة حميدة قد تصيب العظام وتضعفها.
تحدث معظم الكسور المرضية الناتجة عن الأورام الحميدة بشكل شائع في عظم العضد وعظم الفخذ، خاصة لدى الأطفال. غالبًا ما تكون هذه الأورام صامتة ولا تسبب أي أعراض ليلية أو ألم قبل الكسر، مما يجعل الكسر نفسه هو أول علامة واضحة للمشكلة.
-
الأورام الخبيثة (Malignant Tumors):
تعد الأورام الخبيثة الأولية التي تنشأ في العظم نادرة نسبيًا، ولكنها أكثر عدوانية وتسبب ضعفًا شديدًا في العظم. من أمثلتها:- الساركوما العظمية (Osteosarcoma): ورم خبيث ينشأ في خلايا العظم.
- ساركوما إيوينغ (Ewing Sarcoma): ورم خبيث يصيب العظام أو الأنسجة الرخوة.
- الساركوما الغضروفية (Chondrosarcoma): ورم خبيث ينشأ في الغضروف.
-
الورم الليفي النسيجي الخبيث (Malignant Fibrous Histiocytoma) والورم الليفي (Fibrosarcoma):
أورام تصيب الأنسجة الرخوة وقد تمتد إلى العظم أو تنشأ فيه.
على عكس الأورام الحميدة، غالبًا ما يعاني المرضى المصابون بأورام خبيثة من ألم مستمر قبل حدوث الكسر، وخاصة آلام الليل التي لا تخف مع الراحة. قد تظهر على العظم المصاب علامات مثل الهوامش غير الواضحة للورم، وتفاعلات سمحاقية (Periosteal reaction) مثل مثلث كودمان (Codman triangle)، ووجود مكون كبير من الأنسجة الرخوة المحيطة بالعظم. قد تحدث هذه الكسور أيضًا لدى المرضى الذين خضعوا للعلاج الإشعاعي سابقًا، مما قد يؤدي إلى نخر العظم الناجم عن الإشعاع.
-
-
أمراض الأيض (Metabolic Diseases):
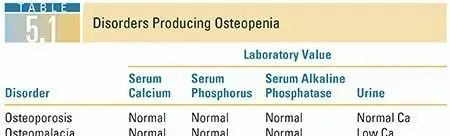
تؤثر هذه الأمراض على قدرة الجسم على بناء وصيانة العظام بشكل سليم.- هشاشة العظام (Osteoporosis): من أكثر الأسباب شيوعًا للكسور المرضية، خاصة لدى كبار السن والنساء بعد انقطاع الطمث. تتميز بنقص في كثافة العظام، مما يجعلها هشة للغاية وعرضة للكسور حتى مع السقطات الطفيفة أو مجرد السعال القوي.
- لين العظام (Osteomalacia) والكساح (Rickets) لدى الأطفال: يحدثان بسبب نقص فيتامين D أو مشاكل في امتصاصه، مما يؤدي إلى عدم تمعدن العظام بشكل صحيح وضعفها.
- فرط نشاط الغدة الدرقية أو جارات الدرقية: يؤثر على توازن الكالسيوم والفوسفور في الجسم ويضعف العظام.
-
الالتهابات (Infections):
- التهاب العظم والنقي (Osteomyelitis): عدوى بكتيرية أو فطرية تصيب العظم ونخاعه، مما يؤدي إلى تدمير الأنسجة العظمية وضعفها. يمكن أن تكون حادة أو مزمنة وتسبب آلامًا شديدة وتورمًا وحمى.
-
نخر العظم (Necrosis):
- النخر اللاوعائي (Avascular Necrosis): يحدث عندما ينقطع إمداد الدم إلى جزء من العظم، مما يؤدي إلى موت خلايا العظم وتدميره. قد ينتج عن إصابة سابقة، استخدام الكورتيكوستيرويدات لفترة طويلة، أو بعض الأمراض مثل فقر الدم المنجلي. يصبح العظم المتأثر ضعيفًا جدًا وعرضة للانهيار والكسر.
-
ضعف العظام بسبب عدم الاستخدام (Disuse Atrophy):
يؤدي عدم استخدام العظم لفترات طويلة (مثل الجمود بعد إصابة، الشلل، أو الراحة الطويلة في الفراش) إلى فقدان كتلة العظم وكثافته، مما يجعله ضعيفًا وعرضة للكسر. -
أسباب علاجية المنشأ (Iatrogenic Causes):
أحيانًا، قد تؤدي بعض التدخلات الطبية إلى ضعف العظم. على سبيل المثال، العيوب الناتجة عن الجراحة، مثل ثقب في العظم لإزالة ورم أو أخذ خزعة، قد تضعف العظم مؤقتًا وتجعله عرضة للكسر قبل أن يشفى تمامًا. -
مشاكل في آليات إصلاح العظام (Alteration of Normal Bone Repair Mechanisms):
قد تؤثر بعض الحالات أو العلاجات، مثل العلاج الإشعاعي المكثف، على قدرة العظم على إصلاح نفسه بشكل طبيعي، مما يجعله أكثر عرضة للكسور.
الأعراض التي قد تشير إلى كسر مرضي:
من المهم جدًا الانتباه إلى أي علامات أو أعراض قد تشير إلى وجود ضعف في العظم، خاصة قبل حدوث الكسر. التشخيص المبكر يمكن أن يمنع الكسر ويحسن من نتائج العلاج.
-
الألم:
- ألم مستمر ومتزايد: يختلف عن الألم العادي الذي يظهر مع الحركة ويختفي مع الراحة. قد يكون الألم في الكسور المرضية مستمرًا، ويزداد سوءًا بمرور الوقت، وقد لا يستجيب للمسكنات التقليدية.
- ألم ليلي: هذا من أهم العلامات التحذيرية، خاصة إذا كان الألم يوقظك من النوم أو يزداد سوءًا في الليل ولا يرتبط بالنشاط البدني. غالبًا ما يكون مؤشرًا على وجود ورم خبيث.
- ألم مفاجئ وشديد: عند حدوث الكسر فعليًا، يكون الألم حادًا ومفاجئًا، وقد يكون مصحوبًا بصوت طقطقة أو فرقعة.
- التورم والكدمات: قد تظهر حول المنطقة المصابة بالكسر.
- التشوه أو عدم محاذاة الطرف: قد يصبح الطرف المصاب مشوهًا أو يبدو في وضع غير طبيعي بعد الكسر.
- صعوبة في حمل الوزن أو الحركة: قد يصبح من المستحيل الوقوف أو المشي على الساق المصابة، أو تحريك الذراع المكسورة.
- الضعف أو التنميل: في بعض الحالات، قد يؤدي الكسر أو الورم إلى الضغط على الأعصاب، مما يسبب ضعفًا أو تنميلًا في الطرف المصاب.
-
أعراض جهازية (خاصة في حالات الأورام الخبيثة أو العدوى):
- فقدان الوزن غير المبرر.
- التعب العام والإرهاق.
- الحمى أو القشعريرة (في حالة العدوى).
- فقدان الشهية.
إذا كنت تعاني من أي من هذه الأعراض، خاصة الألم غير المبرر أو الألم الليلي، فمن الضروري استشارة طبيب متخصص في العظام فورًا. التشخيص المبكر هو مفتاح العلاج الناجح.
التشخيص: مفتاح العلاج الفعال
عند الاشتباه في كسر مرضي، يبدأ الأستاذ الدكتور محمد هطيف وفريقه رحلة تشخيص دقيقة وشاملة لضمان تحديد السبب الكامن وراء ضعف العظم وبالتالي وضع خطة علاجية فعالة. تتضمن هذه العملية عدة خطوات:
-
التاريخ الطبي والفحص السريري:
- يبدأ الدكتور هطيف بسؤال المريض عن تاريخه الصحي الكامل، بما في ذلك أي أمراض سابقة، أدوية يتناولها، تاريخ عائلي لأمراض العظام أو الأورام، ووصف تفصيلي للأعراض (متى بدأت، شدتها، ما الذي يخففها أو يزيدها).
- يلي ذلك فحص سريري دقيق للمنطقة المصابة والعظام المجاورة، لتقييم الألم، التورم، مدى الحركة، وجود تشوهات، وأي علامات أخرى قد تشير إلى المشكلة.
-
الفحوصات التصويرية (Imaging Studies):
تعتبر فحوصات التصوير ضرورية لرؤية العظم وتقييم مدى الكسر والبحث عن السبب الأساسي.- الأشعة السينية (X-rays): هي الخطوة الأولى، وتظهر الكسر بوضوح، وقد تكشف عن علامات ضعف العظم، مثل وجود آفة تدميرية، أو تغيرات في كثافة العظم.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للغاية للعظام والأنسجة الرخوة المحيطة. وهو ممتاز للكشف عن الأورام الصغيرة، ومدى انتشارها داخل العظم والأنسجة الرخوة، وتقييم النخر اللاوعائي والتهابات العظم.
- التصوير المقطعي المحوسب (CT scan): يقدم صورًا ثلاثية الأبعاد للعظم بدقة عالية، مما يساعد في تحديد حجم وشكل الآفة، وتقييم مدى تلف العظم قبل الجراحة.
- فحص العظام بالنظائر المشعة (Bone Scan/Scintigraphy): يستخدم مادة مشعة لتحديد مناطق النشاط الأيضي غير الطبيعي في العظام، والتي قد تشير إلى وجود أورام، التهابات، أو كسور مخفية. وهو مفيد للكشف عن النقائل (Metastases) في العظام.
- التصوير المقطعي بالإصدار البوزيتروني (PET scan): يستخدم لتحديد الأورام الخبيثة وتقييم انتشارها في الجسم.
-
فحوصات الدم والبول المخبرية:
يمكن أن تساعد هذه الفحوصات في الكشف عن أمراض الأيض (مثل مستويات الكالسيوم، الفوسفور، فيتامين D لتقييم هشاشة العظام أو لين العظام)، أو علامات الالتهاب (مثل ارتفاع كريات الدم البيضاء)، أو مؤشرات الأورام في بعض الحالات. -
أخذ خزعة (Biopsy):
في حال الاشتباه في وجود ورم، تُعد الخزعة إجراءً حاسمًا لتأكيد التشخيص وتحديد نوع الورم (حميد أم خبيث). يتم أخذ عينة صغيرة من نسيج العظم المشتبه به وفحصها تحت المجهر بواسطة أخصائي علم الأمراض. يمكن أن تكون الخزعة بالإبرة الموجهة بالتصوير أو خزعة جراحية مفتوحة. يضمن الدكتور هطيف أن يتم إجراء الخزعة بأمان ودقة لتجنب أي مضاعفات.
يتم تحليل جميع هذه النتائج بعناية فائقة بواسطة الأستاذ الدكتور محمد هطيف وفريقه متعدد التخصصات لوضع تشخيص دقيق وخطة علاجية مخصصة لكل مريض.
خيارات العلاج: طريقك نحو الشفاء واستعادة الحركة
يتطلب علاج الكسور المرضية نهجًا متعدد الأوجه، يركز ليس فقط على تثبيت الكسر نفسه، ولكن الأهم من ذلك، على معالجة السبب الكامن وراء ضعف العظم. يعتمد اختيار العلاج على عوامل عديدة، بما في ذلك نوع وموقع الكسر، العمر والحالة الصحية العامة للمريض، ونوع وشدة المرض الأساسي. يضع الأستاذ الدكتور محمد هطيف خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار جميع هذه الجوانب لضمان أفضل النتائج.
أولاً: العلاجات غير الجراحية (Non-Surgical Treatments)
في بعض الحالات، خاصة إذا كان الكسر مستقرًا أو كانت الحالة الأساسية لا تتطلب تدخلًا جراحيًا فوريًا، قد تكون العلاجات غير الجراحية هي الخيار الأنسب.
-
التثبيت والتجبير (Immobilization):
- الجبائر (Casts) والدعامات (Braces): تُستخدم لتثبيت العظم المكسور ومنعه من الحركة، مما يسمح له بالشفاء. يمكن أن تكون هذه الجبائر من الجبس أو الألياف الزجاجية، وتُفصّل لتناسب الطرف المصاب.
- الراحة: تُعد الراحة ضرورية لتقليل الضغط على العظم المصاب ومنحه الفرصة للالتئام.
-
إدارة الألم (Pain Management):
- المسكنات (Analgesics): تُوصف أدوية لتخفيف الألم، بدءًا من المسكنات الخفيفة إلى الأفيونات، حسب شدة الألم.
- العلاج الطبيعي (Physical Therapy): قد يوصى به لتقليل التورم وتحسين الدورة الدموية، حتى أثناء فترة التثبيت.
-
معالجة السبب الكامن (Treating the Underlying Cause):
- الأدوية: في حالات مثل هشاشة العظام، توصف أدوية لزيادة كثافة العظام وتقويتها. في حالات الالتهاب، تُستخدم المضادات الحيوية.
- العلاج الكيميائي والإشعاعي (Chemotherapy and Radiation Therapy): إذا كان الكسر ناتجًا عن ورم خبيث، فقد يكون العلاج الكيميائي أو الإشعاعي (أو كليهما) جزءًا من خطة العلاج لمعالجة الورم نفسه، سواء قبل الجراحة لتقليص حجم الورم أو كعلاج وحيد في بعض الحالات.
ثانياً: العلاجات الجراحية (Surgical Treatments)
عندما يكون الكسر غير مستقر، أو عندما يكون هناك ورم كبير يهدد سلامة العظم، أو عندما تفشل العلاجات غير الجراحية، يصبح التدخل الجراحي ضروريًا. تهدف الجراحة إلى تثبيت الكسر، إزالة السبب الكامن (إذا كان ورمًا)، واستعادة وظيفة العظم قدر الإمكان.
-
تثبيت الكسر (Fracture Stabilization):
-
التثبيت الداخلي (Internal Fixation):
- المسامير والشرائح والقضبان الداخلية (Screws, Plates, and Intramedullary Rods): تُستخدم هذه الأدوات المعدنية لتثبيت شظايا العظم المكسور في مكانها وتوفير الاستقرار حتى يلتئم العظم. يتم إدخال القضبان غالبًا داخل النخاع العظمي في العظام الطويلة، بينما تُستخدم الشرائح والمسامير لتثبيت الكسور القريبة من المفاصل.
- استبدال المفصل (Joint Replacement): في بعض الحالات، خاصة كسور عنق الفخذ المرضية، قد يكون استبدال المفصل (مثل مفصل الورك) هو الخيار الأفضل لاستعادة الوظيفة وتخفيف الألم.
-
التثبيت الخارجي (External Fixation):
- يُستخدم هذا النوع من التثبيت عندما تكون الأنسجة المحيطة بالكسر متضررة بشدة، أو في حالات العدوى. يتم إدخال دبابيس
-
التثبيت الداخلي (Internal Fixation):
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل