إجابة سريعة (الخلاصة): القدم المطرقية هي تشوه في إصبع القدم ينثني فيه المفصل الأوسط للأصبع للأسفل، مسبباً ألماً وصعوبة في المشي وارتداء الأحذية. تتراوح طرق علاجها من الحلول التحفظية كالأحذية الخاصة والتمارين إلى التدخلات الجراحية المتقدمة مثل نقل الأوتار، التي يحددها الأستاذ الدكتور محمد هطيف بناءً على حالة المريض.
القدم المطرقية: دليلكم الشامل نحو الشفاء والحركة السليمة
تعتبر صحة القدمين أساسًا لا غنى عنه لجودة حياتنا اليومية وقدرتنا على الحركة والعيش باستقلالية. فكل خطوة نخطوها، وكل نشاط نمارسه، يعتمد بشكل كبير على سلامة أقدامنا. ولكن أحيانًا، قد نواجه بعض المشاكل الصحية التي تؤثر على هذه الأهمية الحيوية، ومن أبرزها "القدم المطرقية" أو ما يعرف بـ "إصبع القدم المطرقية". هذه الحالة، التي قد تبدو بسيطة في بدايتها، يمكن أن تتطور لتسبب ألماً كبيراً، وصعوبة في ارتداء الأحذية، وتقييداً في الأنشطة اليومية، مما يؤثر سلباً على جودة حياة الفرد بشكل عام.
في هذا الدليل الشامل، سنتعمق في فهم القدم المطرقية بكل تفاصيلها، بدءاً من ماهيتها وكيف تتكون، مروراً بأسبابها وأعراضها، وصولاً إلى أحدث طرق التشخيص والعلاج المتوفرة. هدفنا هو تزويدكم بالمعلومات الدقيقة والموثوقة، بلغة مبسطة ومطمئنة، لتتمكنوا من فهم حالتكم واتخاذ القرارات الصحيحة بشأن صحتكم.
ولأننا نؤمن بأهمية الخبرة والكفاءة العالية في هذا المجال، يسعدنا أن نؤكد لكم أن كل المعلومات المقدمة تستند إلى أفضل الممارسات الطبية، وتتماشى مع رؤية الأستاذ الدكتور محمد هطيف، الذي يُعد علماً بارزاً في جراحة العظام في صنعاء واليمن والمنطقة بشكل عام. إن خبرته الطويلة ومهاراته الجراحية المتقدمة جعلت منه الملاذ الأول للعديد من المرضى الذين يبحثون عن حلول فعالة ودائمة لمشاكل القدم والكاحل. انضموا إلينا في هذه الرحلة المعرفية، لنتعلم معاً كيف نستعيد صحة أقدامنا ونمضي قدماً بثقة وراحة.
ما هي القدم المطرقية (إصبع القدم المطرقية)؟
القدم المطرقية، المعروفة طبياً باسم "Hammer Toe Deformity"، هي حالة شائعة تصيب أحد أصابع القدم الصغيرة (عادةً الإصبع الثاني أو الثالث أو الرابع)، حيث ينحني المفصل الأوسط من الإصبع (المفصل الداني بين السلاميات - PIP Joint) إلى الأسفل، ليأخذ شكلاً يشبه المطرقة. هذا الانحناء المستمر يمكن أن يسبب ضغطاً واحتكاكاً داخل الأحذية، مما يؤدي إلى ظهور مسامير القدم (الكالو) أو مسمار اللحم (العيون السمكية) على الجزء العلوي من المفصل المنحني، أو على طرف الإصبع، أو حتى بين الأصابع.
في بعض الحالات، قد يترافق هذا التشوه مع فرط استطالة (Hyperextension) في المفصل القاعدي للإصبع (المفصل المشطي السلامي - MTP Joint)، مما يزيد من تعقيد الحالة ويجعل الإصبع يبدو أكثر بروزاً للأعلى عند القاعدة ثم ينحني للأسفل في المنتصف. أما المفصل الأخير من الإصبع (المفصل البعيد بين السلاميات - DIP Joint)، فقد يكون في وضع طبيعي، أو منحنياً، أو ممتداً، وهذا يختلف من حالة لأخرى.
هذه الحالة لا تقتصر على مجرد تغيير في شكل الإصبع، بل تتعدى ذلك لتؤثر على وظيفة القدم بأكملها. فالخلل الميكانيكي الناتج عن القدم المطرقية يمكن أن يغير طريقة توزيع الوزن على القدم أثناء المشي، مما يؤدي إلى آلام في مناطق أخرى من القدم، أو حتى في الركبة والورك والظهر.
من المهم جداً التفريق بين نوعين رئيسيين للقدم المطرقية:
1.
القدم المطرقية المرنة (Flexible Hammer Toe):
في هذه الحالة، يمكن تقويم الإصبع يدوياً وإعادته إلى وضعه الطبيعي بسهولة. هذا النوع يكون غالباً في المراحل المبكرة من التشوه، ويكون العلاج التحفظي أكثر فعالية.
2.
القدم المطرقية الصلبة (Rigid Hammer Toe):
مع مرور الوقت أو في الحالات الشديدة، قد يصبح التشوه صلباً وغير قابل للتقويم يدوياً. هذا يعني أن الأربطة والأوتار حول المفصل قد أصبحت قصيرة ومنكمشة بشكل دائم، مما يستدعي غالباً التدخل الجراحي لتصحيحها.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر للقدم المطرقية، خاصة في مرحلتها المرنة، حيث يمكن للعلاجات غير الجراحية أن تحقق نتائج ممتازة وتمنع تفاقم الحالة إلى قدم مطرقية صلبة تتطلب جراحة أكثر تعقيداً. فهم طبيعة هذه الحالة هو الخطوة الأولى نحو اختيار خطة العلاج الأنسب والعودة إلى حياة خالية من الألم.
نظرة مبسطة على تشريح القدم ووظائفها
لفهم كيف تتكون القدم المطرقية، من الضروري أن نلقي نظرة مبسطة على التركيب المعقد والذكي لأصابع القدم وكيف تعمل. إن أصابع القدم ليست مجرد هياكل عظمية صلبة، بل هي نظام متكامل من العظام، المفاصل، الأربطة، والأوتار التي تعمل بتناغم مذهل لتمكيننا من المشي، الجري، والتوازن.
عظام ومفاصل أصابع القدم:
كل إصبع من أصابع القدم (باستثناء إصبع القدم الكبير الذي يحتوي على سلاميتين فقط) يتكون من ثلاث عظمات صغيرة تسمى "السلاميات" (Phalanges):
*
السلامية الدانية (Proximal Phalanx):
هي العظمة الأقرب إلى مشط القدم.
*
السلامية الوسطى (Middle Phalanx):
تقع في منتصف الإصبع.
*
السلامية القاصية (Distal Phalanx):
هي العظمة الطرفية التي تحتوي على الظفر.
ترتبط هذه السلاميات ببعضها البعض وبمشط القدم عبر مفاصل مهمة:
*
المفصل المشطي السلامي (Metatarsophalangeal Joint - MTP):
هو المفصل الذي يربط قاعدة الإصبع (السلامية الدانية) بعظمة مشط القدم المقابلة.
*
المفصل الداني بين السلاميات (Proximal Interphalangeal Joint - PIP):
هو المفصل الأوسط في الإصبع، ويربط السلامية الدانية بالسلامية الوسطى. هذا هو المفصل الأساسي الذي يتأثر في حالة القدم المطرقية.
*
المفصل البعيد بين السلاميات (Distal Interphalangeal Joint - DIP):
هو المفصل الأخير في الإصبع، ويربط السلامية الوسطى بالسلامية القاصية.
الأربطة والأوتار: أساس التوازن والحركة
حول هذه المفاصل، توجد شبكة معقدة من الأربطة والأوتار التي تعمل كـ "كوابل" و"أحزمة" للحفاظ على استقرار الأصابع وتمكين حركتها:
- الصفيحة الأخمصية (Plantar Plate): هي بنية ليفية قوية تشبه الرباط، تقع أسفل كل من المفصل المشطي السلامي والمفصل الداني بين السلاميات. وظيفتها الرئيسية هي حماية المفصل ومنع فرط تمدد الأصبع للأعلى. عندما تضعف هذه الصفيحة أو تتمزق، يمكن أن يساهم ذلك في عدم استقرار المفصل وتطور تشوهات مثل القدم المطرقية.
-
الأربطة الجانبية (Collateral Ligaments): توجد على جانبي كل مفصل، وتعمل على تثبيته ومنع حركته الجانبية الزائدة، مما يضمن حركة انثناء وبسط مستقيمة.
-
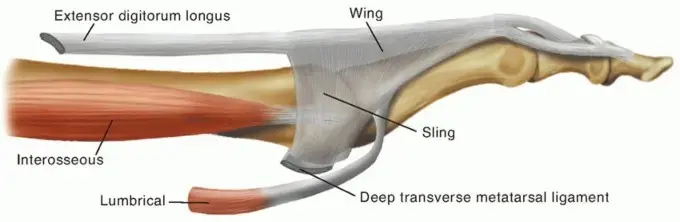
الأوتار (Tendons): هي هياكل قوية ومرنة تربط العضلات بالعظام، وتسمح بنقل القوة من العضلات لتحريك الأصابع. هناك نوعان رئيسيان من الأوتار التي تتحكم في أصابع القدم:
- الأوتار الباسطة (Extensor Tendons): تقع على الجزء العلوي من القدم وتعمل على بسط الأصابع (رفعها للأعلى). من أهمها الوتر الباسط الطويل للأصابع (Extensor Digitorum Longus - EDL) والوتر الباسط القصير للأصابع (Extensor Digitorum Brevis - EDB).
- الأوتار القابضة (Flexor Tendons): تقع على الجزء السفلي (الجانب الأخمصي) من القدم وتعمل على قبض الأصابع (ثنيها للأسفل). من أهمها الوتر القابض الطويل للأصابع (Flexor Digitorum Longus - FDL) والوتر القابض القصير للأصابع (Flexor Digitorum Brevis - FDB).
بالإضافة إلى هذه الأوتار الطويلة التي تأتي من عضلات الساق، توجد أيضاً عضلات صغيرة داخل القدم نفسها (Intrinsic Muscles) مثل العضلات الخراطينية (Lumbricals) والعضلات الوربية (Interossei). هذه العضلات تلعب دوراً حاسماً في تحقيق التوازن الدقيق بين بسط وقبض الأصابع، وخاصة في المفاصل الدانية والبعيدة بين السلاميات.
التوازن الحرج: مفتاح وظيفة القدم السليمة
إن صحة أصابع القدم وحركتها السليمة تعتمد على توازن دقيق بين هذه المكونات. فعضلات القدم الطويلة (الخارجية) والعضلات الصغيرة (الداخلية) تعمل معاً، ومع الأربطة والصفيحة الأخمصية (المثبتات الثابتة)، لضمان أن كل إصبع يحتفظ بوضعه الطبيعي ويتحرك بسلاسة.
في حالة القدم المطرقية، يحدث خلل في هذا التوازن. فإذا ضعفت قوة العضلات الصغيرة الداخلية (التي تساعد على بسط المفصلين الأوسط والأخير من الإصبع)، أو إذا حدث شد أو قصر في الأوتار الطويلة الباسطة (مما يدفع المفصل المشطي السلامي للاستطالة)، فإن الأوتار القابضة الطويلة تبدأ بالعمل بقوة أكبر لثني المفصل الأوسط والأخير من الإصبع، مما يؤدي إلى ظهور التشوه. وكذلك، أي ضعف أو تمزق في الصفيحة الأخمصية يمكن أن يخل بهذا التوازن ويسهم في ظهور التشوه.
يشرح الأستاذ الدكتور محمد هطيف لمرضاه دائماً هذه الآلية المعقدة بطريقة مبسطة، ليتمكنوا من فهم لماذا تحدث هذه المشكلة وكيف يمكن لخطوات العلاج أن تعيد هذا التوازن الحيوي لأصابع القدم.
الأسباب والأعراض: كيف نميز القدم المطرقية؟
تتطور القدم المطرقية نتيجة مزيج من العوامل الوراثية والبيئية والميكانيكية. فهم هذه الأسباب يمكن أن يساعد في الوقاية من الحالة أو إدارتها بشكل أفضل، بينما التعرف على الأعراض مبكراً يسهل العلاج ويمنع تفاقم المشكلة.
الأسباب الشائعة للقدم المطرقية:
- الأحذية غير المناسبة: هذا هو السبب الأكثر شيوعاً. الأحذية الضيقة جداً من الأمام، أو ذات الكعب العالي، تجبر أصابع القدم على الانحناء في وضعية غير طبيعية لفترات طويلة. الأحذية ذات الكعب العالي تدفع القدم للأمام، مما يضغط على الأصابع ويسبب انحناءها، بينما الأحذية الضيقة تحد من حركة الأصابع وتسبب احتكاكاً مستمراً.
- اختلال توازن العضلات والأوتار: كما ذكرنا في الجزء التشريحي، التوازن بين الأوتار الباسطة والقابضة والعضلات الداخلية والخارجية أمر حيوي. أي خلل في هذا التوازن، مثل ضعف بعض العضلات أو شد في أوتار أخرى، يمكن أن يؤدي إلى انحناء الإصبع.
- العوامل الوراثية والتشوهات الهيكلية: قد يكون لدى بعض الأشخاص استعداد وراثي للقدم المطرقية. كما أن بعض التشوهات في شكل القدم أو طريقة مشيها (مثل القدم المسطحة أو القدم ذات القوس العالي جداً) يمكن أن تزيد من خطر الإصابة.
- إصابات القدم السابقة: التعرض لإصابة في إصبع القدم، مثل كسر أو خلع لم يتم علاجه بشكل صحيح، يمكن أن يغير من ميكانيكية المفصل ويؤدي إلى تطور القدم المطرقية.
-
أمراض معينة:
- التهاب المفاصل: أمراض مثل التهاب المفاصل الروماتويدي أو الفصال العظمي يمكن أن تسبب تلفاً في المفاصل والأنسجة المحيطة بها، مما يؤدي إلى تشوهات في الأصابع.
- داء السكري: يمكن أن يؤثر على الأعصاب والأوعية الدموية في القدم، مما يؤدي إلى ضعف العضلات ومشاكل في توزيع الضغط.
- الحالات العصبية: بعض الحالات العصبية مثل السكتة الدماغية، شلل الأطفال، أو مرض شاركو-ماري-توث (Charcot-Marie-Tooth disease) يمكن أن تؤثر على العضلات التي تتحكم في أصابع القدم، مسببة اختلالاً في التوازن وتطور التشوهات.
- طول الأصابع: في بعض الحالات، يكون الإصبع الثاني أطول من إصبع القدم الكبير، مما يجعله أكثر عرضة للانحناء والضغط داخل الأحذية.
الأعراض الشائعة للقدم المطرقية:
تتطور أعراض القدم المطرقية عادةً بشكل تدريجي وتتفاقم مع مرور الوقت:
- تشوه واضح في الإصبع: هو العرض الأساسي، حيث ينحني المفصل الأوسط للإصبع للأسفل، مما يعطي الإصبع شكلاً يشبه المطرقة.
- الألم: قد يشعر المريض بالألم في المفصل المتأثر، أو في المنطقة المحيطة به، خاصة عند ارتداء الأحذية أو عند المشي لفترات طويلة. هذا الألم يمكن أن يكون خفيفاً في البداية ثم يتزايد شدة.
- مسامير القدم (الكالو) ومسامير اللحم (العيون السمكية): تتكون هذه التكثفات الجلدية المؤلمة على الجزء العلوي من المفصل المنحني نتيجة للاحتكاك المستمر مع الحذاء، أو على طرف الإصبع، أو بين الأصابع.
- صعوبة في ارتداء الأحذية: يصبح من الصعب إيجاد أحذية مريحة، وقد يضطر المريض لشراء أحذية أكبر حجماً أو ذات مقدمة واسعة لاستيعاب الإصبع المشوه.
- تهيج واحمرار: قد يصبح الجلد فوق المفصل المنحني متهيجاً ومحمرّاً بسبب الاحتكاك.
- صعوبة في المشي والتوازن: يمكن أن يؤثر تشوه الإصبع على طريقة توزيع الوزن على القدم، مما يؤدي إلى صعوبة في المشي أو الشعور بعدم الثبات.
- تصلب الإصبع: في المراحل المتقدمة، قد يصبح الإصبع صلباً وغير مرن، ولا يمكن تقويمه يدوياً، مما يشير إلى تطور القدم المطرقية من مرنة إلى صلبة.
- تقرحات أو جروح: في الحالات الشديدة، خاصة لدى مرضى السكري أو من لديهم ضعف في الدورة الدموية، يمكن أن يؤدي الاحتكاك المستمر إلى تكوين تقرحات يصعب شفاؤها، مما يزيد من خطر العدوى.
يؤكد الأستاذ الدكتور محمد هطيف أن الاهتمام بهذه الأعراض في بدايتها وزيارة الطبيب المتخصص أمر بالغ الأهمية. فالتشخيص المبكر يسمح بتطبيق العلاجات التحفظية التي يمكن أن توقف تقدم المرض وتخفف الأعراض بشكل كبير، قبل أن تتطلب الحالة تدخلات أكثر جذرية.
خيارات العلاج: من التحفظي إلى الجراحي
تتنوع خيارات علاج القدم المطرقية بشكل كبير وتعتمد على عدة عوامل، أبرزها مرونة التشوه (هل هو مرن أم صلب)، شدة الأعراض، وعمر المريض وحالته الصحية العامة. يهدف العلاج دائماً إلى تخفيف الألم، تصحيح التشوه قدر الإمكان، وتحسين وظيفة القدم.
يقوم الأستاذ الدكتور محمد هطيف، بعد إجراء فحص دقيق وشامل، وربما تصوير بالأشعة السينية، بتقييم كل حالة على حدة لوضع خطة علاجية مخصصة تلبي احتياجات المريض الفردية.
أولاً: العلاجات غير الجراحية (التحفظية)
تعتبر العلاجات غير الجراحية الخيار الأول للقدم المطرقية المرنة، أو في الحالات الخفيفة، أو عندما يفضل المريض تجنب الجراحة. تركز هذه العلاجات على تخفيف الأعراض ومنع تفاقم التشوه:
-
الأحذية المناسبة:
- الأحذية ذات المقدمة الواسعة والعميقة: يجب اختيار أحذية توفر مساحة كافية لأصابع القدم، وتجنب الضغط عليها.
- تجنب الكعب العالي: الكعب العالي يزيد الضغط على مقدمة القدم ويجبر الأصابع على الانحناء.
- المواد المرنة: الأحذية المصنوعة من مواد طرية ومرنة تقلل الاحتكاك.
-
الدعامات والأجهزة التقويمية (Orthotics):
- الوسائد والمفروشات للأصابع: يمكن استخدام وسائد خاصة أو حشوات لتخفيف الضغط عن مسمار القدم (الكالو) الموجود على المفصل المنحني.
- جبائر الأصابع (Toe Splints) أو الأشرطة (Taping): يمكن استخدام جبائر صغيرة أو أشرطة طبية لتثبيت الإصبع في وضع مستقيم وتقويمه تدريجياً، خاصة في الحالات المرنة.
- الدعامات المخصصة للأحذية: يقوم أخصائيو تقويم العظام بتصميم دعامات داخلية مخصصة توزع الضغط على القدم بشكل صحيح وتدعم القوس، مما يقلل من الضغط على الأصابع.
-
التمارين العلاجية والعلاج الطبيعي:
- تمارين الإطالة والتقوية: تهدف إلى إطالة الأوتار والعضلات المشدودة في الإصبع وتقوية العضلات الضعيفة. تشمل تمارين مثل التقاط الرخام بالأصابع، تجعيد المنشفة بالقدم، وتمارين إطالة الأوتار.
- تحسين المرونة: تمارين تساعد على الحفاظ على مرونة المفاصل.
-
إدارة مسامير القدم (الكالو) ومسامير اللحم (العيون السمكية):
- تقليم وتنعيم الكالو: يمكن للطبيب أو أخصائي العناية بالقدم تقليم الكالو بشكل دوري.
- المراهم والمواد الكيميائية: استخدام مراهم تحتوي على حمض الساليسيليك للمساعدة في إزالة الكالو.
- تجنب الجراحة الذاتية: يجب عدم محاولة إزالة الكالو أو العيون السمكية بنفسك، فقد يؤدي ذلك إلى إصابات وعدوى.
-
الأدوية:
- مسكنات الألم ومضادات الالتهاب: الأدوية التي لا تستلزم وصفة طبية مثل الإيبوبروفين يمكن أن تساعد في تخفيف الألم والالتهاب.
- حقن الكورتيكوستيرويدات: في بعض الحالات، يمكن حقن الكورتيزون حول المفصل لتخفيف الالتهاب الشديد والألم، لكن هذا الحل مؤقت وقد لا يكون مناسباً للجميع.
ثانياً: العلاجات الجراحية
عندما تفشل العلاجات غير الجراحية، أو تكون القدم المطرقية صلبة وتسبب ألماً شديداً وإعاقة وظيفية، يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. تهدف الجراحة إلى تصحيح التشوه بشكل دائم واستعادة وظيفة الإصبع.
هناك عدة أنواع من الإجراءات الجراحية، يختار الجراح الأنسب منها بناءً على طبيعة التشوه (مرن أم صلب)، المفاصل المتأثرة، والحالة العامة للمريض:
-
نقل الوتر القابض إلى الباسط (Flexor to Extensor Tendon Transfer):
- متى تستخدم؟ هذا الإجراء هو العلاج الذهبي للقدم المطرقية المرنة.
- كيف يعمل؟ يقوم الجراح بعمل شق صغير في الجزء السفلي من الإصبع، ثم يتم تحرير أحد أوتار الإصبع القابضة (الذي يسبب انثناء الإصبع للأسفل) ويتم نقله إلى الجزء العلوي من الإصبع، حيث يتم تثبيته في الوتر الباسط أو في العظم. يؤدي هذا إلى "سحب" الإصبع للأعلى وتقويمه، مما يعيد التوازن بين القوى التي تتحكم في الإصبع.
- الفوائد: تصحيح التشوه، تخفيف الألم، استعادة مرونة الإصبع ووظيفته الطبيعية.
-
عملية استئصال المفصل (PIP Joint Arthroplasty / Resection Arthroplasty):
- متى تستخدم؟ تستخدم عادة للقدم المطرقية الصلبة حيث أصبح المفصل الداني بين السلاميات متصلباً بشكل دائم.
- كيف يعمل؟ يقوم الجراح بإزالة جزء صغير من عظم السلامية الوسطى عند المفصل الداني بين السلاميات. هذا يسمح للإصبع بالاستقامة. بعد الإزالة، يتم تثبيت الإصبع بأسلاك صغيرة مؤقتة (عادة ما تزال بعد 3-4 أسابيع) للمساعدة في الشفاء والحفاظ على الوضع المستقيم.
-
دمج المفصل (PIP Joint Arthrodesis / Fusion):
- متى تستخدم؟ أيضاً تستخدم للقدم المطرقية الصلبة، خاصة في الحالات التي تتطلب استقراراً قوياً وطويل الأمد.
- كيف يعمل؟ يقوم الجراح بإزالة أسطح المفصل الداني بين السلاميات ويقوم بدمج العظمتين (السلامية الدانية والوسطى) معاً بشكل دائم باستخدام براغي صغيرة أو أسلاك. هذا الإجراء يجعل المفصل صلباً وغير متحرك في وضع مستقيم، مما يمنع التشوه من العودة ويوفر ثباتاً.
-
عمليات الأوتار والأربطة الأخرى (Soft Tissue Procedures):
- في بعض الحالات، قد يتم إجراء تحرير للأوتار المشدودة أو الأربطة القصيرة (مثل Tenotomy أو Capsulotomy) لتصحيح التشوه، وقد يتم دمجها مع إجراءات أخرى.
الجدول 1: مقارنة بين خيارات العلاج الرئيسية للقدم المطرقية
| نوع العلاج | الوصف | متى يوصى به؟ | المزايا | العيوب/المخاطر المحتملة |
|---|---|---|---|---|
| غير الجراحي | ||||
| تعديل الأحذية والدعامات | ارتداء أحذية واسعة، استخدام وسائد ودعامات لتقويم الأصابع وتخفيف الضغط. | القدم المطرقية المرنة، الحالات الخفيفة، تخفيف الأعراض، الوقاية. | غير جراحي، لا يتطلب فترة تعافٍ، تكلفة أقل. | قد لا يصحح التشوه بشكل كامل، يتطلب التزاماً مستمراً، لا يناسب الحالات الصلبة. |
| التمارين العلاجية | تمارين إطالة وتقوية للعضلات والأوتار المحيطة بالإصبع. | القدم المطرقية المرنة، كجزء من برنامج إعادة التأهيل. | يحسن المرونة والقوة، يمكن أن يقلل الألم ويمنع التفاقم. | يتطلب التزاماً يومياً، قد لا يكون كافياً لتصحيح التشوه الكبير. |
| الجراحي | ||||
| نقل الوتر القابض | نقل وتر قابض من أسفل الإصبع إلى أعلاه لتصحيح الانحناء. | القدم المطرقية المرنة التي لم تستجب للعلاج التحفظي. | يصحح التشوه، يحافظ على حركة المفصل، يقلل الألم. | يتطلب فترة تعافٍ، مخاطر جراحية عامة (عدوى، نزيف، تخدير)، قد يتكرر التشوه نادراً. |
| استئصال المفصل | إزالة جزء صغير من العظم في المفصل الأوسط للسماح للإصبع بالاستقامة. | القدم المطرقية الصلبة. | تصحيح فعال للتشوه، تخفيف الألم بشكل دائم. | فقدان حركة المفصل في المستقبل، الحاجة لأسلاك مؤقتة، مخاطر جراحية عامة. |
| دمج المفصل | دمج عظمتي المفصل الأوسط معاً لجعل الإصبع مستقيماً وصلباً بشكل دائم. | القدم المطرقية الصلبة، الحاجة إلى ثبات دائم. | تصحيح دائم للتشوه، يوفر ثباتاً قوياً، يمنع عودة التشوه. | فقدان كامل لحركة المفصل، الحاجة لأسلاك أو براغي، مخاطر جراحية عامة. |
التحضير للجراحة:
قبل أي إجراء جراحي، سيقوم الأستاذ الدكتور محمد هطيف وفريقه بإجراء تقييم شامل يشمل مراجعة التاريخ الطبي، الفحص البدني، والفحوصات المخبرية والأشعة اللازمة. سيتم شرح تفاصيل الإجراء، المخاطر المحتملة، وخطوات التعافي بشكل وافٍ للمريض لضمان فهمه الكامل وراحته النفسية.
ما بعد الجراحة:
تتطلب معظم جراحات القدم المطرقية فترة تعافٍ تتضمن استخدام حذاء خاص (بوست أوب شوز) أو جبيرة للمشي، والحد من النشاط البدني لعدة أسابيع. الألم بعد الجراحة يُدار عادةً بمسكنات الألم الموصوفة. يبدأ برنامج إعادة التأهيل والعلاج الطبيعي بعد فترة قصيرة من الجراحة للمساعدة في استعادة القوة والمرونة.
إن خبرة الأستاذ الدكتور محمد هطيف في اختيار الإجراء الجراحي الأنسب وتنفيذه بدقة متناهية تضمن أفضل النتائج الممكنة للمرضى، مع التركيز على تقليل الألم وتسريع عملية التعافي.
التعافي وإعادة التأهيل والعلاج الطبيعي بعد جراحة القدم المطرقية
تُعد مرحلة التعافي وإعادة التأهيل بعد جراحة القدم المطرقية ذات أهمية قصوى لضمان تحقيق أفضل النتائج الممكنة واستعادة وظيفة القدم بشكل كامل. إنها رحلة تتطلب الصبر والالتزام والتعاون الوثيق مع فريق الرعاية الصحية. سيقدم الأستاذ الدكتور محمد هطيف وفريقه إرشادات مفصلة لكل مريض، ولكن بشكل عام، يمكن تقسيم هذه المرحلة إلى عدة مراحل:
المرحلة الأولى: فترة التعافي الفوري (الأيام الأولى إلى الأسبوعين الأوليين)
- الراحة والرفع: بعد الجراحة مباشرة، ستحتاج القدم إلى الراحة التامة. يجب رفع القدم فوق مستوى القلب قدر الإمكان لتقليل التورم والألم، خاصة خلال الأيام القليلة الأولى.
- إدارة الألم: سيتم وصف مسكنات للألم للمساعدة في التحكم في أي إزعاج بعد الجراحة. من المهم الالتزام بالجرعات الموصوفة وتناول الأدوية في مواعيدها.
- العناية بالجرح: سيتم تزويدك بتعليمات مفصلة حول كيفية العناية بالجرح، متى يمكنك تغيير الضمادات، وكيف تحافظ على الجرح نظيفاً وجافاً لتجنب العدوى. قد يتم إزالة الغرز أو الأسلاك المؤقتة (إن وجدت) خلال زيارة المتابعة الأولى.
- الحذاء الخاص للمشي (Post-Op Shoe) أو الجبيرة: سي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.