الدليل الشامل 2026 | القدم المسطحة المكتسبة لدى البالغين (الفلات فوت): الأسباب، التشخيص، وأحدث طرق العلاج لإنقاذ قوس القدم
ما هي القدم المسطحة المكتسبة لدى البالغين (Adult Acquired Flatfoot Deformity)؟
هي حالة طبية يفقد فيها قوس القدم الطولي الداخلي شكله الطبيعي تدريجياً خلال مرحلة البلوغ، مما يؤدي إلى تسطح القدم وانهيارها نحو الداخل (القدم الروحاء). يحدث هذا الانهيار غالباً بسبب ضعف، التهاب، أو تمزق في الوتر الظنبوبي الخلفي (Posterior Tibial Tendon - PTTD) ، وهو الداعم الرئيسي للقوس. تتسبب هذه الحالة في ألم مزمن، تورم في الكاحل الداخلي، وتغير في شكل القدم يعيق المشي. يشمل العلاج الأولي (في المراحل المبكرة) الراحة، الأجهزة التقويمية (الضبانات)، والعلاج الطبيعي. أما في المراحل المتقدمة (تشوه صلب)، فقد يتطلب الأمر تدخلاً جراحياً معقداً لإعادة بناء القوس أو دمج المفاصل. التدخل المبكر هو مفتاح منع الإعاقة.
مقدمة: عندما ينهار أساس حركتك — ما يجب أن تعرفه كمريض عن "الفلات فوت" المكتسب
تُعد القدم البشرية أعجوبة هندسية حقيقية. فهي مصممة لتحمل وزن الجسم بالكامل، وامتصاص صدمات المشي والجري، وتوفير قوة الدفع اللازمة للحركة. في قلب هذه الهندسة يكمن "قوس القدم"، وهو الهيكل الذي يمنح القدم مرونتها وقوتها. ولكن، ماذا يحدث عندما يبدأ هذا الهيكل الأساسي في الانهيار التدريجي في مرحلة البلوغ؟
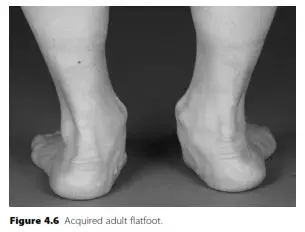
إذا كنت تشعر بألم يزداد سوءاً في الجانب الداخلي لقدمك أو كاحلك، أو لاحظت أن حذائك يبلى بشكل غير متساوٍ، أو رأيت تغيراً ملحوظاً في شكل قدمك مع مرور الوقت (حيث يصبح باطن القدم ملامساً للأرض بشكل شبه كامل)، فقد تكون تعاني من حالة شائعة ومؤلمة تُعرف باسم القدم المسطحة المكتسبة لدى البالغين (Adult Acquired Flatfoot Deformity - AAFFD) ، والتي ترتبط ارتباطاً وثيقاً بحالة تُسمى خلل الوتر الظنبوبي الخلفي (PTTD) .
الفرق الجوهري: ليست مجرد "فلات فوت" منذ الطفولة
من الأهمية بمكان التمييز بين القدم المسطحة المكتسبة، والقدم المسطحة المرنة (Flexible Flatfoot) التي قد يولد بها بعض الأشخاص وتستمر معهم منذ الطفولة. الأشخاص الذين يعانون من القدم المسطحة منذ الطفولة غالباً ما يعيشون حياتهم دون ألم أو مشاكل وظيفية كبيرة، لأن أجسامهم تكيفت مع هذا الهيكل.
أما القدم المسطحة المكتسبة ، فهي تتطور في سن متأخرة (عادة بعد سن الأربعين)، وتكون مصحوبة بتغيير ميكانيكي حيوي (Biomechanical) جذري يسبب ألماً شديداً، تورماً، وتدهوراً وظيفياً يتفاقم بمرور الوقت إذا لم يُعالج. إنها ليست مجرد مشكلة جمالية، بل هي انهيار هيكلي يمكن أن يؤثر بشكل كبير على جودة حياتك، ويقيد قدرتك على المشي، وممارسة الرياضة، وحتى القيام بالأنشطة اليومية البسيطة.
من هو الأكثر عرضة؟
غالبًا ما تكون النساء في منتصف العمر (خاصة بعد انقطاع الطمث) وكبار السن أكثر عرضة للإصابة بها، ولكنها يمكن أن تصيب أي شخص، بما في ذلك الرياضيين أو الأشخاص الذين تتطلب وظائفهم الوقوف لفترات طويلة. قد تبدأ الأعراض خفيفة (مثل ألم بسيط بعد الوقوف)، ثم تتطور لتشمل تورمًا ملحوظاً، وتشوهًا واضحًا في القدم والكاحل، وصعوبة بالغة في المشي.
الخبر السار هو أن هناك العديد من خيارات العلاج المتاحة، بدءًا من التدابير التحفظية (غير الجراحية) وصولاً إلى التدخلات الجراحية الترميمية المتقدمة. في عيادات الأستاذ الدكتور محمد هطيف — استشاري جراحة العظام والمفاصل والعمود الفقري في صنعاء، اليمن — ندرك تمامًا مدى تأثير هذه الحالة المنهكة على حياتك. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية في جراحة القدم والكاحل، يقدم الدكتور هطيف رعاية شاملة وشخصية لكل مريض، بهدف إيقاف تدهور القدم واستعادة وظيفتها الطبيعية بدون ألم.
يهدف هذا الدليل الطبي الموسوعي إلى تزويدك بكل المعلومات التي تحتاجها حول القدم المسطحة المكتسبة، بدءًا من فهم التشريح المعقد للقدم، مروراً بأسباب انهيار القوس، وكيفية التشخيص الدقيق (خاصة في المراحل المبكرة)، وصولًا إلى استعراض شامل لخيارات العلاج المتاحة وبرامج التعافي.
الفصل الأول: تشريح قوس القدم السليم (هندسة الدعم والمرونة)
لفهم ما يحدث في القدم المسطحة المكتسبة، يجب أن نفهم أولاً كيف تعمل القدم السليمة وكيف تحافظ على قوسها. القدم ليست مجرد كتلة عظمية واحدة، بل هي هيكل ديناميكي ومعقد يتكون من 26 عظمة، و33 مفصلاً، وأكثر من 100 وتر ورباط وعضلة تعمل معًا بتناغم مذهل.
1. أقواس القدم (The Arches of the Foot)
القدم السليمة ليست مسطحة بطبيعتها، بل تحتوي على ثلاثة أقواس رئيسية تعمل كـ "هيكل تعليق" (Suspension System):
*
القوس الطولي الإنسي (Medial Longitudinal Arch):
هو القوس الأكبر والأكثر وضوحاً، يقع على الجانب الداخلي للقدم. وهو القوس الأساسي الذي نركز عليه عند الحديث عن "تسطح القدم".
*
القوس الطولي الوحشي (Lateral Longitudinal Arch):
يقع على الجانب الخارجي للقدم، وهو أقل ارتفاعاً.
*
القوس العرضي (Transverse Arch):
يمتد عبر مشط القدم.
وظيفة القوس الطولي الإنسي:
هذا القوس يعمل كزنبرك طبيعي؛ فهو ينضغط لامتصاص صدمة ارتطام القدم بالأرض (Shock Absorption)، ثم يرتد عائداً ليمنح القدم القوة الدافعة اللازمة للخطوة التالية (Propulsion). كما أنه يوزع وزن الجسم بالتساوي عبر القدم.
2. الوتر الظنبوبي الخلفي (Posterior Tibial Tendon - PTT) : البطل المجهول
هذا الوتر هو الهيكل الأكثر أهمية في هذه الحالة المرضية.
*
المنشأ والمسار:
يبدأ هذا الوتر من عضلة في عمق الجزء الخلفي من الساق (عضلة السمانة)، ويمتد إلى أسفل الكاحل، حيث يمر خلف "الكعب الداخلي" (البروز العظمي على الجانب الداخلي للكاحل - Medial Malleolus)، ثم يتفرع ليتصل بعدة عظام صغيرة في باطن القدم (خاصة العظم الزورقي Navicular bone وعظام الكعب).
*
الوظيفة الحيوية:
الوتر الظنبوبي الخلفي هو الداعم العضلي الأساسي للقوس الطولي الإنسي. وظيفته الرئيسية هي
"الاستلقاء" (Inversion)
و
"الثني الأخمصي" (Plantarflexion)
. بعبارة أبسط، هو الذي يرفع قوس القدم لأعلى ويثبت القدم ويمنعها من الانهيار نحو الداخل (الكب المفرط - Overpronation) عند المشي. تخيل أنه كالحبل القوي الذي يشد قوس الجسر ليبقى مرتفعاً.
3. الأربطة الداعمة (The Static Stabilizers)
بينما يوفر الوتر (عضلة) الدعم الديناميكي (الحركي)، فإن الأربطة توفر الدعم الثابت (الاستاتيكي). أهم هذه الأربطة التي تتأثر بانهيار القوس:
*
الرباط الزنبركي (Spring Ligament):
يربط عظم العقب (Calcaneus) بالعظم الزورقي (Navicular)، ويدعم رأس عظم الكاحل (Talus) لمنعه من السقوط.
*
الرباط الدالي (Deltoid Ligament):
رباط قوي جداً على الجانب الداخلي للكاحل.
*
اللفافة الأخمصية (Plantar Fascia):
شريط ليفي قوي يمتد من الكعب إلى أصابع القدم، يعمل كوتر وتر لدعم القوس.
الفصل الثاني: آلية انهيار القوس (ماذا يحدث في القدم المسطحة المكتسبة؟)
القدم المسطحة المكتسبة لدى البالغين ليست حدثاً مفاجئاً، بل هي سلسلة من الانهيارات الميكانيكية التي تبدأ عادة بضعف أو تلف في الوتر الظنبوبي الخلفي (PTTD).
1. بداية المشكلة: خلل الوتر الظنبوبي الخلفي (PTTD)
السبب الرئيسي في الغالبية العظمى من الحالات هو التلف التدريجي للوتر الظنبوبي الخلفي.
*
التهاب الوتر (Tendinitis/Tenosynovitis):
يبدأ الأمر غالباً بالتهاب في غمد الوتر نتيجة للإجهاد المتكرر (مثل الوقوف الطويل، زيادة الوزن، أو الجري).
*
التمزق الجزئي (Tendinosis/Partial Tear):
مع استمرار الإجهاد وضعف التروية الدموية (خاصة في المنطقة خلف الكعب الداخلي)، يبدأ نسيج الوتر بالتنكس (Degeneration) والتمزق الجزئي، مما يجعله أطول وأضعف، ويفقد قدرته على الشد.
*
التمزق الكامل (Complete Tear):
في المراحل المتقدمة، قد ينقطع الوتر تماماً.
2. تأثير الدومينو (The Domino Effect of Arch Collapse)
عندما يفشل الوتر الظنبوبي الخلفي في أداء وظيفته، تتغير الميكانيكا الحيوية للقدم بأكملها:
1.
سقوط القوس:
يفقد القوس الطولي الإنسي دعمه الرئيسي ويبدأ بالانهيار نحو الأرض.
2.
ميلان الكعب (Valgus Heel):
ينحرف عظم الكعب (Calcaneus) نحو الخارج.
3.
تباعد القدم (Forefoot Abduction):
ينحرف الجزء الأمامي من القدم نحو الخارج، مما يجعلك ترى "أصابع أكثر" عند النظر إلى قدمك من الخلف (Too Many Toes Sign).
4.
فشل الأربطة (Ligament Failure):
مع انهيار القوس، ينتقل كل الضغط إلى الأربطة (خاصة الرباط الزنبركي والرباط الدالي). بمرور الوقت، تتمدد هذه الأربطة وتتمزق وتفشل هي الأخرى، مما يسرع من عملية التشوه.
5.
تغير محاذاة العظام:
تسقط عظمة الكاحل (Talus) للأسفل والداخل، مما يؤدي إلى عدم استقرار في المفاصل.
6.
تصلب التشوه (Rigid Deformity):
إذا لم يُعالج التشوه وهو لا يزال مرناً، تتكيف المفاصل مع الوضع الخاطئ، وتتآكل الغضاريف، وتتصلب المفاصل، مما يؤدي إلى التهاب المفاصل (Arthritis) وصعوبة بالغة في تصحيح القدم حتى جراحياً.
جدول (1): مقارنة بين القدم السليمة والقدم المسطحة المكتسبة
| الميزة الميكانيكية/التشريحية | القدم السليمة | القدم المسطحة المكتسبة (PTTD) | العواقب السريرية |
|---|---|---|---|
| القوس الطولي الإنسي | مرتفع وداعم. | منهار ومسطح. | ألم في باطن القدم، تعب سريع عند المشي. |
| الوتر الظنبوبي الخلفي | قوي ومشدود. | ملتهب، ممدد، أو ممزق. | ألم وتورم خلف الكعب الداخلي، ضعف في رفع القدم. |
| محاذاة عظم الكعب (Heel) | مستقيم (محايد). | مائل بقوة نحو الخارج (Valgus). | ضغط غير طبيعي على الجانب الخارجي للكاحل. |
| الجزء الأمامي للقدم (Forefoot) | مصطف مع مؤخرة القدم. | منحرف نحو الخارج (Abduction). | علامة "الأصابع الكثيرة" (Too Many Toes Sign)، تشوه في الحذاء. |
| مرونة المفاصل | مرنة، تسمح بالتكيف. | تتصلب تدريجياً في وضع التشوه. | تطور التهاب المفاصل (Arthritis)، ألم مزمن. |
| القدرة على الوقوف على أطراف الأصابع | سهلة، يرتفع القوس. | صعبة جداً أو مستحيلة، القوس لا يرتفع. | فقدان القوة الدافعة (Propulsion) عند المشي. |
الفصل الثالث: الأسباب وعوامل الخطر (لماذا ينهار القوس؟)
إن فهم سبب الإصابة يساعد في الوقاية وتحديد خطة العلاج. القدم المسطحة المكتسبة هي غالباً نتاج عوامل متعددة تتراكم بمرور الوقت.
1. الأسباب الرئيسية:
- خلل الوتر الظنبوبي الخلفي (PTTD): كما ذكرنا، هو السبب الأكثر شيوعاً (أكثر من 80% من الحالات).
- إصابات حادة (Trauma): تمزق مفاجئ في الأربطة الداعمة للقوس (مثل الرباط الزنبركي) أو كسور معقدة في منتصف القدم أو الكاحل قد تؤدي إلى تسطح القدم لاحقاً (Post-traumatic flatfoot).
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يهاجم المفاصل، ويمكن أن يدمر الأربطة والأوتار التي تدعم قوس القدم، مسبباً تسطحاً شديداً.
- الاعتلال العصبي (Neuropathic Arthropathy / Charcot Foot): شائع لدى مرضى السكري، حيث يؤدي تلف الأعصاب إلى فقدان الإحساس وضعف الأربطة وتدمير مفاصل وعظام القدم دون أن يشعر المريض، مما يؤدي إلى انهيار القوس.
2. عوامل الخطر (التي تزيد من احتمالية الإصابة بـ PTTD):
- العمر: أكثر شيوعاً بعد سن الأربعين، حيث تفقد الأوتار ترويتها الدموية ومرونتها، مما يجعلها عرضة للتنكس والتمزق.
- الجنس: تصيب النساء بنسبة أكبر بكثير من الرجال (حوالي 3 أضعاف)، وقد يكون للتغيرات الهرمونية تأثير على صحة الأوتار.
- السمنة وزيادة الوزن (Obesity): الوزن الزائد يضع حملاً ميكانيكياً هائلاً ومستمراً على قوس القدم والوتر الظنبوبي الخلفي، مما يسرع من انهيارهما.
- الأمراض المزمنة: السكري، ارتفاع ضغط الدم، والأمراض التي تؤثر على تدفق الدم يمكن أن تضعف الأوتار.
- الأنشطة عالية التأثير (High-Impact Activities): الرياضات التي تتضمن الجري المستمر أو القفز، أو الوظائف التي تتطلب الوقوف لفترات طويلة على أسطح صلبة.
- حقن الكورتيزون المتكررة: حقن الكورتيزون في الوتر قد تضعف نسيجه وتزيد من خطر تمزقه.
الفصل الرابع: مراحل المرض والأعراض السريرية (كيف تكتشف الانهيار مبكراً؟)
تمر القدم المسطحة المكتسبة الناتجة عن خلل الوتر الظنبوبي الخلفي (PTTD) بعدة مراحل. التشخيص في المراحل المبكرة هو مفتاح النجاح في العلاج التحفظي وتجنب الجراحة.
1. المرحلة الأولى (المرحلة المبكرة - الالتهاب):
- حالة الوتر: ملتهب ومتورم (Tenosynovitis)، لكنه لا يزال سليماً من حيث الطول والقوة (لم يتمزق ولم يتمدد بشكل كبير).
- حالة القوس: القوس لا يزال موجوداً ولم ينهار بشكل ملحوظ. القدم مرنة.
-
الأعراض:
- ألم وتورم على طول الجانب الداخلي للكاحل والقدم (على مسار الوتر).
- يزداد الألم مع النشاط (المشي، الوقوف الطويل) ويقل بالراحة.
- ألم عند لمس الوتر خلف الكعب الداخلي.
- المريض يستطيع الوقوف على أطراف أصابع قدم واحدة، لكن قد يشعر بألم.
2. المرحلة الثانية (المرحلة المتوسطة - التمزق والانهيار المرن):
- حالة الوتر: الوتر متمدد، ممزق جزئياً، وأضعف بكثير من الطبيعي.
- حالة القوس: القوس يبدأ في الانهيار والتسطح. الكعب يميل نحو الخارج (Valgus)، ومقدمة القدم تنحرف (Abduction).
- حالة المفاصل: التشوه لا يزال مرناً (Flexible Deformity)، أي أن الطبيب يمكنه إعادة القدم إلى وضعها الصحيح يدوياً.
-
الأعراض:
- ألم مستمر في الجانب الداخلي للكاحل، وقد يبدأ الألم في الظهور في الجانب الخارجي للكاحل (بسبب انضغاط عظم الكعب ضد الشظية نتيجة لميلان القدم).
- تشوه واضح في شكل القدم وتسطح القوس.
- شعور بالضعف عند محاولة الدفع بالقدم أثناء المشي.
- علامة حاسمة: المريض يجد صعوبة كبيرة أو لا يستطيع الوقوف على أطراف أصابع القدم المصابة بمفردها (Single-limb heel rise test).
3. المرحلة الثالثة (المرحلة المتقدمة - التشوه الصلب والتهاب المفاصل):
- حالة الوتر: الوتر ممزق بالكامل أو متمدد لدرجة فقدان أي وظيفة.
- حالة القوس والمفاصل: القوس منهار تماماً. التشوه أصبح صلباً (Rigid/Fixed Deformity) . لا يمكن إعادة القدم إلى وضعها الطبيعي يدوياً لأن المفاصل تكيفت مع الوضع الخاطئ وتصلبت.
-
الأعراض:
- ألم مزمن وشديد.
- ألم كبير في الجانب الخارجي للكاحل (Impingement).
- التهاب مفاصل (Arthritis) في المفاصل الخلفية للقدم (مثل مفصل تحت الكاحل Subtalar joint).
- تآكل شديد في شكل الأحذية.
- صعوبة بالغة في المشي وإعاقة وظيفية كبيرة.
4. المرحلة الرابعة (تأثر مفصل الكاحل الرئيسي):
- نفس أعراض المرحلة الثالثة، ولكن التشوه والتهاب المفاصل يمتد ليصيب مفصل الكاحل الرئيسي (Ankle Joint)، مما يؤدي إلى ميلان الكاحل بأكمله.
الفصل الخامس: التشخيص الدقيق (عيون الخبير هي الفيصل)
التشخيص الدقيق لمرحلة المرض هو الذي يحدد خطة العلاج. في مركز البروفيسور محمد هطيف ، يتم التشخيص من خلال تقييم سريري دقيق مدعوم بالتصوير المتقدم.
1. الفحص السريري الدقيق:
- مراقبة المشية (Gait Analysis): يراقب الطبيب كيف يمشي المريض لملاحظة انهيار القوس، وميلان الكعب، وعلامة "الأصابع الكثيرة" (Too Many Toes sign) عند النظر للقدم من الخلف.
- جس القدم والكاحل: للبحث عن نقاط الألم والتورم، خاصة على طول مسار الوتر الظنبوبي الخلفي وعلى الجانب الخارجي للكاحل.
- تقييم مرونة التشوه: يحرك الطبيب مفاصل القدم لتحديد ما إذا كان التشوه مرناً (يمكن تقويمه يدوياً - مرحلة 2) أو صلباً (مرحلة 3). هذا فحص حاسم لقرار الجراحة.
-
اختبار الوقوف على كعب واحد (Single-Limb Heel Rise Test):
- يُطلب من المريض الوقوف على قدم واحدة (المصابة) ورفع الكعب عن الأرض للوقوف على أطراف الأصابع.
- في القدم السليمة، يرتفع الكعب ويدور نحو الداخل (Inversion)، ويرتفع القوس.
- في حالة خلل الوتر (PTTD)، يجد المريض صعوبة بالغة أو عجزاً تاماً عن رفع الكعب، ولا يدور الكعب للداخل.
2. التصوير الطبي (Imaging):
-
الأشعة السينية (X-rays) بوضعية تحميل الوزن (Weight-bearing X-rays):
- تُعد خطوة أساسية. يجب أن تؤخذ والمريض واقف ليتحمل المفصل الوزن.
- تُظهر مدى انهيار القوس، زوايا العظام (زاوية ميري Meary's angle، زاوية الكاحل والعقب)، ووجود التهاب مفاصل (تآكل الغضاريف).
-
الموجات فوق الصوتية (Ultrasound):
- مفيدة جداً وسريعة لتقييم الأنسجة الرخوة. يمكنها إظهار التهاب الوتر الظنبوبي الخلفي، تراكم السوائل حوله، أو وجود تمزقات جزئية.
-
التصوير بالرنين المغناطيسي (MRI):
- هو المعيار الذهبي لتقييم حالة الأنسجة الرخوة بدقة عالية.
- يُظهر بوضوح درجة تمزق الوتر الظنبوبي الخلفي، حالة الأربطة الداعمة (مثل الرباط الزنبركي Spring Ligament)، ووجود أي وذمة عظمية (Bone Edema) أو التهاب مفاصل مبكر.
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم بشكل أساسي في المراحل المتقدمة (المرحلة 3 و 4) لتقييم التهاب المفاصل العظمي (Arthritis) بشكل دقيق، وتخطيط العمليات الجراحية المعقدة (مثل عمليات دمج المفاصل).
الفصل السادس: استراتيجيات العلاج (من التحفظي إلى الجراحي)
الهدف من العلاج هو تخفيف الألم، إيقاف تدهور انهيار القوس، تحسين وظيفة القدم، وتجنب الحاجة إلى عمليات جراحية معقدة. يعتمد اختيار العلاج بشكل أساسي على مرحلة المرض ودرجة الألم.
أولاً: العلاج التحفظي (غير الجراحي) - الخط الأول (للمرحلتين 1 و 2 المبكرة)
في المراحل المبكرة، عندما يكون الوتر ملتهباً فقط أو ممزقاً جزئياً والتشوه لا يزال مرناً، يكون العلاج التحفظي فعالاً جداً في وقف تقدم الحالة.
-
الراحة وتعديل النشاط:
- الخطوة الأهم هي التوقف عن الأنشطة التي تسبب الألم وتزيد الإجهاد على الوتر (مثل الجري أو الوقوف الطويل). التحول إلى رياضات منخفضة التأثير (السباحة، ركوب الدراجة الثابتة).
-
إدارة الألم والالتهاب:
- استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو النابروكسين لتقليل التورم والألم (تحت إشراف طبي).
- تطبيق كمادات الثلج لمدة 20 دقيقة، 3-4 مرات يومياً.
-
التثبيت (Immobilization):
- في حالات الالتهاب الحاد أو الألم الشديد، قد يوصي الدكتور هطيف باستخدام "حذاء المشي الطبي" (CAM Boot) أو وضع القدم في جبس خفيف لفترة قصيرة (3-6 أسابيع) لإراحة الوتر تماماً والسماح بتقليل الالتهاب.
-
الأجهزة التقويمية والضبانات المخصصة (Custom Orthotics & Bracing):
- الضبانات (Orthotics): حشوات حذاء مصممة خصيصاً لتناسب قدم المريض. وظيفتها دعم القوس الطولي الإنسي المنهار، وتخفيف الشد على الوتر الظنبوبي الخلفي. هي أساس العلاج التحفظي طويل الأمد.
- دعامات الكاحل (Ankle Braces): في الحالات الأكثر تقدماً (المرحلة 2)، قد يتطلب الأمر دعامة مخصصة تمتد فوق الكاحل (مثل AFO - Ankle Foot Orthosis) لتوفير دعم أقوى وتصحيح ميلان الكعب.
-
العلاج الطبيعي (Physical Therapy):
-
حاسم جداً بعد فترة التثبيت الأولية. يهدف إلى:
- تقوية الوتر الظنبوبي الخلفي (تمارين استطالة وتقوية متدرجة).
- استطالة وتر العرقوب (Achilles Tendon) المائل، لأن شد وتر العرقوب يُفاقم من تسطح القدم.
-
حاسم جداً بعد فترة التثبيت الأولية. يهدف إلى:
- تخفيف الوزن: لتقليل الحمل الميكانيكي على الوتر.
ثانياً: التدخل الجراحي (متى يصبح مشرط الجراح ضرورياً؟)
يُلجأ إلى العلاج الجراحي عندما يفشل العلاج التحفظي في تخفيف الألم بعد فترة كافية (عادة 3-6 أشهر)، أو إذا كانت الحالة متقدمة جداً عند التشخيص (التشوه صلب، الوتر مقطوع بالكامل).
جراحات القدم المسطحة معقدة وتتطلب مهارة عالية، وهو ما يميز البروفيسور محمد هطيف ، حيث يتم اختيار نوع الجراحة بناءً على مرحلة المرض.
1. جراحات المراحل المبكرة إلى المتوسطة (المرحلة 2) - جراحات الحفاظ على المفاصل:
في هذه المرحلة، لا يزال التشوه مرناً، والهدف هو إصلاح الأنسجة الرخوة وإعادة محاذاة العظام مع الحفاظ على حركة المفاصل. تُجرى عادة مجموعة من الإجراءات في عملية واحدة:
*
تنظيف الوتر (Tenosynovectomy):
(للمرحلة 1) استئصال الأنسجة الملتهبة حول الوتر.
*
نقل الأوتار (Tendon Transfer):
إجراء شائع جداً. نظراً لتلف الوتر الظنبوبي الخلفي، يقوم الجراح بنقل وتر سليم (عادةً الوتر المثني الطويل للأصابع - FDL) وتثبيته في العظم الزورقي ليقوم بوظيفة الوتر التالف في دعم القوس.
*
قطع وتصحيح العظام (Osteotomies):
لأن نقل الوتر وحده لا يكفي غالباً للحفاظ على القوس، يجب تصحيح العظام هيكلياً:
*
قطع عظم العقب (Calcaneal Osteotomy):
يتم قطع عظم الكعب وتحريكه نحو الداخل وتثبيته بمسامير، لتصحيح ميلان الكعب (Valgus) وتقليل الشد على الوتر المنقول.
*
قطع العظم الإسفيني أو استطالة العمود الجانبي (Lateral Column Lengthening):
لتقويم الجزء الأمامي من القدم المنحرف للخارج.
*
تطويل وتر العرقوب (Achilles Tendon Lengthening):
لأن شد وتر العرقوب شائع ويساهم في التشوه.
2. جراحات المراحل المتقدمة (المرحلة 3 و 4) - جراحات دمج المفاصل (Arthrodesis):
في هذه المرحلة، يكون التشوه صلباً وغير قابل للتقويم اليدوي، مع وجود التهاب مفاصل (Arthritis) مؤلم. الحفاظ على المفاصل لم يعد ممكناً، والهدف هو تقويم القدم وتخفيف الألم بشكل دائم عن طريق التضحية بحركة بعض المفاصل.
*
الدمج الثلاثي (Triple Arthrodesis):
هو الإجراء القياسي للتشوه الصلب. يتم تنظيف الغضاريف التالفة ودمج ثلاثة مفاصل رئيسية في مؤخرة القدم (المفصل تحت الكاحل، المفصل العجبي النردي، والمفصل الكاحلي الزورقي) باستخدام مسامير أو صفائح. هذا الإجراء يقوّم القدم بشكل دائم ويزيل ألم التهاب المفاصل.
*
دمج الكاحل (Ankle Arthrodesis) أو استبدال مفصل الكاحل:
إذا كان التهاب المفاصل والتشوه قد امتد ليشمل مفصل الكاحل الرئيسي (المرحلة 4).
الفصل السابع: رحلة التعافي بعد جراحة القدم المسطحة (الطريق نحو استعادة الخطوة)
جراحات القدم المسطحة المكتسبة، سواء الترميمية أو الدمج، هي جراحات كبرى تتطلب فترة تعافٍ طويلة والتزاماً صارماً من المريض ببرنامج التأهيل.
1. فترة عدم تحميل الوزن (Non-Weight Bearing Period):
- هي المرحلة الأهم لضمان التئام العظام والأوتار.
- عادةً ما يُمنع المريض من وضع أي وزن على القدم المصابة لمدة تتراوح بين 6 إلى 8 أسابيع .
- يتم استخدام جبس صلب أو حذاء المشي الطبي (CAM boot)، ويُعتمد على العكازات، المشاية، أو سكوتر الركبة للتنقل.
2. فترة تحميل الوزن التدريجي (Partial Weight Bearing):
- بعد التأكد من التئام العظام جزئياً (عبر الأشعة السينية الدورية التي يجريها د. هطيف)، يُسمح للمريض بالبدء في تحميل الوزن تدريجياً على القدم.
- تستمر هذه المرحلة عادة من 4 إلى 6 أسابيع إضافية.
3. العلاج الطبيعي والتأهيل (Physical Therapy):
- بمجرد السماح بتحميل الوزن، يبدأ برنامج مكثف للعلاج الطبيعي.
- الهدف: استعادة القوة (خاصة لعضلات الساق والوتر المنقول إن وُجد)، تحسين نطاق الحركة في المفاصل المتبقية، وتدريب المريض على المشي بطريقة صحيحة ومتوازنة.
4. التوقعات الزمنية (Prognosis):
- التعافي الكامل من جراحة القدم المسطحة عملية بطيئة.
- العودة للأنشطة اليومية والعمل: قد تستغرق من 3 إلى 4 أشهر.
- التعافي النهائي والعودة للأنشطة الرياضية: قد يتطلب الأمر من 6 أشهر إلى سنة كاملة حتى يختفي التورم تماماً وتستقر القدم.
- النجاح: الجراحات التي يُجريها جراحون خبراء مثل الأستاذ الدكتور محمد هطيف تحقق معدلات نجاح عالية جداً في تخفيف الألم المزمن، تصحيح التشوه، واستعادة قدرة المريض على المشي بأمان.
خاتمة: لا تتجاهل ألم قدمك.. التدخل المبكر هو الحل
القدم المسطحة المكتسبة لدى البالغين ليست مجرد تغير في شكل القدم، بل هي حالة تقدمية يمكن أن تسرق منك قدرتك على الحركة وتملأ أيامك بالألم إذا تُركت دون علاج. فهمك لآلية هذه الحالة، من ضعف الوتر الظنبوبي الخلفي إلى انهيار القوس، هو خطوتك الأولى نحو الشفاء.
التشخيص المبكر هو المفتاح السحري؛ ففي المراحل الأولى، يمكن إيقاف التدهور ببساطة باستخدام الضبانات المخصصة والعلاج الطبيعي. أما التأخير، فيؤدي حتماً إلى تشوه صلب يتطلب جراحات معقدة.
إذا كنت تعاني من ألم في الكاحل الداخلي، أو لاحظت تغيراً في شكل قوس قدمك، لا تتردد في استشارة خبير متخصص.