إجابة سريعة (الخلاصة): القدم الجوفاء الحنفاء الروحاء هي تشوه معقد في القدم يتميز بتقوس زائد في باطن القدم، محدودية حركة مفصل الكاحل، والتواء الكعب نحو الداخل. يشمل العلاج خيارات غير جراحية مثل الأجهزة التقويمية والعلاج الطبيعي، أو جراحية لتصحيح التوازن العضلي والعظام واستعادة الوظيفة الطبيعية للقدم.
مقدمة: فهم تشوه القدم الجوفاء الحنفاء الروحاء
تُعد القدم أساس حركتنا واستقرارنا، وأي خلل فيها يمكن أن يؤثر بشكل كبير على جودة الحياة. من بين التشوهات التي قد تصيب القدم، يأتي تشوه "القدم الجوفاء الحنفاء الروحاء" أو ما يُعرف طبيًا بـ "Equinocavovarus Foot Deformity" كواحد من أكثر الحالات تعقيدًا وتحديًا، حيث يجمع بين عدة تشوهات في آن واحد. هذا التشوه ليس مجرد مشكلة جمالية، بل يؤثر على طريقة المشي، يسبب الألم، ويحد من القدرة على ممارسة الأنشطة اليومية بشكل طبيعي.
في هذا الدليل الشامل، نهدف إلى تبسيط هذا المفهوم الطبي المعقد، وتقديمه بلغة واضحة ومطمئنة لمرضانا الكرام في اليمن والخليج العربي. سنتناول كل ما يتعلق بهذه الحالة: من ماهيتها وأسبابها، مرورًا بأعراضها وكيفية تشخيصها، وصولًا إلى أحدث وأنجع طرق العلاج، سواء كانت غير جراحية أو جراحية، بالإضافة إلى رحلة التعافي والتأهيل.
نحن ندرك حجم القلق الذي قد ينتاب المريض عند تشخيص حالة معقدة كهذه. لذا، سيتم التركيز هنا على تقديم معلومات دقيقة ومدعومة بالخبرة الطويلة، مع التأكيد على أن الشفاء والعودة إلى حياة طبيعية أمر ممكن جدًا تحت رعاية طبية متخصصة.
في هذا السياق، يبرز اسم الأستاذ الدكتور محمد هطيف كأحد أبرز الرواد والخبراء في مجال جراحة العظام وعلاج تشوهات القدم في اليمن والمنطقة. بفضل سنوات خبرته الطويلة، وكفاءته العالية في التعامل مع الحالات الأكثر تعقيدًا، أصبح الدكتور هطيف مرجعًا موثوقًا للمرضى الباحثين عن حلول فعالة ودائمة لهذه المشكلات. إن منهجه الشامل والمبني على أحدث التقنيات العالمية، يضمن للمرضى الحصول على أفضل رعاية ممكنة، من التشخيص الدقيق إلى التخطيط العلاجي الفردي، وصولاً إلى مرحلة التعافي الكامل.
دعونا نبدأ هذه الرحلة المعرفية معًا، لنفهم "القدم الجوفاء الحنفاء الروحاء" بشكل أعمق، ولنخطو بثقة نحو الشفاء والأمل.
فهم تشوه القدم: ما هي القدم الجوفاء الحنفاء الروحاء؟
لفهم "القدم الجوفاء الحنفاء الروحاء"، يجب أن نفكك الاسم المركب إلى أجزائه الرئيسية. تشير هذه المصطلحات إلى مجموعة من التشوهات التي تتجمع لتشكل صورة معقدة للقدم:
- القدم الجوفاء (Pes Cavus): هذا هو المكون الأساسي، ويعني زيادة في تقوس باطن القدم (القوس الطولي). بدلاً من أن يكون القوس طبيعيًا، يصبح عاليًا جدًا، مما يضع ضغطًا غير طبيعي على مقدمة القدم والكعب.
- القدم الروحاء (Equinus): يشير إلى وضعية "القدم الحصانية" أو "القدم المدببة"، حيث يكون الكاحل في وضع انثناء أخمصي دائم، أي أن مقدمة القدم تتجه نحو الأسفل. هذا يحد بشكل كبير من قدرة المريض على رفع القدم للأعلى (الثني الظهري لمفصل الكاحل)، مما يجعل المشي صعبًا وغير مستقر.
- القدم الحنفاء (Varus): يعني التواء أو انحراف الكعب (الجزء الخلفي من القدم) نحو الداخل، مما يجعل القدم تميل على حافتها الخارجية.
عندما تتجمع هذه التشوهات الثلاثة – التقوس الزائد (جوفاء)، وضعية القدم الحصانية (روحاء)، والتواء الكعب للداخل (حنفاء) – فإننا نتحدث عن "القدم الجوفاء الحنفاء الروحاء". إنها حالة معقدة تؤثر على توازن القدم واستقرارها، وتؤدي إلى العديد من المشكلات الوظيفية والألم.
صورة عامة للتشوه:
تخيل قدمًا تكون فيها:
1.
القوس مرتفعًا جدًا:
مما يجعل القدم تبدو وكأنها "مقبوضة".
2.
الكعب ملتويًا للداخل:
مما يجعل باطن القدم يواجه القدم الأخرى.
3.
مقدمة القدم متجهة للأسفل:
وكأنك تمشي على أطراف أصابعك بشكل دائم.
هذا المزيج من التشوهات يؤدي إلى توزيع غير متساوٍ للوزن على القدم، مما يسبب نقاط ضغط عالية، غالبًا ما تكون في قاعدة الأصابع وعلى الحافة الخارجية للقدم، وبالتالي يسبب الألم وتكوين الكالو (مسمار القدم) وصعوبات في اختيار الأحذية.
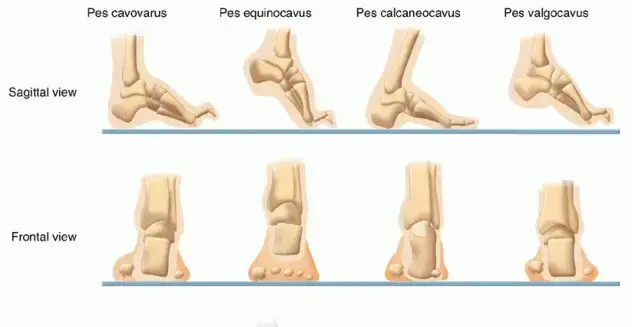
أنواع تشوهات القدم الجوفاء الأخرى
غالبًا ما تأتي القدم الجوفاء مصحوبة بتشوهات أخرى. إليك نظرة على بعض الأنواع الشائعة، والتي قد تتشابه أو تختلف عن القدم الجوفاء الحنفاء الروحاء:
| نوع التشوه | الوصف المبسط | المكونات الرئيسية |
|---|---|---|
| القدم الجوفاء (Pes Cavus) | تقوس مفرط في باطن القدم. | زيادة قوس القدم الطولي. |
| القدم الجوفاء الحنفاء (Pes Cavovarus) | تقوس مفرط في القدم مع التواء الكعب نحو الداخل. | قوس قدم عالٍ، التواء الكعب للداخل. |
| القدم الجوفاء الروحاء (Pes Equinocavus) | تقوس مفرط في القدم مع وضعية انثناء أخمصي دائم في الكاحل. | قوس قدم عالٍ، محدودية رفع القدم للأعلى (وضعية روحاء). |
| القدم الجوفاء الكعوبية (Pes Calcaneocavus) | تقوس مفرط في القدم مع الكعب المرتفع جدًا. | قوس قدم عالٍ، الكعب في وضعية ثني ظهري مفرط. |
| القدم الجوفاء القفداء (Pes Valgocavus) | تقوس مفرط في القدم مع التواء الكعب نحو الخارج (أقل شيوعًا). | قوس قدم عالٍ، التواء الكعب للخارج. |
| القدم الجوفاء الحنفاء الروحاء (Pes Equinocavovarus) | مزيج من التقوس المفرط، محدودية حركة الكاحل، والتواء الكعب للداخل. | قوس قدم عالٍ، وضعية روحاء في الكاحل، التواء الكعب للداخل. يُعد هذا النوع هو الأكثر تعقيدًا وتحديًا في العلاج. |
تعتبر "القدم الجوفاء الحنفاء الروحاء" من أكثر هذه الأنواع تعقيدًا، وعادة ما تكون مكتسبة في معظم الحالات، أي أنها تتطور بمرور الوقت وليست موجودة منذ الولادة في كثير من الأحيان، وتتطلب خطة علاجية دقيقة ومخصصة.
تشريح القدم ببساطة: كيف تعمل قدمك؟
لفهم كيف يتطور تشوه القدم الجوفاء الحنفاء الروحاء، من المفيد أن نلقي نظرة مبسطة على تشريح القدم ووظائفها الطبيعية. القدم ليست مجرد كتلة عظمية، بل هي تحفة هندسية معقدة تتكون من 26 عظمة، و33 مفصلاً، وأكثر من 100 وتر ورباط، تعمل جميعها بتناغم لدعم وزن الجسم، امتصاص الصدمات، والمساعدة في الحركة.
المكونات الرئيسية للقدم:
-
العظام:
- الكاحل (Ankle Bones): تتكون من عظم الساق (Tibia) وعظم الشظية (Fibula) اللذان يشكلان مفصل الكاحل مع عظم الكاحل (Talus).
- عظام رسغ القدم (Tarsals): وهي 7 عظام كبيرة في الجزء الخلفي والمتوسط من القدم (منها الكاحل والكعب).
- عظام مشط القدم (Metatarsals): وهي 5 عظام طويلة تمتد من منتصف القدم إلى الأصابع.
- عظام الأصابع (Phalanges): وهي العظام الصغيرة التي تشكل الأصابع.
- المفاصل: تسمح المفاصل بحركة القدم في اتجاهات متعددة، وهي ضرورية للمشي والجري.
- الأربطة: هي أنسجة قوية تربط العظام ببعضها البعض وتوفر الاستقرار للمفاصل.
- الأوتار: هي حبال قوية تربط العضلات بالعظام، وتنقل القوة العضلية لتحريك القدم والأصابع.
-
العضلات:
تنقسم إلى:
- عضلات خارجية (Extrinsic Muscles): تبدأ من الساق وتنتهي في القدم، وهي مسؤولة عن الحركات الكبيرة للقدم والكاحل. (مثل العضلة الشظوية الطويلة، العضلة الظنبوبية الأمامية والخلفية).
- عضلات داخلية (Intrinsic Muscles): تبدأ وتنتهي داخل القدم، وهي مسؤولة عن الحركات الدقيقة للأصابع ودعم قوس القدم.
كيف يحدث الخلل في حالة القدم الجوفاء الحنفاء الروحاء؟
في حالة القدم الجوفاء الحنفاء الروحاء، تحدث تغيرات في هذه المكونات مما يؤدي إلى التشوه:
- الكاحل الروحاء (Equinus deformity of the ankle): يعني أن مفصل الكاحل يفتقر إلى القدرة على الثني الظهري الكافي (رفع القدم للأعلى). هذا غالبًا ما يكون بسبب قصر في وتر أخيل (وتر العرقوب) أو عضلات الساق الخلفية، أو بسبب وضعية غير طبيعية لعظم الكاحل (Talus).
- الكعب الحنفاء (Hindfoot varus): يحدث عندما ينقلب عظم الكعب (Calcaneus) إلى الداخل. قد يكون هذا مرنًا في البداية ولكنه يصبح صلبًا بمرور الوقت.
- عظم الكاحل (Talus): قد يدور بشكل غير طبيعي، ويتحرك عظم الزورقي (Navicular) والعظم المكعب (Cuboid) من مكانهما الطبيعي في مفصل شوبارت (Chopart joint)، مما يؤدي إلى عدم استقرار القدم الوسطى.
- مشط القدم الأول الروحاء (Plantarflexed position of the first metatarsal bone): غالبًا ما يكون العظم الأول من عظام مشط القدم (الذي يتصل بإبهام القدم) متجهًا نحو الأسفل بشكل دائم، مما يساهم في زيادة تقوس القدم الأمامية.
- أصابع القدم المخلبية (Claw toes): بسبب اختلال توازن العضلات، تنثني الأصابع بشكل غير طبيعي، مما يجعلها تبدو كالمخالب. قد يصيب هذا التشوه إبهام القدم أو جميع الأصابع.
هذه التغييرات في مواقع العظام وتوازن العضلات والأوتار هي التي تخلق الصورة المعقدة والمميزة للقدم الجوفاء الحنفاء الروحاء. إن فهم هذه التغييرات التشريحية يساعد في فهم سبب الأعراض المختلفة وخيارات العلاج المتاحة.
الأسباب والعوامل المؤدية لظهور القدم الجوفاء الحنفاء الروحاء
إن فهم أسباب القدم الجوفاء الحنفاء الروحاء هو خطوتنا الأولى نحو التشخيص الصحيح والعلاج الفعال. على الرغم من أن بعض الحالات قد لا يكون لها سبب واضح ومحدد (حالات مجهولة السبب Idiopathic)، إلا أن الغالبية العظمى تنجم عن خلل في توازن العضلات والأعصاب التي تتحكم في القدم.
نظريات حول أسباب التشوه:
يتفق معظم الخبراء على أن السبب الرئيسي يكمن في اختلال التوازن العضلي، والذي قد ينجم عن مشكلات عصبية. تُشبه هذه الحالة بـ "قصة من الفشل المتكرر في فهم المسببات الأساسية وآليات التشوه". ومع ذلك، هناك بعض النظريات السائدة:
-
اختلال التوازن العضلي (Muscle Imbalance):
- ضعف العضلة الظنبوبية الأمامية (Anterior Tibial Muscle): هذه العضلة مسؤولة عن رفع القدم للأعلى (الثني الظهري). إذا كانت ضعيفة، فإن عضلات أخرى (مثل العضلة الشظوية الطويلة Peroneus Longus) تفرط في النشاط لسحب القدم نحو الأسفل (الانثناء الأخمصي) بشكل مفرط، وخاصة عظم مشط القدم الأول، مما يزيد من تقوس القدم الأمامية.
- نشاط زائد لعضلات باطن القدم (Intrinsic Muscles): لتحقيق الثبات، قد تفرط العضلات الصغيرة داخل القدم في الانقباض، مما يرفع القوس بشكل أكبر ويسبب تشوه الأصابع المخلبية.
- ضعف العضلة الشظوية القصيرة (Peroneus Brevis): هذه العضلة تساعد في ثني القدم للخارج. ضعفها يؤدي إلى نشاط زائد للعضلة الظنبوبية الخلفية (Posterior Tibial Muscle) التي تسحب الكعب للداخل، مما يسبب وضعية الكعب الحنفاء (Varus).
- محاولة تعويضية فاشلة: في محاولة لتعويض ضعف العضلات الرئيسية، قد تعمل عضلات أخرى بجهد أكبر وبشكل غير فعال، مما يزيد من التشوه بمرور الوقت. على سبيل المثال، قد تحاول عضلات باسطة الأصابع الطويلة (long toe extensors) تعويض ضعف العضلة الظنبوبية الأمامية، مما يؤدي إلى فرط بسط مفاصل مشط القدم-سلامية (Metatarsophalangeal joints) وبالتالي تفاقم تقوس القدم والأصابع المخلبية.
-
الأمراض العصبية والعضلية (Neuromuscular Conditions):
غالبًا ما يكون تشوه القدم الجوفاء الحنفاء الروحاء علامة على مشكلة عصبية كامنة. هذه المشكلات تؤثر على الأعصاب التي تتحكم في عضلات القدم والساق، مما يؤدي إلى اختلال التوازن العضلي. تشمل هذه الحالات:- مرض شاركو-ماري-توث (Charcot-Marie-Tooth Disease - CMT): وهو السبب الأكثر شيوعًا. إنه اضطراب عصبي وراثي يؤثر على الأعصاب الطرفية، مما يسبب ضعفًا تدريجيًا وضمورًا في عضلات الساق والقدم.
- الشلل الدماغي (Cerebral Palsy): قد يؤدي إلى تشنج عضلي واختلال في توازن العضلات.
- السنسنة المشقوقة (Spina Bifida): تشوه خلقي في العمود الفقري يؤثر على الأعصاب وقد يسبب ضعفًا في الأطراف السفلية.
- شلل الأطفال (Polio): على الرغم من ندرته الآن، إلا أنه كان سببًا شائعًا لتشوهات القدم.
- إصابات الحبل الشوكي (Spinal Cord Injuries): قد تؤدي إلى ضعف عضلات القدم.
- السكتة الدماغية (Stroke): يمكن أن تسبب ضعفًا في جانب واحد من الجسم، بما في ذلك القدم.
- الأورام العصبية (Neuropathies): أي تلف في الأعصاب يمكن أن يؤدي إلى هذا التشوه.
-
العوامل الوراثية (Genetic Factors):
في بعض الحالات، قد يكون هناك استعداد وراثي للقدم الجوفاء، خاصة إذا كانت مرتبطة بأمراض وراثية مثل شاركو-ماري-توث. -
إصابات القدم أو الكاحل (Foot or Ankle Trauma):
كسور سابقة أو إصابات شديدة في القدم أو الكاحل قد تؤدي إلى تندب أو ضعف عضلي، مما يساهم في تطور التشوه بمرور الوقت. -
الشد المحدود في مفصل الكاحل (Limited Ankle Dorsiflexion):
إحدى النتائج الوظيفية الهامة للتشوه هي محدودية الثني الظهري لمفصل الكاحل. قد يكون هذا بسبب قصر وتر أخيل ( وتر العرقوب) المعزول (وهو أمر نادر)، أو قد يكون بسبب وضعية أفقية مكتسبة لعظم الكاحل.
التاريخ الطبي للمريض:
من المهم جدًا للأستاذ الدكتور محمد هطيف وفريقه الطبي معرفة التاريخ الطبي الكامل للمريض، بما في ذلك أي أمراض عصبية أو إصابات سابقة. هذا يساعد في تحديد السبب الجذري للتشوه وتصميم خطة علاجية فعالة وموجهة. إن التشخيص المبكر للأمراض العصبية الكامنة يلعب دورًا حاسمًا في إدارة الحالة ومنع تفاقمها.
الأعراض والعلامات: كيف تظهر القدم الجوفاء الحنفاء الروحاء؟
تتطور أعراض القدم الجوفاء الحنفاء الروحاء تدريجيًا على مر السنين، مما يجعلها غالبًا ما يتم تجاهلها في مراحلها المبكرة. ومع تفاقم التشوه، تصبح الأعراض أكثر وضوحًا وتأثيرًا على جودة حياة المريض. من المهم جدًا الانتباه لهذه العلامات والبحث عن استشارة طبية متخصصة.
الأعراض الشائعة التي قد يشتكي منها المريض:
-
الألم (Pain):
- الموقع: غالبًا ما يتركز الألم في الجزء الخارجي من القدم، أسفل الكعب، وفي مقدمة القدم (خاصة أسفل رؤوس الأمشاط) وعلى طول القوس العالي.
- النوع: قد يكون الألم حادًا أو مزمنًا، يزداد سوءًا مع الوقوف أو المشي لفترات طويلة.
- السبب: ينتج عن نقاط الضغط العالية غير الطبيعية التي تتكون بسبب التشوه، وكذلك عن إجهاد العضلات والأربطة في محاولة الحفاظ على الثبات.
-
صعوبة المشي والتوازن (Difficulty Walking and Balance Issues):
- المشية غير الطبيعية: يميل المريض إلى المشي على الحافة الخارجية للقدم.
- عدم الاستقرار: يشعر المريض بعدم الثبات ويزداد خطر السقوط، خاصة على الأسطح غير المستوية.
- صعوبة في رفع القدم: بسبب وضعية الكاحل الروحاء، يواجه المريض صعوبة في رفع مقدمة القدم، مما قد يؤدي إلى "المشية الساقطة" (Foot Drop) أو تعثر القدم عند المشي.
-
تشوهات الأصابع (Toe Deformities):
- الأصابع المخلبية (Claw Toes): تنثني الأصابع بشكل مفرط عند المفاصل، مما يجعلها تبدو كالمخالب. هذا يسبب احتكاكًا مؤلمًا مع الأحذية.
- الكالو (Calluses) ومسامير القدم (Corns): تتشكل هذه التصلبات الجلدية المؤلمة على نقاط الضغط العالية، مثل رؤوس الأمشاط وأطراف الأصابع، نتيجة للاحتكاك المستمر مع الأحذية أو الأرض.
-
صعوبة في اختيار الأحذية (Difficulty with Footwear):
- بسبب الشكل غير الطبيعي للقدم والقوس العالي والأصابع المخلبية، يجد المرضى صعوبة بالغة في العثور على أحذية مريحة ومناسبة.
- قد تظهر تقرحات أو جروح على الجلد نتيجة الاحتكاك المستمر.
-
تعب القدم والساق (Foot and Leg Fatigue):
- بسبب الجهد الزائد الذي تبذله العضلات لتعويض التشوه والحفاظ على المشية، يشعر المريض بتعب وإجهاد سريع في القدم والساقين.
-
تصلب القدم (Foot Stiffness):
- مع تقدم الحالة، قد تصبح القدم أكثر تصلبًا وتقل مرونة المفاصل، مما يزيد من صعوبة الحركة وتفاقم الألم.
-
تغيرات في المظهر الجسدي:
- القدم تبدو أقصر وأكثر سُمكًا، مع قوس مرتفع جدًا وتركيز الوزن على الجزء الأمامي والخلفي من القدم.
- الكعب ملتوي للداخل بشكل واضح.
متى يجب زيارة الطبيب؟
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت تتفاقم بمرور الوقت، أو تؤثر على قدرتك على المشي وممارسة الأنشطة اليومية، فمن الضروري استشارة طبيب متخصص في جراحة العظام وتصحيح تشوهات القدم، مثل الأستاذ الدكتور محمد هطيف . التشخيص المبكر والعلاج المناسب يمكن أن يوقف تقدم التشوه، يخفف الألم، ويحسن من وظيفة القدم بشكل كبير.
التشخيص الدقيق للقدم الجوفاء الحنفاء الروحاء
تعتمد فعالية العلاج بشكل كبير على دقة التشخيص. يقوم الأستاذ الدكتور محمد هطيف باتباع منهج شامل لتقييم حالة القدم الجوفاء الحنفاء الروحاء، يتضمن الفحص السريري الدقيق والاستعانة بالتقنيات التصويرية المتقدمة.
1. الفحص السريري الشامل:
أولى الخطوات وأهمها هي الفحص السريري الذي يجريه الدكتور هطيف، حيث يقوم بـ:
- تقييم التاريخ المرضي (Medical History): يسأل الدكتور عن الأعراض التي يعاني منها المريض، متى بدأت، مدى شدتها، وهل تتفاقم مع النشاط. كما يستفسر عن أي أمراض عصبية، إصابات سابقة، أو تاريخ عائلي لتشوهات القدم.
- ملاحظة المشية (Gait Analysis): يطلب من المريض المشي لمسافة قصيرة لملاحظة كيفية توزيع الوزن، طريقة وضع القدم على الأرض، وأي علامات لعدم التوازن أو المشية غير الطبيعية.
-
فحص القدم في وضع الوقوف والجلوس:
- تقييم شكل القدم: يلاحظ الدكتور ارتفاع قوس القدم، وضعية الكعب (هل هو ملتوي للداخل؟)، وجود الأصابع المخلبية، والكالو أو مسامير القدم.
- تقييم المرونة (Flexibility): يحدد الدكتور ما إذا كانت التشوهات مرنة (يمكن تصحيحها يدويًا) أم صلبة (ثابتة ولا يمكن تصحيحها)، وهذا أمر حاسم لتحديد خطة العلاج.
- تقييم حركة المفاصل: يقيس مدى حركة مفصل الكاحل (خاصة الثني الظهري)، ومفاصل القدم الأخرى.
- تقييم القوة العضلية والإحساس العصبي: يقوم باختبار قوة عضلات الساق والقدم، ويتحقق من الإحساس في القدم للتأكد من عدم وجود مشكلة عصبية كامنة.
2. الفحوصات التصويرية (Imaging Studies):
للحصول على صورة واضحة للعظام والمفاصل، قد يطلب الدكتور هطيف إجراء بعض الفحوصات التصويرية:
-
الأشعة السينية (X-rays):
- تُؤخذ صور بالأشعة السينية للقدم والكاحل من زوايا مختلفة (أمامية، جانبية، مائلة، مع تحمل الوزن) لتقييم شكل العظام، وضعية المفاصل، ودرجة التشوه العظمي.
- تساعد الأشعة السينية في تحديد قياسات معينة للقوس الزائد، وزاوية الكعب، وتحديد ما إذا كانت هناك أي تغيرات تنكسية في المفاصل.
-
التصوير بالرنين المغناطيسي (MRI):
- إذا كان هناك اشتباه في وجود مشكلة في الأنسجة الرخوة (مثل الأوتار والأربطة والعضلات) أو لتحديد مدى تضرر الأعصاب، يمكن استخدام الرنين المغناطيسي لتقديم صور تفصيلية لهذه الهياكل.
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم أحيانًا لتقديم صور ثلاثية الأبعاد للعظام، خاصة في التخطيط للجراحات المعقدة، لتحديد العلاقات المعقدة بين العظام بشكل أكثر دقة.
3. الفحوصات الخاصة بالأعصاب والعضلات:
إذا اشتبه الدكتور هطيف في وجود مشكلة عصبية كامنة (خاصة إذا لم يكن هناك سبب واضح للتشوه)، قد يطلب فحوصات إضافية مثل:
-
تخطيط كهربائية العضلات (Electromyography - EMG) ودراسات توصيل الأعصاب (Nerve Conduction Studies - NCS):
- تساعد هذه الفحوصات في تحديد ما إذا كان هناك تلف في الأعصاب أو ضعف في العضلات ناتج عن مشكلة عصبية، كما في حالة مرض شاركو-ماري-توث.
بعد جمع كل هذه المعلومات، يكون لدى الأستاذ الدكتور محمد هطيف صورة كاملة وشاملة لحالة المريض، مما يمكنه من وضع خطة علاجية مخصصة وفعالة لتحقيق أفضل النتائج الممكنة.
خيارات العلاج: رحلة نحو قدم صحية ونشطة
تعتمد خطة علاج القدم الجوفاء الحنفاء الروحاء على عدة عوامل، بما في ذلك شدة التشوه، مرونته (هل يمكن تصحيحه يدويًا؟)، عمر المريض، الأعراض التي يعاني منها، والسبب الكامن وراء التشوه. يهدف العلاج إلى تخفيف الألم، تحسين وظيفة القدم، استعادة الثبات، ومنع تفاقم التشوه. يقدم الأستاذ الدكتور محمد هطيف نهجًا علاجيًا متكاملًا يبدأ عادة بالخيارات غير الجراحية، وينتقل إلى الجراحة عند الضرورة.
أولاً: الخيارات العلاجية غير الجراحية (Conservative Treatment)
تُعد الخيارات غير الجراحية هي الخطوة الأولى، خاصة في الحالات الخفيفة أو المرنة، وتهدف إلى تخفيف الأعراض وإبطاء تقدم التشوه.
-
الأجهزة التقويمية ومقومات القوس (Orthotics and Arch Supports):
- الوصف: تُصمم هذه الأجهزة خصيصًا لكل مريض، وتوضع داخل الحذاء لدعم القوس العالي، وتوزيع الضغط بشكل متساوٍ على باطن القدم، وتثبيت الكعب.
- الهدف: تقليل الألم، تحسين الاستقرار، ومنع تفاقم التشوه.
- ملاحظة: يجب أن تكون مصنوعة بشكل احترافي ومخصصة لضمان أقصى فائدة.
-
العلاج الطبيعي (Physical Therapy):
-
الوصف:
يشمل برنامجًا مكثفًا من التمارين الموجهة لـ:
- إطالة الأوتار والعضلات المشدودة: مثل وتر أخيل وعضلات الساق الخلفية، لزيادة الثني الظهري للكاحل.
- تقوية العضلات الضعيفة: عضلات الساق والقدم لتحسين التوازن العضلي ودعم القوس.
- تحسين المرونة: في مفاصل القدم والكاحل.
- تمارين التوازن: لزيادة ثبات المريض وتقليل خطر السقوط.
- الهدف: تخفيف الألم، استعادة المدى الحركي، تقوية العضلات، وتحسين المشية.
-
الوصف:
يشمل برنامجًا مكثفًا من التمارين الموجهة لـ:
-
الأحذية المناسبة (Proper Footwear):
- الوصف: يُنصح بارتداء أحذية ذات كعب منخفض، دعم جيد للقوس، ونعل سميك ومريح، ومقدمة واسعة لاستيعاب الأصابع المخلبية وتجنب الضغط عليها.
- الهدف: تقليل الاحتكاك، حماية القدم، وتوفير الراحة.
-
الأدوية ومسكنات الألم (Medication):
- الوصف: يمكن استخدام مسكنات الألم التي لا تستلزم وصفة طبية (مثل الأيبوبروفين) أو الأدوية المضادة للالتهاب لتخفيف الألم والالتهاب.
- **
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
اقرأ الدليل الشامل: تثبيت المفصل تحت الكاحلي المعزول: دليلك الشامل لوداع آلام القدم واستعادة حركتك مع الأستاذ الدكتور محمد هطيف