إجابة سريعة (الخلاصة): العظم الزورقي الإضافي هو عظم صغير إضافي يتواجد أحيانًا بجانب العظم الزورقي الأصلي في القدم، وقد يسبب ألمًا وتورمًا خاصة عند الشباب. يتم علاجه مبدئيًا بالطرق غير الجراحية كمسكنات الألم والجبائر والعلاج الطبيعي. إذا لم تنجح هذه الطرق، قد يُلجأ للجراحة لإزالة العظم الإضافي واستعادة وظيفة القدم بالكامل، تحت إشراف متخصص.
العظم الزورقي الإضافي: فهم شامل لراحة قدميك
تُعد القدم معجزة هندسية، فهي الأساس الذي يحمل وزن الجسم ويمكننا من المشي والجري والقفز. لكن أحيانًا، قد تحدث بعض التكوينات التي تؤثر على هذه الوظيفة الحيوية، ومنها حالة تُعرف بـ "العظم الزورقي الإضافي" (Accessory Navicular). ربما تكون قد شعرت بألم في قوس القدم أو لاحظت نتوءًا عظميًا في الجانب الداخلي لقدمك، وقد يكون هذا هو السبب.
في هذا الدليل الشامل، سنأخذكم في رحلة مفصلة لفهم كل جانب من جوانب العظم الزورقي الإضافي، من تعريفه وأسبابه إلى خيارات العلاج المتاحة، وكيف يمكنكم استعادة راحة أقدامكم وحياتكم الطبيعية. يهدف هذا المحتوى إلى تزويد المرضى الكرام في اليمن والخليج العربي بالمعلومات الدقيقة والموثوقة، مع التأكيد على أهمية الاستشارة الطبية المتخصصة، حيث يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وسمعته المرموقة، من أبرز الخبراء في جراحة العظام والمفاصل في صنعاء، اليمن، ويقدم رعاية متميزة لمرضى القدم والكاحل.
ما هو العظم الزورقي الإضافي؟ (القدم الزورقية الزائدة)
العظم الزورقي الإضافي هو عبارة عن عظم صغير زائد، أو قطعة غضروفية، يتواجد في الجانب الداخلي للقدم، بجوار العظم الزورقي (Navicular bone) الأصلي. العظم الزورقي هو أحد العظام السبع التي تشكل الجزء الخلفي من القدم (مفصل الكاحل)، ويلعب دورًا مهمًا في تكوين قوس القدم ودعمها.
يحدث هذا التكوين الإضافي نتيجة لعدم التحام مركز تعظم ثانوي (موقع تتكون فيه العظام) بشكل كامل مع العظم الزورقي الرئيسي أثناء مرحلة نمو الطفل والمراهقة. في الظروف الطبيعية، تتطور العظام وتتصل ببعضها لتشكل بنية متكاملة، لكن في بعض الأحيان، يفشل هذا الالتحام، مما ينتج عنه عظم إضافي منفصل.
هذه الحالة ليست نادرة كما قد يتصور البعض؛ فما بين 5% إلى 14% من عموم السكان قد يمتلكون هذا العظم الإضافي في إحدى قدميهم أو كلتيهما. وفي كثير من الحالات، لا يسبب هذا العظم الإضافي أي أعراض أو مشاكل على الإطلاق. ومع ذلك، عندما يبدأ في التسبب بالألم أو الانزعاج، غالبًا ما يُشار إليه باسم "متلازمة العظم الزورقي الإضافي". يرتبط هذا التكوين العظمي أحيانًا أيضًا بحالات أخرى مثل القدم المسطحة الانقلابية (Planovalgus deformity)، حيث يعاني ما يصل إلى 38.6% من الأشخاص الذين لديهم عظم زورقي إضافي من هذا النوع من القدم المسطحة.
تشريح القدم البسيط: فهم أساس المشكلة
لفهم العظم الزورقي الإضافي بشكل أفضل، دعونا نلقي نظرة مبسطة على تشريح القدم، وخاصة المنطقة التي يتواجد فيها هذا العظم.
تتكون القدم البشرية من 26 عظمة، بالإضافة إلى العديد من المفاصل والأربطة والأوتار التي تعمل معًا في تناغم لدعم وزن الجسم والسماح بالحركة المعقدة. من بين هذه العظام، يُعد "العظم الزورقي" (Navicular bone) ذا أهمية خاصة هنا. يقع هذا العظم على الجانب الداخلي لقوس القدم، ويُشبه القارب في شكله، ومن هنا جاء اسمه (Navicular تعني "على شكل قارب"). إنه يشكل جزءًا حيويًا من الجزء الأوسط للقدم، حيث يتصل بعظام أخرى مثل عظم الكاحل (Talus) وعظام الإسفين (Cuneiforms)، ويلعب دورًا محوريًا في الحفاظ على استقرار قوس القدم.
دور العظم الزورقي ووتر الظنبوبي الخلفي
يرتبط العظم الزورقي ارتباطًا وثيقًا بوتر قوي ومهم يُعرف باسم "وتر الظنبوبي الخلفي" (Posterior Tibialis Tendon - PTT). هذا الوتر يمتد من عضلة الساق الداخلية، ويمر خلف الكاحل الداخلي، ثم يتصل بالجزء الداخلي للعظم الزورقي (تحديدًا نتوء العظم الزورقي). تتمثل الوظيفة الأساسية لوتر الظنبوبي الخلفي في دعم قوس القدم، وقلب القدم للداخل (inversion)، والمساعدة في الوقوف على أطراف الأصابع. إنه أحد الأوتار الرئيسية التي تحافظ على شكل القدم وتمنعها من التسَطُّح.
عندما يتواجد العظم الزورقي الإضافي، فإنه غالبًا ما يكون جزءًا من نتوء العظم الزورقي، أو قريبًا منه، حيث يتصل وتر الظنبوبي الخلفي. هذا يعني أن العظم الإضافي يمكن أن يقع مباشرة في مسار الوتر، أو يكون متصلاً به، أو بالقرب منه، مما يفسر سبب الألم والالتهاب الذي قد يحدث في هذه المنطقة.
أنواع العظم الزورقي الإضافي
يقسم الأطباء العظم الزورقي الإضافي عادةً إلى ثلاثة أنواع رئيسية بناءً على حجمه وشكله وكيفية ارتباطه بالعظم الزورقي الرئيسي. فهم هذه الأنواع يساعد في تحديد شدة الحالة وخيارات العلاج المحتملة:
-
النوع الأول (Type I): عظم سمسمي منفصل
- الوصف: يكون هذا النوع عبارة عن عظم صغير مستدير أو بيضاوي الشكل، يُطلق عليه "عظم سمسمي" (sesamoid bone). يتواجد هذا العظم عادةً داخل وتر الظنبوبي الخلفي نفسه، أو بالقرب منه عند الجانب الداخلي السفلي للوتر، بجوار الرباط الزورقي الكعبي (spring ligament).
- الحجم: يتراوح قطره عادةً بين 2 إلى 3 مليمترات.
- الاتصال: ليس له اتصال عظمي مباشر بالعظم الزورقي الأصلي.
- الأعراض: نادرًا ما يسبب هذا النوع أعراضًا أو ألمًا، وقد يكتشف بالصدفة أثناء الفحوصات بالأشعة السينية لأسباب أخرى.
-
النوع الثاني (Type II): متصل بالغضروف (Synchondrosis)
- الوصف: هذا هو النوع الأكثر شيوعًا الذي يسبب الأعراض. في هذا النوع، يتصل العظم الإضافي بالعظم الزورقي الأصلي عن طريق "اتصال غضروفي" (synchondrosis). الاتصال الغضروفي هو نوع من المفاصل حيث ترتبط العظام ببعضها البعض بواسطة الغضروف، وليس العظم الصلب.
- الحجم: عادةً ما يكون أكبر من النوع الأول، ويتراوح حجمه بين 9 إلى 12 مليمترًا.
- الأعراض: يصبح هذا النوع غالبًا مؤلمًا عند التعرض لإصابة بسيطة في القدم أو إجهاد متكرر. قد يحدث شد أو تمزق في هذا الاتصال الغضروفي الهش نسبيًا، مما يؤدي إلى الألم والالتهاب.
- ارتباطه بالوتر: يلتصق وتر الظنبوبي الخلفي عادةً بالعظم الزورقي الإضافي في هذا النوع، مما يعني أن أي شد على الوتر يمكن أن يسحب العظم الإضافي ويسبب الألم.
-
النوع الثالث (Type III): التحام عظمي (Cornuate Navicular)
- الوصف: يُعرف هذا النوع أيضًا باسم "العظم الزورقي القرني". في هذه الحالة، يكون العظم الزورقي الإضافي قد التحم بشكل كامل مع العظم الزورقي الرئيسي، مكونًا نتوءًا عظميًا بارزًا.
- الحجم: يصبح جزءًا مدمجًا من العظم الزورقي الأصلي، وقد لا يُعتبر عظمًا "إضافيًا" بالمعنى الحرفي.
- الأعراض: عادةً ما يكون هذا النوع غير مؤلم، ولكن قد يسبب احتكاكًا مع الأحذية أو الأربطة، مما يؤدي إلى تهيج أو ألم موضعي في بعض الحالات.
يُعد النوع الثاني هو الأكثر شيوعًا وسببًا للألم، حيث أن الاتصال الغضروفي بين العظم الزورقي الإضافي والعظم الرئيسي يكون ضعيفًا وعرضة للإجهاد والالتهاب، خاصةً مع الأنشطة المتكررة أو الصدمات الخفيفة.
| نوع العظم الزورقي الإضافي | الوصف الأساسي | الحجم التقريبي | درجة الاتصال بالعظم الزورقي الرئيسي | احتمالية حدوث الأعراض |
|---|---|---|---|---|
| النوع الأول | عظم سمسمي صغير داخل وتر الظنبوبي الخلفي | 2-3 مم | لا يوجد اتصال عظمي مباشر | نادرة جدًا |
| النوع الثاني | عظم متصل بالغضروف (Synchondrosis) | 9-12 مم | اتصال غضروفي (أقل من 2 مم) | عالية (خاصة بعد الصدمات) |
| النوع الثالث | عظم ملتحم بالزورقي الرئيسي (نتوء عظمي) | جزء مدمج | التحام عظمي كامل | منخفضة (أحيانًا احتكاك) |
الأسباب والأعراض: لماذا يؤلمني؟
العظم الزورقي الإضافي نفسه ليس سببًا مباشرًا للألم في جميع الحالات. في الواقع، كثير من الناس لديهم هذا العظم ولا يشعرون بأي ألم طوال حياتهم. لكن متى يصبح هذا العظم مصدرًا للمشكلة؟
أسباب تحفيز الألم في العظم الزورقي الإضافي:
- الصدمات أو الإصابات الخفيفة المتكررة: غالبًا ما يظهر الألم لأول مرة بعد صدمة بسيطة للقدم، مثل الالتواء أو السقوط، أو نتيجة إجهاد متكرر للقدم والكاحل. هذا الإجهاد يمكن أن يسبب تمزقًا دقيقًا في الاتصال الغضروفي بين العظم الزورقي الإضافي والعظم الزورقي الرئيسي (في النوع الثاني)، مما يؤدي إلى الالتهاب والألم.
- النشاط البدني المكثف: الأنشطة التي تتضمن الكثير من المشي أو الجري أو القفز، أو الرياضات التي تضع ضغطًا كبيرًا على القدمين، يمكن أن تزيد من الإجهاد على وتر الظنبوبي الخلفي والعظم الإضافي، مما يؤدي إلى الالتهاب.
- الأحذية غير المناسبة: ارتداء أحذية ضيقة جدًا أو لا توفر الدعم الكافي لقوس القدم يمكن أن يزيد من الضغط على منطقة العظم الزورقي الإضافي، مما يسبب الاحتكاك والتهيج.
- القدم المسطحة (Flatfoot): الأشخاص الذين يعانون من القدم المسطحة (planovalgus deformity) يكونون أكثر عرضة لتطوير أعراض العظم الزورقي الإضافي. ففي القدم المسطحة، يكون قوس القدم منخفضًا، ويزداد الإجهاد على وتر الظنبوبي الخلفي الذي يحاول دعم القوس، وهذا الإجهاد الإضافي يمكن أن ينتقل إلى العظم الزورقي الإضافي المتصل بالوتر، مما يسبب الألم.
- النمو السريع في مرحلة المراهقة: خلال فترة النمو السريع، قد تصبح الأنسجة أكثر عرضة للإجهاد والإصابة. بما أن مراكز التعظم لا تندمج بشكل كامل حتى سن 9 سنوات تقريبًا، فإن المراهقين هم الفئة الأكثر شيوعًا للإصابة بهذا الألم.
- العامل الوراثي: يُعتقد أن وجود العظم الزورقي الإضافي له مكون وراثي، حيث يُحتمل أن يكون صفة وراثية سائدة (autosomal dominant trait)، مما يعني أنه قد ينتقل عبر الأجيال في العائلات.
الأعراض الشائعة للعظم الزورقي الإضافي:
عندما يصبح العظم الزورقي الإضافي مؤلمًا، فإن الأعراض غالبًا ما تكون مميزة وتتركز في منطقة معينة من القدم:
- الألم في الجانب الداخلي للقدم: هذا هو العرض الأكثر شيوعًا. يكون الألم عادةً في منتصف قوس القدم، أو على طول الحافة الداخلية للقدم، فوق العظم الزورقي مباشرة.
- نتوء عظمي مرئي أو محسوس: قد يلاحظ المريض وجود نتوء صلب أو انتفاخ على طول الجانب الداخلي لقوس القدم، والذي يمكن أن يكون مؤلمًا عند لمسه أو عند ارتداء الأحذية.
- الألم الذي يتفاقم مع النشاط: يزداد الألم عادةً مع المشي لمسافات طويلة، الجري، القفز، أو الوقوف لفترات طويلة.
- الألم عند ملامسة الأحذية: يمكن أن تسبب الأحذية الضيقة أو ذات الأربطة التي تضغط على النتوء العظمي ألمًا شديدًا.
- التورم أو الاحمرار: قد تلاحظ تورمًا خفيفًا أو احمرارًا حول النتوء العظمي في الجانب الداخلي للقدم، خاصةً بعد النشاط البدني.
- الألم عند قلب القدم للداخل: قد يشعر بعض المرضى بالألم عند محاولة قلب القدم للداخل (حركة الانقلاب - inversion)، وذلك لأن هذه الحركة تضع شدًا على وتر الظنبوبي الخلفي والعظم الإضافي.
- صعوبة في ارتداء بعض أنواع الأحذية: بسبب النتوء والألم، قد يجد المرضى صعوبة في ارتداء الأحذية العادية، ويفضلون الأحذية الواسعة أو الرياضية.
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة طبيب متخصص في جراحة العظام والمفاصل لتقييم حالتك بدقة. في صنعاء واليمن، يُعد الأستاذ الدكتور محمد هطيف مرجعًا موثوقًا للتشخيص والعلاج لهذه الحالات، حيث يقدم خبرته الطويلة في مساعدة المرضى على التخلص من الألم واستعادة كامل حركتهم.
التشخيص الدقيق: خطوتك الأولى نحو الشفاء
عند زيارتك لعيادة الأستاذ الدكتور محمد هطيف في صنعاء أو أي أخصائي عظام، ستبدأ عملية التشخيص بفحص شامل ومناقشة مفصلة لأعراضك وتاريخك الطبي. التشخيص الدقيق هو حجر الزاوية لأي خطة علاجية ناجحة.
خطوات التشخيص:
-
التاريخ المرضي (History Taking):
- سيسألك الطبيب عن طبيعة الألم: متى بدأ؟ ما هي شدته؟ ما الذي يزيده أو يقلله؟
- هل لاحظت أي نتوء أو تورم؟ هل يؤثر الألم على أنشطتك اليومية أو الرياضية؟
- هل لديك تاريخ عائلي لمشاكل القدم؟ هل سبق لك التعرض لإصابات في القدم؟
-
الفحص البدني (Physical Examination):
- سيقوم الطبيب بفحص قدمك وكاحلك بعناية، بحثًا عن علامات التورم أو الاحمرار أو النتوء العظمي في الجانب الداخلي للقدم.
- سيضغط على المنطقة لتحديد مصدر الألم بدقة.
- سيقيم مدى حركة الكاحل والقدم، وقوة وتر الظنبوبي الخلفي.
- قد يطلب منك المشي أو الوقوف على أطراف أصابعك لتقييم وظيفة القدم وتشخيص أي قدم مسطحة مصاحبة.
-
الفحوصات التصويرية (Imaging Studies):
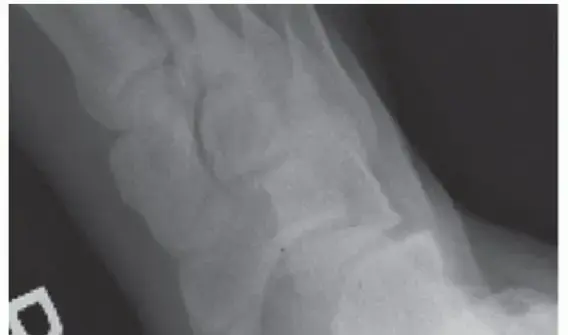
- الأشعة السينية (X-rays): هذه هي الخطوة الأولى والأكثر أهمية في التشخيص. يمكن للأشعة السينية أن تظهر بوضوح وجود العظم الزورقي الإضافي وحجمه ونوعه، بالإضافة إلى أي علامات لتغيرات عظمية أخرى. غالبًا ما يتم أخذ صور بأكثر من زاوية (مثل المنظر المائل الخارجي) لتحديد العلاقة بين العظم الإضافي والعظم الزورقي الرئيسي.
- التصوير بالرنين المغناطيسي (MRI): في بعض الحالات، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي لتقييم الأنسجة الرخوة المحيطة بالعظم الإضافي، مثل وتر الظنبوبي الخلفي والرباط الزورقي الكعبي، لتحديد ما إذا كان هناك التهاب أو تمزق في الوتر، أو تضرر في الغضروف. هذا يساعد على تأكيد التشخيص وتحديد مدى المشكلة بشكل أدق.
- الموجات فوق الصوتية (Ultrasound): يمكن استخدامها لتقييم وتر الظنبوبي الخلفي بشكل ديناميكي (أثناء الحركة) وللكشف عن الالتهاب.
- فحوصات أخرى: نادرًا ما تكون هناك حاجة إلى فحوصات أخرى مثل الأشعة المقطعية (CT scan)، ولكن قد تُستخدم في حالات معقدة لتقييم البنية العظمية ثلاثية الأبعاد.
بعد جمع كل هذه المعلومات، سيتمكن الأستاذ الدكتور محمد هطيف من وضع تشخيص دقيق ووضع خطة علاجية مخصصة لحالتك، مع الأخذ في الاعتبار عمرك، مستوى نشاطك، ومدى الأعراض.
خيارات العلاج: رحلة نحو التعافي
يهدف علاج العظم الزورقي الإضافي إلى تخفيف الألم والالتهاب، واستعادة الوظيفة الطبيعية للقدم، ومنع تكرار المشكلة. تعتمد خطة العلاج على شدة الأعراض، نوع العظم الزورقي الإضافي، ووجود أي حالات مصاحبة مثل القدم المسطحة. في غالب الأحيان، يبدأ العلاج بالطرق غير الجراحية، وقد يتم اللجوء إلى الجراحة في حال عدم استجابة المريض للعلاج التحفظي.
أولاً: العلاج غير الجراحي (التحفظي)
يهدف هذا النهج إلى إدارة الأعراض وتوفير الراحة دون الحاجة إلى تدخل جراحي. يُعد الخيار الأول لمعظم المرضى، وخاصة الأطفال والمراهقين.
-
الراحة وتعديل النشاط:
- تقليل الأنشطة المسببة للألم: تجنب أو قلل من الأنشطة التي تزيد من الضغط على القدم، مثل الجري أو القفز، لفترة من الوقت للسماح للأنسجة بالشفاء.
- الراحة: إعطاء القدم قسطًا كافيًا من الراحة هو أمر أساسي لتقليل الالتهاب والألم.
-
تطبيق الثلج:
- وضع كمادات الثلج على المنطقة المؤلمة لمدة 15-20 دقيقة عدة مرات في اليوم يساعد في تقليل التورم والالتهاب.
-
الأدوية المضادة للالتهاب (NSAIDs):
- يمكن أن تساعد الأدوية غير الستيرويدية المضادة للالتهاب مثل الإيبوبروفين (Ibuprofen) أو النابروكسين (Naproxen) في تخفيف الألم وتقليل الالتهاب. يجب استخدامها وفقًا لتعليمات الطبيب.
-
تثبيت القدم (Immobilization):
- الجبائر (Casts) أو الأحذية المشدودة (Walking Boots): في الحالات الشديدة من الألم والالتهاب، قد يوصي الأستاذ الدكتور محمد هطيف بتثبيت القدم باستخدام جبيرة أو حذاء مشدود لمدة تتراوح بين 2 إلى 4 أسابيع. هذا يساعد على تفريغ الضغط عن العظم الزورقي الإضافي ووتر الظنبوبي الخلفي، مما يسمح لهما بالشفاء.
- الضمادات الضاغطة (Compression Bandages): قد تستخدم لتوفير الدعم وتقليل التورم.
-
دعامات تقويم العظام (Orthotics) وأدوات تقويم القدم:
- تقويم العظام المخصصة (Custom Orthotics): تُصمم هذه الدعامات خصيصًا لتناسب قدم المريض، وتوفر دعمًا لقوس القدم وتقلل من الإجهاد على وتر الظنبوبي الخلفي والعظم الزورقي الإضافي. وهي فعالة جدًا في حالات القدم المسطحة المصاحبة.
- دعامات الكاحل والقدم (Ankle-Foot Orthoses - AFOs): قد تُستخدم في حالات أكثر تعقيدًا لتوفير دعم إضافي للقدم والكاحل.
-
العلاج الطبيعي (Physical Therapy):
- يلعب العلاج الطبيعي دورًا حيويًا في تقوية عضلات القدم والساق، وتحسين المرونة، واستعادة نطاق الحركة.
- يشمل العلاج الطبيعي تمارين الإطالة لوتر أخيل والعضلات الخلفية للساق، وتمارين تقوية عضلات القوس، وتقوية وتر الظنبوبي الخلفي.
- يقوم المعالج الطبيعي بتعليم المريض كيفية تعديل أنشطته ومنع تكرار الإصابة.
-
حقن الستيرويد (Corticosteroid Injections):
- في بعض الحالات، يمكن أن تُستخدم حقن الستيرويد الموضعية في المنطقة المحيطة بالعظم الزورقي الإضافي لتقليل الالتهاب والألم بشكل مؤقت. يتم ذلك تحت إشراف طبي دقيق بسبب المخاطر المحتملة للحقن المتكررة، مثل إضعاف الأنسجة.
عادة ما يستجيب معظم المرضى للعلاج غير الجراحي، خاصةً إذا تم البدء فيه مبكرًا وتحت إشراف طبيب متخصص مثل الأستاذ الدكتور محمد هطيف.
ثانياً: العلاج الجراحي
يُعد العلاج الجراحي خيارًا عندما تفشل جميع الطرق غير الجراحية في توفير الراحة الكافية من الألم، أو عندما يكون الألم شديدًا ومستمرًا، أو في حالات معينة حيث يكون العظم الإضافي كبيرًا جدًا أو مرتبطًا بشكل وثيق بالقدم المسطحة الشديدة. الهدف من الجراحة هو إزالة مصدر الألم واستعادة وظيفة القدم الطبيعية.
يوجد إجراءان جراحيان رئيسيان للعظم الزورقي الإضافي:
-
استئصال العظم الزورقي الإضافي (Excision of the Accessory Navicular):
- الإجراء: يتم إجراء شق صغير على الجانب الداخلي للقدم. يقوم الجراح، مثل الأستاذ الدكتور محمد هطيف، بتحديد موقع العظم الزورقي الإضافي وإزالته بالكامل. يتم تنظيف المنطقة المحيطة من أي نسيج ملتهب.
- الهدف: تخفيف الضغط المباشر على الأنسجة المحيطة ووتر الظنبوبي الخلفي، وبالتالي تخفيف الألم.
- الفعالية: هذا الإجراء فعال بشكل خاص في الحالات التي لا تكون فيها القدم مسطحة بشكل كبير، أو عندما يكون وتر الظنبوبي الخلفي سليمًا.
-
استئصال العظم الزورقي الإضافي مع تقدم وتر الظنبوبي الخلفي (Kidner Procedure - Excision with PTT Advancement):
- الإجراء: بالإضافة إلى إزالة العظم الزورقي الإضافي، يقوم الجراح بإعادة توصيل (أو "تقدم") وتر الظنبوبي الخلفي من مكانه الأصلي على العظم الزورقي الإضافي إلى موقع جديد وأكثر طبيعية على العظم الزورقي الرئيسي. في بعض الأحيان، قد يتضمن الإجراء أيضًا شد الوتر وتقويته إذا كان ضعيفًا أو ممتدًا.
- الهدف: ليس فقط تخفيف الألم الناتج عن العظم الإضافي، بل أيضًا تحسين دعم قوس القدم وتصحيح أي درجة من القدم المسطحة المرتبطة بالحالة. هذا الإجراء يعزز وظيفة وتر الظنبوبي الخلفي.
- الفعالية: يُعد هذا الإجراء أكثر شمولاً ويوصى به بشكل خاص للمرضى الذين يعانون من أعراض العظم الزورقي الإضافي المصحوبة بالقدم المسطحة.
ما يمكن توقعه قبل وأثناء وبعد الجراحة:
- قبل الجراحة: سيجري الأستاذ الدكتور محمد هطيف تقييمًا شاملاً، بما في ذلك الفحوصات التصويرية، وسيطلعك على تفاصيل الإجراء، والمخاطر المحتملة، ومدة التعافي المتوقعة.
- أثناء الجراحة: تُجرى الجراحة عادةً تحت التخدير الموضعي أو العام، وتستغرق عادةً حوالي ساعة إلى ساعتين. قد يتم إدخال المريض إلى المستشفى لفترة قصيرة أو قد تكون جراحة نهارية.
- بعد الجراحة: بعد الجراحة، سيتم وضع جبيرة أو حذاء مشدود على القدم لتثبيتها وحمايتها. سيُطلب منك غالبًا عدم تحميل وزن على القدم المصابة لفترة معينة، تتراوح من بضعة أسابيع إلى شهرين، حسب نوع الإجراء. سيبدأ برنامج إعادة التأهيل والعلاج الطبيعي بعد ذلك مباشرة.
يُعد العلاج الجراحي آمنًا وفعالًا للغاية عند إجرائه بواسطة جراح عظام خبير مثل الأستاذ الدكتور محمد هطيف، الذي يضمن حصول المرضى على أفضل رعاية ممكنة لتحقيق الشفاء التام والعودة إلى حياتهم الطبيعية دون ألم.
التعافي وإعادة التأهيل: خطوة بخطوة نحو الشفاء الكامل
التعافي بعد علاج العظم الزورقي الإضافي، سواء كان تحفظيًا أو جراحيًا، هو عملية تدريجية تتطلب صبرًا والتزامًا بالخطة العلاجية. يلعب برنامج إعادة التأهيل والعلاج الطبيعي دورًا حاسمًا في استعادة القوة والمرونة والوظيفة الكاملة للقدم.
مراحل التعافي بعد العلاج غير الجراحي:
إذا استجابت حالتك للعلاج غير الجراحي، فإن التعافي يركز على:
1.
الراحة والحماية:
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.