إجابة سريعة (الخلاصة): الرباط الصليبي الأمامي هو رباط رئيسي في الركبة، وإصابته تسبب عدم استقرار. يُعالج عادةً بالراحة والعلاج الطبيعي للحالات البسيطة، أو بالجراحة الترميمية لاستعادة الثبات والوظيفة، خاصةً للرياضيين، لتمكين العودة الآمنة للأنشطة الطبيعية.
دليلك الشامل لإصابات الرباط الصليبي الأمامي: استعادة الثبات والحركة برعاية الخبراء
تُعد الركبة من أهم المفاصل في جسم الإنسان، فهي مفتاح حركتنا وقدرتنا على ممارسة أنشطتنا اليومية والرياضية. داخل هذا المفصل المعقد، يقع رباط حيوي يُعرف باسم "الرباط الصليبي الأمامي" (Anterior Cruciate Ligament - ACL). عند تعرض هذا الرباط للإصابة، قد تتغير حياتك بشكل كبير، حيث تفقد الركبة ثباتها ومرونتها، مما يعيق أبسط الحركات كالمشي وصعود الدرج.
في هذا الدليل الشامل، سنأخذك في رحلة تفصيلية لفهم كل ما يتعلق بإصابات الرباط الصليبي الأمامي: بدءًا من بنيته ووظيفته، مرورًا بأسباب الإصابة وأعراضها، وصولًا إلى أحدث طرق التشخيص والعلاج، سواء الجراحي أو غير الجراحي، وخطة التعافي وإعادة التأهيل. هدفنا هو تزويدك بالمعلومات الوافية والدقيقة، بلغة بسيطة ومطمئنة، لتتمكن من اتخاذ القرارات الأفضل لصحة ركبتك.
ونحن نتحدث عن صحة الركبة في اليمن والخليج، لا بد أن نذكر قامة طبية مرموقة في هذا المجال. يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والمفاصل والعمود الفقري، وجراحة إصابات الملاعب والمناظير في صنعاء باليمن، من أبرز الخبراء في علاج إصابات الرباط الصليبي الأمامي. بفضل خبرته الواسعة وتخصصه الدقيق في جراحات الركبة والمناظير، يُقدم الدكتور هطيف حلولًا علاجية متقدمة ومبتكرة، مستخدمًا أحدث التقنيات الجراحية لضمان أفضل النتائج لمرضاه. إن وجود خبرة بحجم الدكتور هطيف يمنح المرضى في المنطقة أملًا كبيرًا في استعادة حياتهم الطبيعية وتجاوز آلامهم.
ما هو الرباط الصليبي الأمامي؟ تعريف مبسط لمشكلة شائعة
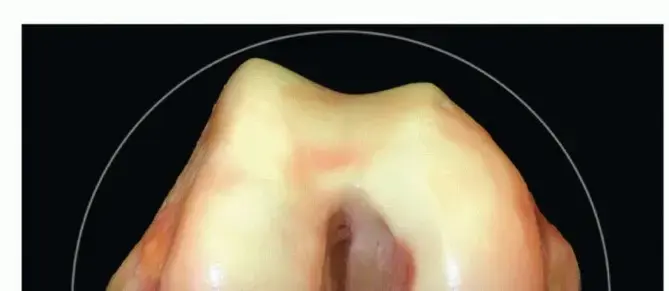
الرباط الصليبي الأمامي هو أحد الأربطة الأربعة الرئيسية التي تربط عظم الفخذ بعظم الساق داخل مفصل الركبة. تخيل الركبة كبوابة متحركة، وهذه الأربطة هي بمثابة المفصلات والحبال التي تمنع البوابة من التحرك بشكل غير طبيعي. وظيفته الأساسية هي منع عظم الساق من الانزلاق إلى الأمام بشكل مفرط تحت عظم الفخذ، وأيضًا التحكم في حركة الدوران الزائد للركبة. بعبارة أخرى، هو المثبت الرئيسي للركبة، والذي يمنحها الثبات أثناء المشي والجري والقفز والتوقف المفاجئ.
عندما يتعرض هذا الرباط للتمزق أو القطع، تفقد الركبة جزءًا كبيرًا من ثباتها، مما يؤدي إلى شعور بعدم الاستقرار، خاصةً عند محاولة تغيير الاتجاه أو القيام بحركات مفاجئة. هذا الشعور يُعرف طبيًا بـ "عدم استقرار الركبة الوظيفي" أو "انزلاق الركبة". إعادة بناء الرباط الصليبي الأمامي بشكل تشريحي تعني استعادة وظيفته بأبعادها الطبيعية وتوجيه ألياف الكولاجين الخاصة به ومواقع ارتكازه الأصلية، ليعود للركبة ثباتها وقوتها.
تشريح الركبة والرباط الصليبي الأمامي: فهم أساسيات الحركة
لفهم إصابة الرباط الصليبي الأمامي وكيفية علاجه، يجب أولاً أن نفهم قليلاً عن تشريح الركبة. الركبة مفصل معقد للغاية، يتكون من ثلاث عظام رئيسية: عظم الفخذ (الفخذ)، عظم الساق (القصبة)، والرضفة (الركبة). هذه العظام تتصل ببعضها البعض بواسطة أربطة قوية، تعمل على تثبيت المفصل ومنع الحركة المفرطة في أي اتجاه.
الرباط الصليبي الأمامي، كما ذكرنا، يقع داخل المفصل ولكن خارج الغشاء الزليلي الذي يغلف المفصل. يتكون من ألياف كولاجينية غير متوازية تنشأ من الجزء الخلفي من اللقمة الجانبية لعظم الفخذ (الجزء السفلي من عظم الفخذ)، وتندغم في الهضبة الظنبوبية (الجزء العلوي من عظم الساق) بين الشوكتين الظنبوبيتين الأنسية والوحشية.
ما يميز الرباط الصليبي الأمامي ويجعله معقدًا، هو أنه يتكون في الواقع من حزمتين رئيسيتين، وليست حزمة واحدة بسيطة:
- الحزمة الأمامية الإنسية (Anteromedial Bundle - AM): سُميت كذلك نسبةً إلى موقع ارتكازها في عظم الساق. هذه الحزمة تكون أكثر شدًا وثباتًا أثناء ثني الركبة، وتصل إلى أقصى توتر لها بين 45 و 60 درجة من الثني. تلعب دورًا رئيسيًا في التحكم في الحركة الأمامية لعظم الساق.
- الحزمة الخلفية الوحشية (Posterolateral Bundle - PL): سُميت أيضًا نسبةً لموقع ارتكازها. تكون هذه الحزمة أكثر شدًا عندما تكون الركبة ممدودة بالكامل، وتخف شدتها مع ثني الركبة، مما يسمح بحركة الدوران.
تعمل هاتان الحزمتان بشكل تآزري (متعاون) لضمان ثبات الركبة في جميع درجات الثني والدوران. فهم هذا التعقيد التشريحي هو حجر الزاوية في تقنيات إعادة بناء الرباط الصليبي الأمامي الحديثة، مثل تقنية "الحزمتين المزدوجتين" التي تهدف إلى إعادة إنشاء هذه البنية الطبيعية المعقدة.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لهذا الفهم التشريحي الدقيق، وهو ما ينعكس في دقة تشخيصه واختياره للتقنيات الجراحية التي تضمن استعادة أقرب ما يمكن للوظيفة الطبيعية للرباط، ليعود المريض إلى ممارسة حياته وأنشطته بثقة وأمان.
أسباب وعوامل الخطر لتمزق الرباط الصليبي الأمامي: لماذا يحدث؟
تحدث غالبية إصابات الرباط الصليبي الأمامي، حوالي 70% منها، نتيجة لآلية إصابة غير تلامسية، أي دون اصطدام مباشر مع شخص أو جسم آخر. هذا يعني أن الإصابة غالبًا ما تكون ناتجة عن حركة خاطئة أو مفاجئة يقوم بها الشخص نفسه. تشمل الأسباب وعوامل الخطر الشائعة ما يلي:
- الحركات الرياضية المفاجئة: الرياضات التي تتطلب توقفًا مفاجئًا، تغيير الاتجاه بسرعة، القفز والهبوط، أو الالتفاف (مثل كرة القدم، كرة السلة، التزلج، الجمباز) هي الأكثر شيوعًا.
- الهبوط الخاطئ بعد القفز: قد يؤدي الهبوط على ساق مفرودة أو في وضعية غير مستقرة إلى ضغط كبير على الرباط.
- التوقف المفاجئ مع تغيير الاتجاه: غالبًا ما يصف المرضى حركة "التواء" في الركبة حيث يثبت القدم على الأرض بينما يدور الجسم أو الجزء العلوي من الساق.
- ضربة مباشرة على الركبة: على الرغم من أنها أقل شيوعًا (30% من الحالات)، إلا أن الضربات القوية على جانب الركبة أو الجزء الخلفي منها يمكن أن تسبب تمزقًا.
- عوامل تشريحية: قد تزيد بعض الاختلافات في تشريح الركبة، مثل عرض النتوء البيني لعظم الفخذ (Intercondylar Notch) أو انحدار الهضبة الظنبوبية، من خطر الإصابة.
- عوامل عضلية عصبية: ضعف عضلات الفخذ الخلفية (أوتار الركبة) مقارنة بعضلات الفخذ الأمامية (الرباعية)، أو خلل في التوازن العضلي، يمكن أن يزيد من الضغط على الرباط.
- عوامل بيئية: أرضيات الملاعب غير المستوية أو الأحذية غير المناسبة يمكن أن تزيد من خطر الانزلاق والسقوط.
لماذا النساء أكثر عرضة للإصابة؟
من الملاحظات السريرية والبحثية الهامة أن النساء أكثر عرضة للإصابة بتمزق الرباط الصليبي الأمامي بحوالي سبع مرات مقارنة بالرجال. تعزى هذه الظاهرة إلى عدة عوامل معقدة، منها:
- الاختلافات التشريحية: لدى النساء حوض أعرض وزاوية Q أكبر (الزاوية بين عظم الفخذ والرضفة)، مما قد يزيد الضغط على الركبة.
- التوازن الهرموني: يُعتقد أن التغيرات في مستويات الهرمونات (خاصة الإستروجين) خلال الدورة الشهرية يمكن أن تؤثر على مرونة الأربطة وقوتها، مما يجعلها أكثر عرضة للتمزق.
- الاختلافات العصبية العضلية: غالبًا ما تمتلك النساء قوة عضلية أقل في أوتار الركبة مقارنة بالرباعية، ويختلف نمط هبوطهن من القفز، حيث يميلن للهبوط في وضعية ركبة أكثر استقامة، مما يزيد من الضغط على الرباط الصليبي الأمامي.
- نمط الحركة: قد تكون هناك اختلافات في كيفية تحرك النساء أثناء الأنشطة الرياضية، مما يجعلهن أكثر عرضة للوضعيات الخطرة.
فهم هذه العوامل يساعد في تصميم برامج وقائية مستهدفة، خاصةً للرياضيات، لتقليل مخاطر الإصابة.
الأعراض والعلامات: كيف تعرف أنك مصاب؟
عندما يتعرض الرباط الصليبي الأمامي للتمزق، غالبًا ما تكون الأعراض واضحة ومفاجئة. من المهم جدًا الانتباه لهذه العلامات والبحث عن المساعدة الطبية فورًا. تشمل الأعراض والعلامات الشائعة:
- صوت "فرقعة" أو "طقطقة" مسموع: العديد من المرضى يصفون سماع صوت مميز يشبه "الفرقعة" أو "الطقطقة" القوية في الركبة لحظة الإصابة.
- ألم حاد ومفاجئ: يتبع صوت الفرقعة غالبًا ألم شديد في الركبة، مما يجعل من الصعب الاستمرار في النشاط.
- تورم سريع في الركبة: تتورم الركبة بشكل ملحوظ خلال ساعات قليلة من الإصابة. هذا التورم ناتج عن نزيف داخلي في المفصل بسبب تمزق الرباط.
- فقدان القدرة على تحمل الوزن: يصبح من الصعب أو المستحيل الوقوف أو المشي على الساق المصابة.
- شعور بعدم الثبات أو "التخلخل": هذا هو العرض الأكثر دلالة على إصابة الرباط الصليبي الأمامي. يشعر المريض بأن الركبة "تتخلخل" أو "تنزلق" من مكانها، خاصة عند محاولة تغيير الاتجاه، أو النزول من الدرج، أو المشي على أرض غير مستوية.
- نقص في نطاق الحركة: قد يصعب على المريض فرد الركبة بالكامل أو ثنيها بشكل طبيعي بسبب الألم والتورم.
تاريخ الإصابة ونمطها: غالبًا ما يصف المرضى إصابة غير تلامسية تتضمن حركة محورية مع دوران داخلي أو خارجي، أو ضربة فالجوس (valgus pivoting injury) – وهي ضربة على الجانب الخارجي للركبة تدفعها للداخل – تتبعها كدمة وتورم مفاجئ في الركبة. إذا حدث تمزق في الرباط الصليبي الأمامي، فغالبًا ما يجد المرضى صعوبة في العودة إلى نفس مستوى المنافسة الرياضية دون علاج.
متى تستشير الطبيب؟
إذا تعرضت لإصابة في الركبة وظهرت عليك أي من هذه الأعراض، خاصةً الشعور بعدم الثبات، فمن الضروري استشارة طبيب متخصص في جراحة العظام والمفاصل على الفور. سيقوم الطبيب بإجراء فحص سريري دقيق وقد يطلب فحوصات تصويرية لتأكيد التشخيص.
في مركز الأستاذ الدكتور محمد هطيف ، يتم التركيز على أخذ تاريخ مرضي مفصل وإجراء فحص سريري دقيق للركبة، والذي يشمل اختبارات خاصة لتقييم ثبات الرباط الصليبي الأمامي، مثل اختبار لاكمان (Lachman test) واختبار المحور المحوري (Pivot Shift test). هذه الاختبارات، بالإضافة إلى خبرة الدكتور هطيف، تساعد في وضع التشخيص الأولي بدقة.
التشخيص والفحوصات: التأكد من طبيعة الإصابة
لتأكيد تمزق الرباط الصليبي الأمامي وتحديد مدى الإصابة، يعتمد الأطباء على مجموعة من الفحوصات الدقيقة، بدءًا من الفحص السريري وحتى التصوير المتقدم. الأستاذ الدكتور محمد هطيف يحرص على اتباع بروتوكولات تشخيصية شاملة لضمان دقة التشخيص وتحديد الخطة العلاجية الأنسب لكل مريض.
1. الفحص السريري (Physical Examination):
يبدأ التشخيص بفحص سريري شامل للركبة المصابة. خلال هذا الفحص، يقوم الطبيب بما يلي:
*
تقييم الألم والتورم:
ملاحظة حجم التورم ومدى حساسية الركبة للمس.
*
فحص نطاق الحركة:
قياس مدى قدرة المريض على ثني ومد الركبة.
*
اختبارات الثبات الخاصة:
هذه هي الأهم لتشخيص الرباط الصليبي الأمامي. يقوم الطبيب بإجراء حركات محددة للركبة لتقييم مدى ثباتها. من أبرز هذه الاختبارات:
*
اختبار لاكمان (Lachman Test):
يُعد هذا الاختبار الأكثر حساسية لتقييم سلامة الرباط الصليبي الأمامي. يقوم الطبيب بثني الركبة قليلاً ويسحب عظم الساق إلى الأمام. إذا كان الرباط ممزقًا، سيكون هناك حركة زائدة للأمام مقارنة بالركبة السليمة، مع غياب نقطة توقف قوية.
*
اختبار الانزلاق المحوري (Pivot Shift Test):
يعتبر هذا الاختبار أكثر تحديدًا، حيث يحاكي حركة عدم الاستقرار التي يصفها المريض. يقوم الطبيب بثني الركبة مع دوران داخلي وتطبيق ضغط فالجوس. في حالة تمزق الرباط، يشعر الطبيب بـ "قفزة" أو "انزلاق" عندما تعود الركبة إلى وضعها الطبيعي.
*
اختبار الدرج الأمامي (Anterior Drawer Test):
يتم إجراء هذا الاختبار والركبة مثنية بزاوية 90 درجة، ويحاول الطبيب سحب عظم الساق إلى الأمام. إذا كان هناك تمزق، ستتحرك الساق أكثر من اللازم.
2. التصوير التشخيصي (Imaging Studies):
-
الأشعة السينية (X-rays):
- على الرغم من أن الأشعة السينية لا تظهر الأربطة (فهي مصممة لتقييم العظام)، إلا أنها ضرورية لاستبعاد الكسور المرتبطة بالإصابة.
-
تُطلب عادةً لقطات معينة:
- المنظر الأمامي الخلفي (PA View): مع ثني الركبة 30 درجة وتحميل الوزن، لتقييم أي تغيرات عظمية.
- المنظر الجانبي (Lateral View).
- منظر شروق الشمس (Sunrise/Merchant View): لتقييم الرضفة (صابونة الركبة).
- منظر الساق الطويل (Long-leg Alignment View): في بعض الحالات لتقييم محاذاة الطرف السفلي بالكامل.
-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي هو المعيار الذهبي لتشخيص إصابات الرباط الصليبي الأمامي والأنسجة الرخوة الأخرى في الركبة (الغضاريف الهلالية، الأربطة الجانبية، الغضاريف المفصلية).
- يوفر صورًا تفصيلية للرباط الصليبي الأمامي، مما يسمح للطبيب بتحديد ما إذا كان هناك تمزق جزئي أو كامل، وموقعه، وأي إصابات مصاحبة في الغضاريف أو الأربطة الأخرى.
- من خلال الرنين المغناطيسي، يمكن لـ الأستاذ الدكتور محمد هطيف تحديد مدى الضرر بدقة فائقة، مما يساعد في وضع الخطة العلاجية الأكثر فعالية.
من خلال الجمع بين تاريخ المريض الدقيق، الفحص السريري المتعمق، والتقييم الدقيق لنتائج التصوير، يمكن لـ الأستاذ الدكتور محمد هطيف و فريقه الطبي تشخيص إصابة الرباط الصليبي الأمامي بدقة، وتقديم استشارة شاملة حول أفضل مسار علاجي.
مسار الإصابة الطبيعي (Natural History) والخيارات العلاجية
إن مسار الإصابة بتمزق الرباط الصليبي الأمامي يعتمد على عدة عوامل، منها عمر المريض، مستوى نشاطه البدني، وجود إصابات مصاحبة (مثل تمزق الغضاريف الهلالية أو الأربطة الأخرى)، ودرجة عدم الاستقرار الوظيفي للركبة. فهم هذه العوامل يساعد في تحديد ما إذا كان العلاج التحفظي (غير الجراحي) ممكنًا أم أن التدخل الجراحي ضروري.
1. العلاج التحفظي (غير الجراحي): هل هو خيار لك؟
نسبة صغيرة من المرضى الذين تم تحديد حالتهم بعناية قد يتمكنون من الخضوع لبرنامج تأهيلي غير جراحي ناجح. هذا الخيار غالبًا ما يكون مناسبًا للفئات التالية:
*
الأشخاص الأقل نشاطًا:
كبار السن، أو الذين لا يمارسون الرياضات التي تتطلب تغييرًا مفاجئًا في الاتجاه أو القفز.
*
المرضى الذين يعانون من تمزق جزئي غير مصحوب بعدم استقرار:
إذا كان التمزق بسيطًا ولا يسبب شعورًا بتخلخل الركبة.
*
الأشخاص الذين لا يرغبون في الجراحة لأسباب شخصية أو صحية.
برنامج العلاج التحفظي يتضمن عادةً:
*
الراحة وحماية المفصل:
استخدام عكازات لفترة قصيرة وتقليل الأنشطة التي تزيد الألم.
*
العلاج الطبيعي المكثف:
يركز على استعادة نطاق الحركة الكامل، تقوية العضلات المحيطة بالركبة (خاصة أوتار الركبة والعضلات الرباعية)، وتحسين التوازن والتنسيق.
*
دعامات الركبة:
قد يُنصح باستخدام دعامات الركبة لزيادة الثبات والشعور بالأمان أثناء الأنشطة.
تحذير هام: يجب على المريض أن يكون على دراية بأن تكرار نوبات عدم الاستقرار (الشعور بتخلخل الركبة أو انزلاقها) من المرجح أن يؤدي إلى تلف ثانوي للركبة، مثل تمزقات جديدة في الغضاريف الهلالية و/أو تلف في الغضاريف المفصلية. على المدى الطويل، من المرجح أن يصاب المرضى بنوع من التهاب المفاصل التنكسي (خشونة الركبة) بعد تمزق الرباط الصليبي الأمامي، بغض النظر عما إذا كان العلاج تحفظيًا أم جراحيًا. ومع ذلك، يهدف العلاج الجراحي غالبًا إلى تقليل شدة وتطور هذا الالتهاب.
2. العلاج الجراحي: متى يكون ضروريًا؟
غالبية الرياضيين الذين يعانون من تمزق الرباط الصليبي الأمامي لن يكونوا قادرين على أداء أنشطة تتطلب تغيير الاتجاه أو الالتفاف (Cutting and Pivoting Activities) دون إعادة بناء جراحية للرباط الصليبي الأمامي. يُصبح التدخل الجراحي ضروريًا في الحالات التالية:
- الرياضيون والأشخاص النشطون: الذين يرغبون في العودة إلى مستوى عالٍ من الأداء الرياضي.
- المرضى الذين يعانون من عدم استقرار وظيفي متكرر: حتى مع العلاج الطبيعي.
- وجود إصابات مصاحبة: مثل تمزقات في الغضاريف الهلالية أو أربطة أخرى تتطلب التدخل الجراحي.
- الأشخاص الذين يعتمدون على قوة وثبات ركبهم في عملهم أو حياتهم اليومية.
عملية إعادة بناء الرباط الصليبي الأمامي (ACL Reconstruction):
تهدف الجراحة إلى استبدال الرباط التالف بـ "رقعة" (Graft) من نسيج قوي آخر. هذه الرقعة يمكن أن تكون:
*
من جسم المريض نفسه (Autograft):
غالبًا ما تؤخذ من وتر الرضفة (Patellar Tendon)، أو أوتار الركبة (Hamstring Tendons)، أو وتر العضلة الرباعية (Quadriceps Tendon). هذه هي الطريقة الأكثر شيوعًا لأنها تقلل من خطر الرفض.
*
من متبرع (Allograft):
وتستخدم هذه الأنسجة من متبرع متوفى، وتُعد خيارًا في حالات معينة، خاصة للمرضى الأكبر سنًا أو في الجراحات المعقدة.
يتم إجراء الجراحة عادةً باستخدام المنظار الجراحي (Arthroscopy)، وهي تقنية طفيفة التوغل تتضمن إدخال كاميرا صغيرة وأدوات جراحية عبر شقوق صغيرة في الركبة. يقوم الجراح بإزالة الرباط التالف، ثم يقوم بحفر أنفاق عظمية في الفخذ والساق لتثبيت الرقعة الجديدة في الموضع التشريحي الصحيح، وتثبيتها باستخدام مسامير أو أجهزة تثبيت خاصة.
تقنية إعادة بناء الرباط الصليبي الأمامي بالحزمة المزدوجة (Double-Bundle ACL Reconstruction):
لقد تطورت تقنيات جراحة الرباط الصليبي الأمامي بشكل كبير. فبدلاً من التركيز على إعادة بناء حزمة واحدة، أظهرت الأبحاث أن إعادة بناء الرباط الصليبي الأمامي بتقنية الحزمتين المزدوجتين (Double-Bundle) يمكن أن توفر ثباتًا أقرب إلى الطبيعي للركبة، خاصة في التحكم بالدوران. هذه التقنية تهدف إلى إعادة إنشاء الحزمتين الطبيعيتين للرباط الصليبي الأمامي (الأمامية الإنسية والخلفية الوحشية) بشكل منفصل، مما يحاكي البنية التشريحية الأصلية للرباط بدقة أكبر.
يُعد الأستاذ الدكتور محمد هطيف من الجراحين المهرة الذين يتقنون هذه التقنيات المتقدمة، ويهدف إلى اختيار الأسلوب الجراحي الأمثل لكل مريض بناءً على تقييم شامل لحالته الفردية. هذه الدقة في الاختيار والتطبيق الجراحي تضمن للمرضى أفضل فرصة لاستعادة وظيفة ركبتهم بالكامل والعودة إلى أنشطتهم المفضلة.
| ميزة/خاصية | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (إعادة البناء) |
|---|---|---|
| الهدف الرئيسي | تخفيف الألم، استعادة وظيفة جزئية، تقوية العضلات المحيطة. | استعادة الثبات الكامل للركبة، تمكين العودة للأنشطة الرياضية العالية. |
| المرشحون | كبار السن، الأقل نشاطًا، التمزقات الجزئية غير المستقرة، من يرفض الجراحة. | الرياضيون، الشباب، الأشخاص النشطون، حالات عدم الاستقرار المتكررة. |
| المزايا | تجنب الجراحة، وقت تعافٍ أولي أقصر، لا توجد مخاطر جراحية. | استعادة كاملة أو شبه كاملة للثبات، تقليل خطر الإصابات الثانوية. |
| العيوب/المخاطر | خطر عدم الاستقرار المتكرر، زيادة خطر إصابات الغضاريف والخشونة لاحقًا. | مخاطر الجراحة (عدوى، تخثر)، فترة تعافٍ أطول، الحاجة للعلاج الطبيعي المكثف. |
| التعافي | أسابيع إلى أشهر لتقوية العضلات. | 6-12 شهرًا للعودة الكاملة للأنشطة الرياضية. |
| التكلفة | عادةً أقل (علاج طبيعي، أدوية، دعامات). | أعلى (جراحة، مستشفى، علاج طبيعي مطول). |
رحلة التعافي وإعادة التأهيل: خطوات نحو الشفاء الكامل
العملية الجراحية ما هي إلا الخطوة الأولى في رحلة التعافي من إصابة الرباط الصليبي الأمامي. الجزء الأكثر أهمية وحسمًا للنجاح على المدى الطويل هو برنامج إعادة التأهيل المكثف والمخصص. يهدف هذا البرنامج إلى استعادة قوة الركبة، نطاق حركتها، وتوازنها، ومن ثم العودة الآمنة للأنشطة اليومية والرياضية. يتطلب التعافي التزامًا وصبرًا، ويشرف عليه عادة أخصائي العلاج الطبيعي بالتعاون الوثيق مع الجراح، مثل الأستاذ الدكتور محمد هطيف .
تُقسم عملية إعادة التأهيل عادةً إلى مراحل، تتدرج فيها التمارين والأنشطة بناءً على تقدم المريض:
المرحلة الأولى: ما بعد الجراحة مباشرة (الأيام الأولى إلى الأسبوع 2-4)
- الأهداف: السيطرة على الألم والتورم، حماية الرقعة الجراحية، استعادة نطاق حركة جزئي، تفعيل عضلات الفخذ.
-
الأنشطة:
- الراحة والرفع: رفع الساق المصابة والثلج لتقليل التورم والألم.
- تفعيل العضلات: تمارين الانقباض الثابت لعضلات الفخذ الأمامية (الرباعية) والخلفية (أوتار الركبة).
- نطاق الحركة: تمارين سلبية وإيجابية خفيفة لاستعادة فرد الركبة بالكامل وثنيها بشكل تدريجي (بمساعدة أخصائي العلاج الطبيعي أو جهاز CPM).
- تحمل الوزن: المشي الجزئي أو الكامل باستخدام العكازات حسب توجيهات الجراح.
المرحلة الثانية: استعادة الحركة والقوة المبكرة (الأسبوع 4-12)
- الأهداف: استعادة نطاق الحركة الكامل، زيادة قوة العضلات، تحسين التحكم العصبي العضلي.
-
الأنشطة:
- تمارين المقاومة التدريجية: باستخدام الأوزان الخفيفة والأربطة المطاطية لتقوية عضلات الفخذ والساق.
- تمارين السلسلة المغلقة (Closed Chain Exercises): مثل القرفصاء الجزئية (Mini Squats)، والدفع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.