الخلاصة الطبية السريعة: التهاب العظم والغضروف السالخ هو حالة مفصلية ينفصل فيها جزء من العظم والغضروف نتيجة نقص التروية الدموية ليصبح جسما متحركا داخل المفصل. يعتمد العلاج على عمر المريض وحجم الإصابة ويشمل الراحة وتعديل النشاط أو التدخل الجراحي لتثبيت الغضروف أو زراعته.
مقدمة عن التهاب العظم والغضروف السالخ
يعد التهاب العظم والغضروف السالخ من الحالات الطبية التي تثير قلق الكثير من المرضى، خاصة الرياضيين والشباب والأهالي الذين يلاحظون آلاما مستمرة في مفاصل أبنائهم. تُعرف هذه الحالة طبيا بأنها السبب الأكثر شيوعا لتكون الأجسام السائبة داخل مفصل الركبة. تحدث هذه المشكلة عندما تتعرض منطقة من العظم الموجود تحت الغضروف مباشرة لنقص في التروية الدموية، مما يؤدي إلى تموت هذا الجزء العظمي. ونتيجة لذلك، تبدأ تغيرات تنكسية في الغضروف الذي يغطي هذا العظم.
مع مرور الوقت وتطور مسار المرض، وما لم يتم التدخل الطبي سواء بالعلاج التحفظي أو الجراحي أو حدوث التئام تلقائي، يبدأ العظم الميت والغضروف المغطي له بالانفصال تدريجيا عن العظم والغضروف السليمين المجاورين، ليتحولا معا إلى ما يسمى بالجسم السائب داخل تجويف المفصل. نحن ندرك تماما أن سماع مثل هذا التشخيص قد يكون مقلقا، ولكن بفضل التطور الطبي الكبير في مجال جراحة العظام والطب الرياضي، أصبحت خيارات العلاج متقدمة وفعالة للغاية، وتتيح للمرضى العودة إلى ممارسة حياتهم الطبيعية والرياضية بأمان.
التشريح ومواقع الإصابة الشائعة
على الرغم من أن التهاب العظم والغضروف السالخ يمكن أن يحدث في أي مفصل وفي أي جزء من الأسطح المفصلية، إلا أن مفصل الركبة هو الموقع الأكثر عرضة للإصابة على الإطلاق. وإلى جانب الركبة، تظهر هذه الحالة بمعدلات أعلى في مفاصل المرفق، الكاحل، الكتف، والورك مقارنة بالمفاصل الأخرى في الجسم.
عند الحديث عن مفصل الركبة تحديدا، تتمركز الإصابة في الغالب على اللقمة الفخذية الإنسية، وتحديدا بالقرب من نقطة اتصال الرباط الصليبي الخلفي. ومع ذلك، يمكن أن تظهر الآفة في أماكن أخرى على السطح المفصلي لهذه اللقمة، وفي بعض الأحيان قد تصيب اللقمة الفخذية الوحشية أو الربع السفلي الإنسي من عظمة الرضفة. تشير الإحصائيات الطبية إلى أن آفات اللقمة الفخذية الإنسية هي الأكثر شيوعا بشكل عام، بينما تمثل آفات اللقمة الفخذية الوحشية حوالي خمسة عشر بالمائة من الحالات، ولا تتجاوز نسبة إصابة الرضفة الخمسة بالمائة.
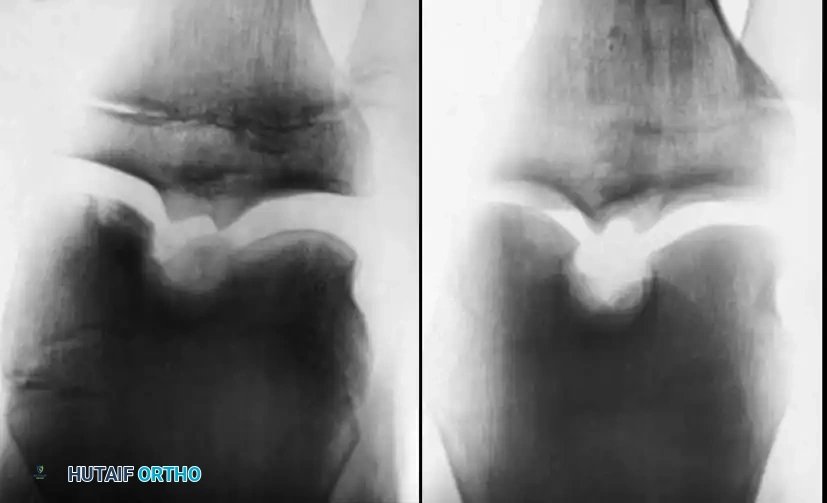
ينقسم المرضى المصابون بهذه الحالة إلى مجموعتين رئيسيتين، الأولى تضم المرضى صغار السن قبل انغلاق صفائح النمو المشاشية، وهؤلاء غالبا ما يستجيبون بشكل ممتاز للعلاج. أما المجموعة الثانية فتضم البالغين، حيث يُعتقد أن السبب لديهم قد يكون مرتبطا بمشكلة في الأوعية الدموية، وعادة ما تكون نتائج العلاج لديهم أقل إرضاء مقارنة بالأطفال والمراهقين.
الأسباب وعوامل الخطر
لا يزال السبب الدقيق وراء حدوث التهاب العظم والغضروف السالخ موضوعا للنقاش والبحث المستمر في الأوساط الطبية. لا يوجد سبب واحد قطعي، بل مجموعة من النظريات والعوامل التي تتضافر لتؤدي إلى ظهور هذه الحالة. من أهم هذه النظريات ما يلي:
- نقص التروية الدموية: انقطاع أو ضعف تدفق الدم إلى منطقة معينة من العظم تحت الغضروفي، مما يؤدي إلى تموته.
- الصدمات الدقيقة المتكررة: التعرض لإجهاد متكرر وإصابات طفيفة متتالية على المفصل، وهو ما يفسر شيوع الحالة بين الرياضيين.
- الاستعداد الوراثي: وجود تاريخ عائلي للإصابة بالمرض قد يزيد من احتمالية ظهوره.
- الاضطرابات الهرمونية واختلالات النمو: تشوهات في صفائح النمو أو مراكز التعظم الثانوية.
- الكسور العظمية الغضروفية: إصابات مباشرة تؤدي إلى كسر دقيق في العظم والغضروف.
- الاختلافات التشريحية: وجود تكوينات تشريحية غير طبيعية خلقيا في العظم تحت الغضروفي لمفصل الركبة.
وقد دفع الاختلاف الواضح في الصورة السريرية بين المريض البالغ والمريض الطفل ذو صفائح النمو المفتوحة بعض الأطباء إلى استنتاج أن التهاب العظم والغضروف السالخ لدى صغار السن قد يكون ببساطة تباينا طبيعيا في عملية النمو. وما يعزز هذه النظرية هو تكرار ظهور الآفات بشكل متماثل في كلا الجانبين والتي غالبا ما تلتئم تلقائيا.
الأعراض والعلامات السريرية
تختلف الأعراض بناء على مرحلة المرض وعمر المريض. تحدث الإصابة في الذكور بضعف معدل حدوثها في الإناث، وهي نادرة جدا لدى الأطفال دون سن العاشرة أو البالغين فوق سن الخمسين. يتميز المرض بصورتين سريريتين مختلفتين تماما إحداهما لدى الأطفال والمراهقين الصغار، والأخرى لدى المراهقين الأكبر سنا والبالغين.
الأعراض الشائعة التي يلاحظها المريض
- ألم مبهم في المفصل: العرض الأكثر شيوعا هو الشعور بانزعاج وألم غير محدد في الركبة، وغالبا ما يستمر لعدة أشهر. تشير الدراسات إلى أن حوالي ثمانين بالمائة من المرضى الصغار يعانون من الأعراض بمتوسط أربعة عشر شهرا قبل زيارة الطبيب لأول مرة.
- تاريخ من الإصابات: يذكر ما بين أربعين إلى ستين بالمائة من المرضى تعرضهم لإصابة سابقة في الركبة.
- تورم المفصل: قد يلاحظ المريض انتفاخا خفيفا في الركبة، ورغم أن الركبة قد تبدو منتفخة، إلا أنه نادرا ما يحدث انصباب مفصلي كبير.
- تصلب ومحدودية الحركة: صعوبة في ثني أو فرد الركبة بشكل كامل.
- التعليق والطقطقة: تصبح هذه الأعراض بارزة جدا بمجرد انفصال الآفة أو انفصالها جزئيا، وقد تتشابه هذه الأعراض مع أعراض تمزق الغضروف الهلالي.
- الإحساس بجسم متحرك: بمجرد حدوث الانفصال الكامل للقطعة العظمية الغضروفية، قد يتمكن المريض من تحسس جسم سائب يتحرك داخل المفصل.
العلامات التي يكتشفها الطبيب أثناء الفحص
أثناء الفحص السريري، قد يلاحظ الطبيب مضضا عند الضغط على خط المفصل أو فوق منطقة الإصابة مباشرة. كما قد يظهر ضمور في عضلة الفخذ الرباعية نتيجة عدم استخدام الطرف المصاب بشكل طبيعي لتجنب الألم. من العلامات المميزة أيضا ما يعرف بعلامة ويلسون، حيث يمشي المريض بقدم مستديرة نحو الخارج لتجنب احتكاك اللقمة الفخذية الإنسية مع الشوكة الظنبوبية الإنسية.
التشخيص والفحوصات الطبية
يعتبر التشخيص الدقيق والمبكر حجر الزاوية في نجاح خطة العلاج. يتطلب الأمر أخذ تاريخ مرضي مفصل وإجراء فحص بدني شامل لاستبعاد الأسباب الأخرى لأمراض الركبة. تعتمد عملية التشخيص بشكل أساسي على التصوير الطبي المتقدم.
التصوير بالأشعة السينية
يُعد الفحص بالأشعة السينية أداة تشخيصية أساسية. نظرا لأن الآفة تقع في الغالب على الجانب الداخلي للقمة الفخذية الإنسية، فإن المنظر النفقي أو منظر الثلم بين اللقمتين يكون الأكثر وضوحا لإظهار الإصابة. يجب إجراء صور شعاعية روتينية أمامية خلفية وجانبية. من الضروري الحصول على صور شعاعية للمقارنة في المرضى الأطفال والمراهقين، حيث يمكن الخلط بين الآفة ومراكز التعظم الشاذة الثنائية التي قد تسبب أعراضا مؤقتة ولكنها عادة ما تختفي تلقائيا خلال ستة إلى اثني عشر شهرا. يذكر أن الإصابة تكون ثنائية الجانب في حوالي ثلاثين بالمائة من المرضى.
التصوير بالرنين المغناطيسي
يعتبر التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم مدى ارتباط القطعة المنفصلة وحيويتها. يساعد هذا الفحص في تحديد ما إذا كانت القطعة مستقرة أم غير مستقرة. وجود سائل حول القطعة أو مناطق كيسية بؤرية تحتها يعد من أفضل المؤشرات على عدم الاستقرار، بينما غياب منطقة ذات كثافة إشارة عالية عند واجهة القطعة والعظم يعد علامة موثوقة على استقرار الآفة. كما يفيد الرنين المغناطيسي في تحديد الإصابات المصاحبة في الأربطة والغضاريف الهلالية.
التصوير الومضاني للعظام والتصوير المقطعي
يُستخدم التصوير الومضاني للعظام باستخدام مادة التكنيتيوم لمتابعة نشاط التئام الآفات والمساعدة في التنبؤ بنتائج العلاج. أما التصوير المقطعي المحوسب، فإذا تم إجراؤه، يجب أن يكون في المستوى الإكليلي لتوفير تفاصيل عظمية دقيقة.
أنظمة تصنيف المرض
يعتمد الأطباء على أنظمة تصنيف دقيقة لتحديد مسار العلاج، ومنها تصنيف يعتمد على التصوير الومضاني للعظام، وتصنيف آخر يعتمد على التصوير بالرنين المغناطيسي والتنظير المفصلي.
| المرحلة | التصوير بالرنين المغناطيسي | التنظير المفصلي |
|---|---|---|
| المرحلة الأولى | سماكة في الغضروف المفصلي وتغيرات طفيفة | عدم انتظام وتلين في الغضروف المفصلي دون وجود قطعة محددة |
| المرحلة الثانية | اختراق الغضروف المفصلي مع وجود حافة خلف القطعة تشير لارتباط ليفي | اختراق الغضروف المفصلي مع وجود قطعة محددة غير قابلة للإزاحة |
| المرحلة الثالثة | اختراق الغضروف مع وجود سائل زلالي خلف القطعة | اختراق الغضروف مع قطعة محددة قابلة للإزاحة ولكنها متصلة |
| المرحلة الرابعة | جسم سائب منفصل تماما | جسم سائب منفصل تماما |
خيارات العلاج المتاحة
يعتمد اختيار خطة العلاج المناسبة على عدة عوامل حاسمة تشمل عمر المريض، حجم الآفة، موقعها، مدى استقرارها، ومرحلة نمو الهيكل العظمي. الهدف الأساسي من أي علاج هو تعزيز التئام الآفة قبل انغلاق صفائح النمو ومنع انفصال القطعة المصابة.
العلاج التحفظي غير الجراحي
غالبا ما تلتئم الآفات بنجاح باستخدام العلاج التحفظي لدى المرضى الصغار الذين لا تزال صفائح النمو لديهم مفتوحة. يشمل هذا العلاج فترات من التثبيت، تعديل النشاط البدني، وتجنب تحميل الوزن على الطرف المصاب. ومع ذلك، يجب تجنب التثبيت لفترات طويلة جدا لأن حركة المفصل ضرورية للحفاظ على صحة الغضروف المفصلي. تجدر الإشارة إلى أن العلاج التحفظي له دور محدود في المرضى الذين يعانون من آفات عظمية غضروفية مصحوبة بأعراض شديدة، وقد تصل نسبة فشل العلاج التحفظي في بعض المجموعات إلى خمسين بالمائة. أما في المراهقين الأكبر سنا والبالغين، فإن التشخيص يكون أقل إرضاء مقارنة بالمرضى الأصغر سنا، بغض النظر عن نوع العلاج المتبع.
العلاج الجراحي
عندما يفشل العلاج التحفظي، أو عندما تكون القطعة منفصلة أو غير مستقرة، أو في حالة المرضى البالغين، يصبح التدخل الجراحي ضروريا. يعتبر التقييم الدقيق للتضاريس السطحية للغضروف باستخدام الرنين المغناطيسي أو تنظير المفصل خطوة أساسية قبل الجراحة.
يوفر تنظير المفصل مزايا هائلة في علاج التهاب العظم والغضروف السالخ، حيث يسمح بالتقييم الفوري للسطح المفصلي، تقليل وقت إعادة التأهيل، تجنب الجراحة المفتوحة ومخاطر العدوى، وتقليل التكلفة وفترة البقاء في المستشفى. تتضمن دواعي العلاج الجراحي وجود ركبة مصحوبة بأعراض لدى مريض يتجاوز عمره الهيكلي اثني عشر عاما، أو إذا كانت الآفة أكبر من سنتيمتر واحد، أو إذا كانت تشمل السطح الحامل للوزن.
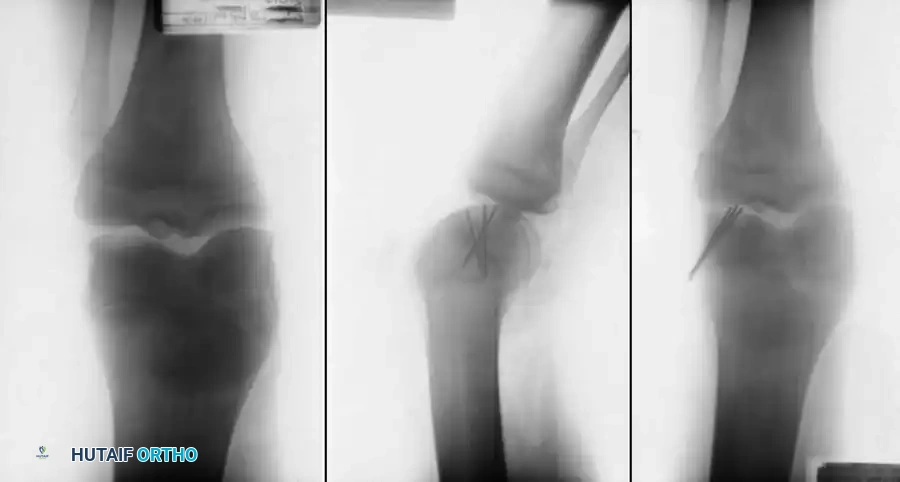
تختلف التقنيات الجراحية بناء على حالة الآفة. إذا كان الغضروف المفصلي سليما، يتم ببساطة إجراء تثقيب للآفة لتحفيز التروية الدموية والالتئام. أما في حالات الانفصال المبكر، فيتم التثقيب وتثبيت القطعة في مكانها باستخدام دبابيس أو براغي طبية خاصة. نظرا لأن الانفصال الجزئي يؤدي إلى كسر في الحدود الغضروفية وبروز نسيج ليفي، يُنصح بإزالة هذا النسيج الليفي وصولا إلى العظم النازف ثم تثبيت القطعة.
استئصال الأجسام السائبة
تشمل دواعي إزالة الأجسام السائبة وجود شظايا صغيرة أقل من سنتيمترين، أو شظايا متعددة، أو شظايا تفتقر إلى كتلة عظمية كافية (تكون غضروفية بالكامل)، أو الشظايا التي لا يمكن تثبيتها داخليا. يتم إزالة معظم الأجسام السائبة حاليا باستخدام تقنيات تنظير المفصل. من المهم أن يتذكر الجراح أن بعض الأجسام السائبة قد تتكون بالكامل من الغضروف وبالتالي قد لا تظهر في صور الأشعة السينية.
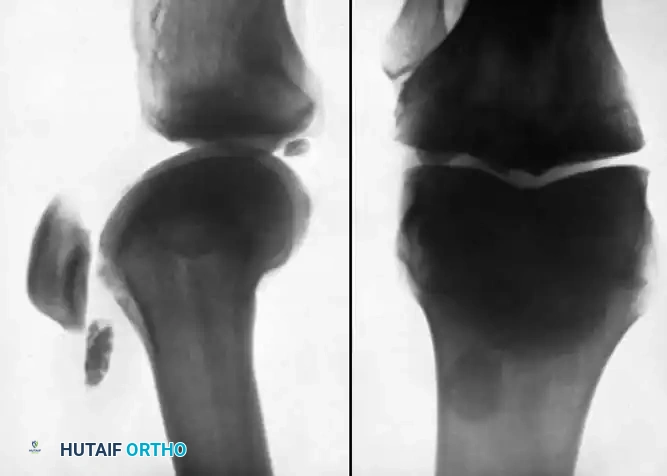
نظرا لأن الأجسام السائبة تتحرك بحرية من حجرة إلى أخرى داخل المفصل عند تحريكه، يجب إجراء صور شعاعية في غرفة العمليات قبل إجراء الشق الجراحي مباشرة للتأكد من موقعها الحالي وتعديل الخطة الجراحية إذا لزم الأمر.
التقنيات الجراحية المتقدمة لترميم الغضروف
في حالات الآفات الكبيرة التي لا يمكن تثبيتها، يلجأ الأطباء إلى تقنيات متقدمة لترميم السطح المفصلي، منها:
- الكسور الدقيقة: إحداث ثقوب صغيرة في العظم لتحفيز نخاع العظم على تكوين نسيج غضروفي ليفي بديل.
- زراعة الطعوم العظمية الغضروفية الذاتية: أخذ سدادات أسطوانية من عظم وغضروف سليم من منطقة غير حاملة للوزن في ركبة المريض ونقلها إلى منطقة العيب. وقد أظهرت الدراسات نتائج ممتازة لهذه التقنية تصل إلى تسعين بالمائة في بعض الحالات.
- زراعة الخلايا الغضروفية الذاتية: تقنية حديثة تعتمد على أخذ عينة من خلايا غضروف المريض، ومكاثرتها في المختبر، ثم إعادة زراعتها في منطقة الإصابة. أثبتت هذه التقنية تفوقا ملحوظا في النتائج الوظيفية وتخفيف الألم مقارنة بالتقنيات الأخرى خاصة في العيوب الكبيرة.
- زراعة الطعوم الخيفية: تُستخدم للآفات الكبيرة جدا، حيث يتم استخدام نسيج عظمي وغضروفي من متبرع.
التعافي ومرحلة التأهيل
مرحلة التعافي بعد علاج التهاب العظم والغضروف السالخ لا تقل أهمية عن العلاج نفسه. يختلف الجدول الزمني للتعافي بشكل كبير بناء على نوع العلاج المتبع (تحفظي أم جراحي) وحجم الآفة.
في حالات العلاج التحفظي أو التثقيب البسيط، قد يحتاج المريض إلى استخدام العكازات لتخفيف الوزن عن المفصل لفترة تتراوح بين ستة إلى اثني عشر أسبوعا. أما في حالات زراعة الغضروف المتقدمة، فإن برنامج التأهيل يكون أكثر صرامة ويمتد لعدة أشهر.
العلاج الطبيعي يلعب دورا محوريا في استعادة المدى الحركي للمفصل، تقوية العضلات المحيطة بالركبة (خاصة العضلة الرباعية)، وتحسين التوازن. العودة إلى الأنشطة الرياضية التنافسية يجب أن تكون تدريجية وتتم فقط بعد الحصول على الموافقة الطبية، والتأكد من التئام الآفة تماما عبر صور الرنين المغناطيسي، واستعادة القوة العضلية الكاملة.
المضاعفات المحتملة
على الرغم من نسب النجاح العالية للعلاجات الحديثة، إلا أن هناك بعض المضاعفات المحتملة التي يجب أن يكون المريض على دراية بها. بالإضافة إلى المضاعفات العامة لأي جراحة في الركبة مثل العدوى وتراكم الدم في المفصل، تشمل المضاعفات الخاصة بهذه الحالة ما يلي:
- تلف الغضروف علاجي المنشأ: قد يحدث ضرر غير مقصود للغضروف السليم أثناء الجراحة.
- ارتخاء أدوات التثبيت: قد تتحرك البراغي أو الدبابيس المستخدمة في التثبيت من مكانها.
- احتكاك الغضروف بأدوات التثبيت: إذا برزت البراغي المعدنية يمكن أن تؤدي إلى تآكل الغضروف المفصلي المقابل.
- تفاعلات الأجسام الغريبة: قد تسبب بعض أدوات التثبيت القابلة للامتصاص تفاعلات التهابية داخل المفصل.
- تأخر الالتئام أو عدم الالتئام: في بعض الحالات، قد لا تلتحم القطعة العظمية المنفصلة رغم التثبيت، مما يستدعي إجراء جراحة إضافية.
- تضخم الغضروف الليفي: في حالات زراعة الطعوم، قد يحدث نمو زائد للنسيج الليفي في موقع أخذ الطعم، مما يسبب ألما وتعليقا في الركبة ويتطلب تشذيبا بالمنظار.
الأسئلة الشائعة
ما هو التهاب العظم والغضروف السالخ بالضبط؟
هو حالة مفصلية ينقطع فيها تدفق الدم عن جزء صغير من العظم الموجود تحت الغضروف مباشرة، مما يؤدي إلى موت هذا الجزء العظمي. ومع مرور الوقت، قد ينفصل هذا العظم مع الغضروف المغطي له ليصبح جسما عائما داخل المفصل، مما يسبب ألما وصعوبة في الحركة.
هل تعتبر هذه الحالة خطيرة أو مهددة للحياة؟
لا، هذه الحالة ليست مهددة للحياة على الإطلاق، ولكنها قد تؤثر بشكل كبير على جودة الحياة والقدرة على ممارسة الرياضة. إذا تركت دون علاج، يمكن أن تؤدي إلى خشونة مبكرة وتآكل في المفصل المصاب.
من هم الأشخاص الأكثر عرضة للإصابة بهذا المرض؟
المرض أكثر شيوعا لدى الأطفال والمراهقين والشباب، خاصة أولئك الذين يمارسون رياضات تتطلب مجهودا كبيرا على الركبة مثل القفز والجري. كما أن الذكور أكثر عرضة للإصابة من الإناث بضعف النسبة.
هل يمكن الشفاء من المرض بدون تدخل جراحي؟
نعم، خاصة لدى الأطفال والمراهقين الذين لا تزال صفائح النمو لديهم مفتوحة. في هذه الحالات، يمكن أن يلتئم العظم والغضروف باستخدام العلاج التحفظي الذي يشمل الراحة، استخدام العكازات، وتعديل النشاط البدني لعدة أشهر.
كم تستغرق فترة التعافي بعد الجراحة؟
تختلف فترة التعافي بناء على نوع الجراحة وحجم الإصابة. العمليات البسيطة مثل إزالة جسم سائب قد تتطلب بضعة أسابيع للتعافي. أما العمليات المعقدة مثل زراعة الغضروف، فقد تتطلب برنامجا تأهيليا يمتد من ستة أشهر إلى عام كامل قبل العودة للرياضة التنافسية.
هل يمكن أن يصيب المرض كلا الركبتين في نفس الوقت؟
نعم، تشير الإحصائيات الطبية إلى أن الإصابة تكون ثنائية الجانب (في كلا الركبتين) في حوالي ثلاثين بالمائة من المرضى. لذلك يحرص الطبيب دائما على فحص الركبة السليمة ومقارنة صور الأشعة.
ماذا يقصد الطبيب بمصطلح الجسم السائب؟
الجسم السائب هو قطعة من العظم والغضروف (أو الغضروف فقط) التي انفصلت تماما عن مكانها الأصلي وأصبحت تسبح بحرية داخل السائل الزلالي للمفصل. هذا الجسم يمكن أن ينحشر بين عظام المفصل أثناء الحركة مسببا ألما حادا وتوقفا مفاجئا لحركة الركبة (تعليق المفصل).
هل يمكن أن يصاب البالغون وكبار السن بهذا المرض؟
الإصابة نادرة جدا لدى الأشخاص فوق سن الخمسين. عندما يظهر المرض لدى البالغين، غالبا ما يكون نتيجة لمشكلة في الأوعية الدموية، وتكون الاستجابة للعلاج التحفظي أقل فعالية مقارنة بالأطفال، مما يجعل التدخل الجراحي هو الخيار المفضل غالبا.
هل المشي العادي يضر الركبة المصابة؟
في المراحل النشطة من المرض أو قبل التئام الآفة، قد يزيد المشي وتحميل الوزن من الألم ويمنع الالتئام السليم. لذلك ينصح الأطباء غالبا باستخدام العكازات لتخفيف الوزن عن المفصل المصاب حتى يظهر تحسن في صور الأشعة.
ماذا يحدث إذا تجاهلت الأعراض ولم أتلق العلاج؟
تجاهل الأعراض وترك القطعة المص
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
