الخلاصة الطبية السريعة: التهاب العظام الدموي الحاد هو عدوى بكتيرية خطيرة تصيب نقي العظم وتنتقل عبر مجرى الدم، وتصيب الأطفال بشكل رئيسي. يتطلب المرض تدخلا طبيا عاجلا يبدأ بالمضادات الحيوية الوريدية، وقد يستدعي تدخلا جراحيا لتنظيف الخراج وتخفيف الضغط لحماية العظم من التلف.
مقدمة عن التهاب العظام الدموي الحاد
يعد التهاب العظام الدموي الحاد أو ما يُعرف طبياً باسم التهاب العظم والنقي الدموي الحاد واحداً من أكثر أشكال عدوى العظام شيوعاً، وهو يصيب بشكل رئيسي فئة الأطفال. على الرغم من أن معدلات الإصابة بهذا المرض قد انخفضت بشكل ملحوظ في العقود الأخيرة بفضل تحسن مستويات المعيشة، والاهتمام بالنظافة العامة، والالتزام ببرامج التطعيم الروتينية للأطفال، إلا أنه لا يزال يُصنف كحالة طوارئ في طب جراحة العظام تستوجب تدخلاً طبياً عاجلاً ودقيقاً.
يتميز هذا المرض بكونه يصيب الذكور بنسبة أكبر من الإناث في جميع الفئات العمرية. تبدأ المشكلة عادة عندما تدخل البكتيريا إلى مجرى الدم، وهي حالة تُعرف باسم تجرثم الدم العابر، والتي قد تحدث بسبب إصابات طفيفة، أو التهابات في الجهاز التنفسي، أو حتى بعد إجراءات طب الأسنان العادية. ورغم أن وجود البكتيريا في الدم هو الشرط الأساسي لبدء العدوى، إلا أن استقرارها وتكاثرها داخل العظم يتأثر بعوامل أخرى مثل التعرض لكدمات موضعية، أو سوء التغذية، أو ضعف الجهاز المناعي، وفي كثير من الحالات، يظل السبب المحفز الدقيق غير معروف.
تتوزع الإصابات بهذا المرض بشكل كلاسيكي في فترتين عمريتين ذروتين الأولى عند الرضع الذين تقل أعمارهم عن عامين، والثانية عند الأطفال في مرحلة ما قبل المراهقة بين سن الثامنة والثانية عشرة. إن فهم هذا التوزيع العمري ليس مجرد معلومة إحصائية، بل هو حجر الأساس في تحديد كيفية تطور المرض، وطبيعة الأعراض، واختيار الخطة الجراحية الأنسب، نظراً لاختلاف التكوين التشريحي والدموي للعظام بين هذه الفئات العمرية.
التشريح وكيفية تطور العدوى داخل العظام
يرتبط تطور التهاب العظام الدموي الحاد ارتباطاً وثيقاً بالتركيب الفريد للأوعية الدموية في الهيكل العظمي في مرحلة النمو. في الأطفال، تستهدف العدوى البكتيرية بشكل شبه حصري منطقة تُسمى الكردوس، وهي الجزء العريض من العظام الطويلة القريب من مفصل الركبة أو الكتف مثل أسفل عظمة الفخذ، وأعلى عظمة الساق، وأعلى عظمة العضد.
في هذه المنطقة، تشكل الفروع النهائية للشريان المغذي للعظم حلقات حادة تشبه دبابيس الشعر قبل أن تصب في شبكة من الأوردة الواسعة. هذا التصميم الهندسي للأوعية الدموية يؤدي إلى تباطؤ شديد في تدفق الدم. وعلاوة على ذلك، تحتوي هذه المنطقة على عدد أقل من الخلايا المناعية البلعمية مقارنة بباقي أجزاء العظم. هذا المزيج من ركود الدم والضعف المناعي الموضعي يخلق بيئة مثالية للبكتيريا لتستقر وتتكاثر بحرية.
متلازمة الحيز العظمي وتكون الخراج
بمجرد استقرار البكتيريا، يبدأ الجسم برد فعل مناعي قوي. يؤدي هذا التفاعل إلى تكوين إفرازات التهابية وصديد داخل تجويف نقي العظم، وهو عبارة عن مساحة مغلقة وصلبة لا تقبل التمدد.
مع تراكم الصديد، يرتفع الضغط داخل العظم بشكل هائل وسريع. هذا الضغط العالي يتجاوز قدرة الشعيرات الدموية على ضخ الدم، مما يؤدي إلى انقطاع التروية الدموية الموضعية، وبالتالي موت أجزاء من النسيج العظمي وتكون الخراج.
مع استمرار تضخم الخراج، يبحث الصديد عن مسار للخروج، فيندفع عبر القنوات الدقيقة في جدار العظم القشري ليصل إلى المساحة الموجودة تحت غشاء العظم الخارجي السمحاق، مما يؤدي إلى رفعه وتكوين خراج تحت السمحاق.
إذا لم يتم علاج هذه الحالة بسرعة، فإن انفصال غشاء العظم يقطع الإمداد الدموي الخارجي المتبقي عن العظم. هذا الانقطاع المزدوج للدم من الداخل بسبب الضغط ومن الخارج بسبب انفصال الغشاء يؤدي إلى موت مساحات واسعة من العظم، وتُعرف القطعة العظمية الميتة والمعزولة باسم الشظية العظمية. في الوقت نفسه، يحاول غشاء العظم المرفوع بناء عظم جديد كرد فعل، مكوناً ما يُعرف بالغلاف العظمي، وهذه المرحلة تمثل التحول الخطير من الالتهاب الحاد إلى الالتهاب المزمن الذي يصعب علاجه.
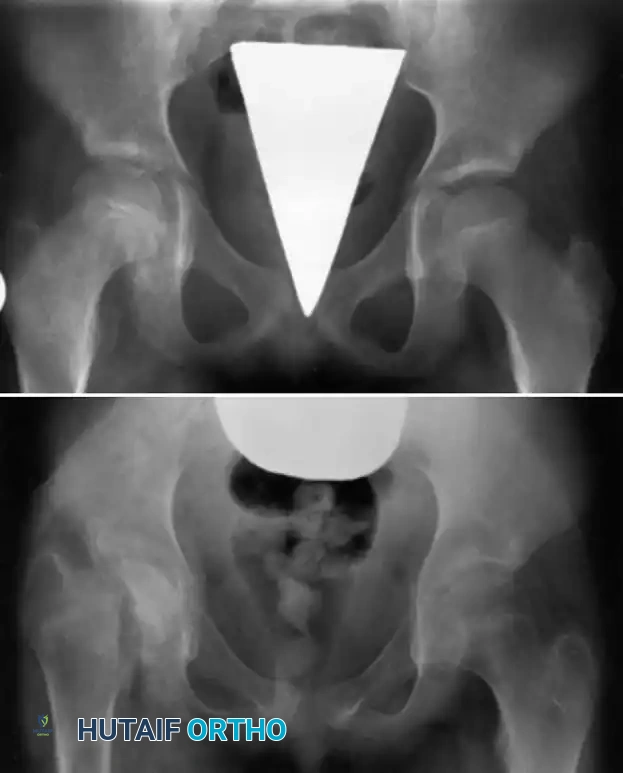
الاختلافات التشريحية حسب العمر
يختلف مسار المرض بشكل كبير بناء على عمر المريض وطبيعة الأوعية الدموية في صفيحة النمو
- الرضع أقل من عامين في هذه المرحلة، توجد قنوات دموية تعبر صفيحة النمو الغضروفية. هذا يسمح للخراج بالانتقال مباشرة من العظم إلى داخل المفصل. لذلك، يكون الرضع عرضة لخطر كبير للإصابة بالتهاب المفاصل الصديدي المتزامن، وتلف دائم في صفيحة النمو، مما قد يؤدي إلى قصر الطرف أو تشوهات زاوية شديدة. مفصل الورك هو الأكثر تضرراً في هذه الفئة.
- الأطفال من عامين إلى اثني عشر عاما مع نمو الطفل، تختفي الأوعية الدموية التي تعبر صفيحة النمو، وتصبح الصفيحة حاجزاً يمنع انتقال العدوى إلى المفصل. ولكن، نظراً لصلابة جدار العظم الخارجي في هذا العمر، يميل الصديد إلى الانتشار طولياً داخل تجويف العظم، مما يهدد الإمداد الدموي لكامل العظمة ويزيد من خطر موت أجزاء كبيرة منها.
- البالغون بعد انغلاق صفائح النمو يصبح الالتهاب الدموي الحاد نادراً جداً لدى البالغين الأصحاء، وغالباً ما يقتصر على المرضى الذين يعانون من ضعف المناعة أو مرض السكري. وعند حدوثه، فإنه يستهدف عادة فقرات العمود الفقري بدلاً من العظام الطويلة.
الأسباب وعوامل الخطر
تختلف أنواع البكتيريا المسببة لالتهاب العظام الدموي الحاد بناء على عمر المريض، وحالته المناعية، وتاريخه المرضي. من الضروري تحديد نوع البكتيريا لاختيار المضاد الحيوي المناسب.
| نوع البكتيريا | الفئة الأكثر عرضة للإصابة | ملاحظات طبية هامة |
|---|---|---|
| المكورات العنقودية الذهبية | جميع الأعمار | هي المسبب الأكثر شيوعاً بنسبة تصل إلى تسعين بالمائة. سلالاتها المقاومة للمضادات الحيوية تتطلب تدخلاً دوائياً قوياً. |
| البكتيريا العقدية من المجموعة ب | حديثو الولادة والخدج | تظهر غالباً لدى الأطفال في العناية المركزة لحديثي الولادة، وقد تصيب عدة عظام في وقت واحد. |
| المستدمية النزلية من النوع ب | الأطفال الصغار تاريخيا | انخفضت معدلات الإصابة بها بشكل شبه كامل بفضل التطعيمات الروتينية للأطفال. |
| بكتيريا السالمونيلا | مرضى فقر الدم المنجلي | ترتبط بشكل وثيق بمرضى تكسر الدم المنجلي، وتصيب عادة منتصف العظمة بدلاً من أطرافها. |
| الزائفة الزنجارية | متعاطو المخدرات الوريدية | تستهدف غالباً مفاصل الترقوة، أو الحوض، أو العمود الفقري. |
| الفطريات | مرضى العناية المركزة | تظهر لدى المرضى الذين يعتمدون على التغذية الوريدية لفترات طويلة أو يعانون من نقص المناعة الشديد. |
الأعراض والعلامات التحذيرية
يتطلب تشخيص التهاب العظام الدموي الحاد وعياً كبيراً من قبل الآباء والأطباء، حيث أن الأعراض المبكرة قد تكون خفية، خاصة لدى الرضع الذين لا يستطيعون التعبير عن الألم.
تشمل الأعراض الشائعة ما يلي
- ألم حاد ومفاجئ في الطرف المصاب.
- رفض الطفل استخدام الطرف أو المشي عليه، وهو ما يُعرف طبياً بالشلل الكاذب.
- أعراض جهازية مثل ارتفاع درجة الحرارة، والقشعريرة، والخمول العام.
- في الأطفال حديثي الولادة، قد تكون العلامات الوحيدة هي البكاء المستمر، وضعف الرضاعة، وعدم تحريك الطرف المصاب بشكل عفوي.
عند الفحص السريري، يلاحظ الطبيب وجود ألم شديد عند الضغط على منطقة محددة من العظم. من المهم معرفة أن الاحمرار، والحرارة الموضعية، والتورم هي علامات متأخرة تدل على أن العدوى قد اخترقت جدار العظم وكونت خراجاً تحت غشاء العظم.
التشخيص الدقيق لالتهاب العظام
نظراً لخطورة المرض وسرعة تطوره، يعتمد الأطباء على مجموعة من الفحوصات المخبرية والإشعاعية لتأكيد التشخيص في أسرع وقت ممكن.
الفحوصات المخبرية
- تحليل صورة الدم الكاملة قد يكون عدد كريات الدم البيضاء طبيعياً أو مرتفعاً قليلاً.
- سرعة ترسب الدم ترتفع عادة ولكنها تصل إلى ذروتها في وقت متأخر وتستغرق أسابيع لتعود إلى طبيعتها.
- بروتين سي التفاعلي هو المؤشر الأهم والأكثر دقة. يرتفع بسرعة خلال ساعات من بدء العدوى، وينخفض بسرعة عند الاستجابة للعلاج، مما يجعله المعيار الذهبي لمراقبة تحسن المريض.
- زراعة الدم تنجح في تحديد البكتيريا في حوالي نصف الحالات، ويجب سحب العينة قبل البدء بإعطاء المضادات الحيوية.
الفحوصات الإشعاعية
- الأشعة السينية العادية على الرغم من أهميتها لاستبعاد الكسور أو الأورام، إلا أنها غير قادرة على كشف التهاب العظام في أيامه الأولى. التغيرات العظمية لا تظهر في الأشعة العادية إلا بعد مرور أسبوعين تقريباً من بدء العدوى.
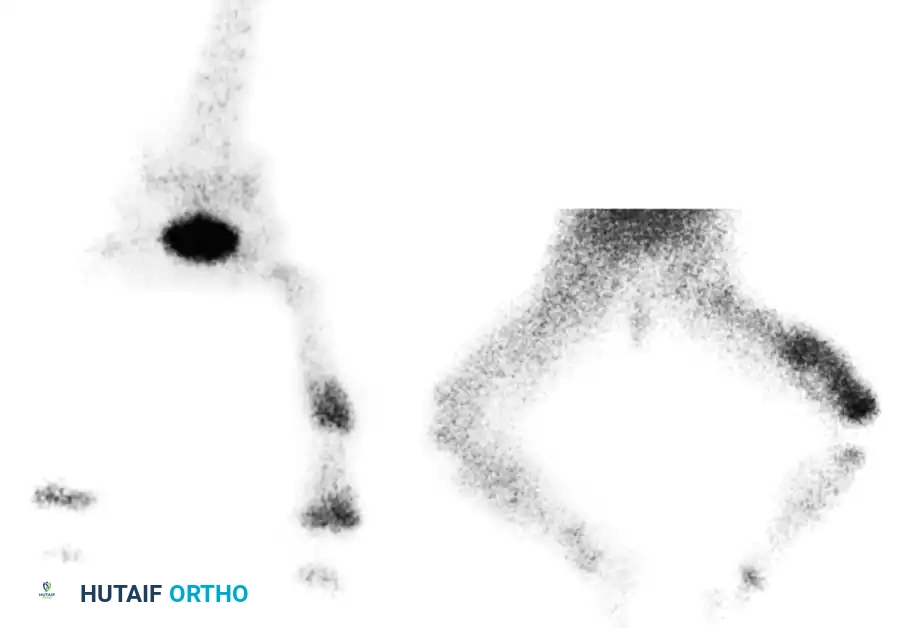
- فحص العظام بالنظائر المشعة فحص حساس جداً يمكنه تأكيد التشخيص خلال أول يومين من ظهور الأعراض.
- التصوير بالرنين المغناطيسي هو الفحص الأفضل والأكثر دقة. يوفر تفاصيل تشريحية دقيقة ويستطيع التفريق بين تورم النخاع العظمي العادي وتكون الخراج، ويكتشف التغيرات الالتهابية في الساعات الأولى.
- الموجات فوق الصوتية مفيدة جداً عند الرضع لاكتشاف تجمعات السوائل حول العظم وتوجيه إبرة السحب.
السحب التشخيصي للصديد
يعتبر سحب السائل من المنطقة المصابة خطوة حاسمة لمعرفة نوع البكتيريا بدقة. يتم هذا الإجراء تحت ظروف تعقيم صارمة، وغالباً باستخدام توجيه الأشعة أو الموجات فوق الصوتية. يتم إدخال إبرة خاصة إلى منطقة التورم، وإذا لم يتم العثور على صديد خارج العظم، يتم اختراق القشرة العظمية لسحب عينة من النخاع العظمي وإرسالها للزراعة المخبرية.
الخيارات العلاجية والتدخل الجراحي
إن علاج التهاب العظام الدموي الحاد هو توازن دقيق بين العلاج الدوائي المكثف والتدخل الجراحي في الوقت المناسب. التدخل الجراحي ليس دليلاً على فشل العلاج الدوائي، بل هو حل ميكانيكي ضروري لمشكلة ميكانيكية تتمثل في تراكم الضغط والصديد.
العلاج بالمضادات الحيوية
بمجرد أخذ العينات المخبرية، يبدأ العلاج الفوري بالمضادات الحيوية عن طريق الوريد. يجب أن يغطي العلاج البكتيريا الأكثر شيوعاً مثل المكورات العنقودية الذهبية. إذا أظهر المريض تحسناً سريعاً خلال يومين من حيث انخفاض الحرارة، وتراجع الألم، وهبوط مستويات بروتين سي التفاعلي، فقد يكون العلاج الدوائي وحده كافياً دون الحاجة للجراحة.
دواعي التدخل الجراحي
يقرر جراح العظام اللجوء إلى العمل الجراحي في الحالات التالية
1. وجود خراج مؤكد داخل العظم أو تحته بناء على الرنين المغناطيسي أو السحب.
2. عدم تحسن حالة المريض السريرية أو المخبرية بعد مرور يومين من تلقي المضادات الحيوية الوريدية.
3. امتداد العدوى إلى المفصل المجاور، خاصة في مفصل الورك أو الكتف.
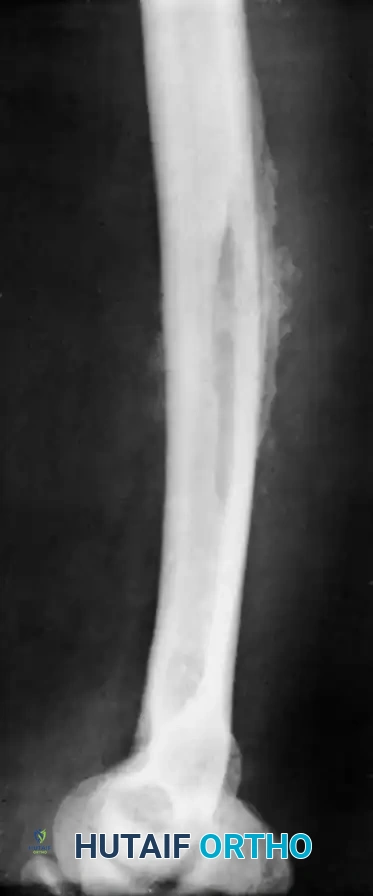
خطوات العملية الجراحية
تُجرى الجراحة تحت التخدير العام. الهدف الأساسي هو تنظيف العدوى وتخفيف الضغط لإنقاذ العظم.
* الوصول الجراحي يقوم الجراح بعمل شق دقيق للوصول إلى العظمة المصابة مع حماية الأعصاب والأوعية الدموية المحيطة.
* تخفيف الضغط يتم فتح غشاء العظم لتصريف أي صديد متجمع تحته.
* عمل نافذة قشرية حتى لو تم تنظيف الصديد الخارجي، يجب على الجراح عمل ثقوب دقيقة في جدار العظم للوصول إلى النخاع الداخلي. يتم توصيل هذه الثقوب لعمل نافذة صغيرة في العظم تسمح بتنظيف الأنسجة الميتة والصديد من الداخل. يحرص الجراح على جعل حواف هذه النافذة دائرية وليست حادة لتقليل خطر تعرض العظم للكسر لاحقاً.
* الغسيل والإغلاق يتم غسل تجويف العظم بكميات كبيرة من المحاليل المعقمة، ثم يوضع أنبوب تصريف لسحب أي إفرازات متبقية، ويتم إغلاق الجرح بعناية.
التعافي وما بعد الجراحة
تتطلب مرحلة ما بعد الجراحة التزاماً تاماً بالتعليمات الطبية لضمان الشفاء الكامل ومنع تحول المرض إلى حالة مزمنة.
- تثبيت الطرف نظراً لأن العظم يكون ضعيفاً بسبب العدوى والنافذة الجراحية، يجب تثبيت الطرف باستخدام جبيرة مبطنة جيداً لمدة تتراوح بين أربعة إلى ستة أسابيع لمنع حدوث كسور.
- منع تحميل الوزن يُمنع المريض من المشي أو تحميل الوزن على الطرف المصاب حتى تظهر علامات التئام العظم في الأشعة السينية.
- استكمال العلاج الدوائي يستمر إعطاء المضادات الحيوية الوريدية، ولا يتم التحول إلى المضادات الحيوية الفموية إلا بعد اختفاء الحرارة، وتراجع علامات الالتهاب، وعودة التحاليل إلى طبيعتها. تستمر فترة العلاج بالمضادات الحيوية عادة من أربعة إلى ستة أسابيع.
- المتابعة المستمرة يجب متابعة المريض بشكل دوري في العيادة، وإجراء تحاليل الدم والأشعة السينية للتأكد من القضاء على العدوى تماماً ومراقبة أي مضاعفات متأخرة مثل توقف نمو العظم أو حدوث تشوهات زاوية.
الأسئلة الشائعة
هل يمكن الشفاء التام من التهاب العظام الدموي الحاد
نعم، يمكن الشفاء التام من المرض إذا تم التشخيص مبكراً وبدأ العلاج بالمضادات الحيوية المناسبة أو التدخل الجراحي في الوقت الصحيح، وتلتزم الأسرة بخطة العلاج الكاملة.
ما هي مدة العلاج بالمضادات الحيوية
تتراوح مدة العلاج عادة بين أربعة إلى ستة أسابيع. يبدأ العلاج عن طريق الوريد في المستشفى، ويمكن إكماله عن طريق الفم في المنزل بعد استقرار حالة المريض وانخفاض مؤشرات الالتهاب في الدم.
كيف أفرق بين التهاب العظام وألم النمو المعتاد لدى الأطفال
آلام النمو تحدث غالباً في كلا الساقين وتتركز في العضلات وتظهر ليلاً، بينما ألم التهاب العظام يكون في جهة واحدة، ويتركز في العظم نفسه، ويكون مصحوباً بارتفاع في الحرارة ورفض تام لتحريك الطرف المتأثر.
هل يؤثر المرض على طول الطفل ونموه المستقبلي
إذا تم علاج العدوى بسرعة قبل أن تتضرر صفيحة النمو، فلن يتأثر طول الطفل. أما إذا تأخر العلاج ووصلت العدوى إلى صفيحة النمو، فقد يؤدي ذلك إلى قصر الطرف أو انحرافه مستقبلاً.
هل يمكن أن تعود العدوى مرة أخرى بعد الشفاء
إذا تم الالتزام بكامل فترة العلاج بالمضادات الحيوية وتم استئصال الأنسجة الميتة جراحياً إن وجدت، فإن احتمالية عودة العدوى نادرة جداً. التوقف المبكر عن الدواء هو السبب الرئيسي لانتكاس الحالة.
ما أهمية تحليل سرعة الترسيب وبروتين سي التفاعلي
هذه التحاليل لا تؤكد فقط وجود التهاب في الجسم، بل هي الأداة الرئيسية للطبيب لمعرفة ما إذا كان المريض يستجيب للمضاد الحيوي المعطى أم لا، حيث ينخفض بروتين سي التفاعلي بشكل سريع عند نجاح العلاج.
هل تلعب التغذية دورا في تسريع الشفاء من التهاب العظام
بالتأكيد، التغذية السليمة الغنية بالبروتينات، والفيتامينات، وخاصة فيتامين د والكالسيوم، تدعم الجهاز المناعي وتساعد العظام على الالتئام وتكوين أنسجة جديدة صحية بعد القضاء على العدوى.
متى يسمح للطفل بالمشي بعد الجراحة
يمنع المشي على الطرف المصاب تماماً في الأسابيع الأولى لحماية العظم من الكسر. يسمح الطبيب بالتحميل التدريجي للوزن فقط بعد ظهور علامات التئام العظم بوضوح في صور الأشعة السينية.
هل هناك علاقة بين تسوس الأسنان والتهاب العظام
نعم، يمكن للبكتيريا الموجودة في تسوس الأسنان أو التهابات اللثة أن تنتقل عبر مجرى الدم لتصل إلى العظام وتسبب الالتهاب، لذا فإن العناية بصحة الفم والأسنان ضرورية للوقاية.
كيف أعتني بطفلي في المنزل بعد الخروج من المستشفى
يجب الحرص على إعطاء المضادات الحيوية في مواعيدها الدقيقة دون تفويت أي جرعة، والحفاظ على نظافة وجفاف الجبيرة، ومراقبة درجة حرارة الطفل، ومراجعة الطبيب فوراً إذا عاد الألم أو التورم.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
