الخلاصة الطبية السريعة: عملية نقل الأنسجة الحرة هي إجراء جراحي مجهري متقدم يُستخدم لترميم الجروح العميقة وإنقاذ الأطراف من البتر. تعتمد الجراحة على نقل أنسجة سليمة مع أوعيتها الدموية من منطقة مانحة، مثل الفخذ أو المنطقة الإربية، لتغطية العظام والأوتار المكشوفة بنجاح تام.
مقدمة عن جراحة نقل الأنسجة الحرة
تعد الجراحة المجهرية وتطورها بمثابة ثورة حقيقية في مجال جراحة العظام والترميم، خاصة عندما يتعلق الأمر بالتعامل مع عيوب الأنسجة الرخوة المعقدة والإصابات البليغة. في الحالات التي تكون فيها الجروح عميقة جداً، أو عندما تفشل عمليات الترقيع الجلدي البسيطة في تغطية العظام والأوتار المكشوفة، تبرز عملية نقل الأنسجة الحرة (Free Tissue Transfer) كالمعيار الذهبي والحل الأمثل لإنقاذ الأطراف من البتر، وتغطية التهابات العظام (ذات العظم والنقي)، وإعادة بناء الأنسجة بعد الحوادث الرضية الشديدة.
إن هذا الإجراء الجراحي الدقيق لا يقتصر فقط على نقل الجلد، بل يتضمن نقل "سديلة" (Flap) متكاملة تتكون من الجلد، والدهون، واللفافة (Fascia)، وأحياناً العضلات، مع الأوعية الدموية الخاصة بها (الشرايين والأوردة) من منطقة سليمة في الجسم (المنطقة المانحة) إلى المنطقة المصابة (المنطقة المتلقية). يتم بعد ذلك إعادة توصيل هذه الأوعية الدموية الدقيقة تحت المجهر الجراحي لضمان استمرار تدفق الدم وحياة النسيج المنقول.
يتطلب نجاح هذه العمليات المعقدة فهماً عميقاً للتشريح الدموي، ومهارة فائقة في التعامل مع الأنسجة الرقيقة، بالإضافة إلى بروتوكولات صارمة للرعاية ما بعد الجراحة. في هذا الدليل الشامل، سنأخذك في رحلة تفصيلية ومبسطة لفهم كل ما يتعلق بهذا الإجراء المنقذ للحياة والأطراف، مع التركيز على أشهر منطقتين مانحتين: المنطقة الإربية (Groin) والفخذ الأمامي الجانبي (Anterolateral Thigh).
التشريح والمناطق المانحة للأنسجة
في جراحات الترميم المجهري، يمتلك الجراح ترسانة من الخيارات للمناطق التي يمكن أخذ الأنسجة منها. يتم اختيار المنطقة المانحة بناءً على حجم الجرح، ونوع الأنسجة المطلوبة، وطول الأوعية الدموية اللازمة للتوصيل. من بين الخيارات العديدة، تعتبر سديلة المنطقة الإربية وسديلة الفخذ الأمامية الجانبية من الركائز الأساسية في هذا المجال.
سديلة المنطقة الإربية
تعتبر سديلة المنطقة الإربية (Groin Flap) واحدة من أولى السدائل الحرة التي تم استخدامها بنجاح في تاريخ الجراحة المجهرية، ولا تزال تحتفظ بأهمية كبرى حتى يومنا هذا، خاصة في ترميم الأطراف العلوية والسفلية.
تتميز هذه المنطقة بأنها توفر نسيجاً جلدياً ولفافياً موثوقاً يعتمد في تغذيته الدموية على الشريان الحرقفي المنعطف السطحي (SCIA) والأوردة المرافقة له. من أهم مميزات هذه السديلة بالنسبة للمريض هو إمكانية إغلاق الجرح في المنطقة المانحة (أسفل البطن/أعلى الفخذ) بشكل مباشر، مما يترك ندبة مخفية تماماً تحت الملابس الداخلية.
التغذية الدموية للسديلة الإربية:
* المسار الشرياني: ينشأ الشريان المغذي عادة من الشريان الفخذي، ويمتد بشكل موازٍ للرباط الإربي.
* التصريف الوريدي: يتم عبر أوردة سطحية تصب في النهاية في الوريد الفخذي، مما يضمن خروج الدم الفاسد من السديلة بعد نقلها.
* أبعاد السديلة: يمكن للجراحين أخذ رقعة نسيجية كبيرة تصل أبعادها إلى 30 سم × 20 سم، ولكن يجب مراعاة قواعد هندسية حيوية دقيقة لضمان وصول الدم إلى أطراف السديلة بشكل كامل.
سديلة الفخذ الأمامية الجانبية
تم وصف سديلة الفخذ الأمامية الجانبية (ALT Flap) لأول مرة لعلاج انكماشات الحروق الشديدة، ولكنها تطورت اليوم لتصبح "حصان العمل" الأساسي في جراحات العظام الترميمية وإصابات اليد المعقدة.
تُؤخذ هذه السديلة من الجزء الخارجي للفخذ، وتتميز بموثوقية عالية جداً (تصل نسبة نجاحها إلى معدلات تقارب 100% في أيدي الجراحين المتمرسين).
مميزات سديلة الفخذ:
* مساحة شاسعة: يمكن أخذ مساحة كبيرة جداً من الأنسجة تصل إلى 800 سنتيمتر مربع لتغطية الجروح الكبيرة.
* أوعية دموية طويلة: تمتلك هذه السديلة أوعية دموية طويلة (تصل إلى 15 سم)، مما يسهل على الجراح توصيلها بالأوعية السليمة البعيدة عن منطقة الإصابة.
* القدرة على نقل الإحساس: يمكن للجراح تضمين العصب الجلدي الفخذي الجانبي (LFCN) مع السديلة، مما يسمح بإعادة الإحساس للمنطقة المصابة، وهو أمر بالغ الأهمية عند ترميم باطن القدم (المناطق التي تتحمل وزن الجسم).
التشريح المعقد لسديلة الفخذ:
تعتمد هذه السديلة على الفرع النازل من الشريان الفخذي المنعطف الجانبي (LCFA). يكمن التحدي الجراحي في أن الأوعية الدموية الدقيقة (الثواقب) التي تغذي الجلد قد تمر مباشرة عبر الأنسجة الضامة، أو قد تخترق عضلات الفخذ (العضلة المتسعة الجانبية) في حوالي 82% من الحالات، مما يتطلب من الجراح تشريحاً عضلياً دقيقاً للغاية لتحرير هذه الأوعية دون إتلافها.
الأسباب ودواعي إجراء الجراحة
لا يتم اللجوء إلى عملية نقل الأنسجة الحرة إلا في الحالات الطبية المعقدة التي تتجاوز قدرة الجسم على الشفاء الذاتي، وتتجاوز قدرة التقنيات الجراحية البسيطة. إليك أهم الأسباب التي تدفع الجراح لاتخاذ قرار بإجراء هذه العملية:
- الحوادث الرضية الشديدة: مثل حوادث السيارات أو الدراجات النارية التي تؤدي إلى فقدان مساحات واسعة من الجلد والعضلات، وانكشاف العظام.
- التهاب العظام والنقي: (Osteomyelitis) وهي عدوى مزمنة في العظم تتطلب إزالة العظم الميت والأنسجة المحيطة به، ثم تغطية المنطقة بنسيج حيوي غني بالدم للقضاء على البكتيريا المتبقية.
- إنقاذ الأطراف من البتر: في حالات الكسور المفتوحة من الدرجة الثالثة، حيث يكون العظم مكسوراً ومكشوفاً تماماً، وتكون الأوعية الدموية متضررة. السديلة الحرة لا تغطي العظم فحسب، بل تجلب تروية دموية جديدة للمنطقة.
- استئصال الأورام السرطانية: بعد إزالة الأورام الكبيرة من الأطراف، يتبقى فراغ كبير يحتاج إلى إعادة بناء وظيفي وتجميلي.
- الجروح المزمنة غير الملتئمة: مثل تقرحات القدم السكرية المتقدمة التي تهدد ببتر الطرف، حيث توفر السديلة الحرة أنسجة سليمة قادرة على الالتئام.
الأعراض والعلامات التي تستدعي الجراحة
كمريض، قد تتساءل متى يقرر الطبيب أنك بحاجة إلى هذا النوع المتقدم من الجراحة. العلامات والأعراض التي تشير إلى الحاجة لعملية نقل الأنسجة الحرة تشمل:
- انكشاف الهياكل الحيوية: رؤية العظام، أو الأوتار، أو الأعصاب، أو الأوعية الدموية بالعين المجردة داخل الجرح.
- فشل العلاجات السابقة: عدم استجابة الجرح للغيارات الطبية المتطورة، أو فشل عمليات الترقيع الجلدي البسيطة (Skin Grafts) في الالتصاق والنمو.
- نقص التروية الدموية: برودة الطرف، وتغير لونه، وضعف النبض فيه نتيجة تلف الأوعية الدموية الرئيسية بسبب الإصابة.
- العدوى العميقة المستمرة: خروج إفرازات صديدية مستمرة من الجرح مع وجود عظم ميت في قاع الجرح، مما يمنع أي محاولة للالتئام الطبيعي.
- فقدان الوظيفة: عدم القدرة على تحريك الطرف أو المفاصل بسبب فقدان الأنسجة العضلية والجلدية المحيطة بها.
التشخيص والتحضير قبل العملية
التحضير لعملية نقل الأنسجة الحرة يتطلب تخطيطاً دقيقاً وصارماً، فالنجاح يعتمد بشكل كبير على ما يحدث قبل دخول غرفة العمليات.
التقييم السريري والتصوير الطبي
يقوم الفريق الجراحي (الذي يضم عادة جراح عظام وجراح تجميل وترميم مجهري) بتقييم شامل للمريض. يتم فحص المنطقة المصابة لتحديد حجم "العيب النسيجي" بدقة، وفحص المنطقة المانحة للتأكد من ملاءمتها.
من أهم خطوات التشخيص:
* استخدام جهاز الدوبلر (Doppler Ultrasound): يستخدم الجراح جهاز دوبلر محمول (بقوة 8 ميجاهرتز) لرصد وتتبع مسار الأوعية الدموية الدقيقة في المنطقة المانحة (مثل الشريان الإربي أو ثواقب الفخذ). يتم رسم خريطة دقيقة لهذه الأوعية على جلد المريض باستخدام قلم جراحي.
* تصوير الأوعية الدموية (Angiography): في بعض الحالات، خاصة في إصابات الساق المعقدة، قد يطلب الطبيب تصويراً ملوناً للأوعية الدموية للتأكد من وجود شرايين وأوردة سليمة في المنطقة المصابة يمكن توصيل السديلة بها.
التخطيط وصنع القوالب
قبل بدء الجراحة، يقوم الطبيب بصنع قالب (Template) من ورق معقم أو بلاستيك، يطابق تماماً شكل وحجم الجرح في المنطقة المصابة. يتم نقل هذا القالب إلى المنطقة المانحة (الفخذ أو البطن) لرسم حدود الأنسجة التي سيتم استئصالها بدقة متناهية، مع ضمان أن يكون محور السديلة متمركزاً فوق الأوعية الدموية التي تم تحديدها بالدوبلر.
تحضير المريض
يجب على المريض الالتزام بتعليمات صارمة قبل الجراحة، أهمها:
* التوقف التام عن التدخين: النيكوتين يسبب انقباض الأوعية الدموية (Vasospasm)، مما يؤدي حتماً إلى فشل الجراحة المجهرية وموت الأنسجة المنقولة. يجب التوقف عن التدخين بأسابيع قبل وبعد الجراحة.
* ضبط الأمراض المزمنة: السيطرة التامة على مستويات السكر في الدم وضغط الدم.
* إيقاف بعض الأدوية: مثل مميعات الدم، حسب توجيهات الطبيب، لتجنب النزيف المفرط.
العلاج وخطوات الإجراء الجراحي
عملية نقل الأنسجة الحرة هي جراحة كبرى قد تستغرق من 6 إلى 12 ساعة، وتتم تحت التخدير العام. غالباً ما يعمل فريقان جراحيان في نفس الوقت لتقليل مدة العملية؛ فريق يجهز المنطقة المصابة، وفريق يستخرج السديلة من المنطقة المانحة.
تجهيز المنطقة المتلقية (المصابة)
يبدأ الجراح بتنظيف الجرح (Debridement) بشكل جذري، حيث يتم استئصال كل الأنسجة الميتة، والملتهبة، والعظام التالفة حتى يصل إلى أنسجة حية تنزف بشكل صحي. بعد ذلك، يتم البحث عن شريان ووريد سليمين خارج منطقة الإصابة المباشرة ليكونا "المستقبلين" للأنسجة الجديدة.
استخراج السديلة من المنطقة المانحة
بناءً على التخطيط المسبق، يبدأ الفريق الثاني باستخراج السديلة.
في حالة سديلة المنطقة الإربية:
يتم إجراء شق جراحي دقيق للوصول إلى الشريان والوريد. يستخدم الجراحون تقنيات تشريح دقيقة إما من الاتجاه الإنسي (من الداخل للخارج) لتقييم جودة الأوعية الدموية أولاً، أو من الاتجاه الوحشي (من الخارج للداخل). الهدف هو رفع الجلد والدهون مع الحفاظ على الأوعية الدموية متصلة بها.
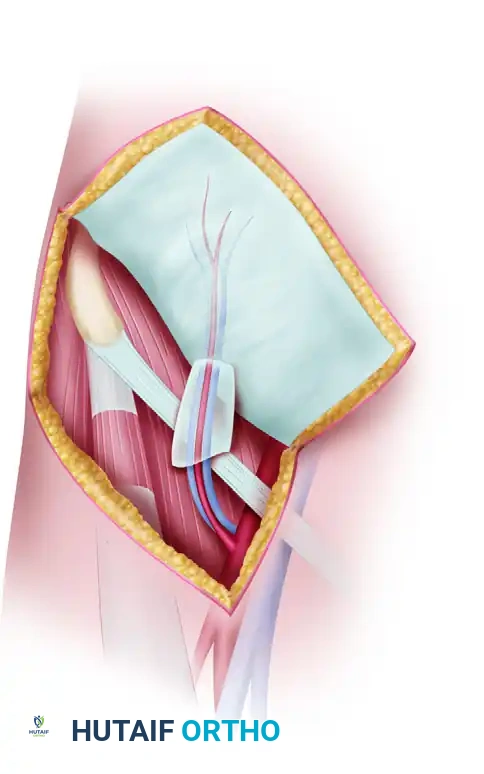
في حالة سديلة الفخذ (ALT):
يتم شق الجلد وصولاً إلى العضلات. يحدد الجراح الأوعية الدموية الدقيقة (الثواقب) ويتتبعها بحذر شديد، وأحياناً يضطر لشق ألياف العضلة المتسعة الجانبية لتحرير هذه الأوعية وصولاً إلى الشريان الرئيسي، مع الحرص التام على عدم إيذاء الأعصاب الحركية التي تغذي عضلات الفخذ.
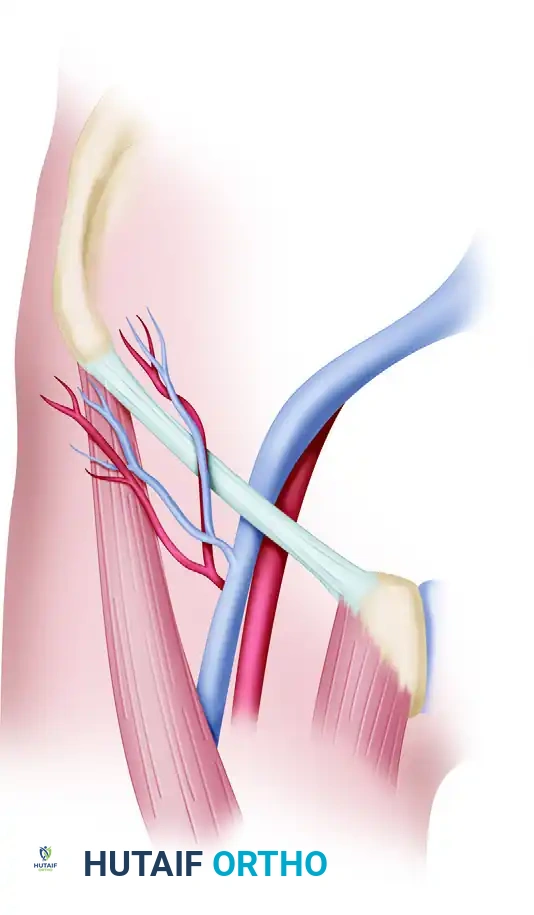
الجراحة المجهرية وتوصيل الأوعية
هذه هي المرحلة الأكثر حساسية. يتم قطع الأوعية الدموية للسديلة ونقلها فوراً إلى المنطقة المصابة.
* يتم تثبيت السديلة في مكانها ببعض الغرز المبدئية.
* باستخدام المجهر الجراحي (الذي يكبر الرؤية عشرات المرات) وخيوط جراحية أرفع من شعرة الإنسان، يقوم الجراح بخياطة شريان السديلة بشريان المنطقة المصابة، ثم يفعل الشيء نفسه مع الأوردة.
* بمجرد فك المشابك الجراحية، يندفع الدم في الأنسجة الجديدة، ويراقب الجراح عودة اللون الوردي الطبيعي للسديلة كدليل على نجاح التوصيل.
* إذا حدث انقباض في الأوعية الدموية (Vasospasm)، يستخدم الجراح أدوية موضعية مثل البابافيرين أو الليدوكائين لإرخائها.
إغلاق الجروح
يقوم فريق بإغلاق الجرح في المنطقة المانحة. في سديلة المنطقة الإربية، غالباً ما يتم إغلاق الجرح مباشرة. أما في سديلة الفخذ، إذا كانت المساحة المأخوذة كبيرة جداً، قد يحتاج الجراح إلى وضع رقعة جلدية بسيطة (Skin Graft) لتغطية الجرح في الفخذ.
التعافي وما بعد الجراحة
تعتبر الأيام الأولى بعد الجراحة حاسمة جداً لضمان بقاء السديلة حية ونجاح العملية. يتطلب التعافي رعاية طبية حثيثة في وحدة متخصصة بالجراحة المجهرية.
العناية في المستشفى (الأيام الأولى)
- المراقبة المستمرة: يتم مراقبة السديلة كل ساعة خلال الـ 72 ساعة الأولى. تفحص الممرضات لون السديلة، ودرجة حرارتها، وسرعة امتلاء الشعيرات الدموية، ويستخدمن جهاز الدوبلر السطحي للتأكد من استمرار النبض وتدفق الدم.
- الوضعية الخاصة:
- إذا أُخذت السديلة من المنطقة الإربية، يجب أن يظل المريض في وضعية يكون فيها مفصل الورك مثنياً بزاوية 30-45 درجة لمدة 5 إلى 7 أيام لتقليل الشد على الجرح، ثم يتم فرد الساق تدريجياً.
- يجب رفع الطرف المصاب (الذي تلقى السديلة) لتسهيل عودة الدم الوريدي ومنع التورم (الاحتقان الوريدي).
- التدفئة: الحفاظ على دفء الغرفة والمريض لمنع انقباض الأوعية الدموية.
- علامات الخطر: إذا لاحظ الفريق الطبي تحول لون السديلة إلى الأزرق (احتقان وريدي) أو الأبيض الشاحب (قصور شرياني)، فقد يتطلب الأمر عودة طارئة وفورية إلى غرفة العمليات لإنقاذ السديلة.
الرعاية المنزلية والتأهيل
- بعد الخروج من المستشفى (عادة بعد أسبوع إلى أسبوعين)، يجب على المريض تجنب أي ضغط أو احتكاك على المنطقة المرممة.
- يُمنع التدخين منعاً باتاً لعدة أشهر.
- يبدأ العلاج الطبيعي والتأهيل الحركي بمجرد أن يسمح الجراح بذلك، لاستعادة وظيفة المفاصل القريبة من مكان الإصابة ومنع تيبسها.
- قد تستغرق السديلة عدة أشهر لتندمج تماماً ويتحسن شكلها النهائي. في بعض الحالات، قد تُجرى عمليات تجميلية بسيطة لاحقاً لتنحيف السديلة إذا كانت سميكة جداً.
الأسئلة الشائعة
ما هي نسبة نجاح عملية نقل الأنسجة الحرة؟
في المراكز الطبية المتخصصة وعلى أيدي جراحين متمرسين، تتجاوز نسبة نجاح عمليات السدائل الحرة (مثل سديلة الفخذ ALT) 95% إلى 98%. الفشل التام للسديلة نادر الحدوث ولكنه ممكن إذا حدث تجلط في الأوعية الدموية الدقيقة.
كم تستغرق العملية الجراحية في غرفة العمليات؟
تعتبر هذه الجراحة من العمليات الكبرى والمعقدة. تتراوح مدتها عادة بين 6 إلى 12 ساعة، اعتماداً على حجم الإصابة، وصعوبة استخراج السديلة، وحالة الأوعية الدموية في المنطقة المصابة.
هل تترك العملية ندبات واضحة؟
نعم، ستكون هناك ندبات في كل من المنطقة المانحة والمنطقة المصابة. ومع ذلك، في سديلة المنطقة الإربية، يتم إخفاء الندبة بسهولة تحت الملابس الداخلية. أما سديلة الفخذ، فتترك ندبة طولية على الجزء الخارجي من الفخذ، وتتحسن تدريجياً مع مرور الوقت.
متى يمكنني العودة إلى المشي بعد أخذ سديلة من الفخذ؟
يعتمد ذلك على مكان الإصابة الأصلية. إذا كانت الإصابة في الطرف العلوي وأخذت السديلة من الفخذ، يمكنك البدء بالمشي بمساعدة العكازات بعد أيام قليلة من الجراحة. أما إذا كانت الإصابة في الساق أو القدم، فقد يمنعك الطبيب من تحميل الوزن لعدة أسابيع حتى تلتئم الأنسجة المنقولة تماماً.
ما هو الفرق بين الترقيع الجلدي ونقل الأنسجة الحرة؟
الترقيع الجلدي (Skin Graft) ينقل طبقة رقيقة من الجلد فقط، ويعتمد على وجود دم في قاع الجرح ليعيش، ولا يمكن وضعه فوق العظام أو الأوتار المكشوفة. أما نقل الأنسجة الحرة (Free Flap) فينقل كتلة كاملة من الأنسجة (جلد ودهون) مع أوعيتها الدموية الخاصة، ويتم توصيلها بالشرايين، مما يجعلها قادرة على تغطية العظام المكشوفة والشفاء الذاتي.
هل سأفقد الإحساس في المنطقة المانحة؟
قد تشعر بخدر أو تنميل حول الندبة في المنطقة المانحة (مثل الفخذ أو البطن) بسبب قطع بعض الأعصاب الجلدية الصغيرة أثناء استخراج السديلة. هذا الخدر غالباً ما يتحسن بمرور الوقت، ولكنه قد يظل موجوداً بشكل دائم في مساحة صغيرة حول الجرح.
ما هي المخاطر المحتملة لهذه الجراحة الدقيقة؟
المخاطر تشمل تجلط الدم في الأوعية الدقيقة الموصولة (مما قد يؤدي لموت السديلة)، النزيف، العدوى، وتأخر التئام الجروح في المنطقة المانحة. المراقبة الدقيقة في الأيام الأولى تقلل من هذه المخاطر بشكل كبير.
كيف يتم مراقبة نجاح العملية في الأيام الأولى؟
يقوم الفريق الطبي بفحص السديلة كل ساعة تقريباً خلال أول 3 أيام. يتم فحص لونها (يجب أن يكون وردياً طبيعياً)، ودرجة حرارتها (يجب أن تكون دافئة)، وسرعة عودة الدم عند الضغط عليها، بالإضافة إلى استخدام جهاز موجات فوق صوتية صغير (دوبلر) لسماع نبض الشريان الموصول.
هل التدخين يؤثر على نجاح الجراحة المجهرية؟
نعم، وبشكل كارثي. النيكوتين والمواد الكيميائية في السجائر تسبب تشنجاً وانقباضاً في الأوعية الدموية الدقيقة، مما يمنع وصول الدم إلى السديلة ويؤدي إلى موتها الحتمي. يرفض معظم الجراحين إجراء هذه العملية للمدخنين ما لم يتوقفوا تماماً قبل الجراحة بأسابيع.
متى أحتاج إلى العلاج الطبيعي بعد الجراحة؟
يبدأ العلاج الطبيعي عادة في غضون أيام قليلة بعد الجراحة بحركات سلبية بسيطة لمنع تيبس المفاصل، ويتطور تدريجياً بناءً على أوامر الجراح. التأهيل الكامل قد يستغرق عدة أشهر لضمان عودة الوظيفة الحركية للطرف المصاب بأفضل شكل ممكن.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
