الخلاصة الطبية السريعة: خلع الركبة الرضحي هو إصابة خطيرة تحدث نتيجة انفصال كامل بين عظام الفخذ والقصبة، مما يؤدي لتمزق أربطة الركبة. يتطلب العلاج تدخلاً طبياً عاجلاً لتقييم الأوعية الدموية والأعصاب، يليه تدخل جراحي دقيق لإعادة بناء الأربطة وضمان استقرار المفصل وعودته للعمل بشكل طبيعي.
مقدمة عن خلع الركبة الرضحي
يُعد مفصل الركبة من أكبر وأعقد المفاصل في جسم الإنسان، وهو يتحمل وزن الجسم بالكامل ويمنحنا القدرة على الحركة بمرونة. بالمقارنة مع إصابات الأربطة الأخرى، يُعتبر خلع الركبة الرضحي الحقيقي حالة نادرة نسبياً، ولكنه يُصنف كواحدة من أشد إصابات العظام والمفاصل خطورة.
تحدث هذه الإصابة عندما تفقد عظمة الفخذ وعظمة القصبة (الظنبوب) اتصالهما الطبيعي بشكل كامل. هذا الانفصال التام لا يمكن أن يحدث إلا إذا تعرضت الركبة لقوة هائلة تؤدي إلى تمزق العديد من الأربطة الأساسية التي تثبت المفصل، وعادة ما يشمل ذلك تمزق الرباطين الصليبيين (الأمامي والخلفي) بالإضافة إلى واحد على الأقل من الأربطة الجانبية.
من التحديات الطبية الكبرى في هذه الحالة هو أن العديد من حالات خلع الركبة تعود إلى مكانها الطبيعي تلقائياً (رد تلقائي) قبل وصول المريض إلى المستشفى. هذا الرد التلقائي قد يخدع المريض وحتى بعض الممارسين الصحيين، مما يؤدي إلى تقليل تقدير حجم الإصابة الحقيقية، وهو ما يمثل خطراً بالغاً نظراً لاحتمالية وجود إصابات خفية في الأوعية الدموية أو الأعصاب المحيطة بالركبة.
تشريح مفصل الركبة والأربطة الداعمة
لفهم مدى خطورة خلع الركبة، يجب أن نتعرف بتبسيط على كيفية تماسك هذا المفصل. تعتمد الركبة في استقرارها على شبكة قوية من الأربطة، وهي أشرطة نسيجية صلبة تربط العظام ببعضها البعض:
- الرباط الصليبي الأمامي والرباط الصليبي الخلفي: يتقاطعان في وسط الركبة ويمنعان عظمة القصبة من الانزلاق للأمام أو للخلف بشكل مفرط.
- الأربطة الجانبية الداخلية والخارجية: توجد على جانبي الركبة وتمنع الحركة الجانبية غير الطبيعية.
- الكبسولة المفصلية والزوايا الخلفية: هياكل داعمة إضافية تمنع الدوران المفرط للركبة.
في حالة خلع الركبة الرضحي، تتمزق هذه المنظومة الدفاعية بالكامل، مما يترك المفصل غير مستقر تماماً ويجعله عرضة للانهيار عند محاولة تحمل أي وزن.
أسباب خلع الركبة الرضحي وآليات الإصابة
تتنوع الأسباب التي تؤدي إلى هذه الإصابة المدمرة، ويصنفها أطباء جراحة العظام تاريخياً بناءً على مقدار الطاقة أو القوة التي تعرض لها المفصل وقت الإصابة.
الإصابات عالية الطاقة
تنتج هذه الحالات عن انتقال طاقة حركية هائلة إلى المفصل، وتكون غالباً مصحوبة بإصابات أخرى في الجسم قد تهدد الحياة. من أبرز أمثلتها:
* حوادث السيارات والدراجات النارية بسرعات عالية.
* السقوط من ارتفاعات شاهقة.
* إصابات السحق الصناعية الثقيلة.
في هذه الحالات، قد يصاحب خلع الركبة كسور مفتوحة، وتهتك شديد في الأنسجة الرخوة والجلد.
الإصابات منخفضة الطاقة
تحدث هذه الإصابات غالباً أثناء ممارسة الأنشطة الرياضية. الرياضات التي تتضمن اصطدامات قوية (مثل كرة القدم، الرجبي) أو تلك التي تتطلب التواءات ودورانات سريعة ومفاجئة (مثل التزلج، الجمباز) هي المسبب الرئيسي. على الرغم من أن الصدمة العامة للجسم تكون أقل مقارنة بحوادث السيارات، إلا أن الضرر الموضعي الذي يلحق بمفصل الركبة يكون كارثياً.
خلع الركبة منخفض الطاقة جدا لدى مرضى السمنة
أظهرت الدراسات الوبائية الحديثة تحولاً مقلقاً، حيث ظهرت فئة محددة وشديدة الخطورة من حالات خلع الركبة تحدث لدى المرضى الذين يعانون من السمنة المفرطة. تُعرف هذه الحالات باسم خلع الركبة منخفض الطاقة جداً.
على عكس الإصابات الرياضية أو حوادث المرور، تحدث هذه الإصابات أثناء ممارسة أنشطة الحياة اليومية البسيطة جداً، مثل:
* النزول من الرصيف إلى الشارع.
* نزول درجة سلم واحدة.
* التعثر البسيط والسقوط على الأرض أثناء المشي.
الواقع الميكانيكي الحيوي هنا هو أنه في حالة المريض الذي يعاني من كتلة جسم ضخمة، فإن الطاقة الحركية الناتجة عن مجرد السقوط على مستوى الأرض تكون كافية تماماً لتمزيق الأربطة المتعددة للركبة والتسبب في خلع كامل.
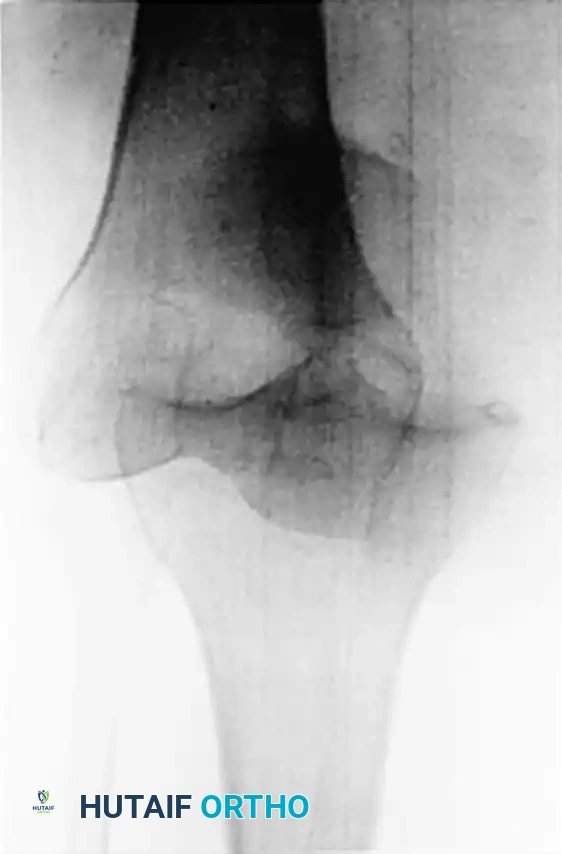
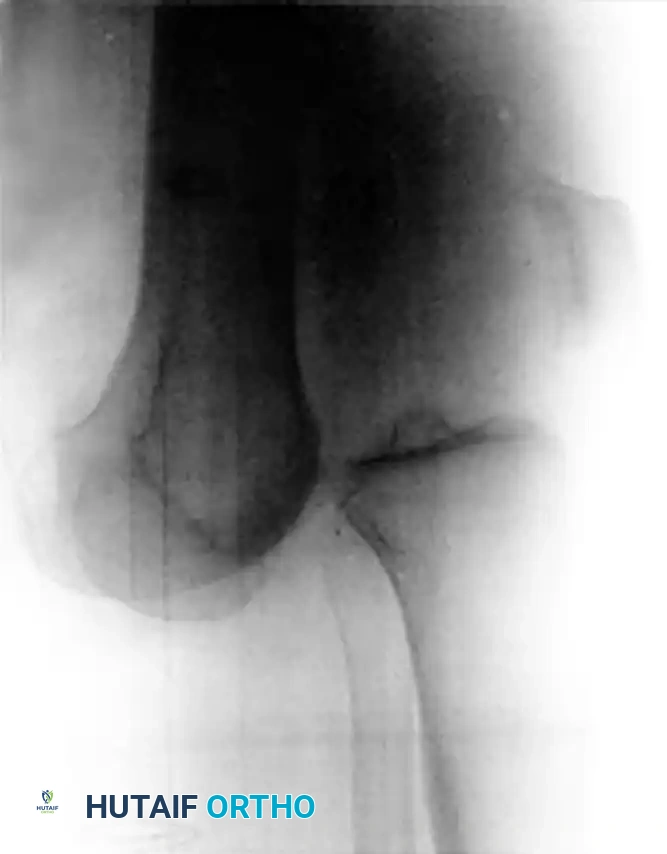
أثبتت المراجعات الطبية المؤسسية أن هناك علاقة طردية مباشرة بين مؤشر كتلة الجسم وشدة الإصابات العصبية والوعائية المصاحبة. فكلما زادت السمنة، زادت احتمالية تعرض الشريان المأبضي (الشريان الرئيسي خلف الركبة) للتمزق أو الانسداد، مما يرفع من خطر الحاجة إلى بتر الطرف إذا لم يتم التدخل الجراحي العاجل.
أعراض خلع الركبة الرضحي
في حالة خلع الركبة الحاد الذي لم يعد إلى مكانه، يكون التشخيص واضحاً عادةً بسبب الأعراض الصارخة التي تشمل:
- تشوه واضح في شكل الركبة: تبدو الركبة ملتوية أو خارجة عن مسارها الطبيعي بشكل ملحوظ.
- ألم مبرح وشديد: ألم لا يُحتمل يمنع المريض من تحريك ساقه تماماً.
- تورم ضخم وسريع: تمتلئ الركبة بالدم والسوائل بسرعة كبيرة نتيجة تمزق الأنسجة والأوعية الدموية.
- عدم القدرة على تحمل الوزن: انهيار تام للركبة عند محاولة الوقوف.
تحذير طبي هام: الخطر الأكبر يكمن في الحالات التي تعود فيها الركبة إلى مكانها تلقائياً. قد يبدو شكل الركبة طبيعياً، ولكن الأربطة تكون ممزقة بالكامل. الفشل في تشخيص هذه الحالة قد يؤدي إلى إغفال إصابة الشريان المأبضي، مما يؤدي إلى مضاعفات لا رجعة فيها مثل نقص التروية الدموية، متلازمة الحيز، والحاجة إلى بتر الساق فوق الركبة.
التشخيص والتقييم الطبي العاجل
عند استقبال مريض يُشتبه في إصابته بخلع في الركبة، فإن الأولوية القصوى للفريق الطبي ليست الأربطة، بل إنقاذ الطرف من البتر. الشريان المأبضي يمر مباشرة خلف الركبة ويكون مثبتاً بقوة من الأعلى والأسفل. أثناء الخلع، يتعرض هذا الشريان لشد عنيف قد يؤدي إلى تمزقه من الداخل أو انسداده بالجلطات.
بروتوكول فحص الأوعية الدموية
- فحص النبض الفوري: يقوم الطبيب بفحص النبض في شرايين القدم والكاحل.
- مؤشر الكاحل والعضد: اختبار سريع يقارن ضغط الدم في الكاحل بضغط الدم في الذراع. إذا كانت النتيجة غير طبيعية، فهذا مؤشر قوي على وجود إصابة شريانية.
- التصوير المقطعي للأوعية الدموية: هو المعيار الذهبي لتشخيص إصابات الشريان المأبضي. يُظهر هذا الفحص الدقيق تدفق الدم ويكشف عن أي انسداد أو نزيف داخلي.
تقييم الأعصاب المحيطية
العصب الشظوي، الذي يمر على الجانب الخارجي للركبة، معرض بشدة للإصابة أثناء الخلع. يقوم الطبيب بفحص قدرة المريض على رفع قدمه لأعلى (تجنباً لحالة تدلي القدم) وفحص الإحساس في الجزء العلوي من القدم.
اعتبارات خاصة للأطفال والمراهقين
في المرضى الذين لم يكتمل نموهم العظمي، تكون مراكز النمو (المشاش) أضعف من الأربطة المحيطة بها. ما قد يبدو وكأنه خلع في الركبة لدى طفل، قد يكون في الواقع كسراً مزاحاً في مركز النمو لعظمة الفخذ أو القصبة. يتطلب ذلك صوراً شعاعية دقيقة، وأحياناً صوراً تحت التخدير للتأكد من التشخيص السليم قبل إقرار خطة العلاج.
العلاج الجراحي لخلع الركبة الرضحي
بعد التأكد من سلامة الأوعية الدموية والأعصاب، أو بعد إصلاحها من قبل جراح الأوعية الدموية، ينتقل التركيز إلى إعادة بناء مفصل الركبة. أثبتت الدراسات الطبية أن التدخل الجراحي الشامل لإعادة بناء الأربطة المتعددة يحقق نتائج وظيفية أفضل بكثير من العلاج التحفظي (غير الجراحي)، بغض النظر عن وزن المريض.
النهج الجراحي الخلفي الداخلي
لإعادة بناء الرباط الصليبي الخلفي وإصلاح الكبسولة الخلفية للركبة، يحتاج الجراح إلى رؤية واضحة ومباشرة للجزء الخلفي من المفصل. يُعد النهج الجراحي الخلفي الداخلي من أحدث وأأمن الطرق الجراحية لتحقيق ذلك.
دواعي استخدام هذا النهج الجراحي
- إعادة بناء الرباط الصليبي الخلفي باستخدام تقنيات التثبيت العظمي المتقدمة.
- إصلاح التمزقات والانفصالات في الكبسولة الخلفية للركبة.
- تثبيت الكسور المعقدة في الجزء الخلفي من هضبة القصبة.
- استخراج الأجسام الحرة أو الغضاريف الممزقة من الحيز الخلفي للمفصل.
خطوات الجراحة المبسطة للمريض
- التخدير والوضعية: تتم الجراحة تحت التخدير العام. يُوضع المريض على بطنه (الوضعية المنبطحة) لتسهيل الوصول إلى الجزء الخلفي من الركبة، مع حماية كافة مناطق الضغط في الجسم.
- الشق الجراحي: يقوم الجراح بعمل شق دقيق ومدروس خلف الركبة، متجنباً الأعصاب الحسية الهامة في تلك المنطقة لضمان عدم حدوث آلام مزمنة أو فقدان للإحساس بعد الجراحة.
- حماية الأعصاب والأوعية الدموية: بفضل التشريح الدقيق، يقوم الجراح بإبعاد العضلات برفق للوصول إلى المفصل، مع حماية الحزمة الدموية العصبية المركزية (الشريان والوريد المأبضي والعصب القصبوي) باستخدام العضلات كحاجز حماية طبيعي.
- إعادة البناء: يتم فتح كبسولة المفصل الخلفية للوصول إلى مكان التصاق الرباط الصليبي الخلفي. يتم تنظيف المنطقة وتثبيت الأربطة الجديدة (التي تؤخذ غالباً من جسم المريض أو من متبرع) باستخدام براغي أو مثبتات طبية خاصة لضمان أقصى درجات الاستقرار.
- الإغلاق: يتم غسل المفصل جيداً وإغلاق الأنسجة والجلد بطريقة تجميلية ووظيفية تمنع تراكم السوائل.
بروتوكول التعافي وإعادة التأهيل
رحلة التعافي بعد جراحة إعادة بناء الأربطة المتعددة للركبة هي رحلة طويلة تتطلب صبراً والتزاماً تاماً من المريض. يتم تفصيل برنامج التأهيل بناءً على نوع الأربطة التي تم إصلاحها وجودة الأنسجة.
| المرحلة | المدة الزمنية | الأهداف الرئيسية والتعليمات |
|---|---|---|
| المرحلة الأولى (الحماية) | من أسبوعين إلى 4 أسابيع | ارتداء دعامة مفصلية مقفلة في وضع الاستقامة التامة. الهدف هو حماية الأربطة المزروعة والكبسولة الخلفية من أي شد. يمنع تحميل الوزن على الساق. |
| المرحلة الثانية (الحركة المبكرة) | من 4 إلى 6 أسابيع | البدء في تحريك الركبة سلبياً (بمساعدة المعالج) لمنع تيبس المفصل (تليف المفصل). يستمر منع تحميل الوزن أو يُسمح بلمس أصابع القدم للأرض فقط. |
| المرحلة الثالثة (التقوية المبدئية) | من شهرين إلى 3 أشهر | السماح بتحميل الوزن التدريجي. البدء في تمارين تنشيط العضلة الرباعية الأمامية. يتم تأخير تمارين العضلة الخلفية لحماية الرباط الصليبي الخلفي الجديد. |
| المرحلة الرابعة (التأهيل المتقدم) | من 4 إلى 6 أشهر | تمارين تقوية شاملة، تحسين التوازن، والتدريب على المشي الطبيعي بدون عكازات. |
| المرحلة الخامسة (العودة للنشاط) | من 9 إلى 12 شهراً | العودة التدريجية للأنشطة الرياضية أو الحياتية الشاقة بعد اجتياز اختبارات القوة والثبات العضلي بنجاح. |
الأسئلة الشائعة حول خلع الركبة الرضحي
الفرق بين خلع الركبة وخلع صابونة الركبة
خلع صابونة الركبة (الرضفة) هو إصابة شائعة وبسيطة نسبياً حيث تنزلق الصابونة من مسارها الأمامي، وغالباً ما تُعالج بسهولة. أما خلع الركبة الرضحي فهو انفصال كامل بين عظمة الفخذ والقصبة، وهو إصابة كارثية تتضمن تمزق أربطة متعددة وتهدد الأوعية الدموية.
الحالات التي تتطلب تدخلا جراحيا عاجلا
التدخل الجراحي الفوري يكون إلزامياً إذا كان هناك انقطاع في تدفق الدم إلى الساق (إصابة الشريان المأبضي)، أو إذا كان هناك كسر مفتوح، أو إذا لم يتمكن الأطباء من إعادة الركبة إلى مكانها يدوياً بسبب تداخل الأنسجة.
المدة الزمنية المتوقعة للتعافي الكامل
التعافي من جراحة إعادة بناء الأربطة المتعددة يستغرق وقتاً طويلاً. العودة إلى الأنشطة اليومية البسيطة قد تستغرق من 3 إلى 4 أشهر، بينما العودة الكاملة للرياضة أو الأعمال الشاقة تتطلب عادة من 9 إلى 12 شهراً من التأهيل المستمر.
تأثير السمنة المفرطة على مفصل الركبة
السمنة المفرطة تزيد بشكل كبير من خطر الإصابة بخلع الركبة حتى مع السقوط البسيط (إصابات منخفضة الطاقة جداً). الوزن الزائد يولد طاقة حركية تفوق قدرة الأربطة على التحمل، كما يزيد من معدلات المضاعفات الوعائية والعصبية.
المضاعفات المحتملة عند تأخير العلاج
تأخير العلاج، خاصة في الساعات الأولى، قد يؤدي إلى موت الأنسجة بسبب نقص التروية الدموية مما يستدعي بتر الطرف. على المدى الطويل، إهمال العلاج الجراحي يؤدي إلى عدم استقرار مزمن في الركبة، خشونة مبكرة وشديدة في المفصل، وصعوبة في المشي.
طرق فحص الأوعية الدموية والأعصاب
يتم فحص الأوعية الدموية يدوياً عن طريق جس النبض في القدم، واستخدام جهاز قياس مؤشر الكاحل والعضد (ABI). في حال الشك، يتم إجراء تصوير مقطعي للأوعية الدموية (CTA). يتم فحص الأعصاب سريرياً باختبار الإحساس وحركة أصابع القدم والكاحل.
خيارات العلاج التحفظي بدون جراحة
العلاج التحفظي (بدون جراحة) يُحتفظ به فقط للمرضى كبار السن جداً، أو الذين يعانون من أمراض مزمنة تمنعهم من الخضوع للتخدير، أو المرضى غير القادرين على المشي أصلاً قبل الإصابة. بالنسبة لمعظم المرضى، الجراحة هي الخيار الأمثل لاستعادة وظيفة الركبة.
أهمية العلاج الطبيعي في مرحلة التأهيل
العلاج الطبيعي ليس خطوة اختيارية، بل هو جزء لا يتجزأ من نجاح العملية. يمنع العلاج الطبيعي تيبس المفصل، يعيد بناء الكتلة العضلية المفقودة، ويبرمج الجهاز العصبي لاستعادة التوازن والتناسق الحركي للطرف المصاب.
العودة إلى ممارسة الأنشطة الرياضية
العودة للرياضة ممكنة بعد الخضوع لجراحة ناجحة وبرنامج تأهيلي مكثف لمدة تقارب العام. ومع ذلك، قد ينصح الأطباء بتجنب الرياضات العنيفة التي تتطلب احتكاكاً مباشراً أو تغييرات مفاجئة في الاتجاه لحماية المفصل على المدى الطويل.
نسبة نجاح العمليات الجراحية لخلع الركبة
مع التقدم الحديث في التقنيات الجراحية (مثل النهج الخلفي الداخلي) والمواد المستخدمة في تثبيت الأربطة، أصبحت نسب النجاح عالية جداً في استعادة استقرار الركبة وتخفيف الألم وتحسين جودة حياة المريض، شريطة الالتزام التام ببرنامج العلاج الطبيعي.
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وتميز في جراحات منظار الركبة والمفاصل الصناعية.
