الخلاصة الطبية السريعة: جراحة نقل العضلات الوظيفية وترقيع العظام الدموي هي إجراءات مجهرية دقيقة تهدف إلى استعادة الحركة والوظيفة للأطراف المصابة بشدة. تعتمد على نقل عضلة أو عظمة سليمة مع أوعيتها الدموية وأعصابها إلى المنطقة المتضررة، مما يوفر حلاً جذرياً لحالات الشلل أو الفقدان العظمي الكبير.
مقدمة
يمثل التطور في مجال الجراحة المجهرية الترميمية طفرة طبية هائلة، حيث منحت تقنيات نقل العضلات الوظيفية الحرة وترقيع العظام الدموي أملاً جديداً للمرضى الذين يعانون من إصابات بالغة التعقيد في الأطراف. في الماضي، كانت الإصابات التي تؤدي إلى فقدان كبير في الأنسجة العضلية أو العظمية تنتهي غالباً بالعجز الدائم أو حتى البتر. أما اليوم، وبفضل التقدم المذهل في الجراحات المجهرية، أصبح بإمكان الجراحين استعادة الوظيفة الحركية الإرادية وإعادة بناء الهيكل العظمي المفقود بكفاءة عالية.
تعتمد هذه الجراحات المتقدمة على مبدأ نقل نسيج حي (عضلة أو عظمة) من منطقة سليمة في الجسم (المنطقة المانحة) إلى المنطقة المتضررة (المنطقة المستقبلة)، مع إعادة توصيل الأوعية الدموية والأعصاب الدقيقة باستخدام الميكروسكوب الجراحي. هذا الإجراء لا يضمن فقط بقاء النسيج المنقول حياً، بل يضمن أيضاً استعادته لوظيفته الطبيعية، سواء كانت الانقباض العضلي لتحريك المفاصل، أو الدعم الهيكلي لتعويض العظام المفقودة.
إن اتخاذ قرار الخضوع لمثل هذه الجراحات يتطلب فهماً عميقاً لطبيعة الإجراء، والالتزام التام بخطة العلاج وإعادة التأهيل. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بجراحات نقل العضلات الوظيفية وترقيع العظام الدموي، بدءاً من التشريح والأسباب، وصولاً إلى أدق تفاصيل الجراحة ومراحل التعافي الطويلة.
التشريح
لفهم كيفية عمل هذه الجراحات المعقدة، يجب أولاً التعرف على البنية التشريحية للأنسجة المعنية. يتكون الجهاز الحركي من عظام توفر الدعم الهيكلي، وعضلات تنقبض لتوليد الحركة، وأعصاب تنقل الإشارات الكهربائية من الدماغ، وأوعية دموية (شرايين وأوردة) تغذي هذه الأنسجة بالأكسجين والغذاء.
في جراحات نقل العضلات الوظيفية، يتم اختيار عضلات معينة من الجسم تتميز بخصائص تشريحية تجعلها مثالية للنقل دون التسبب في عجز ملحوظ في مكانها الأصلي. من أبرز هذه العضلات:
- العضلة الرشيقة في الفخذ: تعتبر الخيار الأول والأكثر شيوعاً لإعادة بناء العضلات القابضة أو الباسطة في الساعد، وكذلك في جراحات إعادة تحريك الوجه (علاج شلل العصب الوجهي). تتميز بتشريح وعائي عصبي موثوق، وتوفر مدى حركي ممتاز، مع ترك أثر جراحي بسيط.
- العضلة الظهرية العريضة: تُستخدم عندما تكون هناك حاجة لقوة عضلية هائلة وتغطية جلدية واسعة لتعويض فقدان كبير في الأنسجة الرخوة.
- العضلة الصدرية الكبرى: توفر كتلة عضلية وقوة كبيرة، وتستخدم في حالات محددة تتطلب قوة شد عالية.
- خيارات أخرى: مثل العضلة المستقيمة الفخذية، والعضلة المنشارية الأمامية، وغيرها من العضلات التي يتم اختيارها بناءً على حاجة المريض.
أما في جراحات ترقيع العظام الدموي، فإن العظام المانحة الأكثر استخداماً تشمل:
- عظمة الشظية في الساق: هي المعيار الذهبي لتعويض العظام الطويلة. يمكن أخذ جزء طويل منها (يصل إلى 26 سم) مع الأوعية الدموية المغذية لها، وتتميز بصلابتها وقدرتها على تحمل الأوزان.
- العرف الحرقفي في الحوض: يوفر كتلة عظمية غنية بالخلايا الإسفنجية، وهو مثالي لتعويض العظام القريبة من المفاصل أو في جراحات الوجه والفكين.
الأسباب
هناك العديد من الحالات الطبية والإصابات التي تستدعي اللجوء إلى تقنيات الجراحة المجهرية لنقل العضلات أو العظام. يُشترط دائماً استنفاد الحلول الجراحية الأبسط (مثل نقل الأوتار الموضعية) قبل اللجوء إلى هذه الجراحات المعقدة، وهو ما يُعرف طبياً بمبدأ "مانكتيلو".
تشمل الأسباب الرئيسية التي تستدعي هذه الجراحات ما يلي:
- الإصابات الرضية الشديدة: حوادث السير أو الإصابات الصناعية التي تؤدي إلى تهتك واسع في العضلات، أو فقدان أجزاء كبيرة من العظام (أكثر من 6 سم) لا يمكن التئامها بالطرق التقليدية.
- استئصال الأورام: إزالة الأورام السرطانية من الأطراف غالباً ما يتطلب استئصال مساحات واسعة من العضلات أو العظام لضمان عدم عودة الورم، مما يستوجب إعادة بناء الطرف وظيفياً وهيكلياً.
- إصابات الضفيرة العضدية والأعصاب المحيطية: التلف الشديد للأعصاب الذي لا يمكن إصلاحه، مما يؤدي إلى ضمور العضلات الأصلية وفقدان وظيفتها بشكل دائم.
- المتلازمات الخلقية: مثل غياب بعض العضلات منذ الولادة، أو وجود مفصل كاذب خلقي في العظام يمنع التئامها الطبيعي.
- شلل الوجه: نقل العضلات الدقيقة لإعادة القدرة على الابتسام والتعبير الوجهي للمرضى الذين يعانون من شلل العصب السابع المزمن.
- التهاب العظام والنقي المزمن: العدوى المزمنة في العظام التي تؤدي إلى تموت العظم، حيث يساعد نقل عظم جديد مع تروية دموية قوية في القضاء على العدوى والتئام الكسر.
الأعراض
المرضى الذين يحتاجون إلى هذه الجراحات يعانون عادة من أعراض وعلامات سريرية واضحة تعكس حجم الضرر الوظيفي والهيكلي، ومن أبرز هذه الأعراض:
- فقدان الحركة الإرادية: عدم القدرة على ثني أو مد المفاصل (مثل عدم القدرة على ثني الأصابع للإمساك بالأشياء، أو رفع القدم أثناء المشي).
- تشوهات الأطراف: وجود فراغات واضحة في الأنسجة الرخوة أو العظام، مما يؤدي إلى قصر الطرف المصاب أو انحرافه عن محوره الطبيعي.
- ضعف شديد في الطرف: حتى مع وجود بعض الحركة، قد تكون القوة العضلية غير كافية لأداء المهام اليومية البسيطة.
- تندب واسع والتصاقات: وجود ندبات قاسية وعميقة تمنع الأوتار المتبقية من الانزلاق بحرية.
- عدم التئام الكسور: استمرار الألم وعدم استقرار العظم المكسور لفترات طويلة جداً رغم التدخلات الجراحية السابقة، وهو ما يُعرف بالكسر غير الملتئم أو المفصل الكاذب.
التشخيص
التقييم قبل الجراحة هو حجر الزاوية لنجاح جراحات نقل العضلات وترقيع العظام. يتطلب الأمر فريقاً طبياً متكاملاً لتقييم حالة المريض من كافة الجوانب الجسدية والنفسية. الدافع النفسي للمريض واستعداده للالتزام ببرنامج تأهيل طويل الأمد هو شرط أساسي لإجراء الجراحة.
تشمل خطوات التشخيص والتقييم ما يلي:
- الفحص السريري الدقيق: تقييم المدى الحركي السلبي للمفاصل. يجب أن تكون المفاصل مرنة وقابلة للحركة؛ فالعضلة المنقولة لا يمكنها التغلب على تيبس المفاصل الثابت.
- تخطيط كهربية العضل والأعصاب: لتأكيد حالة الأعصاب في المنطقة المستقبلة. يجب توفر عصب حركي سليم وقابل للتضحية به (مثل فروع العصب المتوسط أو العصب بين العظام الأمامي) لتوصيله بالعضلة المنقولة.
- التصوير الوعائي: إجراء أشعة مقطعية بالصبغة على الأوعية الدموية لتقييم جودة وتدفق الدم في الشرايين والأوردة في كل من المنطقة المانحة والمنطقة المستقبلة، خاصة في الأطراف التي تعرضت لإصابات سحق سابقة.
- التصوير الشعاعي المتقدم: استخدام الأشعة السينية والرنين المغناطيسي لتقييم حجم الفجوة العظمية وحالة الأنسجة الرخوة المحيطة.
- تقييم التغطية الجلدية: التأكد من وجود جلد صحي لتغطية العضلة أو العظمة المنقولة. في حالة وجود ندبات شديدة، قد يقرر الجراح نقل رقعة جلدية مع العضلة (سديلة عضلية جلدية).
العلاج
تعتبر الجراحة المجهرية لنقل العضلات والعظام من أكثر الإجراءات الجراحية تعقيداً ودقة. تتطلب العملية فريقين جراحيين يعملان بالتزامن لتقليل وقت الجراحة وتقليل فترة انقطاع الدم عن الأنسجة المنقولة.
جراحة نقل العضلات الوظيفية
الهدف هنا هو نقل عضلة حية ووضعها تحت التحكم الإرادي للمريض في مكانها الجديد. تتضمن الجراحة الخطوات التالية:
تحضير المنطقة المستقبلة
يقوم الفريق الأول بفتح المنطقة المصابة وتجهيزها. يتم عزل الشريان والوريد اللذين سيغذيان العضلة الجديدة، وتجهيز العصب الحركي الذي سيعطي الأوامر للعضلة. كما يتم تحرير الأوتار وتجهيز نقاط التثبيت العظمية.
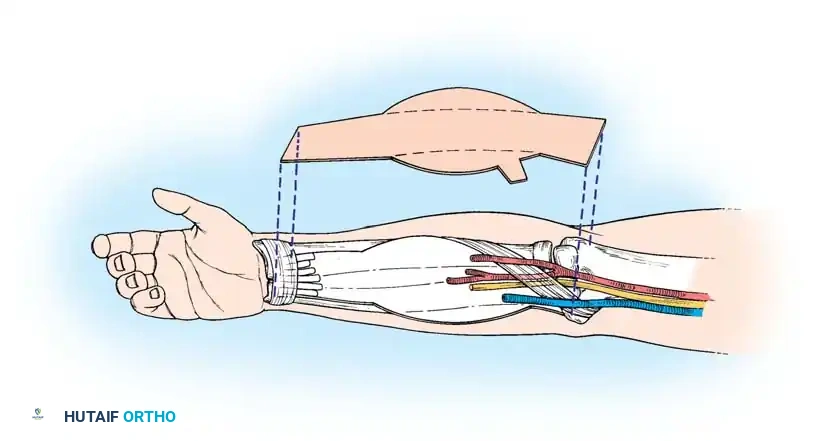
استئصال العضلة المانحة
في نفس الوقت، يقوم الفريق الثاني بتسليك العضلة المانحة (مثل العضلة الرشيقة) مع الحفاظ على أوعيتها الدموية وأعصابها متصلة حتى اللحظة الأخيرة. يستخدم الجراحون تقنية دقيقة لضبط الشد العضلي، حيث يتم وضع علامات خياطة كل 5 سم على العضلة وهي في أقصى طول فسيولوجي لها، لضمان تركيبها بنفس الشد في مكانها الجديد.
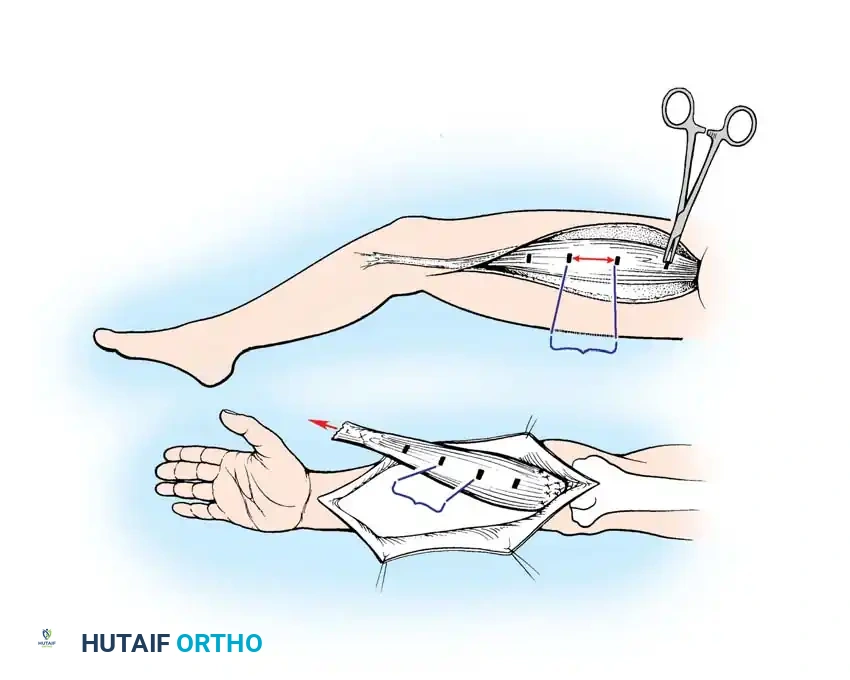
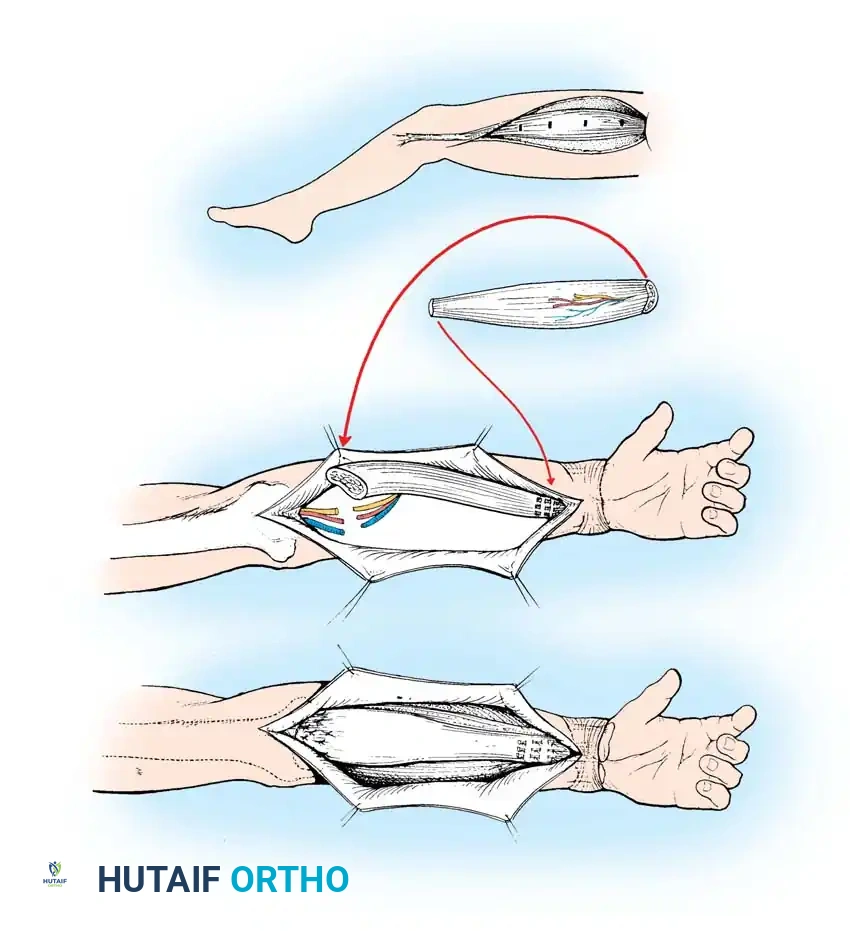
النقل والتوصيل المجهري
تُنقل العضلة إلى مكانها الجديد. يتم تثبيت أحد طرفيها بالعظم، ثم تبدأ المرحلة الأكثر دقة وهي خياطة الشرايين والأوردة باستخدام خيوط أرفع من شعرة الإنسان تحت الميكروسكوب الجراحي لإعادة تدفق الدم فوراً. بعد ذلك يتم توصيل العصب الحركي لضمان وصول الإشارات العصبية مستقبلاً.
توصيل الأوتار والإغلاق
يتم شد العضلة بناءً على العلامات التي وضعت مسبقاً لضمان الطول والشد المثاليين، ثم تُنسج أوتار العضلة المنقولة مع أوتار المريض (مثل أوتار الأصابع). أخيراً يتم إغلاق الجروح بعناية لتجنب أي ضغط على الأوعية الدموية.
تقنية ترقيع العظام الدموي
بينما تعيد العضلات الحركة، فإن الفجوات العظمية الضخمة تتطلب دعماً هيكلياً. الترقيع العظمي التقليدي (غير الدموي) يفشل غالباً في الفجوات التي تزيد عن 6 سم لأنه يعتمد على زحف الخلايا العظمية ببطء، مما يجعله عرضة للامتصاص والكسر.
هنا يأتي دور الترقيع العظمي الدموي (مبادئ تايلور)، حيث يتم نقل العظمة (مثل الشظية) مع الشريان والوريد المغذي لها.
* الالتئام الأولي: تلتئم العظمة المنقولة مع عظام المريض بسرعة وكأنها كسر عادي، لأنها حية وتصلها التروية الدموية من الداخل والخارج.
* القوة الميكانيكية: تحتفظ العظمة بقوتها الهيكلية ولا تتعرض للضعف المبدئي الذي يحدث في الترقيع التقليدي.
* مقاومة العدوى: وجود تدفق دموي قوي يساعد الجهاز المناعي والمضادات الحيوية في القضاء على أي التهابات بكتيرية في موقع الجراحة.
مقارنة بين الترقيع العظمي التقليدي والدموي
| وجه المقارنة | الترقيع العظمي التقليدي | الترقيع العظمي الدموي |
|---|---|---|
| التروية الدموية | معدومة (يعتمد على الأنسجة المحيطة) | ممتازة (يُنقل مع أوعيته الدموية) |
| حجم الفجوة العظمية | مناسب للفجوات الصغيرة (أقل من 6 سم) | مثالي للفجوات الكبيرة (أكثر من 6 سم) |
| سرعة الالتئام | بطيئة جداً وقد يفشل | سريعة (التئام أولي مثل الكسور العادية) |
| مقاومة العدوى | ضعيفة | عالية جداً |
| التعقيد الجراحي | جراحة بسيطة نسبياً | جراحة مجهرية معقدة وطويلة |
التعافي
يجب أن يدرك المريض أن الجراحة هي مجرد البداية، وأن نجاح نقل العضلات الوظيفية يعتمد بشكل حاسم على بروتوكول الرعاية وإعادة التأهيل ما بعد الجراحة. رحلة التعافي طويلة وتتطلب صبراً ومثابرة.
المرحلة الأولى المباشرة بعد الجراحة (صفر إلى 3 أسابيع)
يتم التركيز على الحفاظ على التروية الدموية للنسيج المنقول. يبقى المريض في المستشفى لعدة أيام تحت المراقبة الدقيقة للتأكد من عدم حدوث جلطات في الأوعية الدموية الدقيقة. يتم تثبيت الطرف بجبيرة في وضعية تمنع أي شد على الأوتار الموصولة. تُعطى أدوية مسيلة للدم حسب بروتوكول المستشفى.
مرحلة التحريك المبكر (3 إلى 8 أسابيع)
تبدأ تمارين الإطالة السلبية اللطيفة والموجهة بواسطة أخصائي العلاج الطبيعي. الهدف هنا هو منع التصاق الأوتار بالأنسجة المحيطة والحفاظ على مرونة المفاصل، مع الحذر الشديد لعدم تمزيق التوصيلات الجراحية.
مرحلة إعادة التعصيب (شهرين إلى 4 أشهر)
تنمو الأعصاب ببطء شديد (حوالي 1 ملم يومياً). في هذه المرحلة، تبدأ الألياف العصبية بالوصول إلى العضلة المنقولة. يبدأ المريض بالشعور بنبض أو انقباض خفيف جداً في العضلة. يتم البدء بتمارين الحركة النشطة مع إلغاء تأثير الجاذبية.
مرحلة التقوية (6 إلى 12 شهراً)
بمجرد تأكيد الحركة النشطة الإرادية، يتم إدخال تمارين المقاومة التدريجية لتقوية العضلة الجديدة. يمكن استخدام الارتجاع البيولوجي والتحفيز الكهربائي لمساعدة المريض على تعلم كيفية استخدام العضلة في وظيفتها الجديدة (إعادة برمجة الدماغ).
مرحلة النضج واكتمال النتائج
تستمر القوة العضلية والمدى الحركي في التحسن تدريجياً، وعادة ما تستقر النتائج وتصل إلى ذروتها بعد مرور عامين إلى ثلاثة أعوام من تاريخ الجراحة.
الأسئلة الشائعة
مدة استغراق العملية الجراحية
تعتبر هذه الجراحات من الإجراءات الطويلة والمعقدة. تتراوح مدة الجراحة عادة بين 6 إلى 12 ساعة، وذلك يعتمد على مدى تعقيد الإصابة، والحاجة إلى تحضير الأوعية الدموية، ونوع الأنسجة المنقولة. وجود فريقين جراحيين يعملان معاً يساعد في تقليل الوقت الإجمالي للعملية.
نسبة نجاح جراحات نقل العضلات
بفضل التطور الكبير في تقنيات الجراحة المجهرية، تتجاوز نسبة نجاح بقاء العضلة أو العظمة المنقولة حية 90% إلى 95% في المراكز المتخصصة. أما نجاح الوظيفة الحركية فيعتمد بشكل كبير على جودة العصب المستقبل والتزام المريض ببرنامج العلاج الطبيعي الصارم.
متى تظهر نتائج الحركة بعد الجراحة
لا تظهر الحركة فوراً بعد الجراحة. يحتاج العصب الموصول إلى وقت للنمو داخل العضلة المنقولة بمعدل مليمتر واحد يومياً. يبدأ المريض عادة بملاحظة انقباضات عضلية خفيفة بعد مرور 3 إلى 6 أشهر، وتستمر الحركة في التحسن والتقوية على مدار عامين.
الألم المتوقع بعد العملية
من الطبيعي الشعور بألم متوسط إلى شديد في الأيام الأولى بعد الجراحة، سواء في المنطقة المانحة أو المستقبلة. يتم السيطرة على هذا الألم بفعالية باستخدام المسكنات الوريدية والأدوية الموصوفة. يقل الألم بشكل ملحوظ بعد الأسبوع الأول.
تأثير أخذ العضلة على المنطقة المانحة
يتم اختيار العضلات المانحة (مثل العضلة الرشيقة في الفخذ) بعناية فائقة لأن إزالتها لا تسبب عجزاً حركياً ملحوظاً. توجد عضلات أخرى في الفخذ تقوم بنفس الوظيفة (عضلات تآزرية)، مما يعوض غياب العضلة المنقولة، ويمارس المريض حياته الطبيعية والمشي دون مشاكل.
الفرق بين الترقيع العظمي العادي والدموي
الترقيع العادي ينقل عظمة بدون أوعية دموية، ويعتمد على الجسم لبناء أوعية جديدة ببطء، وهو معرض للفشل في الفجوات الكبيرة. أما الترقيع الدموي فينقل العظمة حية مع شرايينها وأوردتها، مما يضمن التئاماً سريعاً وقوة هيكلية ممتازة ومقاومة عالية للالتهابات.
أهمية العلاج الطبيعي بعد الجراحة
العلاج الطبيعي ليس خياراً بل هو ضرورة حتمية لنجاح الجراحة. بدون تأهيل مكثف، ستتصلب المفاصل ولن تتعلم العضلة الجديدة وظيفتها. يتطلب الأمر التزاماً بجلسات العلاج الطبيعي لعدة أشهر لإعادة تدريب الدماغ والعضلات على الحركة المنسقة.
العمر المناسب لإجراء هذه الجراحات
يمكن إجراء هذه الجراحات لمختلف الأعمار، بدءاً من الأطفال الصغار (خاصة في حالات التشوهات الخلقية أو أورام العظام) وصولاً إلى كبار السن، بشرط أن تكون الحالة الصحية العامة للمريض جيدة وتسمح بتحمل التخدير الطويل والجراحة المعقدة.
المخاطر والمضاعفات المحتملة
كأي جراحة كبرى، هناك مخاطر محتملة تشمل النزيف، والعدوى، ومخاطر التخدير. الخطر الأكبر الخاص بهذا الإجراء هو حدوث جلطة في الأوعية الدموية الدقيقة التي تم توصيلها، مما قد يؤدي إلى فشل النسيج المنقول إذا لم يتم التدخل الجراحي الفوري لإنقاذه.
بدائل الجراحة المجهرية المعقدة
قبل اللجوء إلى الجراحة المجهرية، يقوم الطبيب بتقييم بدائل أبسط مثل "نقل الأوتار الموضعية"، حيث يتم تغيير مسار وتر عضلة سليمة قريبة لتقوم بوظيفة العضلة المفقودة. إذا لم تكن هناك عضلات محلية كافية أو كانت الإصابة بالغة، تصبح الجراحة المجهرية هي الحل الأمثل والوحيد لإنقاذ الطرف.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
