الخلاصة الطبية السريعة: التهاب العمود الفقري هو حالة طبية خطيرة تصيب فقرات وأقراص الظهر، وتسبب ألماً شديداً وتلفاً في العظام. يتطلب العلاج تدخلاً طبياً عاجلاً يبدأ بالمضادات الحيوية الوريدية، وقد يستدعي تدخلاً جراحياً لتنظيف العدوى، تخفيف الضغط عن الأعصاب، وتثبيت العمود الفقري لضمان التعافي التام.
مقدمة شاملة عن التهاب العمود الفقري
يعد التهاب العمود الفقري من الحالات الطبية المعقدة التي تتطلب اهتماماً بالغاً وتقييماً دقيقاً من قبل أطباء جراحة العظام والأعصاب. يشمل هذا المصطلح مجموعة من الحالات مثل التهاب العظم والنقي الفقري القيحي، التهاب القرص والفقرات، وخراجات فوق الجافية. نظراً لأن بداية ظهور الأعراض غالباً ما تكون تدريجية وغير واضحة المعالم، فإن التشخيص المبكر يعد حجر الزاوية في منع حدوث مضاعفات خطيرة.
التأخر في تشخيص التهاب العمود الفقري قد يؤدي إلى تدمير ميكانيكي واسع النطاق للعمود الأمامي للفقرات، مما يتسبب في تشوه تدريجي في استقامة الظهر، وفي أسوأ الحالات، قد يؤدي إلى أضرار عصبية مدمرة تصل إلى حد الشلل. لذلك، يهدف هذا الدليل الشامل إلى تزويد المرضى وذويهم بمعلومات طبية موثوقة ومفصلة حول طبيعة هذا المرض، كيفية التعرف على أعراضه، أحدث طرق التشخيص، والخيارات العلاجية المتاحة لضمان أفضل نتائج التعافي.
فهم تشريح العمود الفقري وتأثير العدوى
لفهم كيفية تأثير التهاب العمود الفقري على الجسم، من الضروري التعرف على البنية التشريحية للظهر. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها أقراص غضروفية تعمل كوسائد لامتصاص الصدمات. يتحمل الجزء الأمامي من العمود الفقري، والذي يتكون من أجسام الفقرات والأقراص الغضروفية، حوالي ثمانين بالمائة من وزن الجسم والضغط المحوري.
عندما تهاجم العدوى البكتيرية أو الفطرية هذه المنطقة، فإنها تستهدف بشكل أساسي هذا الهيكل الأمامي الحامل للوزن. مع تطور العدوى وتآكل العظام والأقراص، تفقد الفقرات قدرتها على تحمل الوزن وتنهار. هذا الانهيار يجعل العمود الفقري يعتمد بشكل غير طبيعي على المفاصل الخلفية، مما يؤدي إلى تقوس الظهر وتيبسه. هذا الفهم الميكانيكي الحيوي هو ما يوجه جراحي العظام عند التخطيط لعمليات إعادة البناء وتثبيت العمود الفقري.
أسباب وعوامل خطر الإصابة بالتهاب العمود الفقري
لا يحدث التهاب العمود الفقري من تلقاء نفسه، بل هو نتيجة لوصول مسببات الأمراض، مثل البكتيريا أو الفطريات أو حتى بكتيريا السل، إلى أنسجة العمود الفقري. يمكن أن تنتقل هذه الميكروبات عبر مجرى الدم من بؤرة عدوى أخرى في الجسم، مثل التهابات المسالك البولية، أو التهابات الجلد، أو التهابات صمامات القلب.
هناك عدة عوامل قد تزيد من خطر الإصابة بهذه الحالة، وتشمل:
* ضعف الجهاز المناعي نتيجة الإصابة بأمراض مزمنة مثل مرض السكري.
* التقدم في العمر، حيث يكون كبار السن أكثر عرضة للإصابة.
* الخضوع لجراحات سابقة في العمود الفقري.
* استخدام الأدوية المثبطة للمناعة أو العلاج الكيميائي.
* الإصابة بفيروس نقص المناعة البشرية.
* سوء التغذية والفشل الكلوي المزمن.
الأعراض والعلامات التحذيرية لالتهاب العمود الفقري
تتنوع أعراض التهاب العمود الفقري بشكل كبير وتعتمد على موقع العدوى، شدتها، والحالة الصحية العامة للمريض. يمكن تقسيم هذه الأعراض إلى ثلاث فئات رئيسية لتسهيل التعرف عليها.
الأعراض الموضعية والألم
يعد ألم الظهر الموضعي هو العرض الأكثر شيوعاً وموثوقية لالتهاب العمود الفقري. تشير الدراسات الطبية إلى أن الألم هو العرض الأساسي لدى خمسة وثمانين بالمائة من المرضى. يتميز هذا الألم بأنه ألم ميكانيكي، مما يعني أنه يزداد سوءاً مع الحركة، وتغيير الوضعيات، والمشي، والأنشطة التي تتطلب تحمل الوزن. يتراوح هذا الألم في شدته من وجع خفيف وعميق إلى ألم مبرح وشديد لا يستجيب للمسكنات العادية.
الأعراض العامة والمجموعية
قد يتوقع البعض أن العدوى يجب أن تترافق دائماً مع ارتفاع في درجة الحرارة، ولكن في حالة التهاب العمود الفقري، قد تغيب الأعراض العامة مثل الحمى، القشعريرة، والتعرق الليلي في ما يصل إلى خمسين بالمائة من المرضى. هذا الغياب ملحوظ بشكل خاص لدى كبار السن أو الأشخاص الذين يعانون من ضعف في الجهاز المناعي.
في بعض الحالات، قد يتشكل خراج صديدي يمتد بعيداً عن موقع العدوى الأصلي في العمود الفقري. على سبيل المثال، قد يتسرب الصديد عبر العضلات المحيطة بالعمود الفقري ليظهر كتورم في منطقة الفخذ، مما يسبب ألماً عند محاولة فرد مفصل الفخذ.
الأعراض العصبية والمضاعفات
تحدث الأعراض العصبية عندما يمتد الالتهاب أو الخراج ليضغط على الحبل الشوكي أو جذور الأعصاب. نادراً ما يكون الألم مقتصراً على عصب واحد يمتد للساق، بل غالباً ما يؤثر على مجموعات عصبية متعددة.
إذا حدث ضغط على الحبل الشوكي، فقد يؤدي ذلك إلى ضعف في الأطراف، خدر، تنميل، أو حتى فقدان السيطرة على الأمعاء والمثانة. تزداد احتمالية ظهور الأعراض العصبية إذا كانت العدوى في منطقة الرقبة أو الصدر نظراً لضيق القناة الشوكية في هذه المناطق مقارنة بمنطقة أسفل الظهر. ظهور أي من هذه الأعراض العصبية يعد حالة طوارئ طبية تستوجب تدخلاً جراحياً فورياً لتخفيف الضغط عن الأعصاب.
طرق تشخيص التهاب العمود الفقري بدقة
نظراً لتشابه أعراض التهاب العمود الفقري مع العديد من أمراض الظهر الشائعة الأخرى، فإن التشخيص يتطلب نهجاً طبياً دقيقاً ومتعدد التخصصات يجمع بين الفحص السريري، التحاليل المخبرية، وتقنيات التصوير المتقدمة.
الفحص السريري والتقييم الطبي
يبدأ التشخيص بأخذ تاريخ طبي مفصل وإجراء فحص سريري دقيق. يقوم الطبيب بتقييم نطاق حركة العمود الفقري، والبحث عن أي تورم أو ألم عند الضغط على الفقرات. كما يتم إجراء فحص عصبي شامل لاختبار قوة العضلات، الإحساس، وردود الفعل العصبية للتأكد من عدم وجود ضغط على الحبل الشوكي. من المهم ملاحظة أن التفريق بين العدوى البكتيرية العادية وعدوى السل من خلال الفحص السريري وحده يعد أمراً في غاية الصعوبة.
الفحوصات المخبرية والمؤشرات الحيوية
تلعب الفحوصات المخبرية دوراً حاسماً في تأكيد وجود العدوى ومراقبة استجابة المريض للعلاج بمرور الوقت.
| الفحص المخبري | الأهمية الطبية ودوره في التشخيص |
|---|---|
| سرعة ترسب الدم | يعتبر من أكثر الفحوصات التقليدية موثوقية. يرتفع بشكل ملحوظ لدى معظم المرضى، ولكنه قد يحتاج إلى أسابيع ليعود إلى مستواه الطبيعي بعد الشفاء. |
| بروتين سي التفاعلي | مؤشر مبكر وممتاز للعدوى. يتميز باستجابته السريعة، حيث ينخفض مستواه بسرعة بمجرد السيطرة على العدوى، مما يجعله مثالياً لمتابعة فعالية العلاج. |
| تعداد كريات الدم البيضاء | قد لا يكون مفيداً جداً في التشخيص الأولي، حيث يمكن أن يكون ضمن المعدل الطبيعي لدى العديد من المرضى، خاصة كبار السن. |
| مزارع الدم | سحب عينات من الدم أثناء نوبات الحمى يمكن أن يحدد نوع البكتيريا المسببة للعدوى في نصف الحالات، مما قد يغني عن الحاجة لأخذ خزعة جراحية. |
تقنيات التصوير الطبي المتقدمة
الهدف من التصوير الطبي هو تأكيد التشخيص السريري ورسم خريطة تشريحية دقيقة لحجم الضرر الذي لحق بالفقرات والأنسجة المحيطة.
التصوير بالأشعة السينية التقليدية
تعتبر الأشعة السينية الخطوة الأولى في التصوير، لكن علامات العدوى قد لا تظهر عليها إلا بعد مرور أسبوعين إلى ثلاثة أشهر من بداية المرض. في المراحل المبكرة، قد تظهر الأشعة تضيقاً بسيطاً في مسافة القرص الغضروفي.
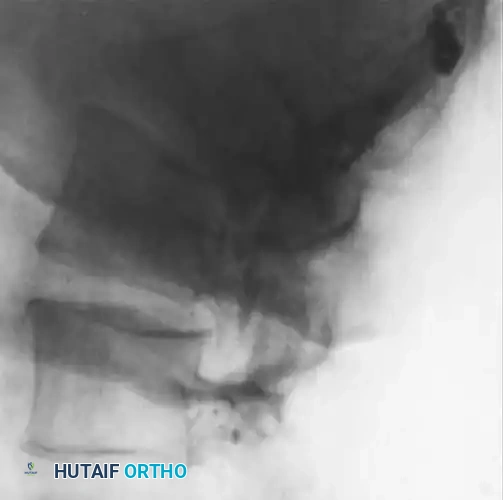
توضح هذه الصورة المظهر الإشعاعي المبكر لالتهاب العظم والنقي الفقري، حيث يلاحظ تضيق طفيف في مسافة القرص، بينما تبدو الصفيحة الانتهائية والمنطقة تحت الغضروف طبيعية نسبياً.
مع تقدم العدوى، يصبح التدمير العظمي أكثر وضوحاً، حيث يظهر تآكل شديد في حواف الفقرات وتدمير للقرص الغضروفي.
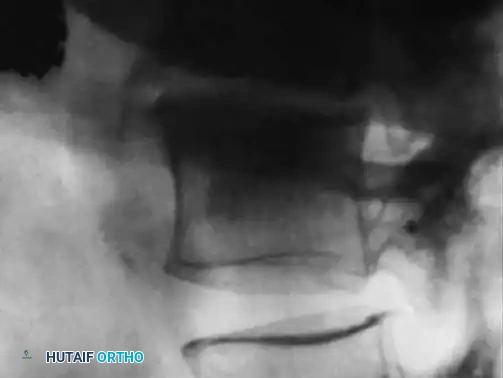
تظهر الصورة تقدماً في العدوى مع انخفاض حاد في ارتفاع القرص الغضروفي المرتبط بتدمير الصفيحة الانتهائية وتطور عيوب في العظام.
في المراحل المتأخرة جداً، وبعد الشفاء، قد تلتحم الفقرات المصابة معاً بشكل طبيعي.
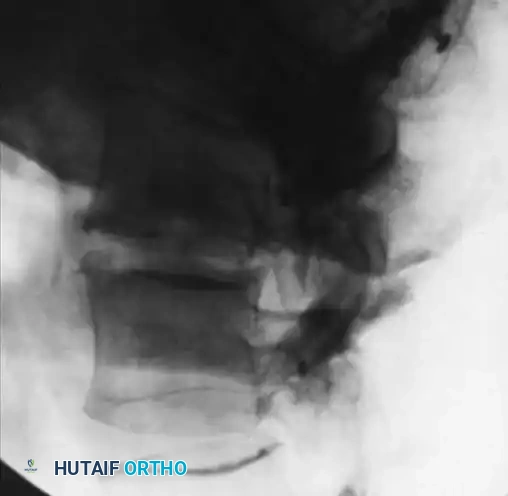
بعد العلاج الناجح والقضاء على العدوى، يلاحظ تصلب الفقرات وتكوين جسر عظمي كبير يشير إلى الاندماج والالتحام التلقائي.
التصوير المقطعي المحوسب
يضيف التصوير المقطعي فهماً ثلاثي الأبعاد للعمود الفقري. إنه ممتاز لتحديد تورم الأنسجة الرخوة، الخراجات، وتقييم السلامة الهيكلية للعظام. يمكنه إظهار الثقوب والعيوب في العظام بدقة عالية.
التصوير بالرنين المغناطيسي
يعد التصوير بالرنين المغناطيسي (مع وبدون صبغة التباين) المعيار الذهبي والأدق على الإطلاق لتشخيص التهاب العمود الفقري. تصل دقة هذا الفحص إلى أكثر من أربعة وتسعين بالمائة. يمكن للرنين المغناطيسي اكتشاف التغيرات في الأنسجة، تورم النخاع، وتحديد مكان الخراجات بدقة متناهية.
التصوير بالنظائر المشعة
في حال كان المريض لا يستطيع الخضوع للرنين المغناطيسي (مثل وجود جهاز تنظيم ضربات القلب)، يتم اللجوء إلى المسح الذري أو التصوير بالنظائر المشعة، والذي يساعد في تحديد مناطق الالتهاب النشط في العظام بدقة عالية.
الخيارات العلاجية لالتهاب العمود الفقري
يعتمد علاج التهاب العمود الفقري على شدة العدوى، مدى الضرر الذي لحق بالعظام، ووجود أي ضغط على الأعصاب. يتم تصميم خطة العلاج بشكل فردي لكل مريض لتحقيق أفضل النتائج.
العلاج الدوائي والمضادات الحيوية
يعتبر العلاج الطبي باستخدام المضادات الحيوية الوريدية الموجهة هو خط الدفاع الأول لعلاج التهابات العمود الفقري غير المعقدة. لا يتم البدء في إعطاء المضادات الحيوية عادة إلا بعد أخذ عينات (خزعة أو مزرعة دم) لتحديد نوع البكتيريا بدقة، لضمان اختيار المضاد الحيوي الأكثر فعالية. يستمر العلاج الوريدي لفترة تتراوح عادة بين ستة إلى ثمانية أسابيع للقضاء التام على العدوى.
دواعي التدخل الجراحي
على الرغم من فعالية المضادات الحيوية، إلا أن هناك حالات طبية تستدعي تدخلاً جراحياً حتمياً، وتشمل:
* ظهور عجز عصبي تدريجي، مثل ضعف في الأطراف نتيجة ضغط خراج على الحبل الشوكي.
* عدم استقرار العمود الفقري ميكانيكياً أو تطور تقوس شديد في الظهر بسبب تدمير العظام.
* فشل العلاج الدوائي، حيث يستمر الألم الشديد وتبقى مؤشرات الالتهاب في الدم مرتفعة رغم استخدام المضادات الحيوية المناسبة.
* الحاجة الماسة للحصول على عينة نسيجية للتشخيص عندما تكون مزارع الدم سلبية ولا يستجيب المريض للعلاج الأولي.
الإجراءات الجراحية المتبعة
تتعدد الخيارات الجراحية بناءً على حالة المريض، ويقوم جراح العظام باختيار الأنسب منها:
الخزعة الموجهة عبر الجلد
عندما تكون مزارع الدم سلبية، يتم اللجوء إلى أخذ خزعة من القرص المصاب أو الفقرة باستخدام إبرة دقيقة تحت توجيه الأشعة المقطعية. يتم إرسال هذه العينة للمختبر لتحديد نوع الميكروب بدقة واستبعاد وجود أورام.
التنظيف الأمامي وإعادة البناء
في حالات التدمير الواسع للفقرات الأمامية والضغط على الحبل الشوكي، يتم إجراء جراحة من الجهة الأمامية للعمود الفقري. يقوم الجراح بإزالة جميع العظام الميتة والأنسجة المصابة والصديد حتى يصل إلى عظام صحية وسليمة. بعد ذلك، يتم ترميم الفراغ الناتج باستخدام طعم عظمي (يؤخذ غالباً من الحوض) أو باستخدام قفص من التيتانيوم لدعم العمود الفقري واستعادة استقامته.
التثبيت الخلفي بالمسامير
نظراً لأن العدوى تدمر الجزء الأمامي الحامل للوزن، يحتاج العمود الفقري إلى دعم إضافي لضمان استقراره. يتم ذلك من خلال جراحة خلفية يتم فيها وضع مسامير وقضبان معدنية لتثبيت الفقرات المحيطة بمنطقة العدوى. هذا التثبيت يمنع انهيار العمود الفقري ويساعد الطعم العظمي على الاندماج والالتحام بنجاح.
مرحلة التعافي وإعادة التأهيل
رحلة التعافي من التهاب العمود الفقري تتطلب صبراً والتزاماً تاماً بالتعليمات الطبية لضمان عدم عودة العدوى واستعادة الوظائف الطبيعية للجسم.
بروتوكولات ما بعد الجراحة
بعد الجراحة، يبدأ المريض فوراً في تلقي المضادات الحيوية الوريدية بناءً على نتائج المزرعة النسيجية. قد يحتاج المريض أيضاً إلى ارتداء حزام أو دعامة صلبة للظهر أو الرقبة لفترة تتراوح بين ستة إلى اثني عشر أسبوعاً. تساعد هذه الدعامة في تقييد الحركة وتوفير بيئة مستقرة تسمح للعظام بالالتحام والشفاء التام.
المتابعة الطبية المستمرة
المتابعة الدورية مع الطبيب المعالج هي جزء لا يتجزأ من خطة العلاج. تتضمن هذه المتابعة:
* فحوصات عصبية دورية للتأكد من سلامة الحبل الشوكي والأعصاب.
* تحاليل دم أسبوعية لمراقبة مستويات بروتين سي التفاعلي وسرعة ترسب الدم؛ حيث يعد الانخفاض التدريجي والمستمر لهذه المؤشرات دليلاً قوياً على نجاح القضاء على العدوى.
* إجراء صور أشعة سينية دورية (عادة بعد ستة أسابيع، وثلاثة أشهر، وستة أشهر) لتقييم مدى التحام العظام والتأكد من الحفاظ على استقامة العمود الفقري.
الأسئلة الشائعة حول التهاب العمود الفقري
ما هي أولى علامات الإصابة بالتهاب العمود الفقري
أول وأهم علامة هي ألم الظهر الموضعي المستمر الذي لا يتحسن بالراحة ويزداد سوءاً مع الحركة والمشي. قد يكون الألم مصحوباً في بعض الأحيان بتيبس في الظهر وصعوبة في الانحناء.
هل يمكن الشفاء التام من التهاب العمود الفقري
نعم، يمكن الشفاء التام من التهاب العمود الفقري إذا تم التشخيص مبكراً وتلقى المريض العلاج المناسب بالمضادات الحيوية الوريدية لفترة كافية، بالإضافة إلى التدخل الجراحي إذا لزم الأمر لتنظيف العدوى وتثبيت الفقرات.
متى يستدعي ألم الظهر القلق والتوجه للطبيب فورا
يجب التوجه للطبيب فوراً إذا كان ألم الظهر مصحوباً بارتفاع في درجة الحرارة، فقدان غير مبرر للوزن، أو إذا ظهرت أعراض عصبية مثل التنميل، الخدر في الساقين، ضعف في العضلات، أو فقدان السيطرة على التبول والتبرز.
هل المضادات الحيوية كافية لعلاج التهاب العمود الفقري
في الحالات المبكرة وغير المعقدة، قد تكون المضادات الحيوية الوريدية كافية للقضاء على العدوى. ولكن في حالات وجود خراج يضغط على الأعصاب، أو تدمير كبير في العظام يهدد استقرار العمود الفقري، يصبح التدخل الجراحي ضرورياً.
كم تستغرق فترة العلاج بالمضادات الحيوية
تتراوح فترة العلاج بالمضادات الحيوية عادة بين ستة إلى ثمانية أسابيع. يعطى الدواء في البداية عن طريق الوريد لضمان وصول تركيز عالٍ من الدواء إلى العظام المصابة، وقد يتم التحويل لاحقاً إلى مضادات حيوية عن طريق الفم بناءً على تقييم الطبيب.
ما هو دور الرنين المغناطيسي في التشخيص
يعتبر الرنين المغناطيسي المعيار الذهبي والأكثر دقة لتشخيص التهاب العمود الفقري. فهو يتيح رؤية الأنسجة الرخوة، الأقراص الغضروفية، النخاع الشوكي، والخراجات بوضوح شديد، مما يساعد الطبيب في تحديد مدى انتشار العدوى بدقة.
هل الجراحة خطيرة في حالات التهاب العمود الفقري
كل تدخل جراحي يحمل نسبة من المخاطر، ولكن في حالات التهاب العمود الفقري المتقدمة، تكون مخاطر ترك العدوى دون جراحة (مثل الشلل الدائم أو تشوه العمود الفقري) أعلى بكثير من مخاطر الجراحة نفسها. التقنيات الحديثة جعلت هذه الجراحات أكثر أماناً وفعالية.
متى يمكنني العودة لممارسة حياتي الطبيعية بعد العلاج
يعتمد ذلك على شدة العدوى ونوع العلاج الذي تلقيته. بالنسبة للمرضى الذين خضعوا للجراحة، قد يستغرق الأمر عدة أشهر من العلاج الطبيعي وإعادة التأهيل للعودة إلى الأنشطة الطبيعية. سيقوم طبيبك بتحديد الجدول الزمني المناسب لحالتك.
هل يمكن أن تتكرر الإصابة بالتهاب العمود الفقري
احتمالية تكرار الإصابة نادرة إذا تم إكمال كورس المضادات الحيوية بالكامل وتم التأكد من القضاء على العدوى من خلال التحاليل المخبرية. ومع ذلك، يجب على المرضى ذوي المناعة الضعيفة توخي الحذر ومتابعة حالتهم الصحية بانتظام.
كيف يمكن الوقاية من التهاب العمود الفقري
تتمثل الوقاية في الحفاظ على نمط حياة صحي لتقوية جهاز المناعة، السيطرة الجيدة على الأمراض المزمنة مثل السكري، والمسارعة في علاج أي التهابات بكتيرية في الجسم (مثل التهابات المسالك البولية أو الأسنان) قبل أن تنتقل عبر الدم إلى العمود الفقري.
===
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
