الخلاصة الطبية السريعة: التهاب العمود الفقري هو عدوى بكتيرية أو فطرية تصيب الفقرات أو الأقراص الغضروفية، وغالباً ما تنتقل عبر مجرى الدم. يشمل العلاج استخدام المضادات الحيوية الوريدية لفترات طويلة، وقد يتطلب التدخل الجراحي لتنظيف العدوى وتثبيت العمود الفقري في الحالات المتقدمة لحماية الأعصاب.
مقدمة
يعد التهاب العمود الفقري من الحالات الطبية المعقدة التي تتطلب فهماً دقيقاً وتدخلاً طبياً مبكراً. قد يشعر المريض بقلق بالغ عند سماع تشخيص الإصابة بعدوى في العمود الفقري، ولكن مع التقدم الطبي الكبير في فهم طبيعة هذه الالتهابات وتطور التقنيات الجراحية، أصبحت نسب الشفاء عالية جداً.
تاريخياً، كان يُعتقد أن القرص الغضروفي (الديسك) هو نقطة البداية الأساسية لهذه الالتهابات. ولكن بفضل الأبحاث الطبية الحديثة والأدلة القائمة على البراهين، تبين أن العدوى تبدأ غالباً في المناطق الغنية بالأوعية الدموية داخل الفقرات العظمية نفسها، ثم تنتقل لاحقاً إلى الغضروف. يهدف هذا الدليل الشامل إلى تبسيط المفاهيم الطبية المعقدة، وتقديم شرح وافٍ حول أسباب التهابات العمود الفقري، وكيفية تطورها، والخيارات العلاجية المتاحة، مع التركيز على دور التدخل الجراحي عند الحاجة، ليكون بمثابة مرجع موثوق لكل مريض يبحث عن الطمأنينة والمعلومة الطبية الدقيقة.
التشريح المبسط للعمود الفقري
لفهم كيف تحدث العدوى في العمود الفقري، يجب علينا أولاً إلقاء نظرة مبسطة على التركيب التشريحي الدقيق للفقرات والأقراص الغضروفية، وكيفية وصول الدم إليها. هذا الفهم هو الأساس الذي يعتمد عليه جراحو العمود الفقري لتحديد مسار المرض واختيار العلاج الأنسب.
التركيب المجهري للقرص الغضروفي والصفائح العظمية
يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، يفصل بينها وسائد مرنة تُعرف بالأقراص الغضروفية (الديسك). في عام 1945، قدمت الدراسات الطبية وصفاً دقيقاً للتركيب المجهري لهذه الأجزاء، وخلصت إلى حقيقة طبية بالغة الأهمية وهي أن القرص الغضروفي لدى البالغين (فوق سن 30 عاماً) يفتقر تماماً إلى الأوعية الدموية. بدلاً من ذلك، يحصل الغضروف على غذائه عن طريق انتشار السوائل من الأنسجة المحيطة.
تحتوي الصفائح العظمية للفقرات الملاصقة للغضروف على ثقوب دقيقة تتصل بتجاويف نخاع العظم. تُقسم هذه الثقوب إلى ثلاث مناطق تشريحية:
* المنطقة المركزية وتحتوي على العديد من الثقوب الصغيرة.
* المنطقة المحيطية وتحتوي على ثقوب أقل عدداً ولكنها أكبر حجماً.
* الحلقة المشاشية وهي حلقة كثيفة تحيط بالصفيحة العظمية وتوفر الدعم الهيكلي.
بين الصفيحة العظمية والقرص الغضروفي توجد طبقة رقيقة من الغضروف الزجاجي، والتي تشكل حاجزاً حيوياً بين العظم الصلب والغضروف المرن.
تكتسب هذه الطبيعة الخالية من الأوعية الدموية للقرص الغضروفي أهمية سريرية قصوى. فبمجرد أن تخترق البكتيريا الصفيحة الغضروفية وتدخل إلى مساحة الديسك، تجد نفسها في بيئة معزولة عن مجرى الدم. هذا يعني أن خلايا الجهاز المناعي والمضادات الحيوية التي تنتقل عبر الدم تواجه صعوبة بالغة في الوصول إلى البكتيريا والقضاء عليها، مما يفسر سبب الحاجة المتكررة للتدخل الجراحي لتنظيف هذه المنطقة.
كما أثبتت الدراسات اللاحقة أن القرص الغضروفي يلتصق بقوة بحواف الفقرة عبر ألياف كولاجينية عمودية، بينما يكون ارتباطه في المركز أقل قوة للسماح بمرور العناصر الغذائية دون المساس بقوة تحمل العمود الفقري للضغط الحركي.
الأسباب
تعتمد الطريقة التي تستقر بها البكتيريا في العمود الفقري بشكل أساسي على شبكة الأوعية الدموية المعقدة التي تغذي الفقرات.
التروية الشريانية والأوعية الدقيقة
تتشابه التروية الدموية للفقرات في مناطق العنق والصدر وأسفل الظهر. تدخل الأوعية الدموية المغذية إلى جسم الفقرة من الشرايين الرئيسية المجاورة.
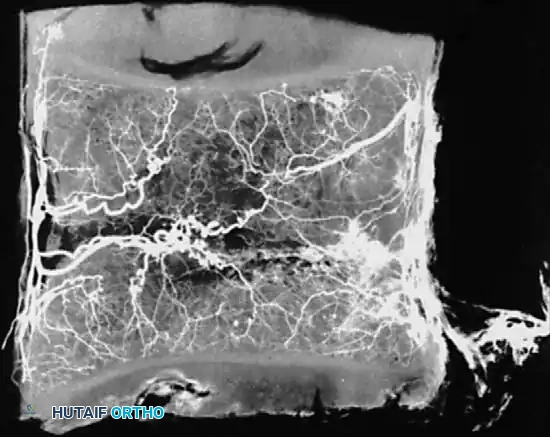
تدخل فروع الشرايين الشوكية الخلفية إلى القناة الشوكية عبر الثقوب العصبية، وتتفرع لتشكل شبكة تغذي العظام والأنسجة المحيطة. وقد أظهرت الأبحاث الدقيقة للأوعية الدموية في الصفائح الغضروفية وجود أوعية تتجه بشكل مائل نحو القرص الغضروفي.
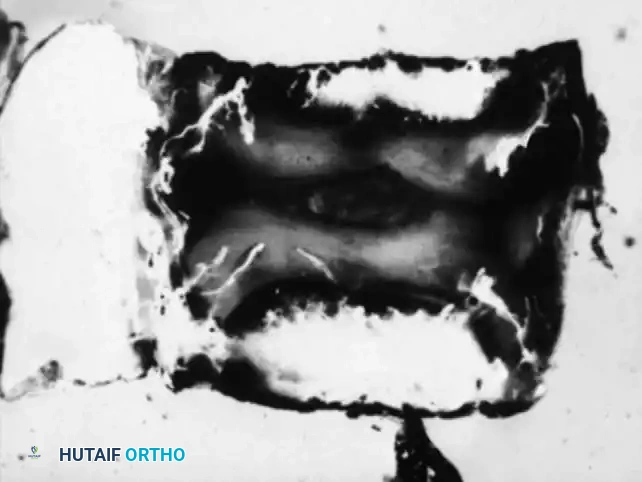
الاستنتاج الحاسم هنا هو أن القرص الغضروفي نفسه يخلو من الأوعية الدموية حتى لدى الأطفال الرضع، بينما تكون المواد الغضروفية المحيطة به غنية جداً بالدم. تمثل الصفيحة الغضروفية النهاية التشريحية للتروية الشريانية، وهي النقطة التي غالباً ما تتوقف عندها البكتيريا وتبدأ في التكاثر.
التصريف الوريدي وضفيرة باتسون
يلعب نظام التصريف الوريدي دوراً لا يقل أهمية في تطور التهاب العمود الفقري. تتميز الأوردة في منطقة الحوض والعمود الفقري (المعروفة بضفيرة باتسون) بأنها خالية من الصمامات. هذا يعني أن الدم يمكن أن يتدفق في اتجاهين، مما يفسر سهولة انتقال العدوى من المسالك البولية أو الحوض مباشرة إلى العمود الفقري.
يبدأ النظام الوريدي بالضبط حيث تنتهي الدورة الشريانية. توجد قنوات وريدية كبيرة تمتد أفقياً وموازية للصفيحة العظمية، وتتصل بأوردة عمودية صغيرة تخترق العظم لتصريف الدم.
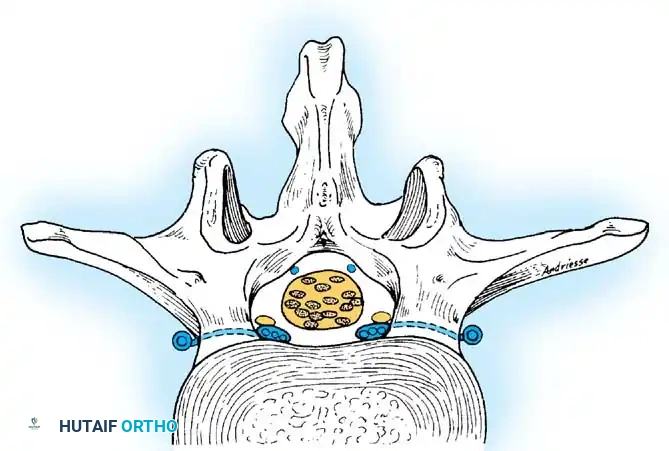
تتجمع هذه الأوردة لتشكل الضفيرة الوريدية الداخلية الأمامية. وهنا يبرز تحذير جراحي هام يدركه الجراحون المتمرسون، حيث تقع هذه الأوردة في الجزء الجانبي من أرضية القناة الشوكية، ويجب التعامل معها بحذر شديد أثناء العمليات الجراحية المتقدمة لمنع النزيف وتجنب تكون تجمعات دموية تضغط على الأعصاب بعد الجراحة.
مسارات انتقال العدوى إلى العمود الفقري
تنتقل العدوى إلى العمود الفقري عبر ثلاثة مسارات رئيسية:
- الانتشار الشرياني وهو المسار الأكثر شيوعاً لالتهاب العمود الفقري القيحي. تنتقل البكتيريا (غالباً بكتيريا المكورات العنقودية الذهبية) عبر الشرايين وتستقر في النهايات الغنية بالدم للفقرات، حيث يكون تدفق الدم بطيئاً، مما يسمح للبكتيريا بالتكاثر وتدمير العظم، ثم الانتقال لاحقاً إلى الغضروف المجاور.
- الانتشار الوريدي ويرتبط هذا المسار بشكل خاص بمرض السل في العمود الفقري (مرض بوت). تنتقل بكتيريا السل عبر الأوردة الخالية من الصمامات من مناطق أخرى في الجسم (مثل الجهاز البولي التناسلي) لتستقر في الفقرات.
- العدوى المباشرة والانتشار الموضعي وتحدث نتيجة إدخال البكتيريا مباشرة إلى العمود الفقري، إما بسبب إجراءات طبية (مثل الجراحات السابقة أو الحقن الموضعي)، أو نتيجة انتقال العدوى من أعضاء مجاورة مصابة بخراجات أو التهابات شديدة.
الأعراض
رغم أن الأعراض قد تختلف من مريض لآخر بناءً على نوع البكتيريا وموقع الالتهاب، إلا أن هناك علامات تحذيرية مشتركة يجب الانتباه إليها:
- ألم شديد ومستمر في الظهر يزداد سوءاً في الليل ولا يتحسن مع الراحة أو المسكنات العادية.
- تيبس وتصلب في عضلات الظهر يحد من القدرة على الحركة والانحناء.
- ارتفاع في درجة حرارة الجسم وقشعريرة، خاصة في حالات العدوى البكتيرية الحادة.
- فقدان غير مبرر للوزن وشعور عام بالإرهاق، وهو شائع جداً في حالات السل الشوكي.
- أعراض عصبية مثل خدر أو تنميل أو ضعف في الساقين، أو فقدان السيطرة على التبول والتبرز. هذه الأعراض تعتبر حالة طوارئ طبية تشير إلى وجود ضغط على الحبل الشوكي أو الأعصاب بسبب تكون خراج صديدي.
التشخيص
التشخيص الدقيق والمبكر هو مفتاح العلاج الناجح. يعتمد الطبيب المختص على مجموعة متكاملة من الفحوصات لتأكيد وجود الالتهاب وتحديد نوع البكتيريا المسببة:
- التصوير بالرنين المغناطيسي مع الصبغة ويعتبر المعيار الذهبي والأدق لتشخيص التهابات العمود الفقري. يوضح الرنين مدى تضرر الغضروف والفقرات، ويكشف بوضوح عن وجود أي خراجات ضاغطة على الأعصاب.
- الأشعة المقطعية وتستخدم لتقييم مدى التدمير العظمي في الفقرات، وتساعد الجراح في التخطيط الدقيق إذا لزم الأمر لوضع دعامات وتثبيت للفقرات.
- تحاليل الدم المخبرية وتشمل مؤشرات الالتهاب مثل سرعة ترسب الدم والبروتين التفاعلي سي، بالإضافة إلى زراعة الدم لمحاولة التعرف على الميكروب.
- الخزعة الموجهة بالأشعة في حال لم تظهر زراعة الدم نوع البكتيريا، يتم أخذ عينة دقيقة من المنطقة المصابة في العمود الفقري تحت التخدير الموضعي وتوجيه الأشعة لتحليلها في المختبر وتحديد المضاد الحيوي المناسب.
العلاج
يتطلب علاج التهابات العمود الفقري نهجاً متكاملاً يجمع بين العلاج الدوائي والتدخل الجراحي عند الضرورة. في العديد من الحالات التي يتم اكتشافها مبكراً ولا يصاحبها ضغط على الأعصاب، يمكن الاكتفاء بالعلاج التحفظي الذي يشمل المضادات الحيوية الوريدية لفترات طويلة (غالباً من 4 إلى 6 أسابيع) مع استخدام دعامات الظهر الطبية لتقييد الحركة وتخفيف الألم.
متى نلجأ للتدخل الجراحي
يصبح التدخل الجراحي ضرورة طبية حتمية ولا غنى عنها في الحالات السريرية التالية:
* ظهور عجز عصبي متزايد، مثل ضعف في الأطراف أو فقدان السيطرة على المخارج، نتيجة ضغط خراج صديدي على الحبل الشوكي أو ذيل الفرس.
* عدم استقرار العمود الفقري أو تطور تشوه وتحدب في الظهر بسبب التدمير الشديد للفقرات الأمامية.
* فشل العلاج الدوائي، حيث تستمر مؤشرات الالتهاب في الارتفاع ويبقى الألم مبرحاً رغم تلقي المضادات الحيوية المناسبة لمدة 4 إلى 6 أسابيع.
* الحاجة إلى أخذ خزعة جراحية مفتوحة في الحالات التي تفشل فيها الخزعة بالإبرة في تحديد نوع البكتيريا المسببة للعدوى.
* الألم الشديد والمستعصي الذي يمنع المريض تماماً من الحركة وممارسة حياته الطبيعية.
التخطيط الجراحي ووضعية المريض
قبل الجراحة، يتم مراجعة صور الرنين المغناطيسي والأشعة المقطعية بدقة متناهية لتحديد حجم التدمير العظمي ومسار الجراحة. تعتمد وضعية المريض على النهج الجراحي المتبع؛ ففي العمليات التي تتم من الخلف، يوضع المريض على بطنه على طاولة جراحية مخصصة تضمن عدم وجود ضغط على البطن، مما يقلل من احتقان الأوردة ويحد من النزيف أثناء العملية. أما في العمليات التي تتطلب الوصول للعمود الفقري من الأمام، فيتم وضع المريض على جانبه.
خطوات الجراحة التنظيف الأمامي والدمج
نظراً لأن التهابات العمود الفقري تدمر بشكل أساسي الجزء الأمامي من الفقرات (جسم الفقرة والقرص الغضروفي)، فإن النهج الجراحي الأمامي يسمح للجراح بالوصول المباشر لتنظيف الأنسجة المصابة ووضع دعامة هيكلية تتحمل وزن الجسم.
- الوصول الجراحي يتم الوصول إلى الفقرات المصابة عبر فتحة جراحية من الجانب أو البطن، مع إبعاد الأوعية الدموية الكبرى بحذر شديد للوصول الآمن للعمود الفقري.
- التنظيف العميق واستئصال الفقرة يتم إزالة الأقراص الغضروفية المصابة أعلى وأسفل الفقرة المتضررة. باستخدام أدوات جراحية دقيقة، يتم استئصال كل العظم الميت والمصاب بالعدوى. الخطوة الأهم هنا هي الاستمرار في التنظيف حتى الوصول إلى عظم سليم ينزف بشكل طبيعي، لأن ترك أي عظم ميت يضمن عودة العدوى.
- تخفيف الضغط عن الأعصاب إذا كان هناك خراج يضغط على الحبل الشوكي، يتم إزالة الأربطة الخلفية لضمان تحرير الأعصاب بالكامل.
- زراعة الدعامات العظمية بعد تعقيم المنطقة تماماً من الصديد والأنسجة الميتة، يتم وضع دعامة هيكلية لتعويض العظم المفقود. تُستخدم الأقفاص المصنوعة من التيتانيوم والمحشوة بطعوم عظمية بشكل واسع لنجاحها الكبير، حيث يتميز التيتانيوم بمقاومته العالية لتكوين الأغشية الحيوية البكتيرية.
التثبيت الخلفي للعمود الفقري
في حالات عدم الاستقرار الشديد أو عندما يتم تنظيف عدة مستويات من الفقرات، يتطلب الأمر إضافة تثبيت خلفي لضمان قوة العمود الفقري.
- تثبيت المسامير باستخدام التوجيه الإشعاعي أو الملاحة الجراحية، يتم إدخال مسامير في الفقرات السليمة أعلى وأسفل المنطقة المصابة.
- تجنب إضعاف العمود الفقري يمنع طبياً إجراء عملية توسيع للقناة الشوكية من الخلف فقط دون تثبيت في حالات التهاب الفقرات الأمامية، لأن ذلك يؤدي إلى انهيار العمود الفقري وتحدب الظهر بشكل كارثي.
- إغلاق الجرح يتم غسل منطقة الجراحة بكميات كبيرة جداً من المحاليل الملحية المعقمة، وقد يتم وضع مساحيق مضادات حيوية موضعية. توضع أنابيب تصريف قبل إغلاق الجرح بعناية فائقة على طبقات متعددة.
التعافي
تتطلب مرحلة ما بعد الجراحة تعاوناً وثيقاً بين جراح العظام، وطبيب الأمراض المعدية، وأخصائي العلاج الطبيعي لضمان الشفاء التام.
- العلاج الدوائي المستمر يستمر المريض في تلقي المضادات الحيوية عن طريق الوريد، ويتم تعديل نوعها بدقة بناءً على نتائج زراعة الأنسجة التي أُخذت أثناء العملية. تستمر هذه المرحلة غالباً لمدة 6 أسابيع، وقد يتبعها فترة من المضادات الحيوية عن طريق الفم لضمان القضاء التام على العدوى.
- الحركة المبكرة يُشجع المريض على الحركة والمشي في أسرع وقت ممكن بعد الجراحة لتجنب الجلطات الدموية ومشاكل الرئة. قد يُطلب من المريض ارتداء حزام أو دعامة صلبة للظهر لفترة تتراوح بين 6 إلى 12 أسبوعاً لدعم الفقرات أثناء التحامها.
- المتابعة الدورية يتم إجراء تحاليل دم أسبوعية لمراقبة مؤشرات الالتهاب. الانخفاض التدريجي والمستمر في هذه المؤشرات هو الدليل الأقوى على نجاح العلاج والقضاء على البكتيريا.
- صور الأشعة للمتابعة يتم أخذ صور أشعة سينية عادية بعد أسبوعين، و6 أسابيع، و12 أسبوعاً من الجراحة للتأكد من ثبات المسامير والدعامات وبدء التحام العظم. لا يُنصح عادة بإعادة الرنين المغناطيسي في الفترات الأولى بعد الجراحة لأن التورم الطبيعي للأنسجة بعد العملية قد يظهر وكأنه عدوى مستمرة.
إن الفهم العميق للبيولوجيا والتشريح الدقيق للأوعية الدموية في العمود الفقري ليس مجرد معلومات نظرية، بل هو الأساس المتين الذي تُبنى عليه التدخلات الجراحية الناجحة التي تنقذ حياة المرضى وتعيد لهم قدرتهم على الحركة وممارسة حياتهم الطبيعية بدون ألم.
الأسئلة الشائعة
خطورة التهاب العمود الفقري
التهاب العمود الفقري هو حالة طبية جادة تتطلب تدخلاً طبياً فورياً. إذا تُرك دون علاج، يمكن أن يؤدي إلى تدمير الفقرات، وتشوه العمود الفقري، وفي الحالات المتقدمة قد يسبب ضغطاً على الحبل الشوكي يؤدي إلى الشلل أو مضاعفات تهدد الحياة. ومع ذلك، فإن التشخيص المبكر والعلاج السليم يحققان نسب شفاء ممتازة.
إمكانية الشفاء بدون تدخل جراحي
نعم، يمكن الشفاء من التهاب العمود الفقري بدون جراحة في العديد من الحالات، خاصة إذا تم اكتشاف العدوى مبكراً قبل حدوث تدمير كبير للفقرات أو تكون خراج يضغط على الأعصاب. يعتمد العلاج في هذه الحالة على المضادات الحيوية الوريدية لفترات طويلة مع الراحة واستخدام دعامات الظهر.
مدة علاج التهاب العمود الفقري بالمضادات الحيوية
عادة ما يتطلب العلاج إعطاء المضادات الحيوية عن طريق الوريد لمدة تتراوح بين 4 إلى 6 أسابيع. في بعض الحالات، خاصة تلك الناتجة عن بكتيريا عنيدة أو في حالات السل الشوكي، قد يستمر العلاج بأدوية عن طريق الفم لعدة أشهر إضافية لضمان عدم عودة العدوى.
طبيعة مرض بوت في العمود الفقري
مرض بوت هو الاسم الطبي الذي يُطلق على الإصابة بمرض السل في العمود الفقري. ينتقل ميكروب السل غالباً من الرئتين أو الجهاز البولي عبر الدم ليستقر في الفقرات، مما يؤدي إلى تآكلها وتدمير الأقراص الغضروفية، وقد يتسبب في تحدب ملحوظ في الظهر إذا لم يُعالج مبكراً.
سبب استمرار ألم الظهر ليلا
ألم الظهر الذي يوقظ المريض من النوم ولا يتحسن مع تغيير الوضعية أو الراحة هو أحد العلامات الكلاسيكية لالتهاب العمود الفقري. يحدث هذا الألم بسبب الاحتقان المستمر والالتهاب النشط داخل العظم، والذي لا يتأثر بالمجهود البدني كآلام العضلات العادية.
القدرة على المشي بعد الجراحة
في معظم الحالات، يُشجع المرضى على الوقوف والمشي بمساعدة أخصائي العلاج الطبيعي في اليوم التالي أو بعد يومين من الجراحة. الحركة المبكرة ضرورية جداً لتسريع التعافي ومنع المضاعفات مثل الجلطات، مع الالتزام بارتداء دعامة الظهر الموصوفة.
دور القفص المصنوع من التيتانيوم
عندما تقوم البكتيريا بتدمير جسم الفقرة والقرص الغضروفي، يقوم الجراح بتنظيف هذه الأنسجة الميتة، مما يترك فراغاً. يُستخدم قفص التيتانيوم لملء هذا الفراغ ودعم العمود الفقري لمنعه من الانهيار. يتميز التيتانيوم بأنه مادة قوية جداً ومقاومة لتراكم البكتيريا عليها.
أهمية تحاليل الدم الأسبوعية
تحاليل الدم، وتحديداً سرعة ترسب الدم والبروتين التفاعلي سي، هي المؤشر الحقيقي لمدى استجابة الجسم للمضادات الحيوية. الانخفاض التدريجي في هذه الأرقام يطمئن الطبيب والمريض بأن العدوى تنحسر، بينما ارتفاعها قد يتطلب تغيير نوع المضاد الحيوي.
تأثير مرض السكري على التهابات العمود الفقري
مرضى السكري، خاصة إذا كان السكر غير منتظم، هم أكثر عرضة للإصابة بالتهابات العمود الفقري بسبب ضعف الدورة الدموية الدقيقة وتأثر كفاءة الجهاز المناعي. كما أن التئام الجروح والتعافي بعد الجراحة يتطلب تحكماً صارماً في مستويات السكر في الدم لضمان نجاح العلاج.
علامات الشفاء التام من العدوى
يُعتبر المريض متعافياً عندما يختفي ألم الظهر المبرح، وتعود تحاليل الدم لمؤشرات الالتهاب إلى مستوياتها الطبيعية تماماً، وتظهر صور الأشعة السينية استقراراً في العمود الفقري وبدء التحام العظام حول منطقة الالتهاب السابقة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
