الخلاصة الطبية السريعة: الحداب الخلقي هو تشوه نادر في العمود الفقري يحدث أثناء النمو الجنيني، مما يؤدي إلى تقوس حاد في الظهر. يتطلب هذا التدخل الجراحي المبكر لمنع تطور الانحناء وحماية الحبل الشوكي، حيث لا تعتبر الأحزمة الطبية فعالة في علاجه.
مقدمة شاملة حول الحداب الخلقي
نتفهم تماما القلق الذي قد يصيب الآباء والأمهات عند تشخيص طفلهم بمشكلة في العمود الفقري. الحداب الخلقي هو تشوه نادر ولكنه قد يكون شديد التأثير على العمود الفقري، وينتج عن خلل في التطور الجنيني للفقرات أثناء فترة الحمل. على عكس الجنف الغامض في مرحلة المراهقة أو حداب شويرمان، يتميز الحداب الخلقي بتطور مستمر وصلب لا يتوقف من تلقاء نفسه، مما يؤدي غالبا إلى اختلال شديد في توازن المستوى السهمي للجسم، والأهم من ذلك، أنه يشكل خطرا حقيقيا على الوظائف العصبية والحبل الشوكي.
نظرا لأن العناصر الأمامية للعمود الفقري تفشل في التطور أو الانفصال بشكل طبيعي بينما تستمر العناصر الخلفية في النمو، يتعرض العمود الفقري لتأثير ميكانيكي حيوي يشبه "الربط". يؤدي هذا إلى خلق تشوه زاوي حاد يسحب الحبل الشوكي فوق نقطة ارتكاز عظمية بارزة. من المهم جدا معرفة أن العلاج التحفظي باستخدام الأحزمة الطبية أو الدعامات غير فعال على الإطلاق في هذه الحالات، ولذلك يظل حجر الزاوية في العلاج هو الاكتشاف المبكر والتدخل الجراحي النهائي لدمج الفقرات.
فهم تشريح العمود الفقري في حالات الحداب
يعتمد التاريخ الطبيعي واتخاذ القرار الجراحي للحداب الخلقي بشكل كبير على التصنيف المورفولوجي (الشكلي) الذي وصفه العلماء، والذي يقسم هذه التشوهات بناء على طبيعة الخلل الذي حدث أثناء التكوين الجنيني.
أنواع الحداب الخلقي
فشل التكوين
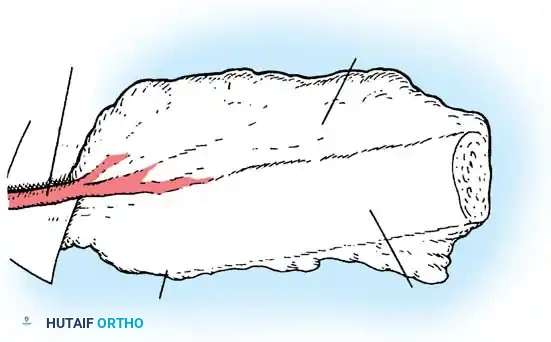
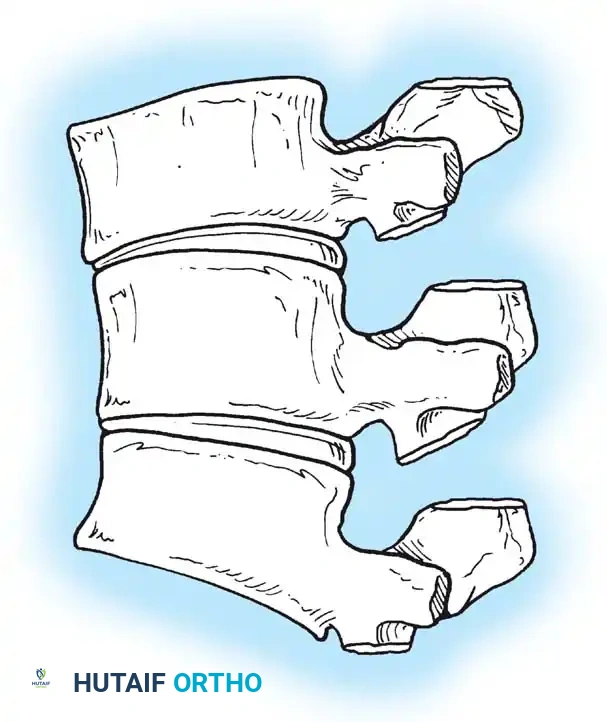
تعتبر تشوهات النوع الأول هي الأكثر شيوعا وتحمل الخطر الأكبر لحدوث عجز عصبي. تحدث هذه التشوهات في الغالب في العمود الفقري الصدري وعند التقاطع الصدري القطني، وتكون نادرة جدا في العمود الفقري عنق الرحم.
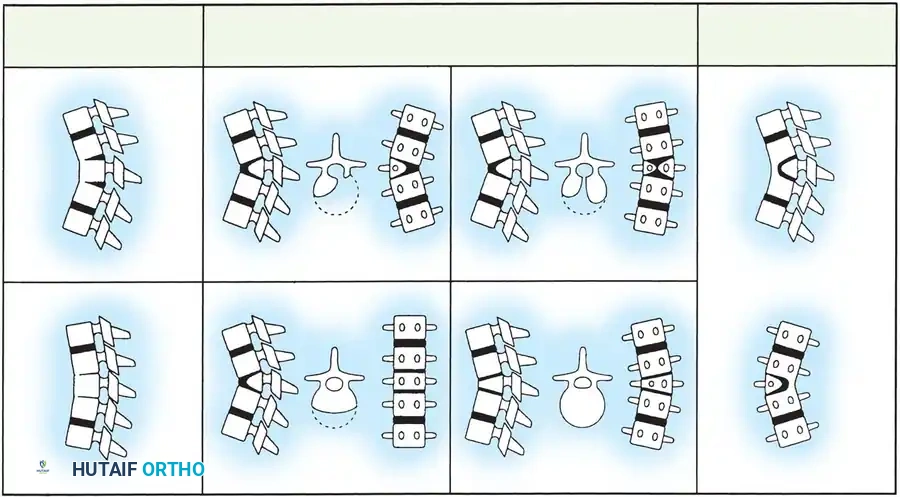
يتم تقسيم هذا النوع بناء على الفشل المورفولوجي المحدد إلى
* فقرات الربع الخلفي الجانبي
* الفقرات النصفية الخلفية
* الفقرات الفراشية ذات الشق السهمي
* الفقرات الإسفينية الأمامية أو الأمامية الجانبية
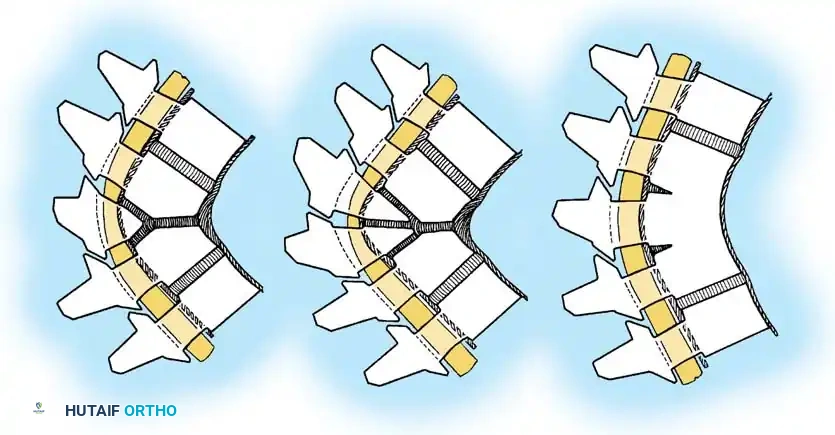
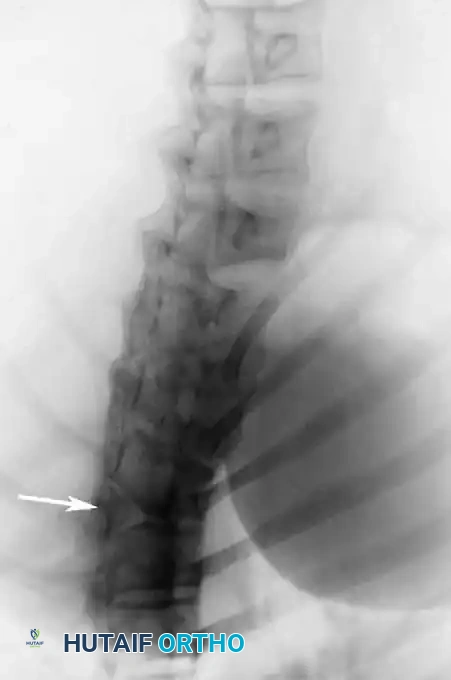
يؤدي الفشل الأمامي في تكوين جسم الفقرة إلى حداب زاوي حاد. هذه القمة الحادة مشوهة للغاية وتشكل خطرا عصبيا كبيرا. يعاني حوالي ربع المرضى المصابين بتشوهات النوع الأول من عجز عصبي. التشوهات في الجزء العلوي من العمود الفقري الصدري معرضة بشكل خاص للتسبب في ضغط الحبل الشوكي. والجدير بالذكر أنه إذا كانت قمة الحداب عند أو أسفل الفقرة الصدرية الثانية عشرة، فإن التشوهات العصبية تكون شبه معدومة بسبب وجود ذنب الفرس بدلا من الحبل الشوكي في تلك المنطقة.
فشل الانفصال
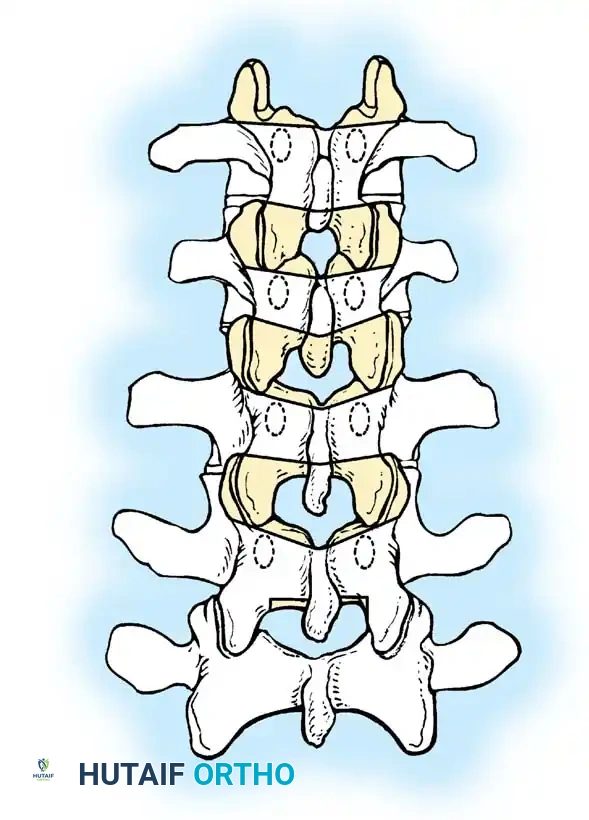
تعتبر تشوهات النوع الثاني أقل شيوعا وتنتج عن غياب صفائح النمو والأقراص الفقرية من الناحية الأمامية عبر مقطع واحد أو أكثر، مما يخلق شريطا أمامي غير منفصل.
تتناسب شدة الحداب بشكل مباشر مع التفاوت في النمو بين الشريط الأمامي المربوط والعناصر الخلفية التي تنمو بشكل طبيعي. أثبتت الدراسات أن هذه المنحنيات تتطور بمعدل متوسط يبلغ خمس درجات سنويا. في حين أنها تنتج تشوها أكثر سلاسة وأقل زاوية ولا ترتبط عادة بالشلل، إلا أنها تسبب تشوها تجميليا كبيرا وآلاما مستعصية في أسفل الظهر، مما يبرر التدخل الجراحي المبكر.
التشوهات المختلطة
يمثل النوع الثالث مزيجا من فشل التكوين وفشل الانفصال. تظهر تشوهات النوع الثالث التطور الأسرع والأكثر استمرارية، تليها عن كثب تشوهات النوع الأول. يتطور الحداب الناتج عن تشوهين متجاورين من النوع الأول بشكل أسرع بكثير من تشوه واحد.
من الضروري إدراك أن الحداب الخلقي من النوع الأول والنوع الثالث يتطور بلا هوادة أثناء النمو، مع تسارع ملحوظ خلال طفرة نمو المراهقة. يجب عدم الانتظار حتى اكتمال النمو الهيكلي للتدخل، فدمج الفقرات المبكر في الموضع يوفر حماية ميكانيكية حيوية وعصبية لا تقدر بثمن.
الأسباب وعوامل الخطر المرتبطة بالحداب الخلقي
يحدث الحداب الخلقي نتيجة لخلل في التطور الجنيني خلال الأسابيع الأولى من الحمل. لا يوجد سبب وراثي أو بيئي مباشر وواضح في معظم الحالات، بل يعتبر خللا عشوائيا في تكوين العظام. ومع ذلك، يرتبط الحداب الخلقي بشكل كبير بمتلازمة فاكترل وهي مجموعة من العيوب الخلقية التي قد تحدث معا وتشمل:
* عيوب الفقرات
* رتق الشرج
* العيوب القلبية
* النواسير الرغامية المريئية
* تشوهات الكلى
* تشوهات الأطراف
لذلك، عند تشخيص الطفل بالحداب الخلقي، يقوم الطبيب بإجراء فحوصات شاملة للتأكد من سلامة باقي الأعضاء الحيوية.
الأعراض والعلامات التحذيرية للحداب الخلقي
قد لا تكون الأعراض واضحة في الأشهر الأولى من حياة الطفل، ولكن مع نمو الطفل، تبدأ العلامات في الظهور. تشمل الأعراض الرئيسية ما يلي:
- بروز واضح في الظهر يلاحظ الأهل وجود كتلة أو تقوس حاد في ظهر الطفل، خاصة عند انحنائه للأمام.
- تغيرات عصبية في الحالات الشديدة، قد يضغط العظم على الحبل الشوكي، مما يؤدي إلى ضعف في الساقين، تغير في طريقة المشي، أو فرط في ردود الفعل العصبية.
- ألم في الظهر يكون أكثر شيوعا في تشوهات النوع الثاني، خاصة مع تقدم الطفل في العمر.
- تأخر في التطور الحركي قد يلاحظ تأخر الطفل في الجلوس أو المشي مقارنة بأقرانه.
طرق التشخيص والفحوصات الطبية
الفحص السريري الشامل
غالبا ما يتم التشخيص بواسطة طبيب الأطفال، إما عن طريق الموجات فوق الصوتية قبل الولادة، أو أثناء الفحص السريري لحديثي الولادة. قد تظل التشوهات الخفيفة غير مكتشفة حتى تسرع طفرة نمو المراهقة من الانحناء.
يعد الفحص العصبي الدقيق أمرا إلزاميا لاكتشاف العلامات الدقيقة لاعتلال النخاع الشوكي، أو فرط المنعكسات، أو الضعف الحركي غير المتماثل. علاوة على ذلك، يتطلب الأمر إجراء الفحوصات التالية:
* الموجات فوق الصوتية للكلى ضرورية لاستبعاد عدم التخلق الكلوي أحادي الجانب أو الكلية على شكل حدوة حصان.
* تخطيط صدى القلب مطلوب لاستبعاد العيوب القلبية الهيكلية.
* صور الأشعة السينية للعمود الفقري العنقي لاستبعاد متلازمة كليبل فيل.
تقنيات التصوير الطبي المتقدمة
يعتبر التصوير عالي الجودة هو الأساس للتخطيط الدقيق قبل الجراحة.
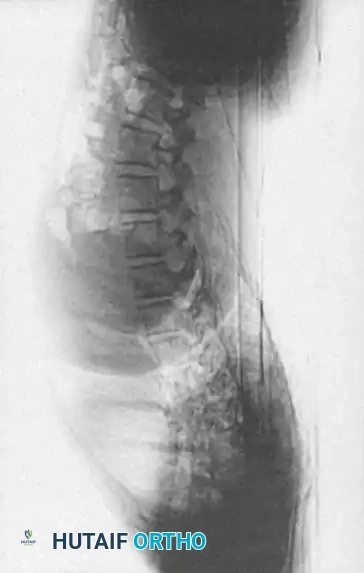
التصوير بالأشعة السينية العادية
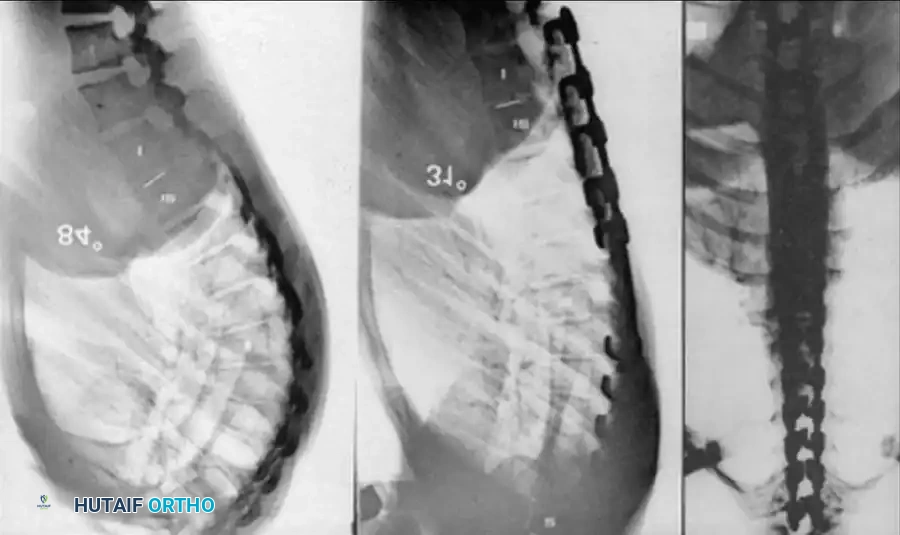
تعتبر الصور الشعاعية الأمامية الخلفية والجانبية التفصيلية ضرورية. تساعد المناظر الجانبية للثني والتمدد في تحديد مدى صلابة الحداب وتحديد أي حركة مفرطة تعويضية أو عدم استقرار في الأجزاء المجاورة.
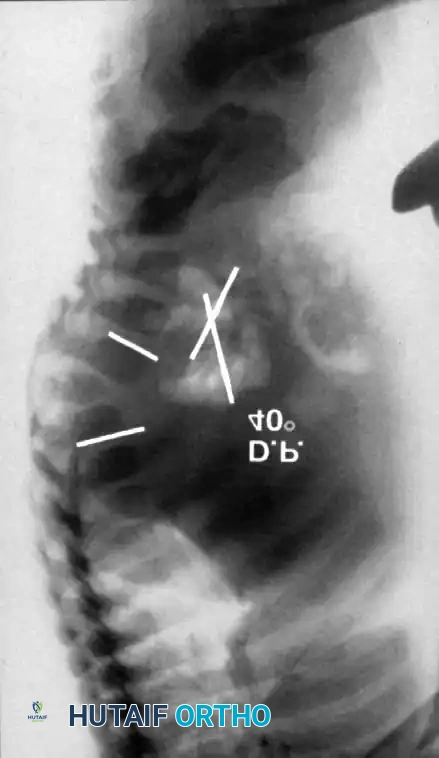
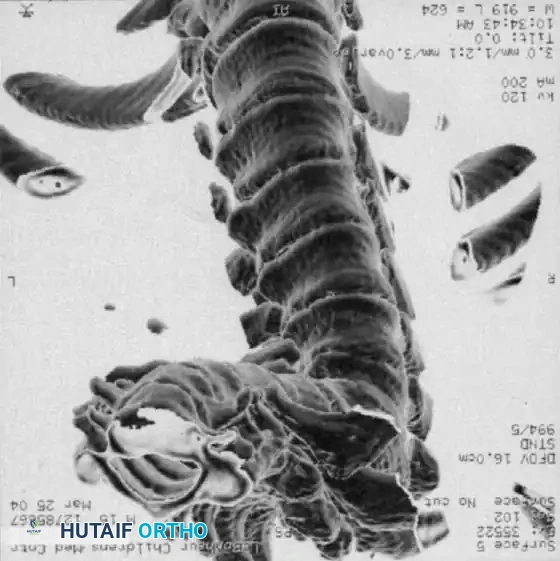
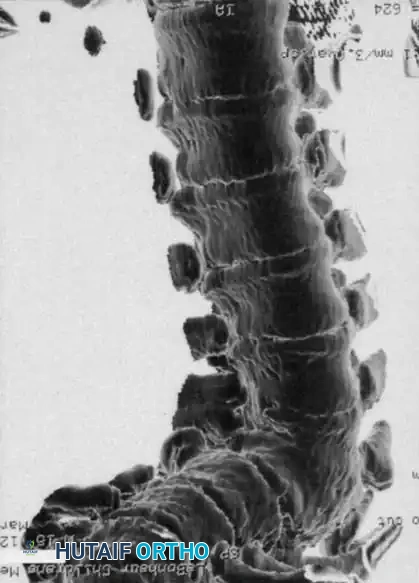
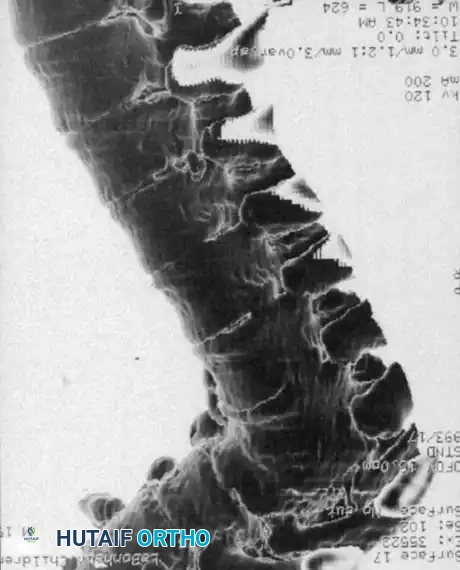
التصوير المقطعي المحوسب مع إعادة البناء ثلاثي الأبعاد
يعد التصوير المقطعي المحوسب أمرا لا يقدر بثمن لتحديد البنية العظمية المعقدة. فهو يحدد المدى الدقيق لفشل التكوين أو الانفصال ويساعد في التنبؤ بمسار التشوه. ومع ذلك، لا يمكن للتصوير المقطعي المحوسب تقييم إمكانات نمو الغضاريف.
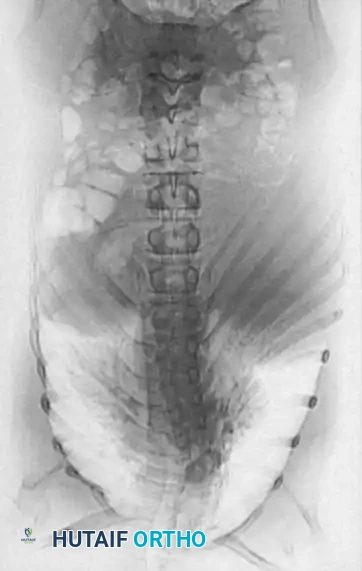
التصوير بالرنين المغناطيسي
يعد التصوير بالرنين المغناطيسي المعيار الذهبي لتقييم العناصر العصبية. فهو يحدد الموقع الدقيق للحبل الشوكي بالنسبة للقمة العظمية، ويسلط الضوء على مناطق ضغط الحبل الشوكي، ويكتشف التشوهات داخل العمود الفقري المرتبطة به. كما يحدد التصوير بالرنين المغناطيسي بوضوح الغضروف غير المتعظم لدى الأطفال الصغار.
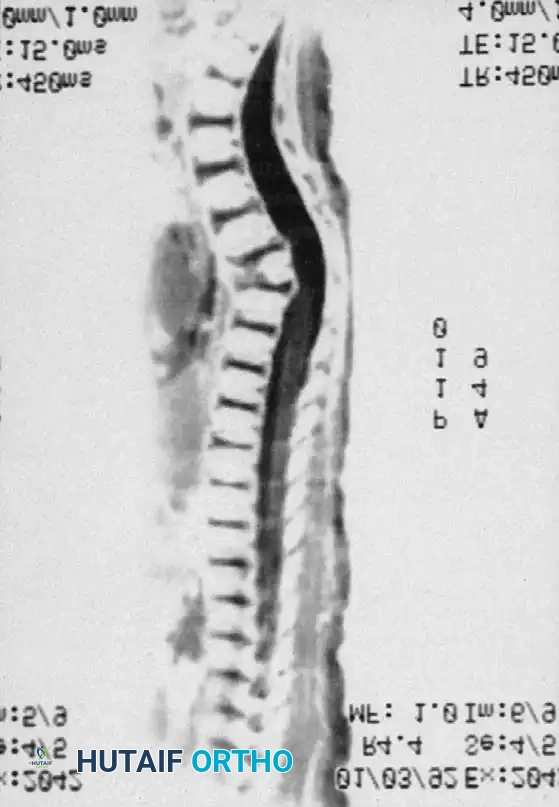
خيارات العلاج والتدخل الجراحي
يجب التأكيد مجددا على أن العلاج التقويمي باستخدام الأحزمة الطبية غير فعال تماما في حالات الحداب الخلقي ولا ينبغي استخدامه، لأنه يؤخر العلاج النهائي ويسمح بتفاقم التشوه.
تتحدد الاستراتيجية الجراحية بناء على:
1. نوع التشوه.
2. حجم وزاوية المنحنى.
3. عمر المريض وإمكانات النمو المتبقية.
4. وجود أو غياب العجز العصبي.
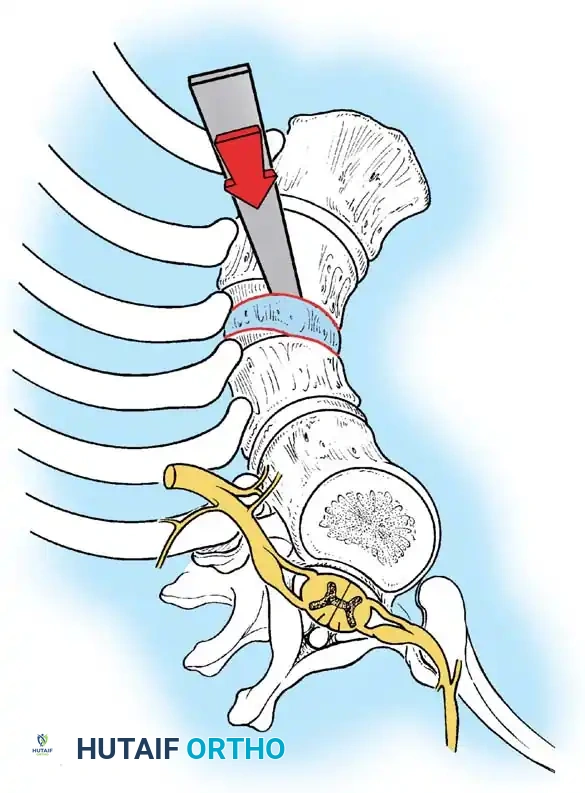
تحذير جراحي هام: يجب عدم استخدام الشد الطولي أبدا في الحداب الخلقي الصلب من النوع الأول. يؤدي الشد عبر نقطة ارتكاز عظمية أمامية صلبة إلى تمدد الحبل الشوكي مباشرة فوق القمة، مما يحمل خطرا كبيرا بشكل غير مقبول للإصابة بشلل علاجي المنشأ.
الجراحة الخلفية للأطفال الصغار
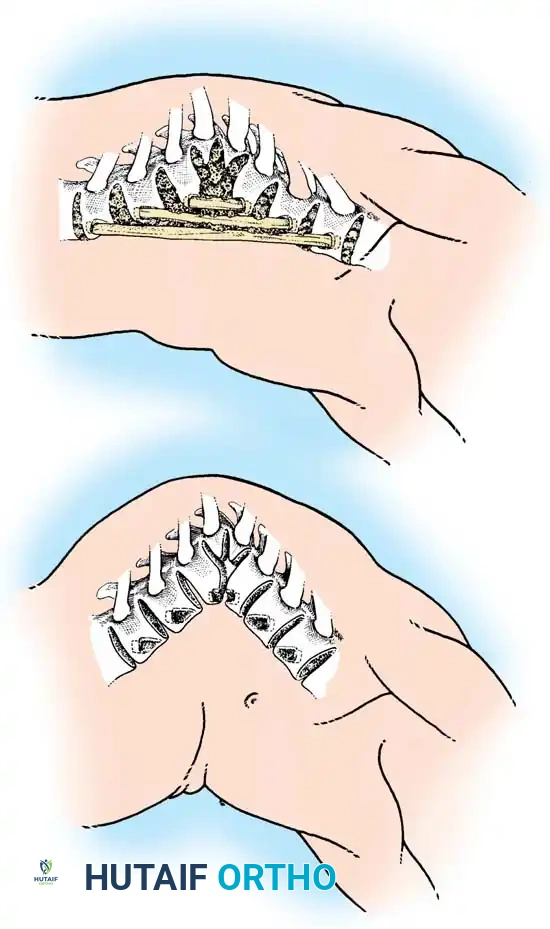
بالنسبة للأطفال الصغار الذين تقل أعمارهم عن خمس سنوات والذين يعانون من تشوه من النوع الأول يقل عن خمسين درجة، فإن دمج الفقرات الخلفي فقط في الموضع هو الإجراء المفضل.
من الناحية الميكانيكية الحيوية، يوقف الدمج الخلفي الصلب النمو الخلفي. إذا احتفظت صفائح النمو الغضروفية الأمامية بإمكانية النمو، فإن استمرار النمو الأمامي مقابل عمود خلفي مربوط يمكن أن يؤدي إلى تصحيح تدريجي عفوي للحداب بمرور الوقت.
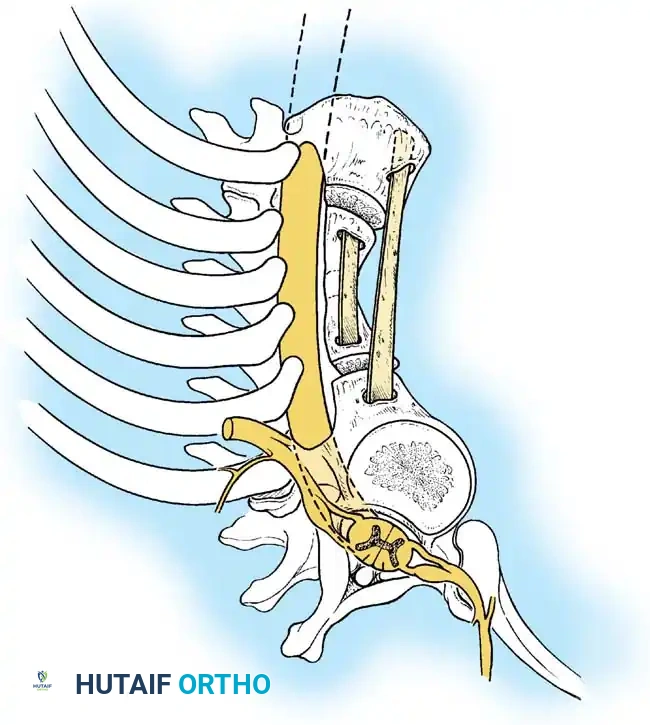
تتضمن الخطوات الجراحية وضع المريض بعناية، وكشف الفقرات المراد دمجها، وإجراء تقشير دقيق للصفائح والمفاصل الوجهية، ثم وضع طعم عظمي من المريض نفسه. بعد الجراحة، يتم استخدام قوالب طبية مخصصة لحماية العمود الفقري حتى يكتمل الدمج.
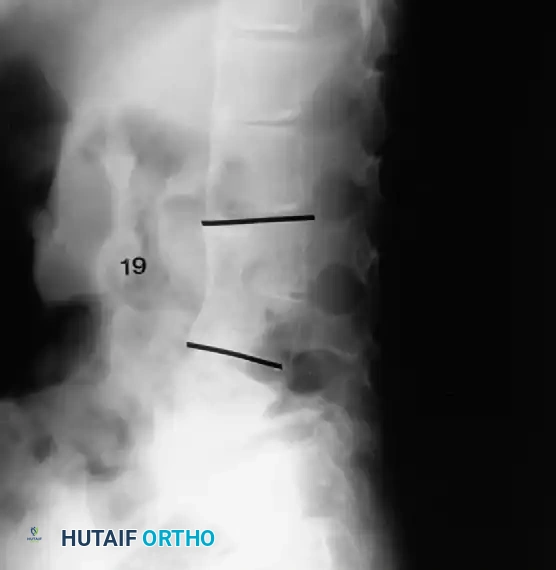
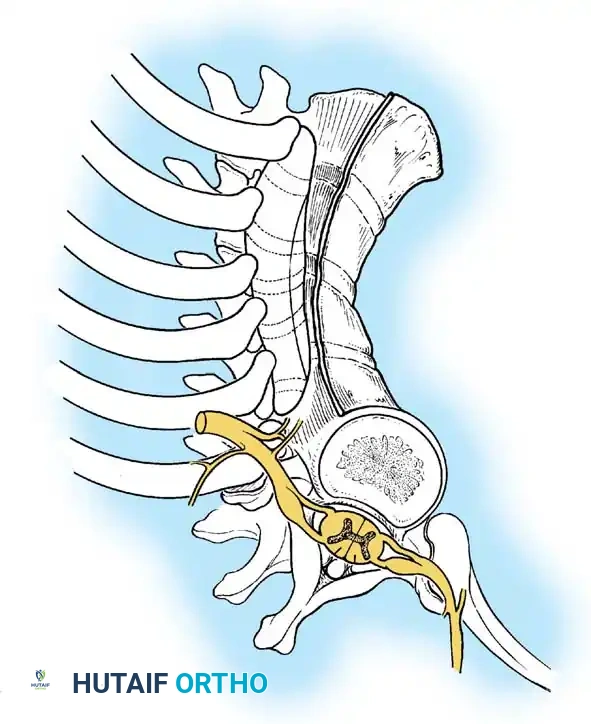
الدمج الأمامي والخلفي للحالات المتقدمة
في الأطفال الأكبر من خمس سنوات، أو في أي مريض لديه منحنى يتجاوز خمسة وخمسين درجة، يكون الدمج الخلفي وحده غير كاف. تتطلب هذه الحالات نهجا مزدوجا.
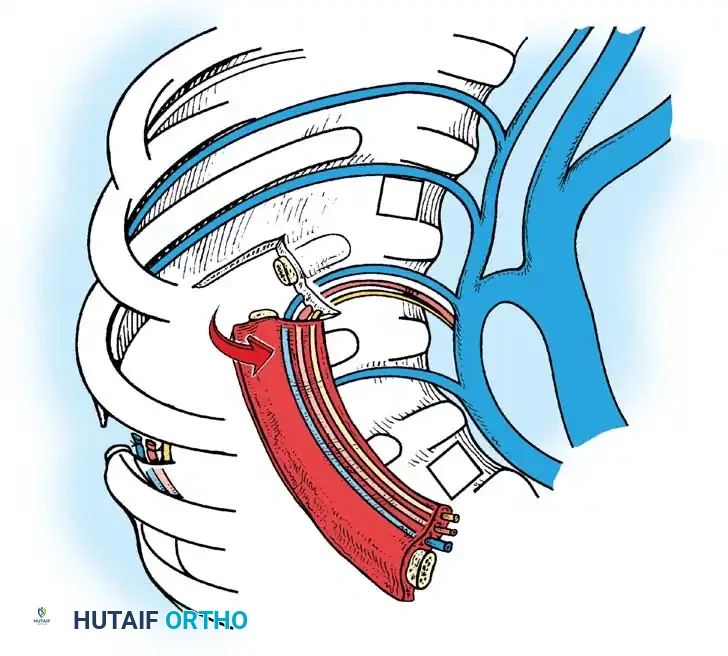
المرحلة الأولى النهج الأمامي والتحرير
يتم استخدام نهج بضع الصدر القياسي. يتم استئصال الرباط الطولي الأمامي القصير والأنسجة الليفية وبقايا الغضاريف للفقرات الشاذة بشكل جذري. إذا كان المريض يعاني من عجز عصبي، يتم إجراء استئصال للفقرة الأمامية لتخفيف الضغط عن الحبل الشوكي عند القمة.
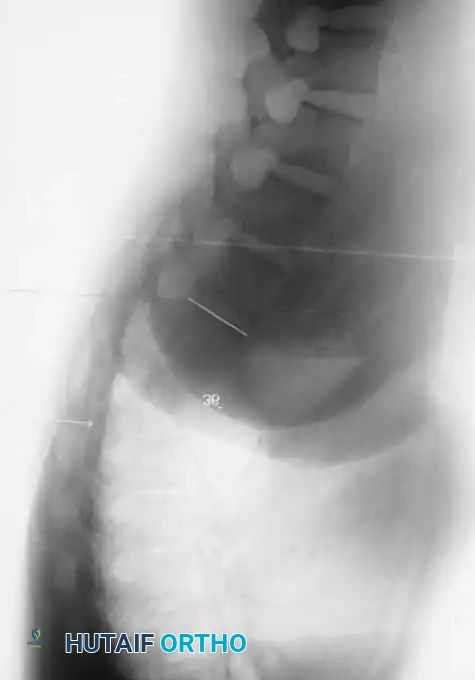
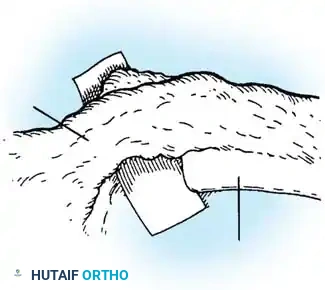
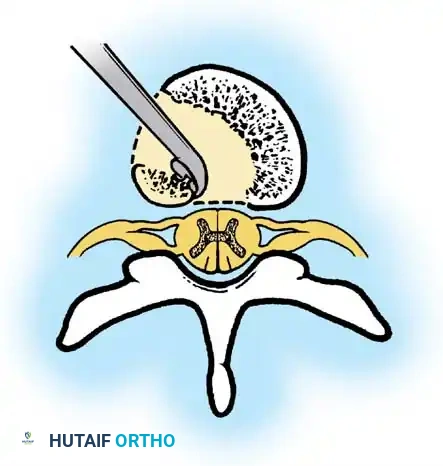
المرحلة الثانية التطعيم الدعامي الأمامي
بمجرد تحريك العمود الأمامي، يصبح الدعم الهيكلي إلزاميا لمنع الانهيار. يتم استخدام طعوم دعامية من الأضلاع أو الشظية. يتم تثبيت الدعامة في أجسام فقرية سليمة أعلى وأسفل القمة. يتم تطبيق ضغط يدوي لطيف وموجه للخلف فوق قمة التشوه أثناء تثبيت الدعامة، دون استخدام تشتيت ميكانيكي.
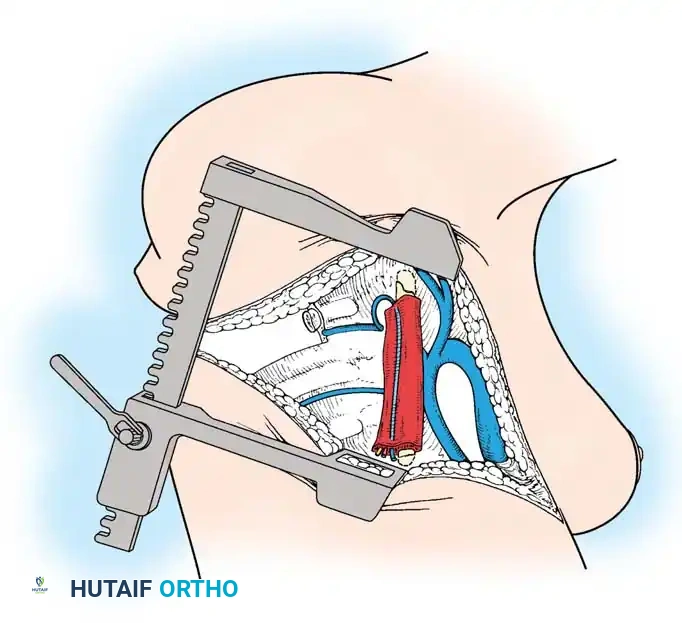
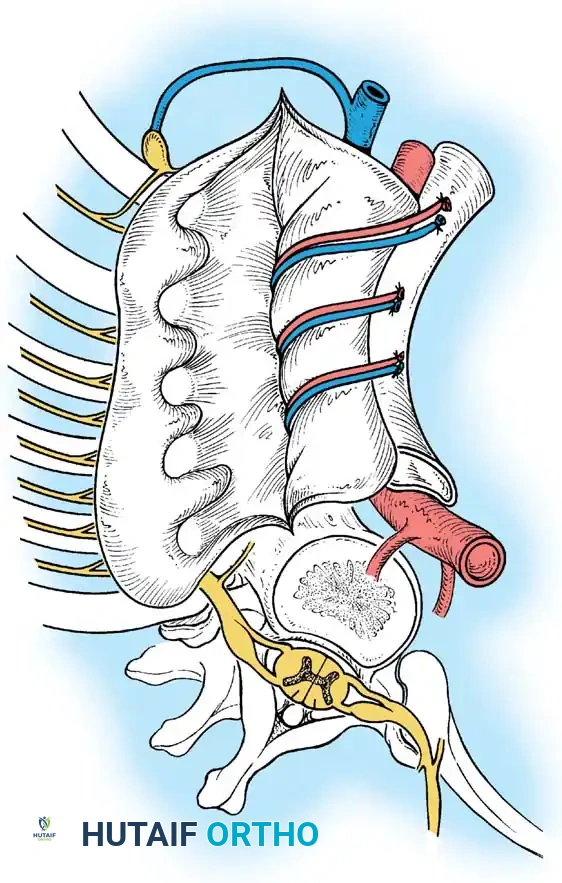
المرحلة الثالثة الدمج الخلفي بالأدوات
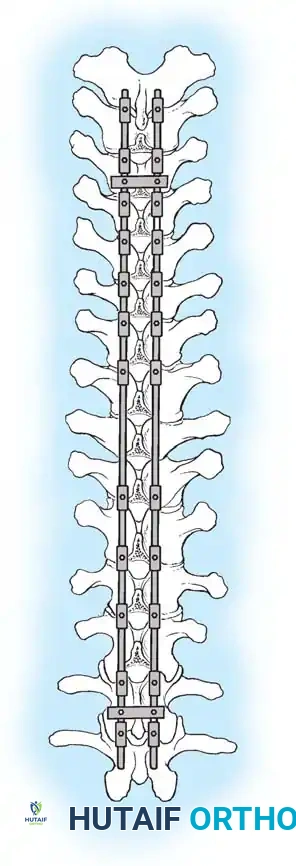
يتم إجراء الإجراء الخلفي إما تحت نفس التخدير أو على مراحل. يتم وضع براغي أو خطافات عنيقية. يجب أن يكون البناء الخلفي أطول من الدمج الأمامي. يتم تطبيق قوى الضغط فقط عبر البناء الخلفي لإغلاق العناصر الخلفية والارتكاز على الطعم الدعامي الأمامي.
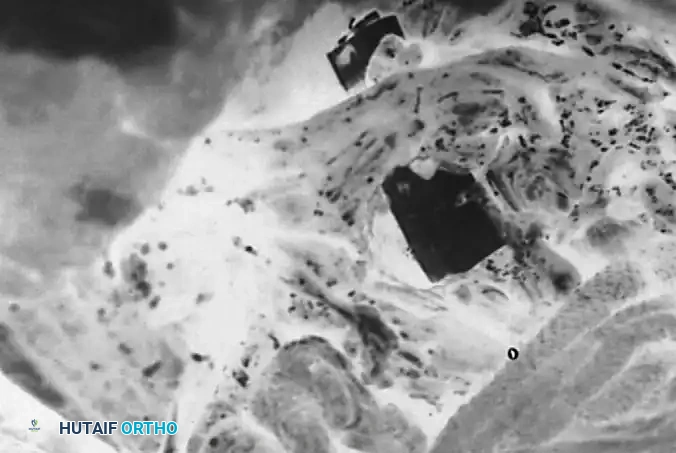
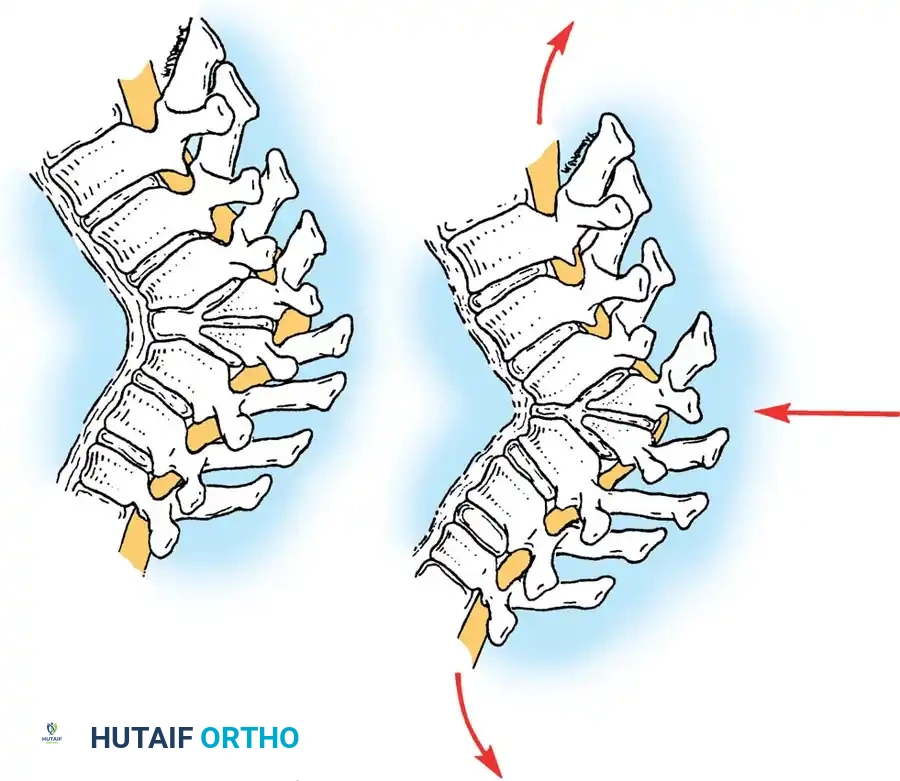
تقصير العمود الخلفي وقطع العظام
في المرضى الأكبر سنا أو أولئك الذين يعانون من تشوهات صلبة وناضجة، قد يكون من الضروري تقصير العمود الخلفي من خلال قطع العظام لتحقيق التوازن السهمي.
يتم إجراء استئصال واسع للمفاصل الوجهية والرباط الأصفر وأجزاء من الصفيحة في كل مستوى بين القطع داخل منطقة الدمج. غالبا ما تترك الفقرة القمية دون أدوات للسماح بأقصى توزيع للضغط. يتم تحقيق التصحيح عن طريق إغلاق فجوات قطع العظم الخلفية باستخدام تقليل القضيب الكابولي والضغط المقطعي.
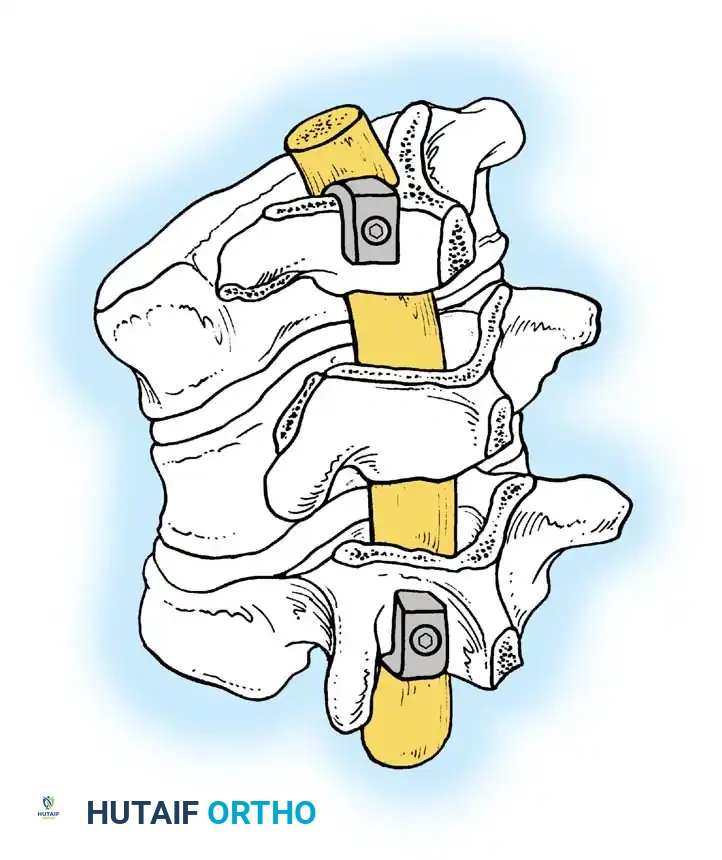
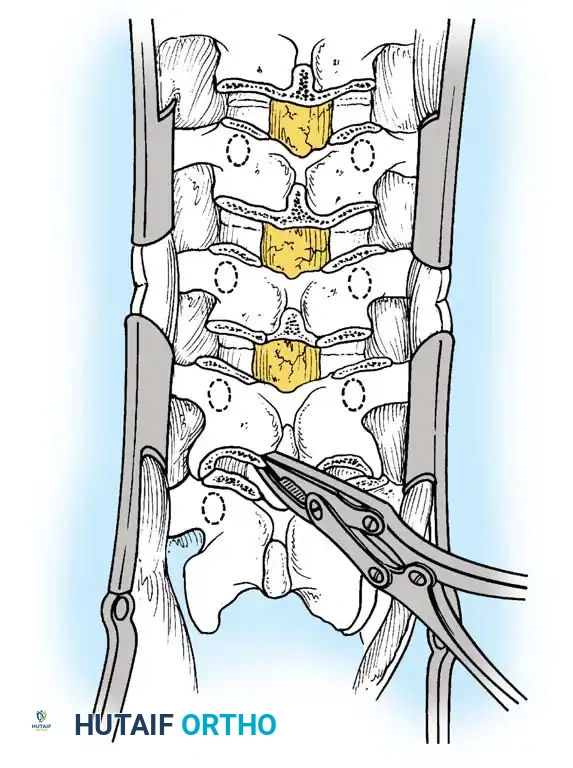
يعتمد تقليل الحداب على بناء مقطعي بالكامل. تتم إضافة موصلات عرضية لزيادة الصلابة الالتوائية إلى أقصى حد.
اعتبارات جراحية إضافية:
اعتمادا على مدى تعقيد التشوه، قد تكون هناك حاجة إلى خطوات إضافية أثناء الجراحة لضمان إعادة بناء آمنة ومستقرة.
مرحلة التعافي وما بعد الجراحة
المراقبة العصبية والعناية المركزة
تعتبر المراقبة العصبية الفسيولوجية المستمرة أثناء الجراحة أمرا إلزاميا لضمان سلامة الحبل الشوكي. بعد الجراحة، يتم نقل الطفل إلى وحدة العناية المركزة لمراقبة وظائفه الحيوية والعصبية عن كثب.
إذا تم استخدام أدوات مقطعية حديثة متعددة الخطافات أو براغي عنيقية، فقد لا يكون الدعم الخارجي بعد الجراحة ضروريا بشكل صارم لدى الأطفال الأكبر سنا. ومع ذلك، إذا تم استخدام أدوات بحجم الأطفال، أو إذا كانت جودة العظام ضعيفة، يتم ارتداء حزام طبي مخصص لمدة ستة أشهر لحماية البناء حتى يصبح دمج المفصل صلبا.
المضاعفات المحتملة وكيفية التعامل معها
مثل أي جراحة كبرى، هناك مخاطر محتملة، ويقوم الفريق الطبي باتخاذ كافة التدابير لمنعها:
* الفصال الكاذب وهو المضاعفة الميكانيكية الأكثر شيوعا، ويتمثل في عدم التئام العظام بشكل كامل. يتطلب الأمر جراحة مراجعة وإعادة التطعيم.
* العجز العصبي يمكن أن يحدث بسبب ورم دموي أو فشل البناء. يتطلب رنينا مغناطيسيا طارئا وتخفيف الضغط الجراحي.
* العدوى تتم إدارتها بالتنظيف الجراحي والمضادات الحيوية الوريدية.
الأسئلة الشائعة حول الحداب الخلقي
هل يمكن علاج الحداب الخلقي بدون جراحة
لا، الحداب الخلقي هو تشوه هيكلي صلب يتطور باستمرار. العلاجات التحفظية مثل العلاج الطبيعي أو الأحزمة الطبية لا يمكنها تصحيح الخلل العظمي أو منع تطوره، والجراحة هي الحل الوحيد الفعال.
متى يجب إجراء العملية الجراحية للطفل
يفضل إجراء الجراحة في أسرع وقت ممكن بعد التشخيص، خاصة إذا كان المنحنى يتطور أو إذا كان هناك خطر على الحبل الشوكي. التدخل المبكر يمنع المضاعفات العصبية ويسهل عملية التصحيح.
هل الأحزمة الطبية مفيدة في هذه الحالة
الأحزمة الطبية والدعامات غير فعالة تماما في علاج الحداب الخلقي. في الواقع، قد يكون استخدامها ضارا لأنه يؤخر التدخل الجراحي الضروري ويسمح للمنحنى بالتدهور.
ما هي نسبة نجاح عملية الحداب الخلقي
نسبة النجاح عالية جدا عندما يتم إجراء الجراحة بواسطة جراح عمود فقري متخصص في تشوهات الأطفال، خاصة إذا تم التدخل مبكرا قبل حدوث أضرار عصبية دائمة أو تشوهات شديدة الصلابة.
هل يؤثر الحداب الخلقي على المشي والحركة
إذا ترك دون علاج وتطور الانحناء لدرجة الضغط على الحبل الشوكي، فقد يؤدي ذلك إلى ضعف في الساقين، وتغير في طريقة المشي، وفي الحالات الشديدة قد يؤدي إلى الشلل.
كم تستغرق فترة التعافي بعد الجراحة
تختلف فترة التعافي، ولكن عادة ما يقضي الطفل عدة أيام في المستشفى. قد يحتاج لارتداء حزام طبي مدعم لعدة أشهر (عادة من ستة إلى اثني عشر شهرا) حتى تندمج العظام تماما.
هل يمكن اكتشاف الحداب الخلقي أثناء الحمل
نعم، في بعض الحالات يمكن اكتشاف التشوهات الفقرية الشديدة من خلال فحوصات الموجات فوق الصوتية الروتينية أثناء الحمل، مما يسمح للأطباء بالتخطيط للرعاية الطبية فور الولادة.
ما هو الفرق بين الحداب الخلقي ومجهول السبب
الحداب الخلقي يولد به الطفل نتيجة خلل في تكوين الفقرات في الرحم، بينما الحداب مجهول السبب أو حداب شويرمان يتطور لاحقا خلال فترة الطفولة المتأخرة أو المراهقة في فقرات كانت طبيعية في البداية.
هل هناك مخاطر للعملية الجراحية
نعم، كأي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
