إجابة سريعة (الخلاصة): التهاب وتر أخيل المزمن هو حالة مؤلمة تصيب الوتر الأكبر في الجسم. تتراوح العلاجات من التحفظية إلى الجراحية المتقدمة مثل نقل وتر الإبهام الطويل، والذي يوفر حلاً فعالاً للحالات الشديدة، لاستعادة القدرة على المشي والحركة الطبيعية.
التهاب وتر أخيل المزمن: دليل شامل لاستعادة حركتك
يُعد وتر أخيل، أو وتر العرقوب كما يُعرف في بعض الثقافات، أحد أهم الأوتار في جسم الإنسان. فهو يربط عضلات الساق الخلفية بعظم الكعب، ويلعب دورًا حاسمًا في كل حركة نقوم بها تقريبًا، من المشي والجري إلى القفز والوقوف. عندما يصاب هذا الوتر بالتهاب أو تنكس مزمن، يمكن أن يسبب ألمًا شديدًا ويعيق الحياة اليومية بشكل كبير.
في اليمن والمنطقة العربية، يعاني الكثيرون بصمت من هذه الحالة التي غالبًا ما تُهمل حتى تصبح مزمنة. في هذه الصفحة، سنغوص عميقًا في فهم التهاب وتر أخيل المزمن، أسبابه، أعراضه، وكيف يمكن علاجه بأحدث الطرق المتاحة، مع تسليط الضوء على الحلول المتقدمة مثل "نقل وتر الإبهام الطويل" (Flexor Hallucis Longus Transfer)، وهو إجراء جراحي دقيق ومبتكر يقدم أملًا كبيرًا للمرضى الذين لم تستجب حالاتهم للعلاجات التقليدية.
نحن ندرك أن مصطلحات "التهاب الأوتار" أو "التنكس" قد تبدو مخيفة، ولكن هدفنا هنا هو تبسيط المعلومات وتقديمها بطريقة مطمئنة وشاملة، لتفهموا حالتكم بشكل أفضل وتعرفوا أن هناك خيارات علاجية فعالة يمكنها أن تعيد لكم جودة الحياة. في صنعاء، اليمن، يُعتبر الأستاذ الدكتور محمد هطيف مرجعًا رائدًا في جراحة العظام والإصابات الرياضية، بخبرته الواسعة في تشخيص وعلاج حالات وتر أخيل المعقدة، وتقديم الحلول المبتكرة التي تتناسب مع احتياجات كل مريض.
ما هو التهاب وتر أخيل (تنكّس وتر أخيل)؟
التهاب وتر أخيل (Achilles Tendinosis)، أو تنكّس وتر أخيل، هو حالة مؤلمة تصيب وتر أخيل نتيجة لعملية تنكسية مزمنة، وليست بالضرورة التهابًا حادًا بالمفهوم التقليدي. تعني كلمة "تنكّس" حدوث تغيرات في بنية الوتر نفسه، حيث تتضرر ألياف الكولاجين المكونة له وتفقد مرونتها وقوتها. هذا الضرر قد ينشأ بسبب عوامل ميكانيكية (مثل الإجهاد المتكرر) وعوامل وعائية (نقص التروية الدموية للوتر).
يمكن أن يحدث التنكس في منطقتين رئيسيتين:
1.
التهاب وتر أخيل الإدخالي (Insertional Achilles Tendinosis):
يصيب الجزء السفلي من الوتر حيث يتصل بعظم الكعب. غالبًا ما يرتبط هذا النوع بنمو عظمي زائد (نتوء عظمي أو "مِشْجَل") أو بالتهاب الكيس الزلالي خلف الكعب (Retrocalcaneal Bursitis).
2.
التهاب وتر أخيل في المنتصف (Midsubstance Achilles Tendinosis):
يصيب الجزء الأوسط من الوتر، عادةً على بعد 2 إلى 6 سم فوق نقطة اتصاله بالكعب. هذه المنطقة تُعرف بأنها "منطقة ظل" دموية، أي أنها أقل تروية بالدم، مما يجعلها أكثر عرضة للتنكس وضعف الشفاء.
عادة ما تظهر هذه الحالة لدى الأشخاص في منتصف الأربعينات وما فوق، ولكنها قد تصيب الرياضيين الأصغر سنًا أيضًا بسبب الإجهاد المتكرر. الألم المصاحب لها يمكن أن يكون خفيفًا في البداية، ولكنه يتفاقم تدريجيًا ليصبح مستمرًا ويؤثر على القدرة على المشي والقيام بالأنشطة اليومية.
فهم تشريح وتر أخيل: أساس المشكلة
لفهم كيفية إصابة وتر أخيل وكيفية علاجه، من الضروري أن نلقي نظرة مبسطة على تشريح هذه المنطقة الحيوية في القدم والكاحل.
الوتر الأكبر والأقوى في الجسم
وتر أخيل هو الوتر الأكبر والأقوى في جسم الإنسان. يقع في الجزء الخلفي من الساق، ويمتد من عضلات الساق (عضلة الساق والعضلة النعلية - يُعرفان معًا بمركب بطة الساق أو gastrocsoleus complex) إلى عظم الكعب (calcaneus). وظيفته الأساسية هي تمكين حركة "الانبساط الأخمصي" (plantarflexion)، وهي الحركة التي تسمح لنا بالوقوف على أطراف أصابعنا، الدفع أثناء المشي والجري، والقفز.
- عضلات الساق: هذه العضلات القوية في الجزء الخلفي من الساق هي التي تولد القوة اللازمة لتحريك القدم.
- وتر أخيل: يعمل كحبل يربط هذه العضلات بعظم الكعب. عندما تنقبض عضلات الساق، يسحب وتر أخيل عظم الكعب لأعلى، مما يرفع القدم ويؤدي إلى حركة الانبساط الأخمصي.
- عظم الكعب (Calcaneus): هو أكبر عظام القدم ويشكل قاعدة الكعب.
طبقات الوتر وتغذيته الدموية
يُغطى وتر أخيل بغشاء رقيق يُسمى "غمد حول الوتر" (Paratenon)، وهو ليس غمدًا وتريًا حقيقيًا مثل الأوتار الأخرى، بل هو نسيج داعم يساعد على حماية الوتر وتسهيل حركته.
تأتي التروية الدموية للوتر من مصدرين رئيسيين:
1.
من الأسفل (distally):
من الشرايين الكعبية الصغيرة التي تغذي نقطة اتصال الوتر بالكعب.
2.
من الأعلى (proximally):
من الفروع العضلية داخل عضلات الساق.
هناك "منطقة وعائية ضعيفة" أو "منطقة حرجة" تقع عادةً على بعد 2 إلى 4 سم فوق نقطة اتصال الوتر بالكعب. هذه المنطقة، التي تعاني من نقص نسبي في التروية الدموية، هي الأكثر عرضة للتنكس والتمزق، حيث يكون الشفاء فيها أبطأ وأكثر صعوبة. فهم هذه النقطة الحرجة يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد أصل المشكلة وتخطيط العلاج المناسب.
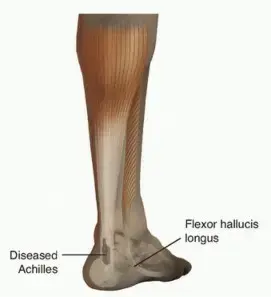
وتر الإبهام الطويل (Flexor Hallucis Longus - FHL): الوتر المساعد
في سياق علاج التهاب وتر أخيل المزمن والشديد، يبرز دور وتر آخر في القدم وهو "وتر الإبهام الطويل القابض" (Flexor Hallucis Longus - FHL). هذا الوتر يمر في الجزء الخلفي من الكاحل، وظيفته الأساسية هي ثني إصبع القدم الكبير. إنه وتر قوي ومرن، والأهم من ذلك أنه يمكن نقله جزئيًا أو كليًا ليحل محل أو يدعم وتر أخيل التالف دون أن يؤثر بشكل كبير على وظيفة إصبع القدم الكبير، حيث توجد أوتار أخرى تقوم بنفس الوظيفة. هذه القدرة على "التضحية" بوتر ثانوي لإنقاذ وتر حيوي مثل وتر أخيل هي حجر الزاوية في التقنيات الجراحية المتقدمة.
الأسباب والعوامل المؤدية لالتهاب وتر أخيل المزمن
تتضافر عدة عوامل ميكانيكية ووعائية وبيولوجية لتؤدي إلى تطور التهاب وتر أخيل المزمن. فهم هذه الأسباب يساعد في الوقاية والعلاج الفعال.
العوامل الميكانيكية (الإجهاد المتكرر والضغط)
- النشاط البدني المفرط أو المفاجئ: الزيادة المفاجئة في شدة أو مدة التمارين الرياضية، خاصة تلك التي تتضمن الجري أو القفز، يمكن أن تضع إجهادًا مفرطًا على الوتر. الرياضيون، خاصة العدائين و لاعبي كرة القدم وكرة السلة، معرضون بشكل خاص.
- الأحذية غير المناسبة: الأحذية ذات الكعب الصلب أو غير الداعمة يمكن أن تزيد الضغط والاحتكاك على وتر أخيل ونقطة اتصاله.
-
تشوهات القدم والكاحل:
- تشوه هاغلوند (Haglund Deformity): وهو عبارة عن نتوء عظمي بارز في الجزء الخلفي من عظم الكعب. هذا النتوء يحتك باستمرار بوتر أخيل، مما يؤدي إلى تهيجه وتلفه تدريجيًا.
- القدم المسطحة (Pes Planus): يمكن أن تزيد من الضغط على الوتر.
- اختلال محاذاة مؤخرة القدم (Hindfoot Malalignment): مثل الكعب المنحرف للداخل (varus heel)، مما يغير زاوية شد الوتر ويسبب ضغطًا غير طبيعي على أليافه.
- ضيق عضلات الساق (Tight Calf Muscles): العضلات المشدودة تزيد من التوتر على وتر أخيل، مما يجعله أكثر عرضة للإصابة.
العوامل الوعائية والبيولوجية (نقص التروية وعمليات الشفاء)
- نقص التروية الدموية: كما ذكرنا سابقًا، توجد منطقة في منتصف وتر أخيل تعاني من ضعف نسبي في التروية الدموية. هذا النقص يجعل الوتر أقل قدرة على إصلاح نفسه بعد التعرض للإجهاد أو الإصابة، مما يؤدي إلى تراكم التلف والتنكس.
- العمر: مع التقدم في العمر، تتدهور الأوعية الدموية وتصبح أقل كفاءة، وتفقد الأوتار مرونتها وقدرتها على الشفاء، مما يجعل الأشخاص في منتصف العمر وكبار السن أكثر عرضة لهذه الحالة.
- الأمراض المزمنة: بعض الحالات الطبية مثل السكري وارتفاع ضغط الدم يمكن أن تؤثر على صحة الأوعية الدموية وتقلل من كفاءة الشفاء.
- بعض الأدوية: بعض المضادات الحيوية (خاصة الفلوروكينولونات) قد تزيد من خطر إصابة الأوتار.
- السمنة: زيادة الوزن تضع حملاً إضافيًا على الأوتار والمفاصل، بما في ذلك وتر أخيل.
تسلسل تطور المرض
تبدأ العملية غالبًا بضغط ميكانيكي على وتر أخيل، إما من نتوء هاغلوند، أو من أحذية ضيقة، أو إجهاد متكرر. هذا الضغط قد يؤدي في البداية إلى:
1.
التهاب الكيس الزلالي خلف الكعب (Retrocalcaneal Bursitis):
وهو التهاب في الجراب المملوء بالسائل الذي يقع بين وتر أخيل وعظم الكعب. في هذه المرحلة، قد لا يكون الوتر نفسه متأثرًا بشكل مباشر.
2.
تلف ألياف الكولاجين:
مع استمرار الضغط وسوء المحاذاة، تبدأ ألياف الكولاجين في الوتر بالتضرر والتمزق على المستوى المجهري، مما يسبب المزيد من الالتهاب.
3.
زيادة سماكة الوتر وتنقصه:
مع تدهور الوتر، تزداد سماكة الأنسجة المحيطة به والكيس الزلالي، مما يزيد الضغط الميكانيكي على الوتر ويعيق تدفق الدم إليه. هذا يضعف عملية الشفاء الطبيعية ويؤدي إلى وتر سميك ومنكس ومؤلم.
4.
التغيرات التنكسية المرتبطة بالعمر:
مع تقدم العمر وتدهور الأوعية الدموية، يصبح الوتر أكثر سماكة وألمًا. في هذه المرحلة، قد تظهر الأشعة السينية نتوءات عظمية أو تكلسات في نقطة اتصال وتر أخيل.
في مركز الأستاذ الدكتور محمد هطيف ، يتم التركيز على التقييم الشامل لكل هذه العوامل لتحديد السبب الجذري للمشكلة ووضع خطة علاجية مخصصة.
الأعراض: كيف يخبرك جسمك بوجود المشكلة؟
تتراوح أعراض التهاب وتر أخيل المزمن من الألم الخفيف إلى الشديد، وقد تتطور تدريجيًا بمرور الوقت. من المهم التعرف على هذه الأعراض مبكرًا لطلب المساعدة الطبية.
أبرز الأعراض الشائعة:
-
الألم:
- ألم في مؤخرة الكعب أو في الجزء الخلفي من أسفل الساق: هذا هو العرض الرئيسي. قد يكون الألم حادًا أو حارقًا أو مزمنًا وموجعًا.
- ألم يزداد سوءًا مع النشاط: يلاحظ المرضى عادة أن الألم يزداد سوءًا بعد فترات النشاط، مثل الجري أو القفز أو صعود الدرج.
- ألم صباحي: غالبًا ما يكون الألم أسوأ في الصباح أو بعد فترات الراحة، ويتحسن قليلاً مع الحركة الخفيفة ثم يعود مع النشاط الشديد.
- ألم عند لمس الوتر: المنطقة المصابة تكون غالبًا حساسة ومؤلمة عند الضغط عليها.
-
التصلب (Stiffness):
- تصلب في وتر أخيل والكاحل، خاصة في الصباح أو بعد الجلوس لفترة طويلة.
- صعوبة في تحريك الكاحل أو ثني القدم.
-
التورم (Swelling):
- قد يظهر تورم خفيف حول وتر أخيل، خاصة بعد النشاط.
-
السماكة والعقد (Thickening and Nodules):
- مع تقدم الحالة، قد يصبح الوتر سميكًا أو متضخمًا.
- يمكن للمس أن يكشف عن وجود كتل صغيرة (عقد) أو تورمات على طول الوتر، خاصة في منطقة التنكس.
-
الخشخشة أو الكراكعة (Crepitus):
- قد يسمع المريض أو يشعر بضوضاء "خشخشة" أو "طقطقة" عند تحريك الكاحل، خاصة إذا كان هناك التهاب في الغمد حول الوتر (paratenonitis).
-
صعوبة في أداء الأنشطة اليومية والرياضية:
- مشاكل في المشي لمسافات طويلة، صعود الدرج، أو الجري.
- عدم القدرة على ممارسة الرياضات التي تتطلب الدفع من القدم أو القفز.
| العرض | الوصف التفصيلي | متى يظهر؟ |
|---|---|---|
| الألم | شعور حاد، حارق، أو موجع في مؤخرة الكعب أو أسفل الساق. | يزداد مع النشاط، أسوأ في الصباح وبعد الراحة. |
| التصلب | صعوبة في حركة الكاحل، خاصة عند الاستيقاظ أو بعد فترات الجلوس الطويلة. | في الصباح الباكر أو بعد الخمول. |
| التورم | انتفاخ طفيف أو واضح حول الوتر المصاب. | قد يزداد بعد النشاط البدني. |
| السماكة/العقد | إحساس بوجود نسيج سميك أو كتل صغيرة على طول الوتر عند اللمس. | يتطور تدريجيًا مع تقدم الحالة. |
| الخشخشة | صوت أو إحساس "بالطقطقة" أو "الفرقعة" عند تحريك الكاحل. | عند تحريك القدم والكاحل، خاصة بعد الراحة. |
| ضعف الأداء | صعوبة في المشي، الجري، القفز، أو صعود السلالم بسبب الألم أو الضعف. | خلال ممارسة الأنشطة اليومية أو الرياضية. |
إذا كنت تعاني من أي من هذه الأعراض، خاصة إذا كانت مستمرة أو تتفاقم، فمن الضروري استشارة طبيب متخصص. في عيادة الأستاذ الدكتور محمد هطيف ، يتم إجراء فحص سريري دقيق وقد يشمل ذلك فحوصات تصويرية مثل الأشعة السينية أو الرنين المغناطيسي لتقييم مدى الضرر وتحديد أفضل مسار للعلاج.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
يهدف علاج التهاب وتر أخيل المزمن إلى تخفيف الألم، استعادة وظيفة الوتر، ومنع المزيد من التلف. تتراوح الخيارات من العلاجات التحفظية غير الجراحية إلى التدخلات الجراحية المتقدمة. يحدد الأستاذ الدكتور محمد هطيف الخيار الأمثل لكل مريض بناءً على شدة الحالة، مدة الأعراض، مستوى النشاط، والاستجابة للعلاجات السابقة.
1. العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات التهاب وتر أخيل المزمن، خاصة في المراحل المبكرة. يتضمن:
-
الراحة وتعديل النشاط:
- تقليل الأنشطة: تجنب الأنشطة التي تزيد الألم، مثل الجري أو القفز.
- تغيير نوع الرياضة: استبدال الرياضات عالية التأثير (مثل الجري) بأنشطة منخفضة التأثير (مثل السباحة أو ركوب الدراجات).
-
العلاج الطبيعي والتأهيل:
- تمارين الإطالة: إطالة عضلات الساق (خاصة عضلة الساق والعضلة النعلية) لتقليل الشد على وتر أخيل.
- تمارين التقوية اللامركزية (Eccentric Strengthening): وهي تمارين يشد فيها الوتر أثناء إطالته، مثل الوقوف على أطراف الأصابع ببطء ونزول الكعب أسفل مستوى الدرج. هذه التمارين تُعد حجر الزاوية في علاج التهاب الأوتار.
- العلاج اليدوي: تقنيات لفك التصلب وتحسين المرونة.
-
العلاج الدوائي:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين، يمكن أن تساعد في تخفيف الألم والالتهاب على المدى القصير، ولكنها لا تعالج السبب الجذري.
- تجنب حقن الكورتيزون المباشرة في الوتر: على الرغم من فعاليتها في تخفيف الالتهاب في مناطق أخرى، إلا أن حقن الكورتيزون مباشرة في وتر أخيل يمكن أن تزيد من خطر تمزق الوتر. قد تستخدم في الكيس الزلالي ولكن بحذر شديد.
-
الدعامات والأجهزة التقويمية (Orthotics):
- رفع الكعب (Heel Lifts): وضع وسادة صغيرة تحت الكعب لتقليل الشد على وتر أخيل.
- الجبائر الليلية (Night Splints): تُستخدم لإبقاء القدم في وضع انبساط أخمصي خفيف أثناء النوم، مما يساعد على إطالة الوتر وعضلات الساق.
- تقويمات القدم المخصصة: يمكن أن تساعد في تصحيح اختلالات محاذاة القدم التي قد تساهم في المشكلة.
-
علاجات أخرى:
- العلاج بالبلازما الغنية بالصفائح الدموية (PRP): تتضمن حقن تركيز من الصفائح الدموية من دم المريض في الوتر لتحفيز الشفاء. لا يزال البحث جاريًا حول فعاليتها الكاملة.
- العلاج بالموجات الصادمة خارج الجسم (Extracorporeal Shockwave Therapy - ESWT): يستخدم موجات صوتية عالية الطاقة لتحفيز الشفاء في الوتر.
2. العلاج الجراحي
يُلجأ إلى العلاج الجراحي عادةً عندما تفشل العلاجات التحفظية في تخفيف الأعراض بعد 6-12 شهرًا، أو عندما يكون هناك تلف كبير في الوتر. الهدف من الجراحة هو إزالة النسيج التالف، وإصلاح الوتر، واستعادة القوة والوظيفة. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء هذه الجراحات المعقدة بأعلى مستويات الدقة.
أ. إجراءات جراحية بسيطة (للحالات الأقل شدة):
- إزالة النسيج المتنكس والتنظيف (Debridement): يقوم الجراح بإزالة الأجزاء التالفة من الوتر، وإزالة أي نتوءات عظمية (مثل تشوه هاغلوند) أو أكياس زلالية ملتهبة. قد يتم أيضًا إجراء "تحرير" للغمد المحيط بالوتر.
- إعادة توصيل الوتر (Reattachment): في حالات التهاب وتر أخيل الإدخالي مع تمزق بسيط، قد يقوم الجراح بإعادة توصيل الوتر بعظم الكعب باستخدام مراسٍ عظمية.
ب. نقل وتر الإبهام الطويل (Flexor Hallucis Longus - FHL Transfer): الحل المتقدم للحالات الشديدة
عندما يكون التهاب وتر أخيل شديدًا جدًا، أو عندما يكون هناك جزء كبير من الوتر تالفًا (أكثر من 50% من سمك الوتر) أو تمزق واسع، بحيث لا يكفي مجرد التنظيف أو الإصلاح البسيط، يصبح
نقل وتر الإبهام الطويل (FHL Transfer)
هو الحل الأمثل. هذه التقنية هي إجراء جراحي متقدم يهدف إلى:
*
استبدال جزء من الوتر التالف:
بتوفير وتر قوي وصحي جديد.
*
تعزيز قوة وتر أخيل المتبقي:
عن طريق إضافة قوة جر من الوتر المنقول.
*
تحسين التروية الدموية:
الوتر المنقول يجلب معه ترويته الدموية، مما يساعد على شفاء المنطقة.
كيف يتم الإجراء؟
1.
الوصول إلى وتر أخيل:
يقوم الجراح بعمل شق في الجزء الخلفي من الكاحل للوصول إلى وتر أخيل المصاب.
2.
إزالة النسيج التالف:
يتم إزالة جميع الأنسجة المتنكسة، والنتوءات العظمية، والكيس الزلالي الملتهب.
3.
عزل وتر الإبهام الطويل (FHL):
يتم عمل شق صغير ثانٍ على الجانب الداخلي من الكاحل للوصول إلى وتر الإبهام الطويل. يتم فصل هذا الوتر من اتصاله بإصبع القدم الكبير (دون التأثير على وظيفة الإبهام بشكل كبير، حيث توجد أوتار وعضلات أخرى تساعد في الحركة).
4.
نقل الوتر:
يتم سحب وتر الإبهام الطويل من مساره الأصلي وإعادة توجيهه إلى منطقة وتر أخيل التالف.
5.
تثبيت الوتر الجديد:
يتم تثبيت وتر الإبهام الطويل بقوة في عظم الكعب و/أو في وتر أخيل المتبقي، باستخدام مسامير أو مراسٍ خاصة لضمان الاندماج الجيد والثبات.
6.
إغلاق الشقوق:
يتم إغلاق الشقوق الجراحية بعناية.
لماذا هو فعال؟
* وتر الإبهام الطويل هو وتر قوي وقابل للتكيف.
* وجود أوتار أخرى تقوم بنفس وظيفة الإبهام الكبير يقلل من التأثير الجانبي لهذا النقل.
* يُعد هذا الإجراء حلاً دائمًا للمرضى الذين يعانون من تلف واسع النطاق في وتر أخيل ويمنحهم فرصة لاستعادة القدرة على المشي والأنشطة اليومية بشكل طبيعي.
في مركز الأستاذ الدكتور محمد هطيف ، تُعد جراحة نقل وتر الإبهام الطويل خيارًا متاحًا وفعالًا للمرضى الذين يحتاجون إلى حلول متقدمة، ويتم إجراؤها بأحدث التقنيات الجراحية لضمان أفضل النتائج الممكنة.
| نوع العلاج | الوصف | الاستخدام الرئيسي | مميزاته | قيوده/مخاطره |
|---|---|---|---|---|
| العلاج الطبيعي | تمارين إطالة وتقوية (خاصة اللامركزية) للعضلات والأوتار. | الحالات الخفيفة إلى المتوسطة، بعد الجراحة، كوقاية. | غير جراحي، يقوي الوتر، يحسن المرونة. | يتطلب صبرًا والتزامًا، قد لا يكون فعالاً للحالات المتقدمة. |
| الأدوية (NSAIDs) | مضادات الالتهاب غير الستيرويدية لتخفيف الألم والالتهاب. | تخفيف الأعراض الحادة، استخدام قصير الأمد. | تخفيف سريع للألم. | لا يعالج السبب الجذري، قد يسبب آثارًا جانبية على المعدة والكلى. تجنب الكورتيزون المباشر في الوتر. |
| الدعامات/الجبائر | رفع الكعب، جبائر ليلية، تقويمات للقدم. | دعم ميكانيكي، تخفيف الضغط. | غير جراحي، يخفف الشد على الوتر. | قد لا يكون كافيًا وحده، يتطلب الاستخدام المنتظم. |
| تنظيف الوتر (Debridement) | إزالة النسيج التالف والنتوءات العظمية. | الحالات التي بها تلف محدود أو نتوءات عظمية تسبب الاحتكاك. | يخفف الألم بتحسين ميكانيكا الوتر. | جراحي، فترة تعافي، قد لا يكون كافيًا للتلف الواسع. |
| نقل وتر الإبهام الطويل (FHL Transfer) | نقل وتر من إصبع القدم الكبير لتعزيز أو استبدال جزء من وتر أخيل التالف. | الحالات الشديدة، التمزقات الواسعة، فشل العلاجات الأخرى. | حل دائم وفعال، يستعيد القوة والوظيفة بشكل كبير، يعزز التروية الدموية. | جراحي كبير، فترة تعافي أطول، مخاطر الجراحة العامة، قد يتأثر ثني إصبع القدم الكبير بشكل طفيف (عادة لا يؤثر على المشي). |
التعافي وإعادة التأهيل والعلاج الطبيعي: طريقك إلى الشفاء الكامل
التعافي بعد جراحة وتر أخيل، وخاصة بعد إجراء مثل نقل وتر الإبهام الطويل، هو رحلة تتطلب الصبر، الالتزام، والتوجيه المهني. يلعب العلاج الطبيعي دورًا محوريًا في هذه المرحلة لضمان استعادة كاملة للقوة والمرونة والوظيفة. يضع الأستاذ الدكتور محمد هطيف خطط تأهيل مخصصة لكل مريض، ويتابع التقدم عن كثب.
المراحل الرئيسية للتعافي:
المرحلة الأولى: الحماية الأولية وعدم تحميل الوزن (أول 0-2 أسابيع بعد الجراحة)
- بعد الجراحة مباشرة: ستكون القدم والكاحل في جبيرة أو حذاء طبي واقٍ (boot) للحفاظ على القدم في وضع معين (عادةً انبساط أخمصي خفيف) لتقليل الشد على الوتر المُصلح والسماح له بالالتئام.
- عدم تحميل الوزن: يجب عدم وضع أي وزن على القدم المصابة على الإطلاق. سيتم استخدام العكازات للتنقل.
- العناية بالجرح: العناية بالجروح الجراحية وتنظيفها بانتظام لتجنب العدوى.
- إدارة الألم: استخدام مسكنات الألم الموصوفة للتحكم في أي ألم أو انزعاج.
- العلاج الطبيعي المبكر (بإشراف): قد تشمل تمارين لطيفة جدًا للحركة في مفاصل القدم الأخرى (أصابع القدم) لتقليل التورم وتحسين الدورة الدموية، ولكن دون أي شد على وتر أخيل.
المرحلة الثانية: الحماية المتوسطة وتحميل الوزن الجزئي (2-6 أسابيع بعد الجراحة)
- إزالة الغرز والجبيرة: عادةً ما يتم إزالة الغرز أو الدبابيس الجراحية في نهاية الأسبوع الثاني. قد يتم استبدال الجبيرة بـ "حذاء المشي الطبي" (walking boot) أو جبيرة قابلة للإزالة.
-
تحميل الوزن الجزئي التدريجي:
سيبدأ الطبيب أو أخصائي العلاج الطبيعي بتوجيه المريض لزيادة تحميل الوزن على القدم المصابة بشكل تدريجي باستخدام العكازات.
*
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.