إجابة سريعة (الخلاصة): الانزلاق الفقاري هو انزلاق فقرة من العمود الفقري عن مكانها الطبيعي. تُعالج معظم الحالات غير الجراحية بالراحة والعلاج الطبيعي. أما الحالات الشديدة أو المقاومة، فتستدعي التدخل الجراحي لتثبيت الفقرات (دمج خلفي جانبي) لتخفيف الألم واستعادة الوظيفة، بفضل خبرة متخصصين كالأستاذ الدكتور محمد هطيف.
مقدمة شاملة: فهم الانزلاق الفقاري وتجاوز الألم
يُعد ألم الظهر تجربة شائعة ومؤلمة تؤثر على ملايين الأشخاص حول العالم، ومن بين الأسباب الكامنة وراء هذا الألم المزمن، يبرز الانزلاق الفقاري (Spondylolisthesis) كحالة تتطلب فهماً دقيقاً وعلاجاً متخصصاً. الانزلاق الفقاري ليس مجرد ألم بسيط في الظهر؛ بل هو حالة طبية تحدث عندما تنزلق إحدى فقرات العمود الفقري إلى الأمام أو الخلف فوق الفقرة التي تليها. هذا الانزلاق يمكن أن يضغط على الأعصاب، مسبباً ألماً شديداً، خَدَراً، وضعفاً في الأطراف، مما يؤثر بشكل كبير على جودة الحياة والقدرة على أداء الأنشطة اليومية.
في اليمن والخليج العربي، حيث يشكل نمط الحياة والعوامل الوراثية دوراً في انتشار بعض أمراض العمود الفقري، يزداد البحث عن حلول فعالة وموثوقة. هنا، يأتي دور الخبراء المتخصصين مثل الأستاذ الدكتور محمد هطيف ، الذي يُعتبر قامة علمية وعملية في مجال جراحة العظام والعمود الفقري في صنعاء والمنطقة. يكرس الدكتور هطيف خبرته الواسعة لتقديم رعاية طبية عالية الجودة، وتشخيص دقيق، وخطط علاجية مُصممة خصيصاً لكل مريض، سواء كانت تحفظية أو جراحية، بهدف استعادة الحركة وتخفيف الألم وتحسين نوعية حياة المرضى.
يهدف هذا الدليل الشامل إلى تزويدكم بكل المعلومات الضرورية حول الانزلاق الفقاري بلغة سهلة ومفهومة، بعيداً عن المصطلحات الطبية المعقدة. سنتطرق إلى فهم تشريح العمود الفقري، أسباب وأعراض الانزلاق الفقاري، خيارات العلاج المتنوعة (غير الجراحية والجراحية)، مراحل التعافي وإعادة التأهيل، بالإضافة إلى قصص نجاح ملهمة. نحن نؤمن بأن المعرفة هي مفتاح التمكين، ومن خلال هذا الدليل، نأمل أن نساعدك على فهم حالتك بشكل أفضل، واتخاذ قرارات مستنيرة بشأن صحتك، والبدء في رحلة التعافي نحو حياة خالية من الألم.
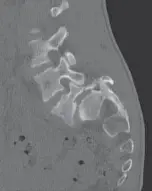
ما هو الانزلاق الفقاري (التكلّس الفقاري)؟
ببساطة، الانزلاق الفقاري هو حالة يفقد فيها العمود الفقري استقراره الجزئي. تخيل أن فقرات عمودك الفقري هي مكعبات متراصة فوق بعضها البعض. في حالة الانزلاق الفقاري، ينزلق أحد هذه المكعبات (الفقرات) إلى الأمام أو، في حالات أقل شيوعاً، إلى الخلف بالنسبة للمكعب الذي يليه. هذا الانزلاق يمكن أن يحدث في أي جزء من العمود الفقري، ولكنه أكثر شيوعاً في أسفل الظهر (المنطقة القطنية)، وتحديداً عند مستوى التقاء الفقرة القطنية الخامسة (L5) بالفقرة العجزية الأولى (S1).
يمكن أن يتراوح الانزلاق في شدته من طفيف جداً يكاد لا يلاحظ، إلى شديد يؤثر بشكل كبير على الأعصاب المحيطة ويسبب ألماً مزمناً وصعوبة في الحركة. في كثير من الحالات، قد لا يسبب الانزلاق الفقاري أي أعراض على الإطلاق، ويكتشف بالصدفة أثناء فحوصات طبية لأسباب أخرى. لكن في حالات أخرى، يمكن أن يكون سبباً رئيسياً للألم والعجز.
نظرة مبسطة على تشريح العمود الفقري
لفهم الانزلاق الفقاري، من الضروري أن نفهم أولاً بنية العمود الفقري، هذا الهيكل المعقد الذي يمثل محور دعم جسم الإنسان ودرعه الواقي للحبل الشوكي.
يتكون العمود الفقري من 33 فقرة عظمية مرتبة فوق بعضها البعض، مقسمة إلى مناطق رئيسية:
*
الفقرات العنقية (الرقبة):
7 فقرات.
*
الفقرات الصدرية (منتصف الظهر):
12 فقرة.
*
الفقرات القطنية (أسفل الظهر):
5 فقرات.
*
الفقرات العجزية (العَجُز):
5 فقرات ملتحمة.
*
الفقرات العصعصية (العصعص):
4 فقرات ملتحمة.
كل فقرة تتكون من:
*
الجسم الفقري:
الجزء الأمامي الأكبر الذي يحمل الوزن.
*
القوس الفقري:
الجزء الخلفي الذي يحيط بالحبل الشوكي ويحميه.
*
النواتئ:
بروزات عظمية توفر نقاط ارتكاز للعضلات والأربطة وتساعد في حركة الفقرات.
بين كل فقرتين متجاورتين، توجد أقراص بين فقرية تعمل كوسائد امتصاص للصدمات، وتسمح بحركة العمود الفقري بمرونة. العمود الفقري مستقر بفضل شبكة معقدة من الأربطة والعضلات التي تربط الفقرات وتوفر الدعم.
دور منطقة L5-S1 في الانزلاق الفقاري
في معظم حالات الانزلاق الفقاري لدى الأطفال والمراهقين، يحدث الانزلاق عند مفصل الفقرة القطنية الخامسة (L5) والفقرة العجزية الأولى (S1). هذه المنطقة معرضة بشكل خاص للضغوط الميكانيكية بسبب موقعها عند قاعدة العمود الفقري ودورها في تحمل وزن الجسم وحركات الانثناء والتمدد.
في الحالات المزمنة للانزلاق الفقاري، قد تلاحظ تغييرات تشريحية مثل:
* السطح العلوي للفقرة العجزية (S1) يصبح مقوساً أو قُبَبياً.
* السطح السفلي للفقرة القطنية الخامسة (L5) يصبح مقعراً وقد يبرز في الجزء الأمامي السفلي.
* قد تكون النواتئ الجانبية للفقرة L5 صغيرة أو غير مكتملة النمو.
* الأجزاء الخلفية من الفقرة L5 قد تنفصل عن جسم الفقرة (وهذا ما يعرف باسم "جزء جيل" أو Gill fragment).
* في بعض الحالات، قد تتدلى جذور الأعصاب، خاصة عصب L5، فوق الجزء المقوس من الفقرة العجزية، مما يؤدي إلى الأعراض العصبية.
يساعد فهم هذه التفاصيل الأستاذ الدكتور محمد هطيف وفريقه على تحديد مدى الانزلاق وتأثيره المحتمل على الأعصاب، وبالتالي وضع خطة علاجية فعالة ومناسبة لحالتك.
الأسباب والعوامل المؤدية للانزلاق الفقاري: تفصيل شامل
يمكن أن ينجم الانزلاق الفقاري عن مجموعة متنوعة من الأسباب، بعضها خلقي يولد به الإنسان، وبعضها الآخر يتطور بمرور الوقت نتيجة لإجهاد، إصابة، أو تنكس (تآكل) مرتبط بالعمر.
1. الانزلاق الفقاري الوراثي (الخلقي)
يولد بعض الأشخاص بخلل في تكوين الفقرات، خاصة في الجزء الذي يسمى "البرزخ بين المفصلي" (Pars Interarticularis) وهو جزء صغير يربط بين نواتئ الفقرة. هذا الخلل يجعل الفقرة أضعف وأكثر عرضة للانزلاق. غالباً ما يكتشف في الطفولة أو المراهقة.
2. الانزلاق الفقاري الناتج عن كسر إجهادي (Isthmic Spondylolisthesis)
هذا هو النوع الأكثر شيوعاً، ويحدث عادة في الفقرات القطنية، خاصة L5. ينجم عن كسر إجهادي في "البرزخ بين المفصلي". هذا الكسر ليس ناتجاً عن صدمة واحدة قوية، بل عن إجهاد متكرر وصدمات صغيرة تتراكم بمرور الوقت. وهو شائع بشكل خاص لدى:
*
الرياضيين:
الذين يمارسون رياضات تتضمن ثني الظهر للخلف بشكل متكرر وقوي (مثل الجمباز، كرة القدم، رفع الأثقال، الغوص).
*
المراهقين:
خلال فترات النمو السريع، حيث تكون العظام أكثر عرضة للإجهاد.
*
الرجال والنساء على حد سواء:
ولكنه قد يكون أكثر شيوعاً في بعض المجموعات.
3. الانزلاق الفقاري التنكسي (Degenerative Spondylolisthesis)
يحدث هذا النوع نتيجة لتآكل طبيعي وتغيرات مرتبطة بالشيخوخة في العمود الفقري. مع التقدم في العمر، تفقد الأقراص الفقرية مرونتها، وتضعف الأربطة التي تدعم الفقرات، وقد تصاب المفاصل الخلفية بالتهاب المفاصل. هذا الضعف والتآكل يؤديان إلى فقدان استقرار الفقرات وبالتالي انزلاقها. وهو أكثر شيوعاً لدى:
*
كبار السن:
عادةً بعد سن الخمسين.
*
النساء:
أكثر من الرجال.
*
الأشخاص الذين يعانون من هشاشة العظام.
*
السمنة:
يمكن أن تزيد من الضغط على العمود الفقري وتساهم في هذا النوع.
4. الانزلاق الفقاري الرضّي (Traumatic Spondylolisthesis)
ينجم هذا النوع عن إصابة حادة أو صدمة مباشرة للعمود الفقري، مثل حوادث السيارات، السقوط من ارتفاع، أو إصابات رياضية شديدة، مما يؤدي إلى كسر في جزء من الفقرة وانزلاقها.
5. الانزلاق الفقاري المرضي (Pathologic Spondylolisthesis)
هذا النوع نادر وينتج عن أمراض تؤثر على بنية العظام وتضعفها، مثل الأورام، الالتهابات، أو بعض الاضطرابات الأيضية التي تؤثر على جودة العظام.
العوامل التي تزيد من خطر الإصابة:
- الوراثة: وجود تاريخ عائلي للانزلاق الفقاري.
- النشاط البدني المكثف: خاصة الرياضات التي تضع ضغطاً كبيراً على أسفل الظهر.
- العمر: التقدم في العمر يزيد من خطر الانزلاق التنكسي.
- السمنة: تزيد من الحمل على العمود الفقري.
- الجنس: بعض الأنواع أكثر شيوعاً لدى النساء (التنكسي) أو الرجال (الكسر الإجهادي في الرياضيين).
- ضعف عضلات الجذع: عدم وجود عضلات بطن وظهر قوية يؤدي إلى عدم استقرار العمود الفقري.
تصنيف شدة الانزلاق (مقياس مايردينغ - Meyerding Classification)
يقوم
الأستاذ الدكتور محمد هطيف
بتقييم شدة الانزلاق لتحديد أفضل مسار علاجي. يتم ذلك عادةً باستخدام صور الأشعة السينية، حيث يقاس مدى انزلاق الفقرة على الفقرة السفلية ويقسم إلى درجات:
*
الدرجة الأولى:
أقل من 25% انزلاق.
*
الدرجة الثانية:
25-50% انزلاق.
*
الدرجة الثالثة:
50-75% انزلاق.
*
الدرجة الرابعة:
75-100% انزلاق.
*
الدرجة الخامسة (Spondyloptosis):
الفقرة تنزلق بالكامل من مكانها.
الدرجات الأعلى عادة ما تكون مرتبطة بأعراض أشد واحتمالية أكبر للحاجة إلى التدخل الجراحي.
الأعراض والعلامات التحذيرية للانزلاق الفقاري
في كثير من الحالات، خاصة في الدرجات الأولى والثانية من الانزلاق، قد لا يشعر المريض بأي أعراض على الإطلاق، ويكتشف الانزلاق بالصدفة عند إجراء فحوصات لأسباب أخرى. ومع ذلك، عندما تبدأ الأعراض بالظهور، فإنها غالباً ما تتطور تدريجياً وتتراوح في شدتها من خفيفة إلى منهكة. من المهم جداً الانتباه لهذه الأعراض والبحث عن استشارة طبية متخصصة لضمان التشخيص المبكر والعلاج الفعال.
الأعراض الأكثر شيوعاً:
- ألم أسفل الظهر: هذا هو العرض الأكثر شيوعاً. الألم قد يكون خفيفاً ومتقطعاً في البداية، ثم يتطور ليصبح مزمناً وشديداً. يزداد الألم غالباً مع الأنشطة التي تتضمن ثني الظهر للخلف، الوقوف لفترات طويلة، أو رفع الأوزان. قد يشعر البعض بتحسن مع الراحة أو الجلوس.
- تصلب وتشنج العضلات: قد تشعر العضلات حول أسفل الظهر والأرداف بأنها متيبسة أو متشنجة، وهذا قد يكون نتيجة لمحاولة العضلات تثبيت العمود الفقري غير المستقر.
- الألم المنتشر إلى الساقين (عرق النسا): إذا ضغط الانزلاق على جذور الأعصاب في العمود الفقري القطني (خاصة عصب L5)، فقد يمتد الألم إلى الأرداف، الفخذ، الساق، وحتى القدم. هذا الألم قد يكون حارقاً، وخزاً، أو كهربائياً، وقد يترافق مع خَدَر أو تنميل.
- ضعف في الساقين: في الحالات الشديدة من ضغط الأعصاب، قد يلاحظ المريض ضعفاً في عضلات الساق أو القدم، مما يؤثر على القدرة على المشي أو الوقوف.
- تغير في المشية (العرج): قد يضطر المريض إلى تغيير طريقة مشيه لتقليل الألم، مما قد يؤدي إلى مشية غير طبيعية أو عرج.
- قصر في الجذع أو تغيير في وقفة الجسم: مع الانزلاق الشديد، قد يظهر العمود الفقري أقصر بصرياً، أو قد يميل الجسم إلى الأمام (انحناء محدود).
- نادرًا: فقدان السيطرة على المثانة أو الأمعاء (متلازمة ذيل الفرس): هذه حالة طارئة ونادرة جداً، تحدث عندما يكون هناك ضغط شديد ومفاجئ على مجموعة الأعصاب في نهاية الحبل الشوكي. تتطلب تدخلاً طبياً فورياً.
الأستاذ الدكتور محمد هطيف يشدد على أهمية التقييم الشامل لأي من هذه الأعراض. من خلال الفحص السريري الدقيق ومراجعة التاريخ المرضي، بالإضافة إلى طلب الفحوصات التصويرية مثل الأشعة السينية (X-ray) التي تظهر الانزلاق بوضوح، والتصوير بالرنين المغناطيسي (MRI) الذي يكشف عن تأثير الانزلاق على الأعصاب والأنسجة الرخوة، أو التصوير المقطعي المحوسب (CT) لتقييم بنية العظام بدقة، يمكن للدكتور هطيف وفريقه تحديد التشخيص الصحيح ودرجة الانزلاق.
| العرض الرئيسي | وصف العرض | كيف يؤثر على المريض؟ |
|---|---|---|
| ألم أسفل الظهر | ألم يتراوح من خفيف إلى حاد في المنطقة القطنية. | يزداد مع الحركة والوقوف، يخف مع الراحة. يحد من الأنشطة اليومية. |
| الألم العصبي (عرق النسا) | ألم يمتد من الأرداف إلى الفخذ، الساق، والقدم. | ألم حارق أو وخز، يترافق مع خدر أو تنميل، يجعل المشي مؤلماً. |
| تصلب العضلات | شعور بتيبس وتشنج في عضلات الظهر السفلية والأرداف. | يحد من مرونة الحركة، ويزيد من الإحساس بالضغط وعدم الراحة. |
| ضعف الأطراف | صعوبة في تحريك الساق أو القدم، أو الشعور بالثقل. | يؤثر على القدرة على المشي، الوقوف، والقيام بالمهام اليومية. |
| تغيير في المشية | العرج أو المشي بطريقة غير طبيعية لتجنب الألم. | قد يسبب اختلالاً في التوازن ويزيد من خطر السقوط. |
| قصر الجذع/تغير القوام | انحناء في الظهر أو شعور بأن الجسم أقصر من المعتاد. | يؤثر على المظهر الجسدي وقد يسبب ألماً في مناطق أخرى بسبب التعويض. |
خيارات العلاج الشاملة للانزلاق الفقاري: من التحفظي إلى الجراحي
يهدف علاج الانزلاق الفقاري إلى تخفيف الألم، تحسين الوظيفة، ومنع المزيد من التدهور. يعتمد اختيار العلاج على عدة عوامل، بما في ذلك شدة الانزلاق، الأعراض التي تعاني منها، عمرك، مستوى نشاطك، وحالتك الصحية العامة. يبدأ العلاج عادةً بالخيارات غير الجراحية، وإذا لم تكن هذه الخيارات كافية، فقد يتم اللجوء إلى الجراحة.
الأستاذ الدكتور محمد هطيف يؤكد على أهمية النهج الفردي في العلاج، حيث يتم تصميم خطة علاجية مخصصة لكل مريض بعد تقييم شامل لحالته.
أولاً: خيارات العلاج غير الجراحية (التحفظية)
تعتبر هذه الخيارات هي الخط الأول للعلاج لمعظم المرضى الذين يعانون من الانزلاق الفقاري، خاصة في الدرجات المنخفضة أو عندما تكون الأعراض خفيفة إلى متوسطة.
-
الراحة المعدلة والحد من الأنشطة:
- قد يوصي الدكتور هطيف بالحد من الأنشطة التي تزيد من الألم، مثل رفع الأوزان الثقيلة، الانحناء الشديد، أو الرياضات التي تتضمن الارتداد.
- الراحة التامة في السرير ليست موصى بها عادةً لفترات طويلة، حيث يمكن أن تسبب تصلبًا وضعفًا إضافيًا. الهدف هو الحفاظ على النشاط ضمن حدود الألم.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية التي قد تصاحب الألم.
- مسكنات الألم الموصوفة: في بعض الحالات، قد يصف الدكتور هطيف مسكنات ألم أقوى لفترة قصيرة للسيطرة على الألم الشديد.
- أدوية آلام الأعصاب: إذا كان هناك ضغط على الأعصاب، فقد توصف أدوية مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
-
العلاج الطبيعي وإعادة التأهيل:
- يعتبر العلاج الطبيعي حجر الزاوية في العلاج غير الجراحي للانزلاق الفقاري. يهدف إلى تقوية عضلات الجذع (البطن والظهر)، تحسين المرونة، وتعليم المريض الوضعيات الصحيحة لتخفيف الضغط على العمود الفقري.
- تمارين التقوية: تركز على تقوية العضلات الأساسية (Core muscles) التي تدعم العمود الفقري وتوفر الاستقرار.
- تمارين الإطالة: لتحسين مرونة الأوتار والعضلات المشدودة في أسفل الظهر والساقين.
- التوعية الوضعية: تعلم كيفية الجلوس، الوقوف، الرفع، والنوم بطرق تقلل من الإجهاد على الظهر.
- الكمادات الحرارية والباردة: لتخفيف الألم والتشنج.
-
الحقن:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): يتم حقن الستيرويدات (مضادات الالتهاب القوية) ومخدر موضعي مباشرة في الفراغ حول الأعصاب المتأثرة. يمكن أن يوفر هذا تخفيفاً مؤقتاً للألم والالتهاب، مما يتيح للمريض المشاركة بفعالية أكبر في العلاج الطبيعي.
- حقن الأعصاب الفرعية (Nerve Block Injections): تستهدف أعصاب محددة تسبب الألم.
-
دعامات الظهر (Bracing):
- في بعض الحالات، خاصة لدى الأطفال والمراهقين المصابين بالانزلاق الفقاري الكسري، قد يوصى باستخدام دعامة للظهر لتثبيت العمود الفقري ومنع المزيد من الانزلاق والسماح للكسر بالشفاء.
-
تعديل نمط الحياة:
- فقدان الوزن: إذا كنت تعاني من زيادة الوزن، فإن تقليل الوزن يمكن أن يخفف الضغط على العمود الفقري.
- الإقلاع عن التدخين: التدخين يؤثر سلباً على صحة العظام والشفاء.
- النشاط البدني المنتظم: بمجرد تخفيف الألم، يمكن للانخراط في أنشطة منخفضة التأثير مثل المشي أو السباحة أن يحافظ على لياقة العمود الفقري.
ثانياً: خيارات العلاج الجراحية (التدخل الجراحي)
عندما تفشل الخيارات غير الجراحية في توفير راحة كافية من الألم، أو عندما يتفاقم الانزلاق، أو يحدث ضغط عصبي شديد يسبب ضعفاً متزايداً، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الهدف الرئيسي من الجراحة هو تخفيف الضغط على الأعصاب (إذا كان هناك ضغط)، وتثبيت العمود الفقري لمنع المزيد من الانزلاق، وبالتالي تخفيف الألم وتحسين الوظيفة.
الإجراء الجراحي الرئيسي: دمج العمود الفقري الخلفي الجانبي (Posterolateral Arthrodesis)
هذا الإجراء هو أحد الطرق الأكثر شيوعاً وفعالية لعلاج الانزلاق الفقاري، خاصة في منطقة L5-S1.
ما هي عملية الدمج الفقاري؟
عملية الدمج الفقاري، أو "التثبيت الفقاري" أو "الاستحمام الفقاري"، هي إجراء يهدف إلى ربط فقرتين أو أكثر بشكل دائم لتشكيل قطعة عظمية صلبة واحدة. هذا يلغي الحركة بين الفقرات المدموجة، مما يزيل مصدر الألم الناتج عن عدم الاستقرار ويخفف الضغط على الأعصاب.
كيف تتم عملية الدمج الخلفي الجانبي؟
*
الشق الجراحي:
يتم إجراء شق في منتصف الظهر فوق المنطقة المصابة.
*
الوصول إلى الفقرات:
يتم سحب العضلات برفق جانباً للوصول إلى الفقرات التي تحتاج إلى الدمج.
*
تخفيف الضغط العصبي (إزالة الضغط - Decompression):
إذا كانت الأعصاب مضغوطة بسبب الانزلاق أو نتوءات عظمية، فقد يقوم الجراح بإزالة جزء صغير من العظم (استئصال الصفيحة الفقرية) أو أي أنسجة تضغط على الأعصاب. هذا الإجراء يسمى تخفيف الضغط أو "إزالة الضاغط".
*
تثبيت الفقرات:
يستخدم
الأستاذ الدكتور محمد هطيف
تقنيات حديثة لتثبيت الفقرات. يتضمن ذلك عادةً إدخال
مسامير معدنية (Pedicle Screws)
في الفقرات المتأثرة (على سبيل المثال، الفقرة L5 والفقرة S1)، ثم توصيل هذه المسامير بواسطة
قضبان معدنية
على جانبي العمود الفقري. هذه المسامير والقضبان توفر استقراراً فورياً.
*
وضع طعم عظمي (Bone Graft):
في عملية الدمج الخلفي الجانبي، يتم وضع مادة تسمى "الطعم العظمي" في المنطقة الخلفية والجانبية للفقرات المراد دمجها. الطعم العظمي هو مادة بيولوجية تحفز نمو العظام الجديدة لربط الفقرات ببعضها البعض. يمكن أن يكون الطعم العظمي من عدة مصادر:
*
طعم ذاتي (Autograft):
يؤخذ من جسم المريض نفسه (عادةً من عظم الحوض)، وهو الأفضل لأنه يحتوي على خلايا عظمية حية وعوامل نمو تساعد على الاندماج بشكل فعال.
*
طعم خيفي (Allograft):
يؤخذ من متبرع (بنك العظام) ويتم معالجته ليكون آمناً.
*
بدائل صناعية (Synthetic Graft):
مواد صناعية تحفز نمو العظام.
*
الاندماج:
بمرور الوقت (عدة أشهر)، ينمو العظم الجديد من الطعم العظمي ويصل بين الفقرات، مكوناً كتلة عظمية صلبة واحدة.
لماذا يختار الأستاذ الدكتور محمد هطيف هذا الإجراء؟
*
فعالية عالية:
يعتبر الدمج الخلفي الجانبي فعالاً جداً في تثبيت العمود الفقري وتخفيف الألم الناتج عن الانزلاق الفقاري.
*
نتائج طويلة الأمد:
يوفر حلاً دائماً لمشكلة عدم الاستقرار.
*
تحسين نوعية الحياة:
يسمح للمرضى بالعودة إلى أنشطتهم اليومية بشكل أفضل.
*
الخبرة المتخصصة:
بفضل خبرة
الأستاذ الدكتور محمد هطيف
الطويلة في جراحات العمود الفقري المعقدة، يتم إجراء هذا النوع من الجراحات بدقة وأمان عاليين.
| عامل المقارنة | العلاج غير الجراحي (التحفظي) | العلاج الجراحي (الدمج الخلفي الجانبي) |
|---|---|---|
| هدف العلاج | تخفيف الألم |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.