إجابة سريعة (الخلاصة): إصابة الزاوية الخلفية الوحشية للركبة هي تلف في مجموعة الأربطة والأوتار التي تثبت الجزء الخارجي والخلفي من الركبة، مما يسبب عدم استقرار وألمًا. تشمل طرق العلاج الراحة والعلاج الطبيعي للحالات الخفيفة، والجراحة لإعادة بناء الأربطة المتضررة في الحالات الشديدة، يتبعها برنامج تأهيل دقيق لاستعادة وظيفة الركبة.
تُعد الركبة أحد أهم مفاصل الجسم، فهي تتحمل وزن الجسم وتُمكّننا من الحركة والمشي وممارسة أنشطتنا اليومية. ولكن، في بعض الأحيان، قد تتعرض الركبة لإصابات معقدة تؤثر بشكل كبير على جودة الحياة، ومن بين هذه الإصابات تبرز "إصابات الزاوية الخلفية الوحشية للركبة" أو ما يُعرف اختصارًا بـ "PLC".
في هذا الدليل الشامل، سنأخذكم في رحلة متعمقة لفهم هذه الإصابة الدقيقة، من تعريفها وتشريحها المبسط إلى أسبابها وأعراضها، مروراً بخيارات العلاج المتاحة والتعافي، وذلك بأسلوب مبسط ومطمئن يناسب المرضى وأسرهم. يهدف هذا الدليل إلى تزويدكم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتكم، مع التأكيد على أهمية استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف، الاستشاري البارز في جراحة العظام والمفاصل والطب الرياضي، والذي يُعد المرجع الأول في اليمن ومنطقة الخليج العربي للتعامل مع مثل هذه الإصابات المعقدة.
فهم إصابات الزاوية الخلفية الوحشية للركبة (PLC): مقدمة شاملة
تعتبر الزاوية الخلفية الوحشية (Posterolateral Corner - PLC) منطقة معقدة وحيوية في الركبة، تتكون من مجموعة من الأربطة والأوتار والعضلات التي تعمل معاً للحفاظ على استقرار الركبة، خاصةً في الجزء الخارجي والخلفي منها. عندما تتعرض هذه المنطقة للإصابة، يمكن أن يؤدي ذلك إلى درجة كبيرة من الإعاقة والألم، مما يؤثر بشكل كبير على قدرة الفرد على المشي وممارسة الأنشطة اليومية والرياضية.
ما هي الزاوية الخلفية الوحشية للركبة؟
يمكن تشبيه الزاوية الخلفية الوحشية بالـ "مرساة" أو "الداعم" الخارجي الخلفي للركبة. هي ليست رباطًا واحدًا، بل هي شبكة معقدة من الهياكل التشريحية التي تعمل بتناغم لمقاومة القوى التي تحاول أن تدفع الساق نحو الخارج أو تدويرها بشكل غير طبيعي. هذه المنطقة مسؤولة بشكل أساسي عن منع نوعين من عدم الاستقرار:
*
عدم استقرار فاروس (Varus Instability):
حيث تميل الركبة إلى الانحناء نحو الخارج (تقوس الساق).
*
عدم استقرار الدوران الخارجي (External Rotation Instability):
حيث تدور عظم الساق (القصبة) بشكل مفرط نحو الخارج بالنسبة لعظم الفخذ.
لماذا تُعتبر هذه الإصابات خطيرة؟
على الرغم من أن إصابات الزاوية الخلفية الوحشية نادرة نسبيًا، حيث تمثل حوالي 2% فقط من جميع إصابات أربطة الركبة الحادة، إلا أن خطورتها تكمن في عدة جوانب:
- غالباً ما تكون مصحوبة بإصابات أخرى: في معظم الحالات، لا تكون إصابة الزاوية الخلفية الوحشية منفصلة، بل غالبًا ما تحدث جنبًا إلى جنب مع إصابات أخرى في أربطة الركبة، مثل إصابات الرباط الصليبي الأمامي (ACL) أو الرباط الصليبي الخلفي (PCL). هذا التعقيد يجعل التشخيص أكثر صعوبة ويتطلب خبرة عالية.
- فشل علاجات الأربطة الأخرى: إذا تُركت إصابة الزاوية الخلفية الوحشية دون علاج، فإنها تزيد بشكل كبير من خطر فشل عمليات إعادة بناء الأربطة الأخرى في الركبة (مثل الرباط الصليبي). الركبة غير المستقرة من الخلف والجانب ستضع حملاً إضافيًا على الأربطة المعاد بناؤها، مما قد يؤدي إلى تمزقها مرة أخرى.
- عدم الاستقرار المزمن والإعاقة: يمكن أن يؤدي عدم علاج هذه الإصابة إلى عدم استقرار مزمن في الركبة. يشعر المريض بأن الركبة "تخونه" أو "تلتوي" بشكل مفاجئ، خاصة عند المشي أو صعود الدرج أو النزول منها، أو عند محاولة تغيير الاتجاه. هذا الشعور بعدم الثقة يجعل الأنشطة اليومية صعبة ومؤلمة.
- المضاعفات طويلة الأمد: يمكن أن يؤدي عدم الاستقرار المزمن الناتج عن إصابة الزاوية الخلفية الوحشية غير المعالجة إلى تآكل غضروف الركبة وتطور الفصال العظمي (خشونة المفاصل) المبكر والشديد في أجزاء متعددة من الركبة، مما يزيد من الألم والإعاقة على المدى الطويل.
لهذه الأسباب، يُشدد الأستاذ الدكتور محمد هطيف على أهمية التشخيص الدقيق والمبكر لإصابات الزاوية الخلفية الوحشية للركبة، وتأكيد الحاجة إلى معالجتها بفاعلية، سواء كانت بشكل منفصل أو كجزء من إصابات أربطة متعددة. خبرته الواسعة وشغفه بتقديم أفضل رعاية للمرضى يجعلانه الخيار الأمثل لمن يعانون من هذه الإصابات المعقدة.
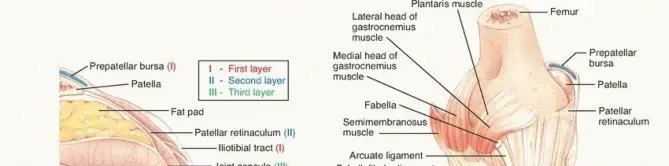
نظرة مبسطة على تشريح الزاوية الخلفية الوحشية للركبة
لفهم كيفية حدوث إصابات الزاوية الخلفية الوحشية وأهمية العلاج، من المفيد أن نلقي نظرة مبسطة على الهياكل التشريحية التي تشكل هذه المنطقة. تخيلوا أن الركبة مفصل معقد، والزاوية الخلفية الوحشية هي شبكة من "الأسلاك" و"الحبال" التي تحافظ على توازن واستقرار الجزء الخارجي والخلفي منها.
يقسم المختصون هذه الهياكل إلى طبقات، لكن لأغراض التبسيط، يمكننا التفكير فيها كمجموعات رئيسية ذات وظائف محددة:
1. المثبتات الديناميكية (Dynamic Stabilizers)
هذه هي العضلات وأوتارها التي تتحرك وتتقلص لتوفير الدعم والثبات للركبة. أهمها:
*
العضلة ذات الرأسين الفخذية (Biceps Femoris):
وهي عضلة كبيرة في الجزء الخلفي من الفخذ، يمتد وترها ليرتبط بالجزء الخارجي من عظم الساق (الشظية)، وتوفر دعمًا ديناميكيًا قويًا للركبة وتساعد في ثبات الزاوية الخلفية الوحشية.
*
العضلة المأبضية (Popliteus Muscle):
عضلة صغيرة ولكنها حيوية، تمتد من الجزء الخلفي العلوي للساق إلى الجزء الخارجي من عظم الفخذ. تعمل كدعامة داخلية تساعد على "فتح" الركبة من وضعية القفل أثناء المشي وتمنع الدوران الخارجي المفرط للساق.
2. المثبتات الساكنة (Static Stabilizers)
هذه هي الأربطة والأغشية التي توفر الثبات السلبي للركبة، أي أنها تعمل مثل "أحزمة الأمان" التي تمنع الحركة الزائدة. تشمل الأهم ما يلي:
*
الرباط الجانبي الوحشي (Lateral Collateral Ligament - LCL):
هذا الرباط يُعد من أهم مكونات الزاوية الخلفية الوحشية. يمتد على طول الجزء الخارجي من الركبة، من عظم الفخذ إلى رأس عظم الشظية، وظيفته الأساسية هي مقاومة قوى التقوس للخارج (قوى الفاروس) التي تحاول فصل الركبة من الخارج.
*
الرباط المأبضي الشظوي (Popliteofibular Ligament):
رباط صغير ولكنه قوي، يربط وتر العضلة المأبضية بعظم الشظية. يُعتبر هذا الرباط مفتاحًا في استقرار الزاوية الخلفية الوحشية، حيث يمنع الدوران الخارجي الزائد للساق.
*
الرباط القوسي (Arcuate Ligament):
مجموعة من الألياف الرباطية التي تدعم الجزء الخلفي والجانبي من كبسولة الركبة.
*
كبسولة المفصل (Joint Capsule):
الغشاء المحيط بالمفصل بأكمله، ويحتوي على سوائل المفصل ويساهم في استقراره بشكل عام.
*
الشريط الحرقفي الظنبوبي (Iliotibial Band - IT Band):
نسيج ضام سميك يمتد على طول الجزء الخارجي من الفخذ والركبة، ويثبت على عظم الساق. على الرغم من أنه أقل تضررًا في إصابات الزاوية الخلفية الوحشية الحادة، إلا أنه يساهم في الثبات العام للركبة.
أهمية هذا الفهم المبسط
عندما تتعرض هذه الهياكل للتمزق أو التلف، تفقد الركبة جزءًا حيويًا من استقرارها. تخيلوا أن الحبال التي تُثبت خيمة قد تمزقت؛ ستصبح الخيمة غير مستقرة ومهددة بالانهيار. هذا هو بالضبط ما يحدث للركبة عند إصابة الزاوية الخلفية الوحشية.
هذا التعقيد التشريحي هو ما يجعل تشخيص هذه الإصابات وعلاجها يتطلب خبرة عميقة ومتخصصة. الأستاذ الدكتور محمد هطيف بصفته جراحًا متميزًا في جراحة الركبة، يمتلك فهمًا دقيقًا لهذه التشريحات المعقدة، مما يمكنه من تقديم التشخيص الصحيح واختيار خطة العلاج الأنسب لكل مريض.
الأسباب الشائعة والأعراض المميزة لإصابات الزاوية الخلفية الوحشية
تحدث إصابات الزاوية الخلفية الوحشية عادة نتيجة لقوى شديدة ومفاجئة تؤثر على الركبة، وغالبًا ما تكون مرتبطة بإصابات أخرى أكثر شيوعًا في الركبة. فهم كيفية حدوث هذه الإصابات وكيف تظهر أعراضها هو الخطوة الأولى نحو التشخيص والعلاج الفعال.
الأسباب الشائعة لإصابات الزاوية الخلفية الوحشية
تتضمن الأسباب الرئيسية ما يلي:
- الصدمات المباشرة والقوية على الجزء الأمامي الأنسي (الداخلي) للركبة: هذه هي الآلية الأكثر شيوعًا. عندما تتعرض الركبة لضربة قوية من الأمام والداخل (على سبيل المثال، اصطدام لوحة القيادة في حوادث السيارات، أو تدخل قوي في كرة القدم)، فإنها تدفع الجزء السفلي من الساق إلى الخارج وتسبب تمددًا مفرطًا وتمزقًا في هياكل الزاوية الخلفية الوحشية.
- فرط بسط الركبة (Hyperextension): عندما تنثني الركبة للخلف بشكل مفرط، كما يحدث في بعض السقطات أو إصابات كرة القدم، يمكن أن تتلف الأربطة والهياكل في الزاوية الخلفية الوحشية، بالإضافة إلى احتمالية إصابة الرباط الصليبي الخلفي.
- إصابات التوائية مع الدوران الخارجي: حركة التواء عنيفة للركبة مع دوران الساق نحو الخارج قد تؤدي إلى تمزق هذه الهياكل. هذا شائع في الرياضات التي تتطلب تغيير الاتجاه بسرعة، مثل كرة القدم وكرة السلة والتزلج.
- حوادث السير: حوادث السيارات والدراجات النارية هي سبب رئيسي لهذه الإصابات، خاصةً عندما تصطدم الركبة بلوحة القيادة أو بأي جزء صلب.
- السقوط من ارتفاع: يمكن أن يؤدي السقوط على الركبة أو في وضعية تسبب قوى عنيفة إلى تلف هذه المنطقة.
الأعراض المميزة لإصابات الزاوية الخلفية الوحشية
تتراوح الأعراض من الخفيفة إلى الشديدة، وتعتمد على درجة الإصابة وما إذا كانت هناك إصابات أخرى مصاحبة. قد تظهر الأعراض بشكل حاد بعد الإصابة مباشرة، أو قد تتطور تدريجياً في الحالات المزمنة.
- الألم: عادة ما يكون الألم شديدًا ومحددًا في الجزء الخارجي والخلفي من الركبة. قد يزداد الألم عند محاولة فرد الركبة بالكامل أو عند المشي.
- عدم الاستقرار والشعور "بالتواء" الركبة: هذا هو العرض الأكثر شيوعًا وإزعاجًا. يشعر المريض بأن الركبة "تخونه" أو "تلتوي" أو "تنفلت" تحت وزنه، خاصة عند المشي على الأسطح غير المستوية، أو صعود الدرج والنزول منها، أو عند محاولة تغيير الاتجاه. هذا الشعور قد يكون واضحًا بشكل خاص عندما تكون الركبة ممدودة بالكامل أثناء مرحلة رفع إصبع القدم في المشي (toe-off phase).
- انتفاخ وتورم الكاحل: قد يحدث انتفاخ وتورم حول الركبة، خاصة في الساعات والأيام الأولى بعد الإصابة الحادة.
- كدمات: قد تظهر كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) في المنطقة المصابة بسبب النزيف الداخلي.
- صعوبة في المشي والعرج: بسبب الألم وعدم الاستقرار، قد يجد المريض صعوبة كبيرة في المشي ويظهر عرجًا واضحًا. قد يُلاحظ ما يُسمى بـ "مشية الدفع الفاروسي" (Varus-thrust gait)، حيث تبدو الركبة وكأنها تتقوس للخارج مع كل خطوة.
- صعوبة في صعود ونزول الدرج أو الأنشطة التي تتطلب الدوران: هذه الأنشطة تكشف بشكل خاص عن عدم الاستقرار الناتج عن إصابة الزاوية الخلفية الوحشية.
- ألم في الجزء الجانبي من الركبة: قد يكون الألم منتشرًا على طول الجانب الخارجي للركبة.
- تنميل أو ضعف في القدم (في بعض الحالات النادرة): نظرًا لأن العصب الشظوي الشائع (Common Peroneal Nerve) يمر بالقرب من الزاوية الخلفية الوحشية، فإن الإصابات الشديدة جدًا قد تؤدي إلى تلف هذا العصب، مما يسبب تنميلًا أو ضعفًا في عضلات معينة في القدم (مشكلة "سقوط القدم" - Foot Drop). هذه حالة طارئة تتطلب عناية طبية فورية.
أهمية التشخيص المبكر والدقيق
نظرًا لتشابه أعراض إصابات الزاوية الخلفية الوحشية مع إصابات الركبة الأخرى، ولأنها غالبًا ما تكون مصحوبة بإصابات أخرى، فإن التشخيص الدقيق يتطلب خبرة سريرية واسعة. يُعد الأستاذ الدكتور محمد هطيف خبيرًا في فحص وتشخيص إصابات الركبة المعقدة ، حيث يستخدم مجموعة من الاختبارات السريرية المتخصصة، بالإضافة إلى التصوير بالرنين المغناطيسي (MRI) لتحديد مدى الإصابة بدقة وتحديد أي إصابات مصاحبة. هذا التشخيص الشامل هو حجر الزاوية في وضع خطة علاج فعالة تؤدي إلى الشفاء التام.
خيارات العلاج: من التحفظي إلى الجراحي المتقدم
يعتمد علاج إصابات الزاوية الخلفية الوحشية للركبة على عدة عوامل، بما في ذلك شدة الإصابة، ما إذا كانت حادة أو مزمنة، وما إذا كانت هناك إصابات أخرى مصاحبة في الركبة، وكذلك على مستوى نشاط المريض وتوقعاته. يُقدم الأستاذ الدكتور محمد هطيف خطة علاج فردية لكل مريض، مستنداً إلى تقييم شامل ودقيق لحالته.
1. العلاج التحفظي (غير الجراحي)
العلاج التحفظي قد يكون مناسبًا لبعض الحالات، خاصة الإصابات الخفيفة (الدرجة الأولى) أو المتوسطة (الدرجة الثانية) المنفصلة التي لا تسبب عدم استقرار كبير في الركبة. الهدف هو تقليل الألم، استعادة نطاق الحركة، وتقوية العضلات المحيطة بالركبة لتعويض ضعف الأربطة المصابة.
-
الراحة والحماية:
- الراحة (Rest): تجنب الأنشطة التي تزيد الألم.
- الثلج (Ice): تطبيق الثلج على المنطقة المصابة لتقليل التورم والألم.
- الضغط (Compression): استخدام رباط ضاغط للمساعدة في تقليل التورم.
- الرفع (Elevation): رفع الساق المصابة فوق مستوى القلب.
- الدعامة أو الجبيرة (Bracing): قد يوصي الدكتور هطيف باستخدام دعامة مفصلية خاصة للركبة لتوفير الدعم وتقييد الحركة الزائدة وحماية الأربطة المصابة أثناء عملية الشفاء.
- العكازات (Crutches): قد تكون ضرورية لتخفيف الوزن عن الركبة المصابة في البداية.
-
الأدوية:
- مسكنات الألم ومضادات الالتهاب غير الستيرويدية (NSAIDs): للمساعدة في التحكم في الألم وتقليل الالتهاب.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية (Stem Cells): في بعض الحالات، قد يوصي الدكتور هطيف بهذه الحقن للمساعدة في تعزيز الشفاء وتجديد الأنسجة، خاصة في الحالات المزمنة أو كجزء من خطة علاجية متكاملة.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
- برنامج مكثف لتقوية عضلات الفخذ الأمامية (Quadriceps) والخلفية (Hamstrings) وعضلات المؤخرة، لتحسين الثبات الديناميكي للركبة.
- تمارين استعادة نطاق الحركة.
- تمارين التوازن (Proprioception) لتحسين إحساس المريض بموقع ركبته في الفراغ، مما يقلل من خطر السقوط المتكرر وعدم الاستقرار.
- تعديل الأنشطة والتدريب على كيفية المشي والتحرك بطريقة آمنة لتجنب إعادة الإصابة.
2. العلاج الجراحي
يُعتبر التدخل الجراحي هو الخيار الأمثل والأكثر شيوعًا لإصابات الزاوية الخلفية الوحشية، خاصة في الحالات التالية:
* إصابات الدرجة الثالثة (التمزق الكامل).
* إصابات الزاوية الخلفية الوحشية المصاحبة لإصابات أخرى في الأربطة (مثل الرباط الصليبي الأمامي أو الخلفي).
* عدم الاستقرار المزمن في الركبة الناتج عن إصابة سابقة لم تُعالج بشكل صحيح.
* فشل العلاج التحفظي في تخفيف الأعراض.
الأستاذ الدكتور محمد هطيف لديه خبرة واسعة في أحدث التقنيات الجراحية لإصلاح وإعادة بناء الزاوية الخلفية الوحشية للركبة، ويُعد من الرواد في هذا المجال في المنطقة.
أنواع العمليات الجراحية:
-
الإصلاح المباشر (Direct Repair):
- يُجرى عادة في الإصابات الحادة (خلال أسبوعين إلى ثلاثة أسابيع من الإصابة) حيث تكون الأنسجة قابلة للإصلاح.
- يتضمن إعادة خياطة الأربطة والأوتار المتمزقة إلى مكانها الأصلي باستخدام غرز خاصة وتثبيتات.
- قد يكون فعالًا في حالات معينة، لكن معدلات نجاحه أقل في الإصابات الشديدة أو المزمنة.
-
إعادة البناء (Reconstruction):
- الخيار الأكثر شيوعًا وفعالية، خاصة في الإصابات المزمنة أو الشديدة أو المترافقة مع إصابات أربطة أخرى.
- يتضمن استخدام "طُعم" (Graft) - وهو قطعة من النسيج المأخوذة من جزء آخر من جسم المريض (طُعم ذاتي Autograft) مثل وتر الرضفة أو أوتار الركبة الخلفية (الأوتار المأبضية) أو من متبرع (طُعم خيفي Allograft) - ليحل محل الأربطة التالفة في الزاوية الخلفية الوحشية.
- تهدف العملية إلى إعادة خلق التشريح الطبيعي للزاوية الخلفية الوحشية، واستعادة الثبات الكامل للركبة.
- تتضمن تقنيات جراحية متقدمة لإنشاء قنوات عظمية دقيقة لتثبيت الطُعم الجديد بأمان.
- الدكتور هطيف يختار أفضل نوع طُعم وتقنية جراحية بناءً على حالة المريض وتوقعاته، لضمان أفضل النتائج الممكنة.
ما قبل الجراحة:
- التقييم الشامل: يجري الدكتور هطيف تقييمًا دقيقًا يشمل الفحص السريري، الأشعة السينية، وأشعة الرنين المغناطيسي (MRI) لتقييم مدى الإصابة وتحديد أفضل نهج جراحي.
- الاستعداد البدني والنفسي: قد يوصي الدكتور هطيف بجلسات علاج طبيعي أولية لتحسين قوة العضلات ونطاق الحركة قبل الجراحة لتعزيز التعافي بعد العملية.
- مناقشة المخاطر والمنافع: يشرح الدكتور هطيف بالتفصيل خطوات الجراحة، المخاطر المحتملة (مثل العدوى، النزيف، تلف الأعصاب، عدم الشفاء الكامل)، والنتائج المتوقعة.
خلال الجراحة:
- تُجرى الجراحة تحت التخدير العام أو النخاعي.
- يتم عمل شق جراحي في الجزء الخارجي من الركبة للوصول إلى الهياكل المتضررة.
- يقوم الدكتور هطيف بإصلاح أو إعادة بناء الأربطة والأوتار باستخدام الطُعم المختار، مع ضمان التوتر الصحيح والثبات الأمثل.
- قد يتم إجراء جراحات إضافية في نفس الوقت إذا كانت هناك إصابات أخرى في الأربطة الصليبية.
إن اختيار الأستاذ الدكتور محمد هطيف لجراحة إصابات الزاوية الخلفية الوحشية يعني وضع الركبة في أيدٍ خبيرة وموثوقة، مما يمنح المريض أفضل فرصة للعودة إلى حياته الطبيعية دون ألم أو عدم استقرار.
رحلة التعافي والتأهيل: مفتاح النجاح بعد إصابة الزاوية الخلفية الوحشية
إن الجراحة الناجحة هي مجرد بداية رحلة التعافي من إصابة الزاوية الخلفية الوحشية. الجزء الأكثر حيوية واستمرارية في هذه الرحلة هو برنامج التأهيل والعلاج الطبيعي الدقيق والمنتظم. يهدف التأهيل إلى استعادة قوة العضلات، نطاق الحركة، التوازن، والوظيفة الكاملة للركبة، مما يسمح للمريض بالعودة تدريجيًا إلى أنشطته اليومية والرياضية بأمان. يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على برامج التأهيل لمرضاه، بالتعاون مع فريق متخصص من أخصائيي العلاج الطبيعي.
تستغرق عملية التعافي من 6 إلى 12 شهرًا، وقد تطول في بعض الحالات المعقدة. الالتزام الصارم بتعليمات الطبيب وأخصائي العلاج الطبيعي هو مفتاح تحقيق أفضل النتائج.
مراحل التعافي والتأهيل
يمكن تقسيم عملية التعافي إلى عدة مراحل رئيسية، لكل منها أهدافها وتمارينها الخاصة:
المرحلة الأولى: الحماية المبكرة والتحكم في الألم والتورم (الأسبوع 0-6 بعد الجراحة)
-
الأهداف:
- حماية الركبة وإعطاء الأربطة المعاد بناؤها فرصة للشفاء الأولي.
- التحكم في الألم والتورم.
- استعادة نطاق حركة آمن ومحدود.
- بدء تفعيل العضلات دون إجهاد.
-
ما يمكن توقعه:
- الجبيرة/الدعامة: سيتم وضع دعامة مفصلية خاصة على الركبة للحماية، وعادة ما تكون مقيدة بنطاق حركة معين يحدده الدكتور هطيف .
- العكازات: سيحتاج المريض إلى استخدام العكازات لعدة أسابيع لتخفيف الوزن عن الركبة.
- الراحة والثلج والرفع: الاستمرار في تطبيق مبادئ (RICE) لتقليل التورم والألم.
-
تمارين العلاج الطبيعي:
- تمارين لطيفة لتحريك الكاحل والقدم لتحسين الدورة الدموية.
- تمارين لشد العضلات الرباعية (Quadriceps setting) دون تحريك المفصل.
- تمارين نطاق حركة الركبة السلبية والنشطة المساعدة ضمن الحدود المسموح بها (عادةً ما بين 0-90 درجة ثني).
المرحلة الثانية: استعادة نطاق الحركة الكاملة وتقوية العضلات (الأسبوع 6-12)
-
الأهداف:
- زيادة نطاق الحركة تدريجيًا نحو المستوى الطبيعي.
- بدء تقوية العضلات المحيطة بالركبة بشكل أكثر فعالية.
- التحكم في الوزن والحركة.
-
ما يمكن توقعه:
- التدرج في تحمل الوزن: سيسمح الدكتور هطيف تدريجيًا بزيادة تحمل الوزن على الركبة المصابة، وربما الاستغناء عن العكازات.
- تعديل الدعامة: قد يتم توسيع نطاق حركة الدعامة أو حتى إزالتها تدريجياً.
-
تمارين العلاج الطبيعي:
- تمارين إطالة لتحسين مرونة الركبة والفخذ.
- تمارين تقوية العضلات الرباعية وأوتار الركبة والمؤخرة، مثل رفع الساق المستقيمة (Straight Leg Raises)، ثني الركبة (Hamstring Curls)، دفع الساق (Leg Press) بوزن خفيف.
- تمارين توازن خفيفة (مثل الوقوف على ساق واحدة).
المرحلة الثالثة: تقوية متقدمة وعودة الأنشطة الوظيفية (الشهر 3-6)
-
الأهداف:
- استعادة القوة العضلية الكاملة.
- تحسين التحمل
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.